Dette må du vite om angst- og sovemedisiner

Dette er sannsynligvis noen av de legemidlene som volder helsepersonell mest hodebry. Hvem har ikke opplevd pasienter som ikke vil ta disse medisinene fordi de er redde for å bli avhengige, eller pasienter som krever slike medisiner uten at det er noen indikasjon for dem?
Rett bruk av rett medisin er viktig for både samfunnet og den enkelte pasient. Som helsepersonell må man ha kunnskap om disse medisinene, slik at bruken kan optimaliseres.
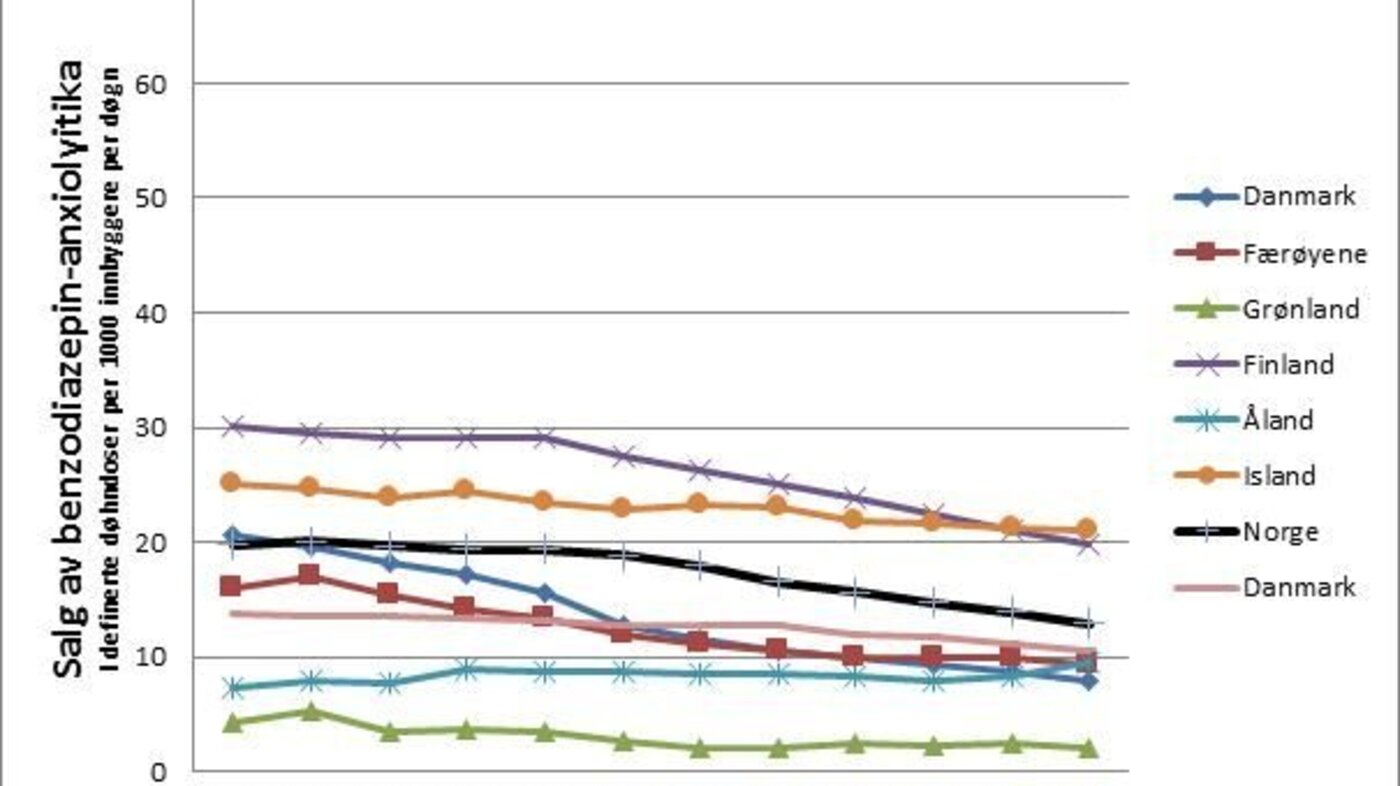
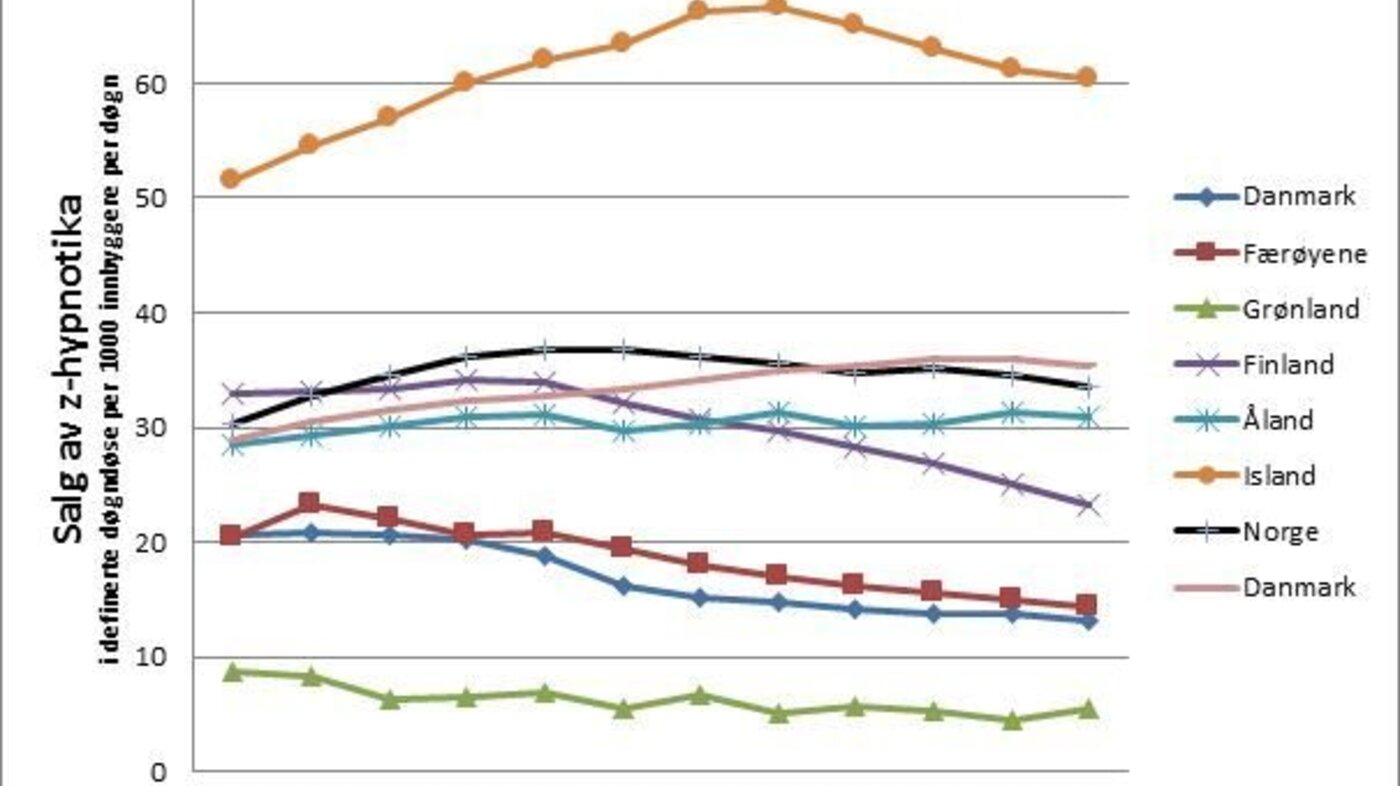
Helsemyndighetene har i mange år jobbet for å forbedre forskrivningen av vanedannende legemidler, herunder benzodiazepiner og z-hypnotika. I stor grad har dette handlet om å redusere forskrivningen. Man har hatt en idé om at skadelig bruk eller avhengighet av disse legemidlene representerte et stort problem i Norge. Men vi har et forbruk av både angstdempende og søvninduserende legemidler som er helt på linje med land det er naturlig å sammenlikne oss med (se figur 1 og 2 under).
Det er også slik at bruken av disse legemidlene har sunket ganske betydelig i Norge de senere årene (1, 2). Det er derfor mye riktigere å snakke om å gjøre bruken av vanedannende legemidler generelt, og bruken av benzodiazepiner og z-hypnotika spesielt, bedre, fremfor å ha et ensidig fokus på reduksjon.
Hva er benzodiazepiner?
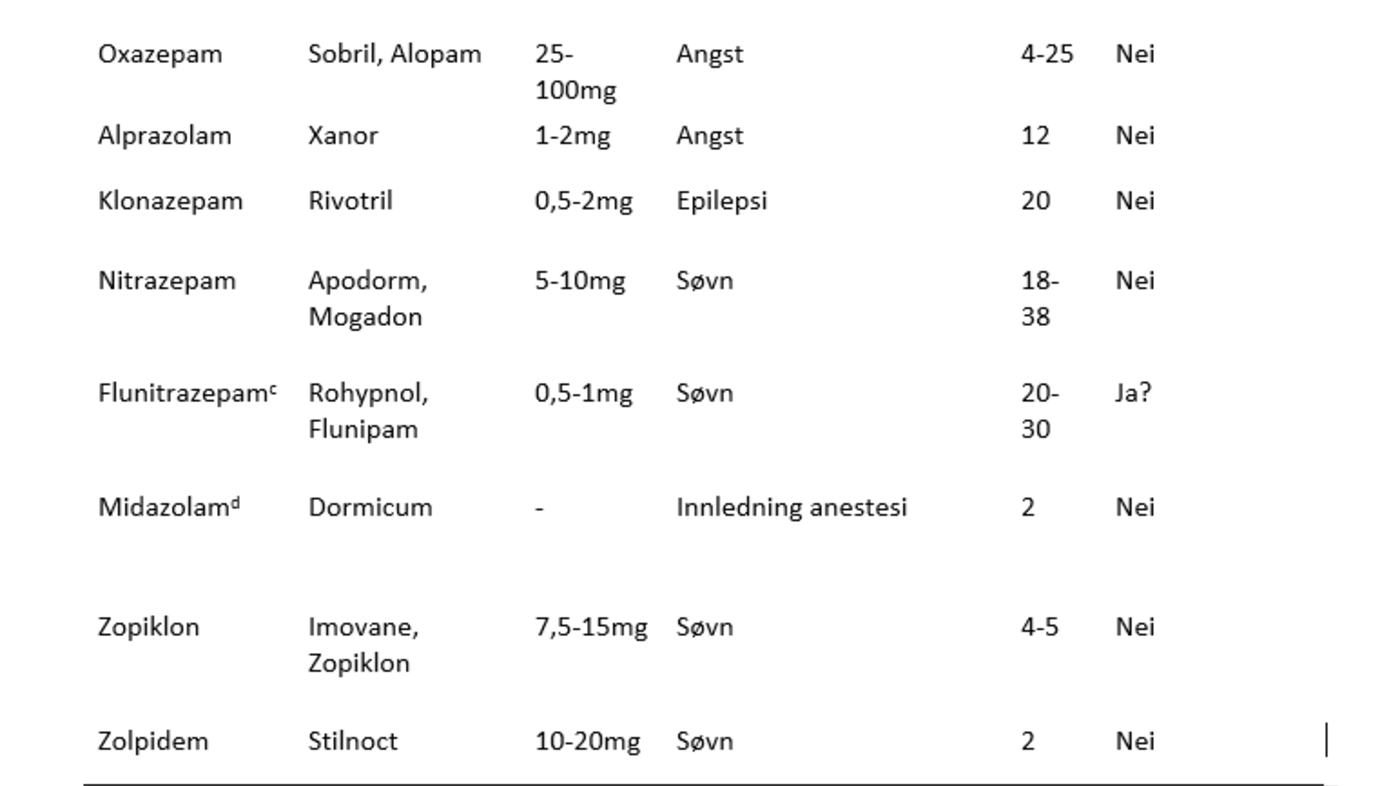
Anxiolytika og hypnotika (tabell 1) er gode og effektive medisiner med få bivirkninger om de blir brukt riktig. De gir en god angstdempende og søvninduserende effekt og er relativt sikre i bruk. Dette er også gode medisiner mot kramper og muskelspenninger.
Pasienter vil kunne fortelle at det oppleves som effektivt og behagelig å bruke legemidlene. Virkningen kommer innen 30–60 minutter etter inntak og varer noen timer. De har det vi kaller et bredt terapeutisk område, og brukt alene, hos ellers friske, er det så å si umulig å dø av overdose. I forskningslitteraturen finner vi faktisk ingen rapporter om dødelige overdoser fra benzodiazepiner eller z-hypnotika tatt alene hos friske individer.
Om man er alvorlig syk (særlig lungesykdom), eller om man bruker dem sammen med andre medisiner, er det en helt annen sak. Da kan kombinasjoner med disse legemidlene være svært risikabelt.
I all hovedsak er benzodiazepinene og z-hypnotika (zopiklon eller zolpidem) veldig like medikamenter som kan brukes om hverandre på de ulike indikasjonene. Ut over det at z-hypnotika har en noe dårligere anxiolytisk effekt og ikke brukes mot kramper, er det dosen som avgjør om medikamentet er anxiolytisk/angstdempende (lavest dose, for eksempel 5 mg diazepam), hypnotisk/søvnfremkallende (mellomstor dose, for eksempel 10 mg diazepam) eller antiepileptisk (høyere dose, for eksempel 20 mg diazepam).
Mange tror at de høypotente benzodiazepinene (alprazolam, flunitrazepam eller klonazepam) er mer effektive enn de mellompotente (diazepam og nitrazepam) eller de lavpotente (oxazepam), men det skyldes stort sett at de lavpotente blir dosert i lavere ekvipotente doser enn de høypotente. Man sammenlikner automatisk milligram uten å gå veien om preparatets faktiske styrke og klarer rett og slett ikke å «oversette» 4 mg klonazepam til 40–80 mg diazepam.
Bivirkninger
Som alle andre medisiner har også benzodiazepiner og z-hypnotika bivirkninger. De viktigste er psykomotoriske og kognitive effekter. De psykomotoriske bivirkningene gjør at man blir dårligere til å kjøre bil (3, 4), noe som reflekteres i førerkortforskriften.
Medisinene vil også i noen grad gi en økt tendens til fall og bruddskader hos eldre (5). I tillegg kompliseres bruken av ruseffekter ved høyere doser, og ved fast bruk oppstår det en toleranseutvikling som både forvirrer og kan gjøre det vanskelig å avslutte bruken.
De kognitive bivirkningene er tydeligst for hukommelsen, der vi finner uttalt anterograd (fremovervirkende), men også noe retrograd (bakovervirkende), amnesi (hukommelsestap). Man husker dårlig fra tiden rett før inntak av medisinen og timene etter inntak. Dette gjelder også om man ikke har fått stor nok dose til å fremstå som om man har nedsatt bevissthet. Vedkommende kan se våken ut og svare adekvat, men likevel ha dårlig hukommelse av hva som har foregått.
Pasienter som får benzodiazepiner før for eksempel en psykoterapi, vil ha dårligere utbytte av terapien. Det er usikkert om medikamentene som sådanne innebærer en risiko for å utvikle demens (6), men bruk kan være problematisk for personer med redusert kognitiv funksjon, som demente og en del eldre.
Toleranseutvikling
Ved jevnlig bruk vil man alltid utvikle en toleranse for virkningene av benzodiazepiner og z-hypnotika. Ved inntak daglig eller flere ganger daglig over noen uker vil man etter hvert ha like mye angst eller søvnproblemer med legemidlene som man ville hatt uten.
Årsaken til dette er toleranseutviklingen. Reseptorene hvor benzodiazepiner eller z-hypnotika virker i sentralnervesystemet, blir nedregulert og mindre følsomme etter en tids bruk. Den «bremsende effekten» disse legemidlene har på hjernen, blir mindre og mindre.
Kroppen vil alltid søke å finne nye balanser, også når den får en fast medikamenttilførsel. Man kunne derfor tenke seg at «ingen skade var skjedd», men klinisk erfaring tilsier at pasientens nervesystem i den nye likevekten mister en del fleksibilitet som kan være god å ha i en del utfordrende situasjoner. Det ser dermed ut til at nervesystemet i mindre grad kan nyttiggjøre seg av naturlig beroligelse, og man kommer da inn i en avhengighetssituasjon, hvor man må ha medisiner.
Når det i tillegg er slik at man får større toleranseutvikling for virkningene enn for bivirkninger som nedsatt hukommelse og psykomotorikk, sitter man igjen med bare bivirkninger, ingen virkninger, og en avhengighet. På grunn av en rebound -effekt etter at dosen har sluttet å virke (for eksempel mot slutten av natten), kan det til og med være at man har det verre enn man ville hatt det uten medisiner.
Toleranseutviklingen er også årsaken til at det kan være vanskelig å slutte med medisinene. Når opplevelsen er en fortsatt angst og søvnløshet, vil en del i sin fortvilelse øke dosene og forverre sin avhengighetssituasjon. En konsekvens er jo at man får dårligere søvn eller økt angst når man forsøker å slutte med medisinene.
Vi omtaler gjerne dette som abstinenser, men for pasienten vil det oppleves som en bekreftelse på at man virkelig trenger medisinene. Abstinensreaksjonen bidrar til at det er vanskelig å slutte med benzodiazepiner og z-hypnotika etter langvarig bruk.
Problematisk bruk
Det er problematisk å gi benzodiazepiner og z-hypnotika til personer som har et rusmiddelproblem, eller som har vært i et avhengighetsforhold til disse medikamentene. Spesielt kan det være viktig å tenke gjennom folks forhold til alkohol.
Alkoholforbruket har økt betydelig de siste par tiårene i Norge, spesielt i aldersgruppen over 50 år, den samme aldersgruppen som også har et høyere forbruk av benzodiazepiner og z-hypnotika (7). En del pasienter kan ha et for høyt alkoholforbruk uten at helsepersonell er klar over det, og noen pasienter med angst eller søvnproblemer bruker alkohol som hjelp mot plagene.
Alkohol har også rebound -effekter når det brukes mot angst og søvnproblemer, og kan være en årsak til at pasienten går over til benzodiazepiner og z-hypnotika. En ond sirkel av inntatte legemidler og alkohol som i seg selv kan skape angst og søvnproblemer, gir mange tolkningsproblemer både hos pasienten og i helsevesenet.
Noen ønsker også å «behandle» abstinensliknende plager som kommer i avslutningen av en rus, med beroligende medikamenter. Sove- og angstmedisiner kan derfor raskt bli et problem hvis de tas i bruk av pasienter med rusmiddelproblemer.
Selv om de fleste har et uproblematisk alkoholforbruk, er det viktig å snakke med pasientene om alkohol i forbindelse med forskrivning av benzodiazepiner og z-hypnotika. Da kan man informere om at alkohol ikke er et godt sovemiddel, og hvordan det kan virke inn på plagene og samvirke med medikamentene. Alkoholbruk er en vanlig egenomsorg i vår kultur, også når det gjelder å påvirke et søvnproblem, og bør interessere helsepersonell, spesielt i samtalen med pasienter.
Andre pasienter bruker også benzodiazepiner og z-hypnotika for å oppnå rus, alene eller sammen med andre rusmidler. Slike blandinger er vanlig med alkohol, opioider og sentralstimulerende midler. Dette er farlige kombinasjoner som kan gi uforutsette bivirkninger og risiko for alvorlige overdoser, også dødelige.
Avhengighet
Man kan bli avhengig av både benzodiazepiner og z-hypnotika. Vi snakker om avhengighet med utgangspunkt i sammensatte fysiske og psykiske forhold. Den fysiske avhengigheten er stort sett et produkt av toleranseutviklingen og er veldig vanlig ved bruk av disse legemidlene, men toleranseutvikling alene er ikke nok til å få en avhengighetsdiagnose.
Avhengighet av benzodiazepiner eller z-hypnotika vil i spesialisthelsetjenesten diagnostiseres med koden F13.2 i ICD-10 (vårt og det internasjonale diagnosesystemet). For å få diagnosen må man oppfylle minst tre kriterier fra en liste over en rekke fysiologiske, atferdsmessige og kognitive fenomener samtidig i løpet av det foregående året:
1. Sterk lyst, eller følelse av tvang, til å innta benzodiazepiner eller z-hypnotika
2. Problemer med å kontrollere inntaket av benzodiazepiner eller z-hypnotika, enten det gjelder oppstart, avslutning eller mengde man inntar
3. Fysiologisk abstinenstilstand som opptrer dersom bruken av benzodiazepiner eller z-hypnotika opphører eller reduseres, eller viser seg ved karakteristisk abstinenssymptomer etter bruk av benzodiazepiner eller z-hypnotika, eller gjennom bruk av benzodiazepiner eller z-hypnotika (eller beslektete stoffer) for å lindre eller unngå abstinenser
4. Toleranseutvikling, slik at større doser må til for å gi samme effekt som tidligere
5. Økende likegyldighet til andre gleder og interesser. Mer og mer tid brukes til å skaffe seg benzodiazepiner eller z-hypnotika, til å bruke dem, eller til å komme seg i form etter bruken
6. Bruken av benzodiazepiner eller z-hypnotika opprettholdes til tross for åpenbare tegn på skadelige konsekvenser. Det må fastslås om brukeren var, eller kunne forventes å være, klar over disse konsekvensene
Disse kriteriene henger på en måte sammen to og to. Mens de to første handler om kontroll, handler de to neste om toleranseutvikling og dens konsekvenser, og de to siste om skadelige konsekvenser. Det at man skal oppfylle tre kriterier for å få diagnosen, betyr at man ikke nødvendigvis må ha en toleranseutvikling med påfølgende abstinens for å få en avhengighetsdiagnose.
For brukere av benzodiazepiner og z-hypnotika er slik toleranseutvikling veldig hyppig. Da er det viktig å huske at toleranseutvikling alene heller ikke er tilstrekkelig til å få diagnosen avhengighet.
Forskrivning
Sykepleiere og helsepersonell etterlyser ofte klare retningslinjer for medisinering. På området angst- og søvnproblemer vil det aldri bli helt enkel å gi en «oppskrift» på rett behandlingen. Det vil alltid være snakk om individuelle vurderinger og ofte dilemmaer.
I Norge har vi stort sett et reflektert forhold til forskrivning av vanedannende legemidler. Som alltid må vi leger veie fordeler mot ulemper når vi skal forskrive et medikament. Det at et medikament har bivirkninger, er selvsagt ikke en kontraindikasjon mot forskrivning. Tvert om kan det være god medisin å forskrive medikamenter til tross for at man kjenner bivirkningene.
Avslutning
Når man begynner å bruke disse medisinene, bør man også ha en klar plan for avslutning. Det er fornuftig å være spesielt aktpågivende med pasienter som har en historie med skadelig bruk av rusmidler, som bruker andre vanedannende legemidler, eller som har for eksempel en alvorlig personlighetsforstyrrelse, PTSD eller tvangslidelse. I slike situasjoner vil det som regel bli krevende å få avsluttet medisineringen.
En god behandling med benzodiazepiner eller z-hypnotika handler med andre ord ikke bare om oppstart på rett indikasjon og med rett dose, men også om rett planlagt avslutning av bruken. En slik plan forutsetter at pasienten er godt informert og tas inn til oppfølgende samtale.
Som sykepleier kan man ofte komme i en god situasjon for samtaler om livsproblemer som rus, angst, søvnproblemer, relasjonsproblemer, medisinbruk og annet. Ofte vil en sykepleier være den som faktisk avgjør om pasienten skal eller ikke skal få en sove- eller angsttablett.
Nå kan man ikke ta «den store samtalen» hver gang. En sovetablett kan være en helt uproblematisk løsning på en vanskelig situasjon for en pasient. Men av og til bør man finne anledning til en slik samtale for å informere, lytte og reflektere sammen. Kanskje er det du, fremfor forskrivende lege, som kommer i posisjon til å finne pasientens egentlige problem og eventuelle motivasjon til å endre en uheldig legemiddelbruk?
Noen legesentre tenker at det er så problematisk å forskrive benzodiazepiner at de velger å lage seg noen absolutte regler. De kan være av typen «I min praksis forskriver jeg ikke benzodiazepiner». Vær klar over at slike absolutte regler kan oppleves som befriende i øyeblikket, men at de ikke kan være allmenngyldige regler for alle møter med pasienter.
Forskrivning av benzodiazepiner og z-hypnotika er ofte dilemmamedisin som innebærer vanskelige avgjørelser i hverdagen. Det dreier seg om å være en god nok hjelper og ha en god nok praksis og er ikke noe man kan komme seg unna ved hjelp av enkle tommelfingerregler, uansett hvor behagelig det er å forholde seg helt firkantet til null forskrivning.
Vi har i stedet forsøkt å lage noen mer allmenngyldige regler.
Benzovettreglene
På bakgrunn av egne erfaringer, i samråd med flere legekontorer og sammen med utarbeidelsen av veilederen for bruk av vanedannende legemidler (Helsedirektoratets IS-2014: Nasjonal faglig veileder vanedannende legemidler – rekvirering og forsvarlighet) har vi utarbeidet noen generelle råd for forskrivning av benzodiazepiner og z-hypnotika. Disse har vi kalt benzovettreglene.
1. Begynn ikke med benzodiazepiner hvis du ikke vet at pasienten kan slutte
2. Tenk alltid på grunnleggende sykdommer og behandlingsalternativer
3. Verken angst eller søvnløshet er farlig
4. Diskuter alltid benzobruk med pasienten
5. Diskuter alkoholforbruk og eventuelt bruk av andre rusmidler
6. Unngå telefonforskrivning. Resepter bør utstedes ved konsultasjon
7. Vær oppmerksom på mistete resepter og andre unnskyldninger
8. Unngå kombinasjon med andre mulige misbruksmedikamenter
9. Resepten er personlig og kan ikke deles med andre
10. Selv for langtidsbrukere er en liten reduksjon i forbruket bra
11. Informer pasienten om toleranse og abstinenser ved benzobruk
12. Bare skriv ut til egne pasienter. Ellers kun minstepakninger
13. Lær ett eller to medikamenter å kjenne (nye benzodiazepiner løser ikke problemene med de gamle)
Referanser:
1. Skurtveit S, Sakshaug S, Hjellvik V, Berg C, Handal M. Bruk av vanedannende legemidler i Norge 2005–2013. Oslo: Folkehelseinstituttet; 2014.
2. Handal M, Sakshaug S, Hjellvik V, Berg C, Skurtveit S. Kjønnsforskjeller i bruk av vanedannende legemidler i Norge. Nor Farmaceutisk Tidsskr. 2015;123(4):27–31.
3. Bramness JG, Skurtveit S, Morland J. Testing for benzodiazepine inebriation – relationship between benzodiazepine concentration and simple clinical tests for impairment in a sample of drugged drivers. Eur J Clin Pharmacol. 2003;59(8–9):593–601.
4. Bramness JG, Skurtveit S, Morland J. Clinical impairment of benzodiazepines – relation between benzodiazepine concentrations and impairment in apprehended drivers. Drug Alcohol Depend. 2002;68(2):131–41.
5. Neutel CI, Skurtveit S, Berg C. What is the point of guidelines? Benzodiazepine and z-hypnotic use by an elderly population. Sleep Med. 2012;13(7):893–7.
6. Billioti de Gage S, Begaud B, Bazin F, Verdoux H, Dartigues JF, Peres K, et al. Benzodiazepine use and risk of dementia: prospective population based study. Bmj. 2012;345:e6231.
7. Bramness JG, Sexton JA. The basic pharmacoepidemiology of benzodiazepine use in Norway 2004–9. Nor Epidemiol. 2011;21(1):35–42.

















































1 Kommentarer
Luqman
,Fikk beaked av legen at jeg måtte ta 6 til 8.tabletter 10 mg Stilnoct hver dag. Det har ødelagt juss studiene og live mitt. Gått på dette i 24 år. Sliter mye. Hadde jeg vist alt jeg vet idag hadde jeg alderi rørt disse midisinene. Og ikke hørt på legen. Man har tiltro til legen og det hadde jeg.