Hva er en sårdiagnose, og hvorfor trenger vi den?
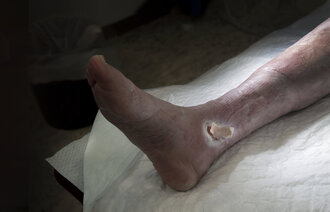
Mange ikke-helende sår er symptomer på en underliggende tilstand eller sykdom. Derfor er det viktig å stille en sårdiagnose og behandle årsaken til såret først.
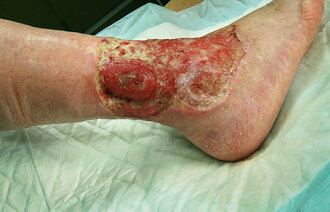
Under halvparten av alle pasienter med ikke-helende sår har en sårdiagnose. Sårdiagnosen er helt avgjørende for hvordan såret skal behandles og følges opp. Det er et stort problem at så få pasienter har en sårdiagnose. I denne artikkelen argumenterer vi derfor for at alle pasienter med ikke-helende sår skal få en slik diagnose i løpet av behandlingsforløpet.
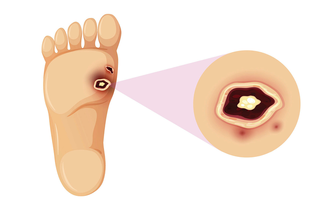
Ikke-helende sår, langsomt helende sår eller kroniske sår er begreper som dekker de samme sårene, altså sår som trenger lengre tid enn seks uker på å hele (1). I denne artikkelen benytter vi begrepet ikke-helende sår.
De aller fleste sår oppstår som følge av et traume. Men når de ikke gror, kan det skyldes systemiske sykdommer eller lokale forhold i såret. I mange tilfeller er det en kombinasjon av systemiske forhold og lokale forhold.
Med dette som utgangspunkt kan vi dele ikke-helende sår inn i to:
- Sår der systemisk sykdom er en vesentlig årsak til at såret ikke gror. Disse sårene er gjerne forårsaket av sykdommer som sirkulasjonssvikt (arteriell og/eller venøs), diabetes eller lammelser som fører til trykkskader.
- Sår der forhold i eller rundt såret er årsaken til at såret ikke heler, heretter kalt posttraumatiske sår. I denne gruppen finner vi postoperative komplikasjoner, hudavskrapninger, brannsår som ikke gror, og liknende. Posttraumatiske sår er altså sår der en ytre skade, sammen med lokale forhold i såret, fører til et sår som ikke gror.
Årsaken til såret
Det finnes også sår som oppstår spontant uten noen form for traume eller bare ved et ubetydelig traume. Disse sårene er forårsaket av systemisk sykdom som fører til dannelse av sår.
Sårtyper her er for eksempel kreftsår som følge av enten primær tumor til huden eller en metastase fra annen tumor, vaskulitter (betennelse i blodårene) eller pyoderma gangrenosum (ulcerativ, inflammatorisk sykdom som opptrer sjelden og spontant uten kjent årsak).
Prinsipielt er det viktig å skjønne at mange ikke-helende sår er symptomer på en underliggende tilstand eller sykdom som gjør at såret ikke gror. Det er derfor meget viktig å utrede pasienten med tanke på å finne en eventuell bakenforliggende årsak. Å behandle sårets bakenforliggende årsak er i de fleste tilfeller viktigere enn lokalbehandlingen.
Sårpasienter i Norge
Hvor mange sårpasienter finner vi i Norge? Det er utfordrende å svare på dette spørsmålet. Dels skyldes det at vi knapt har noen norske undersøkelser som har kartlagt antallet. Samtidig spriker resultatene fra land rundt oss såpass mye at det er vanskelig å være eksakt.
I denne artikkelen bruker vi to ulike begreper som beskriver antallet sår i undersøkelser:
- Prevalensen av ikke-helende sår er andelen personer som på et gitt tidspunkt har et sår som ikke gror.
- Insidensen av ikke-helende sår er andelen personer som jevnlig får et sår på grunn av for eksempel venøs svikt, komplikasjoner av diabetes eller lammelser som forårsaker trykksår.
En tysk epidemiologisk undersøkelse fant en insidens av ikke-helende sår på 1,07 prosent. Det vil si at 1 prosent av befolkningen hadde et ikke-helende sår i løpet av en treårsperiode (2). Khalil (3) hevder at 2 prosent av Australias befolkning har ett eller flere ikke-helende sår. Overført til norske forhold skulle det bety at mellom 50 000 og 100 000 personer har sår som ikke gror i løpet av en tidsperiode.
Forskjellen på disse tallene kan blant annet skyldes at den tyske undersøkelsen bare tok med sår forårsaket av systemisk sykdom. Ulike traumesår utgjør mellom 30 og 50 prosent av pasientene med ikke-helende sår. Hadde disse blitt inkludert i den tyske undersøkelsen, ville tallene vært likere.
Prevalensen av sår er naturlig nok mye lavere. Tall fra England tyder på at rundt 0,3 prosent av befolkningen til enhver tid har et ikke-helende sår (4, 5). Overført til norske forhold skulle det bety at vel 15 000 mennesker til enhver tid har ikke-helende sår.
Fordeling av sårgrupper
Det varierer veldig hvordan sårene defineres. Generelt utgjør posttraumatiske sår den største gruppen. Jelnes (5) fant at 21 prosent av pasientene på sårpoliklinikken i Sønderborg i Danmark hadde ulike former for posttraumatiske sår, mens Khalil (3) fant at hele 56,1 prosent av sårene som var behandlet på en distriktsklinikk i Australia, var posttraumatiske.
I en svensk undersøkelse gjort i kommunehelsetjenesten kom de frem til følgende fordeling (7):
- post-traumatiske sår 33,6 prosent
- trykksår 18,1 prosent
- venøse sår 15,8 prosent
- diabetessår 6,5 prosent
Hvordan gruppene defineres, og hvor undersøkelsen gjøres, vil i stor grad bestemme fordelingen mellom dem. Det har vært en utvikling over tid på dette området. Vi ser at sår forårsaket av diabetes (nevropatiske, iskemiske og nevroiskemiske sår) øker i antall og utgjør en stadig større del av sårbehandlernes arbeidstid. Årsaken er en økning i diabetes 2 i befolkningen – en økning vi enda ikke har sett toppen av.
Ulike sårdiagnoser
Det opereres gjerne med to typer sårdiagnoser (1):
Etiologisk sårdiagnose. Denne diagnosen sier noe om årsaken til at et sår oppstår. Den sier også noe om hvilken eller hvilke grunnsykdommer som forårsaker såret. Venøse leggsår er et eksempel på en etiologisk sårdiagnose.
Morfologisk sårdiagnose. Denne diagnosen sier noe om hvilken tilstand såret befinner seg i. Basert på inndelingen til Schultz og medarbeidere (8) har vi følgende seks klasser:
- rene, granulerende sår
- sår med nekrotisk vev
- sår med bakteriell ubalanse
- sår med betydelig væskeoverskudd
- dårlig oksygenerte sår
- sår med dårlig granulasjonsvev
Etiologisk sårdiagnose skal stilles av en lege, og det bør være en selvfølge at pasienter som sendes fra primærhelsetjenesten til kirurgisk, ortopedisk eller dermatologisk poliklinikk, skal komme tilbake med en pålitelig, etiologisk sårdiagnose (9).
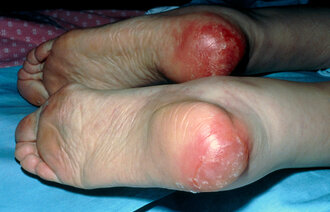
Her er noen eksempler som illustrerer behovet for etiologisk og morfologisk sårdiagnose:
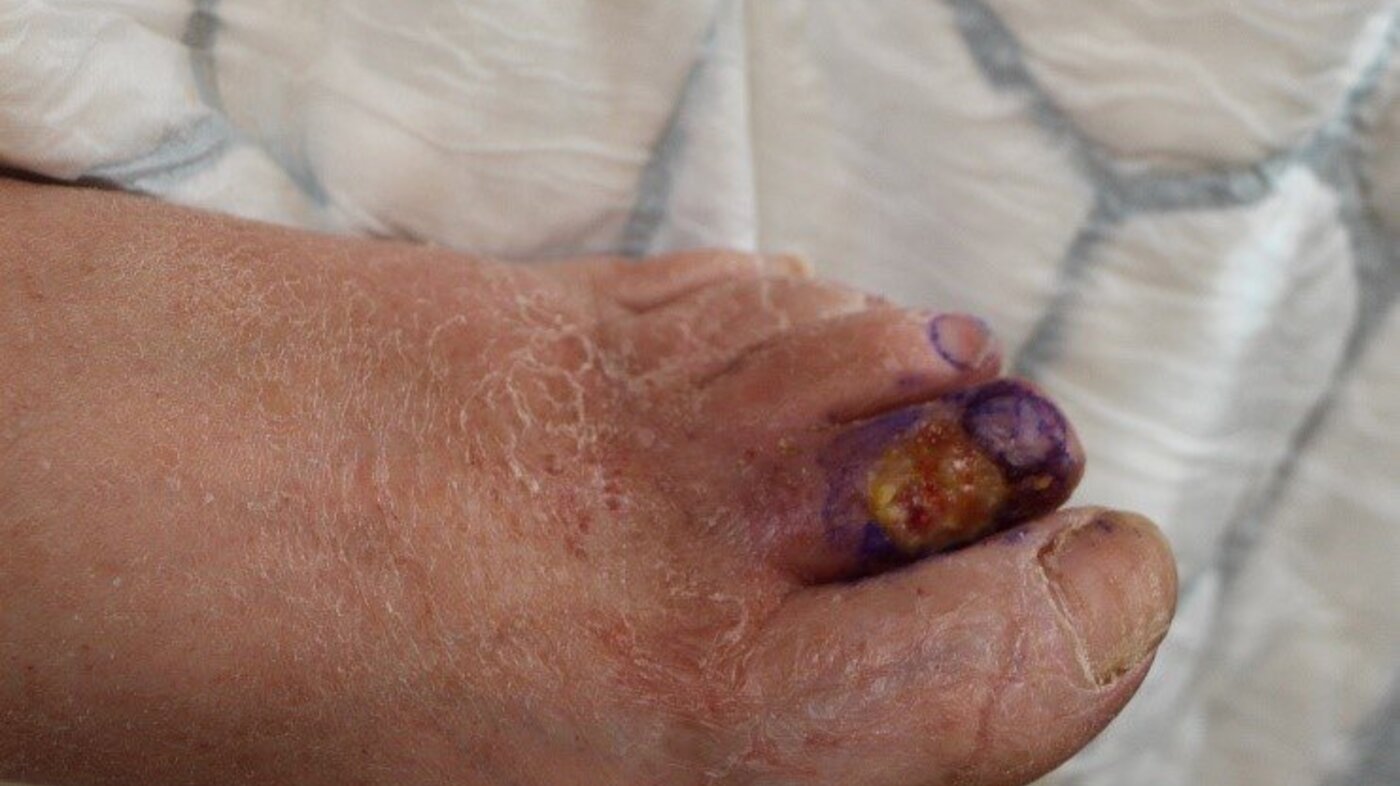

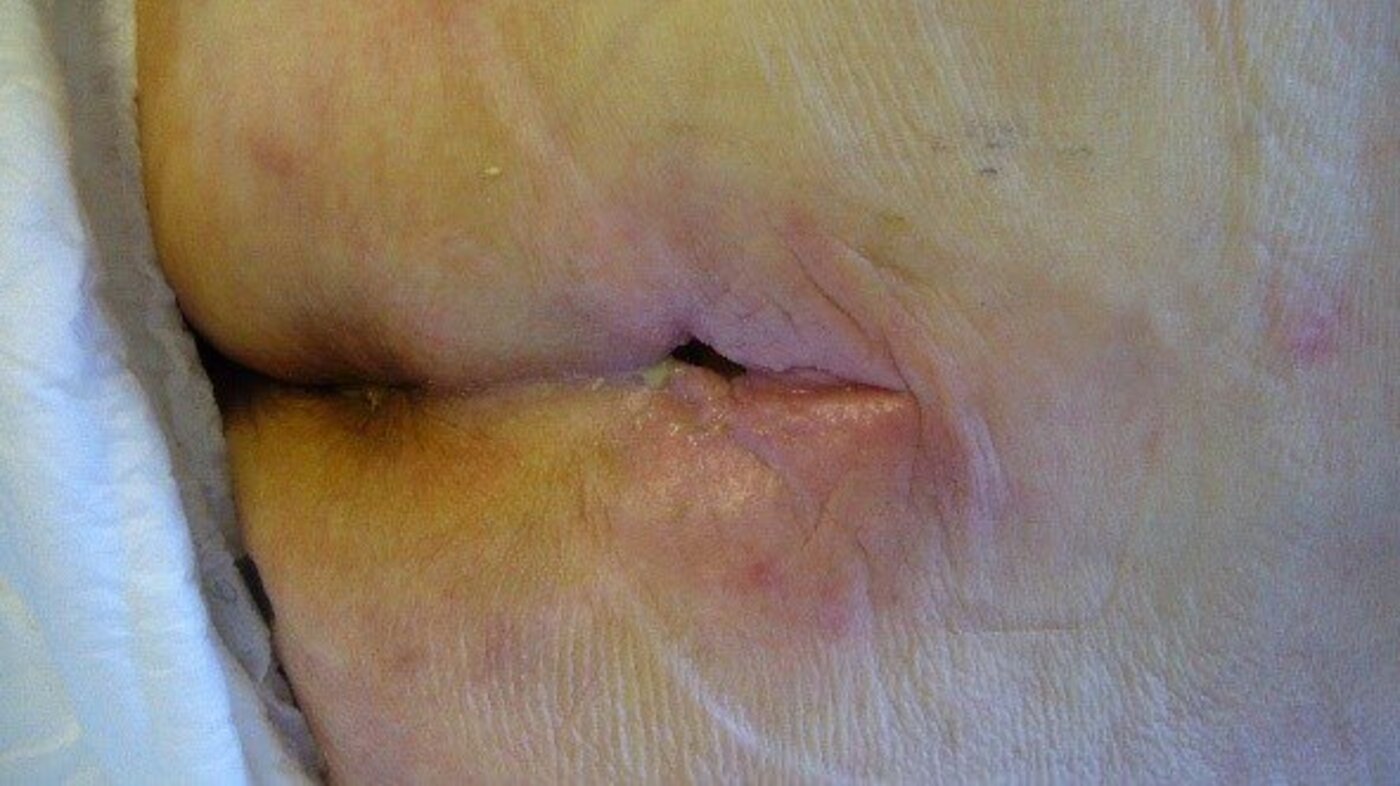
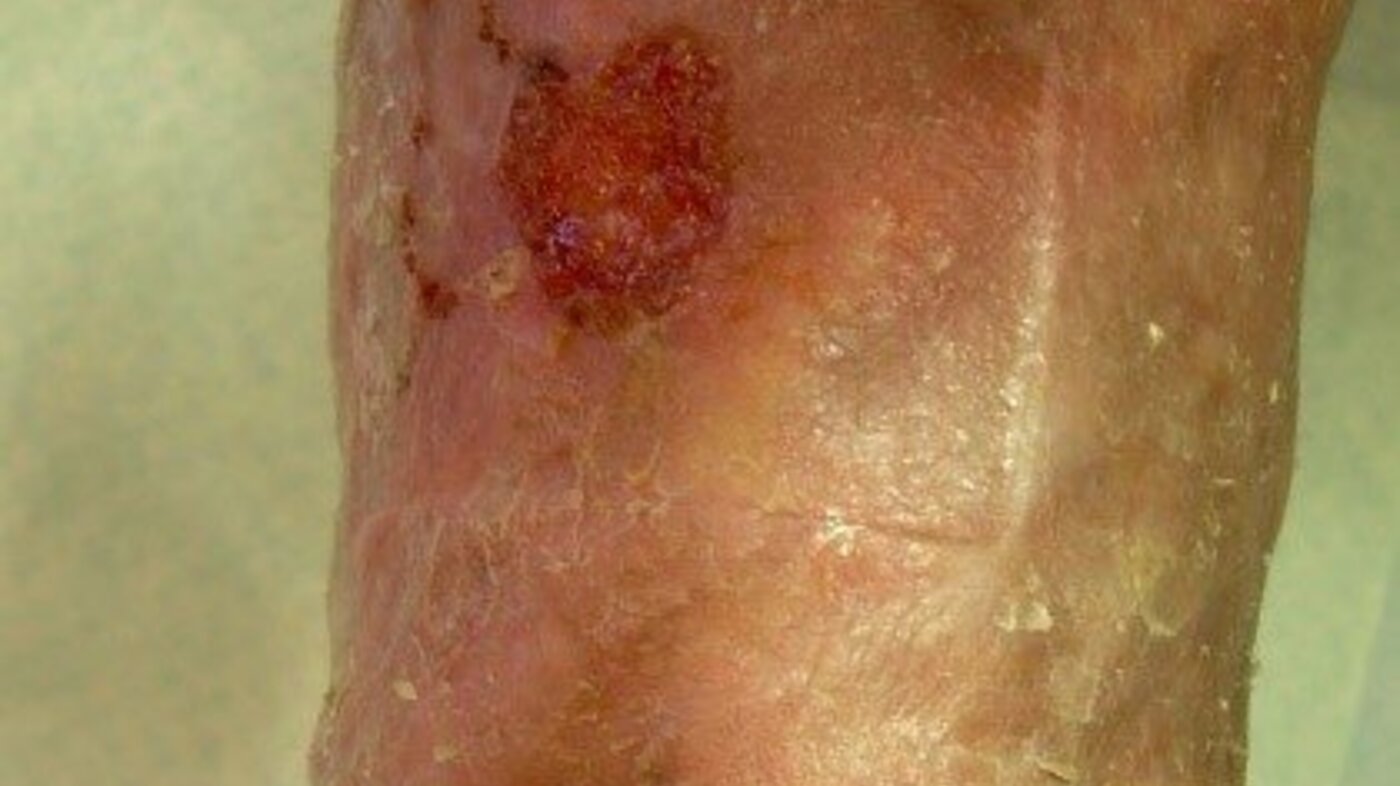
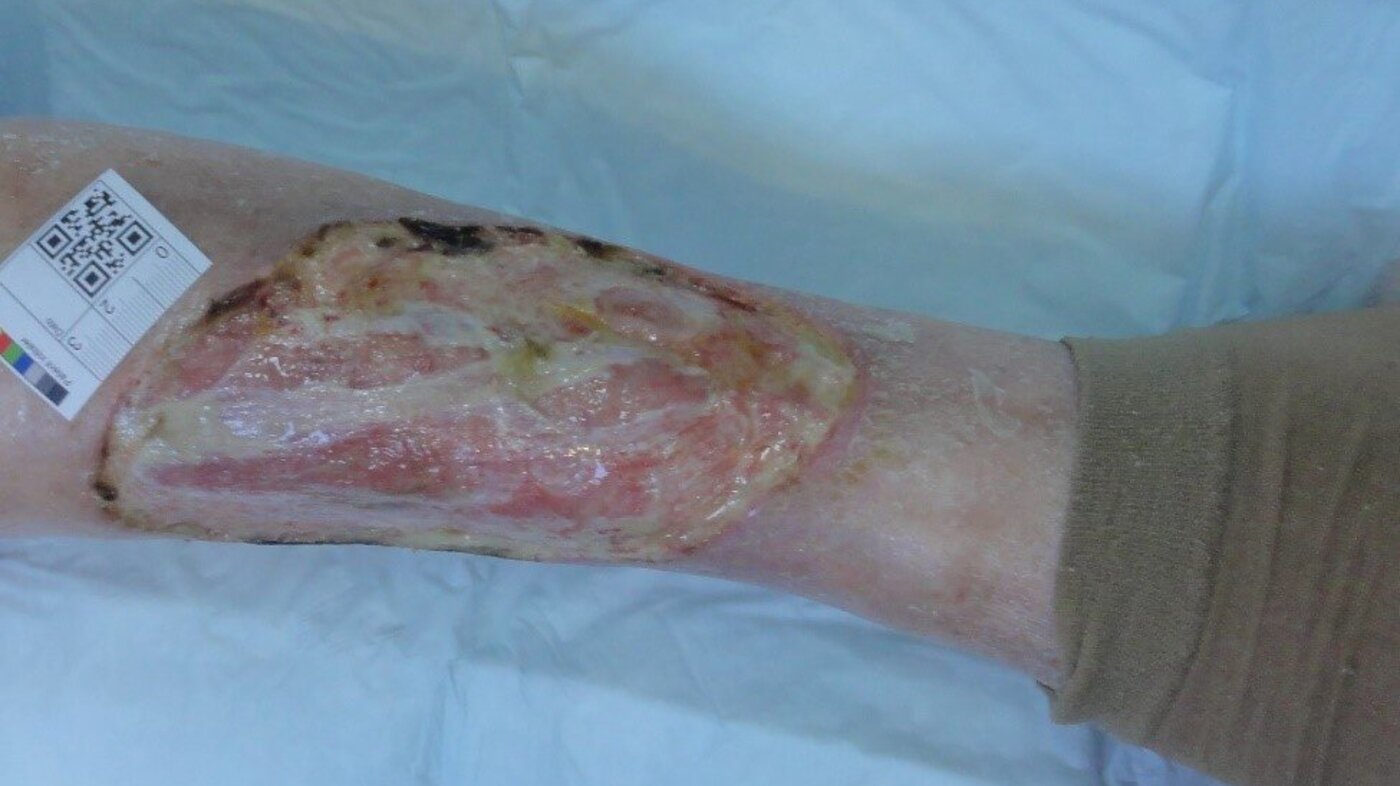
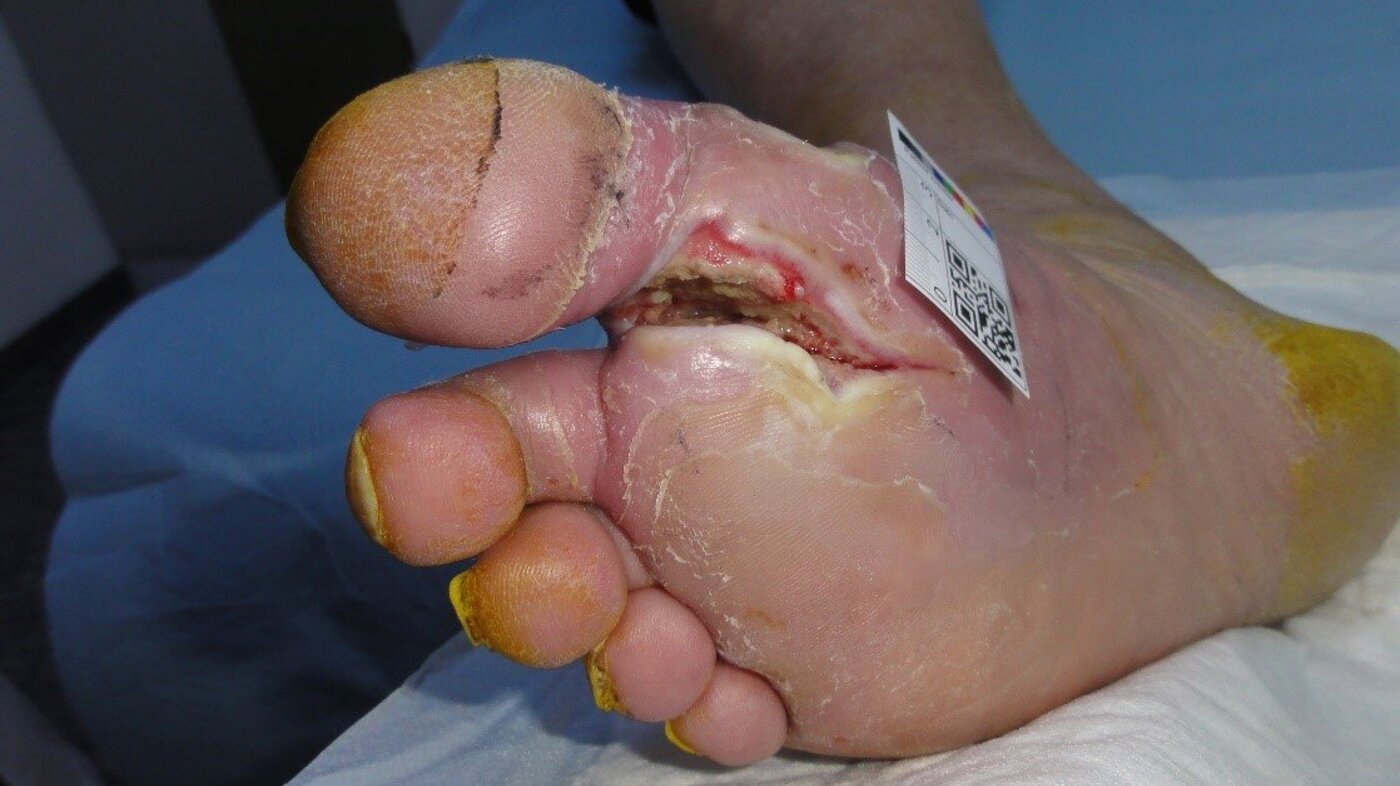
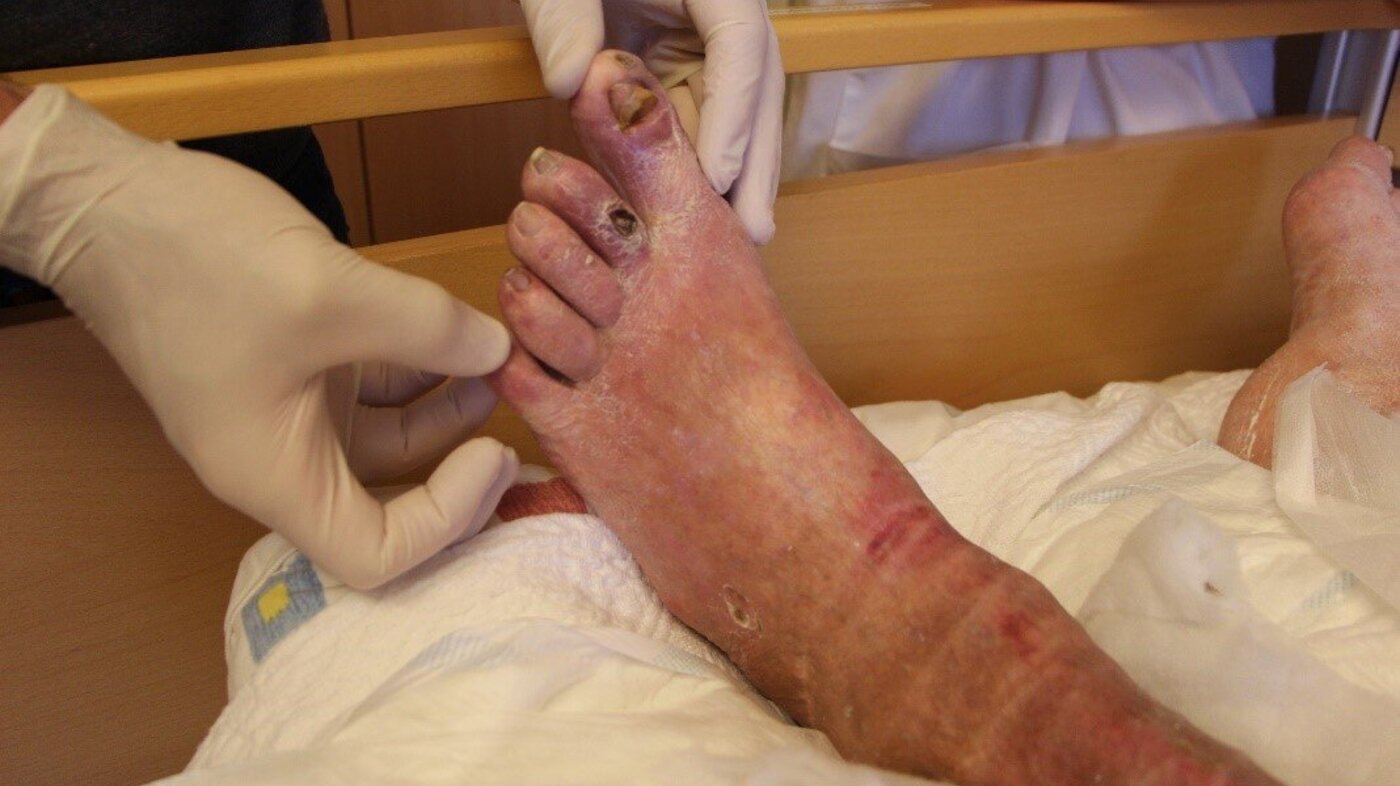
Eksemplene er ment å illustrere hvor viktig det er å kjenne årsaken til at såret er oppstått, og eventuelt hvorfor det ikke heler. Uten denne kunnskapen risikerer vi at behandlerne gjør alvorlige feil. Slike feil kan føre til at såret ikke gror, blir verre eller fører til amputasjon, sepsis med videre.
Riktig sårdiagnose
Den etiologiske sårdiagnosen er basisen for all behandling av såret (10). Det anses som nesten nytteløst å behandle sår uten at man adresserer årsaken bak såret. I praksis viser det seg at mindre enn halvparten av sårene har en slik diagnose. Friman (6) fant at bare 40 prosent av pasientene i deres undersøkelse hadde en etiologisk sårdiagnose.
Legene anser seg som ansvarlige for å stille en slik sårdiagnose, men synes arbeidet er tidkrevende og komplisert. Dessuten opplever de at utdannelsen ikke godt nok forbereder dem på denne oppgaven (11, 12). Utfordringen blir da å finne måter å stille sårdiagnose på, slik at vi sikrer at de som daglig behandler sårene, har den informasjonen og kompetansen de trenger for å gjøre denne jobben på en akseptabel måte.


































0 Kommentarer