Finn risikoføttene!
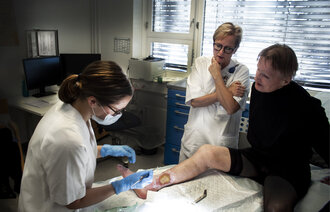
– Du trenger bare tre verktøy for å risikosjekke den diabetiske foten: øynene dine, fingrene dine og et monofilament, sier lege Bodo Günther.
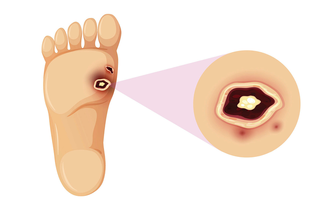
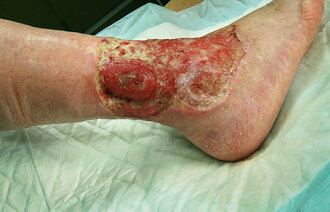
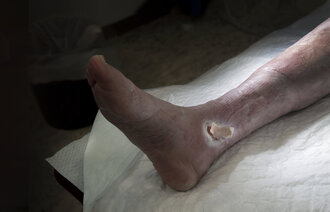
Føttene til diabetespasienter skal sjekkes minst én gang i året hos fastlegen, fordi de oftere enn andre føtter kan utvikle fotsår. Men bare en av tre diabetespasienter får denne risikovurderingen.
– Undersøkelser har vist at det varierer veldig fra lege til lege. Noen veldig få sjekker 100 prosent, mens andre bare sjekker 18 prosent, sier Bodo Günther, seksjonsoverlege ved kirurgisk seksjon på Stord sjukehus.
Han underviser også nordiske sykepleiere som tar det nye emnet Wound Care and Prevention ved Universitetet i Sørøst-Norge, i kunsten å finne risikoføttene hos diabetespasienter.
– Sykepleiere bør henvise høyrisikoføttene
Günther mener nemlig at sykepleiere, særlig hjemmesykepleiere, bør hjelpe til.
– Med god forebygging kan vi forhindre 85 prosent av fotsår hos diabetespasienter. Sykepleiere bør lære seg å undersøke diabetesføtter og henvise alle med høy risiko for å utvikle fotsår til en sårpoliklinikk eller et diabetesfotteam, sier han.
– Men sykepleiere har vel ikke henvisningsrett til spesialisthelsetjenesten?
– Egentlig skal det alltid gå via fastlegen, ja. Men erfaringen fra Norge og de fleste andre land er at det oftest oppstår en betydelig forsinkelse om sårpasienter skal henvises via fastlegen. De fleste sårpoliklinikker vil ha pasienten inn så tidlig som mulig, og har innsett at de må kutte ut forsinkende ledd hvis de skal lykkes.

Günther hevder at de sårpoliklinikkene med de beste resultatene, er de som tar imot henvisninger fra både sykepleiere, fotterapeuter og leger. Hos disse kan til og med pasientene henvise seg selv – dette gjelder da oftest dem som har diabetesfot.
– Slik praktiserer vi det på Stord, og jeg vet de gjør det slik i Trondheim også. Men om en hjemmesykepleier henviser en pasient direkte til sykehuset, bør selvsagt fastlegen eller tilsynslegen bli informert om dette. Det er jo ikke meningen å holde legene utenfor sårbehandling, vi vil bare kutte ut forsinkende ledd, forsikrer Günther.
Sjekk både type 1 og type 2
Diabetespasienter med både type 1 og type 2 bør sjekkes.
– Det er en myte at diabetes type 2 er den snille typen. Den kan komme snikende og får ofte gjort mye skade før den oppdages. Pasientene med denne typen får minst like mange, om ikke flere, komplikasjoner som de med type 1 diabetes, sier Günther.
Pasienter med høy risiko for sår trenger innleggssåle og brede nok sko, og de har rett til refusjon fra Helfo for ortopediske sko.
– Men for å få det, må pasienten henvises til spesialisthelsetjenesten. Husk å skrive i søknaden til Helfo at det er et varig behov, ellers får de ikke dekket skoene, tipser legen.
Trenger bare tre verktøy
– Det er tre verktøy du må bruke for å undersøke den diabetiske foten: øynene og fingrene dine og et monofilament, sier Günther.
Monofilamentet er et verktøy som tester følsomheten under fotsålen. Det koster bare noen få kroner og blir ifølge Günther ofte utdelt gratis på kurs og kongresser.
– Dette er så enkelt at du klarer å gjøre det selv om du bare har ett øye og én arm, påstår Günther og legger til at hvis du jobber med sår på din arbeidsplass, men ikke har monofilament tilgjengelig, må du sørge for at det blir bestilt.
5 ting du må gjøre
Dette må du gjøre:
1. Ta av pasienten på begge føtter. Både sko og sokker.
2. Se på føttene, også når pasienten står, både forfra og bakfra. Se etter feilstillinger og hyperkeratose (hard hud). Farge kan også gi et hint om sirkulasjon.
– Føtter som er dårlig sirkulert, er ikke nødvendigvis hvite. Husk at de ofte er rødlige, minner legen om.
3. Kjenn etter puls for å vurdere sirkulasjon mens pasienten ligger. Kjenn på fotpulsårene arteria dorsalis pedis og arteria tibialis posterior. Kjennes pulsen ved berøring, er den såkalt palpabel. Det er et godt tegn. Kjennes den ikke, er det en risikofaktor.
4. Bruk monofilamentet til å finne ut om pasienten har sensorisk nevropati (nerveskade). Verktøyet er et plasthåndtak der det er festet en 4 cm lang monofilamenttråd som likner på et tykt fiskesnøre. Tråden skal bøye seg ved et trykk på mer enn 10 gram.
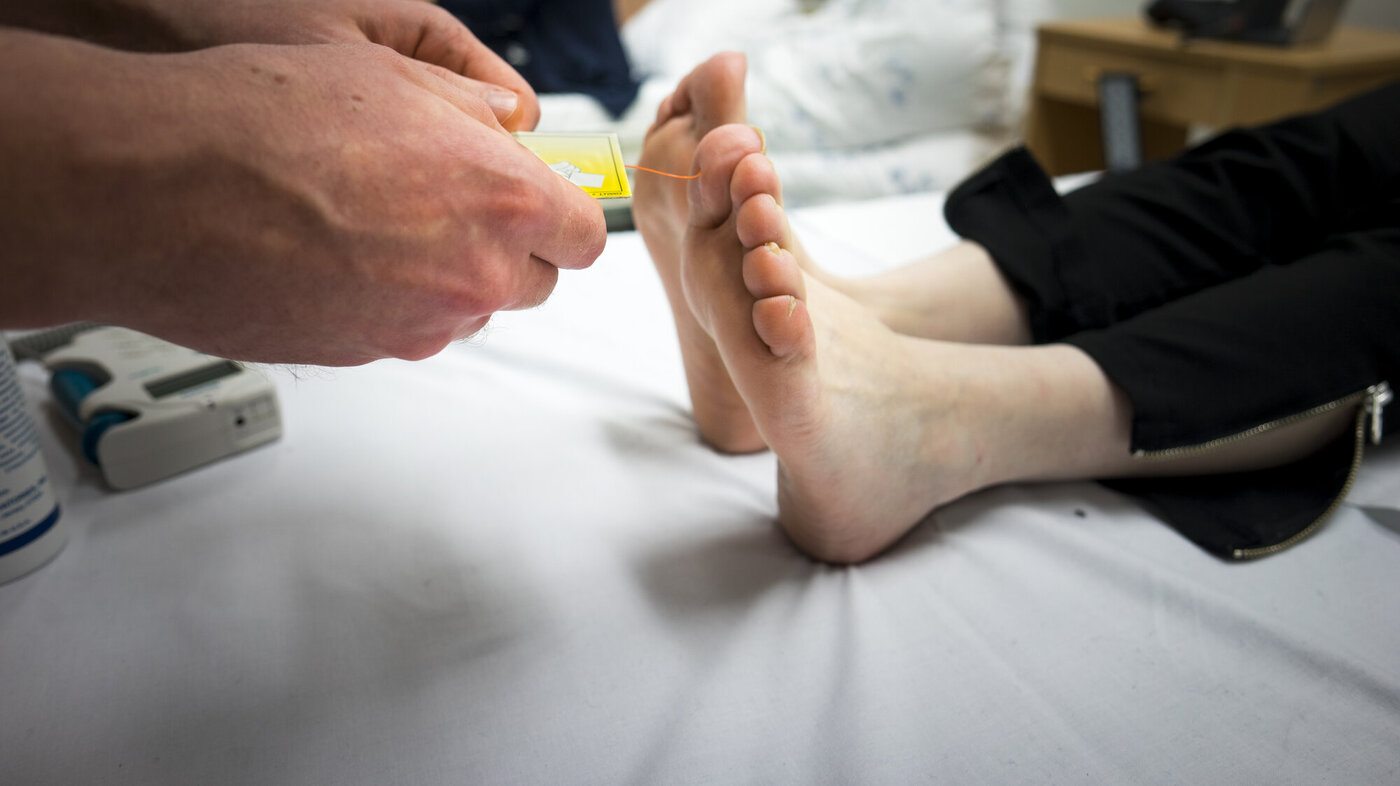
Prøv først monofilamentet ut i hånden til pasienten, og be vedkommende si ifra når filamentet kjennes på huden. Plasser det så mot fire ulike punkter under begge fotsåler: Under stortåen, under tåballen og under metatarshodet til tå 3 og 5. Press til spissen bøyer seg i en C-fasong i et sekund. Unngå områder med hard hud, arr eller sår. Pasienten skal ikke se hva du gjør og må selv angi om det kjennes eller ikke når du spør.
Fremgangsmåten er mer utførlig beskrevet på nettsiden Wounds.no, som Bodo Günther har laget, og hos Helsedirektoratet.
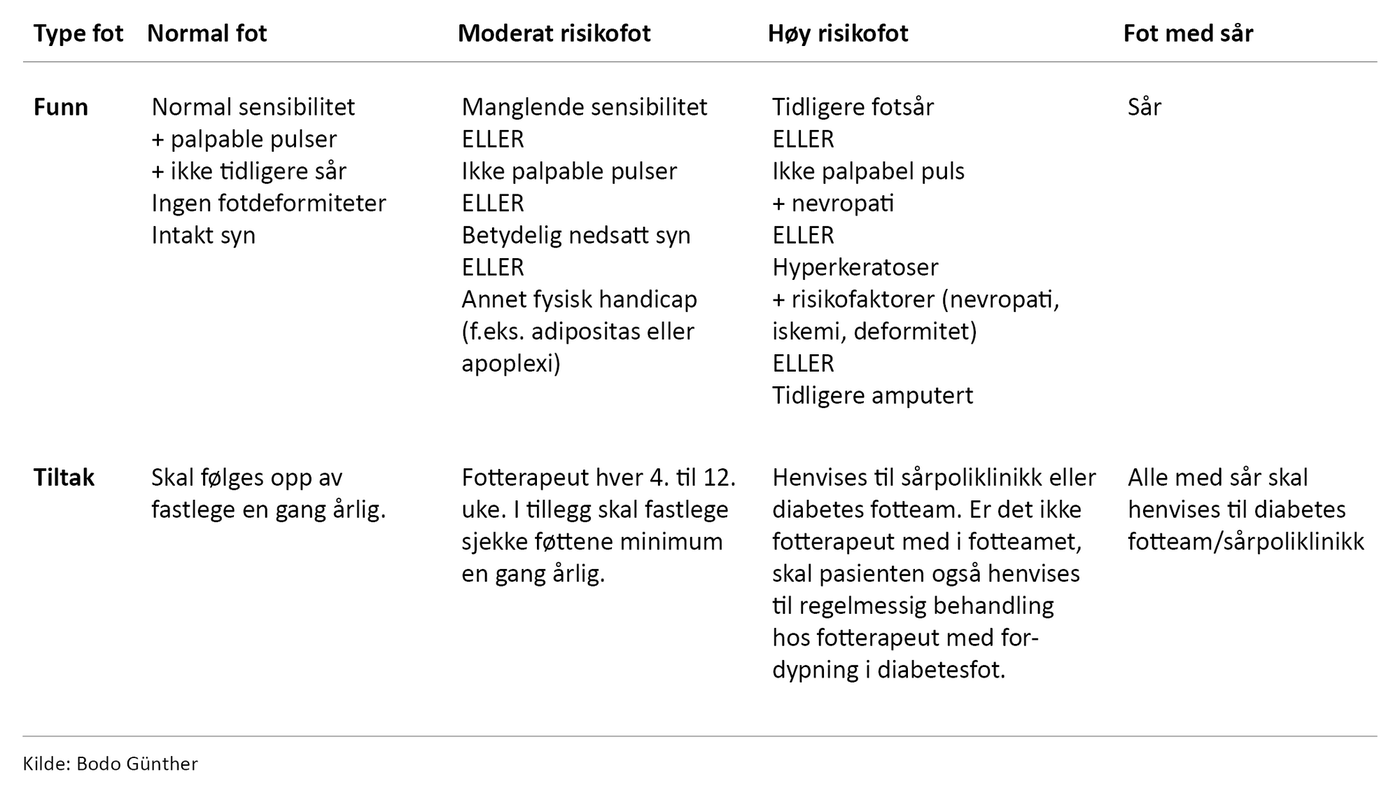
5. Noter funnene og les av i tabellen under, som angir
hvilken risikosone pasienten tilhører og hvilke tiltak som må
gjøres.
Finn fotterapeut i register
– De med høy risiko for å utvikle sår må du henvise til en sårpoliklinikk eller et diabetesfotteam, sier Bodo Günther, selv om det i Helsedirektoratets retningslinjer bare heter at de «bør» henvises.
Mer om Günthers arbeid med retningslinjene kan du lese her.
Hvis det ikke er en fotterapeut med i teamet, skal pasienten også henvises til regelmessig behandling hos fotterapeut med fordypning i diabetesfot.
Det finnes en database over fotterapeuter og deres spesialkompetanse på nettsiden finnfotterapeut.no.
– Den nettsiden anbefaler vi våre studenter som tar videreutdanning i sår, som tilbys sykepleiere og vernepleiere, sier sykepleier og førsteamanuensis Edda Aslaug Johansen.
Hun jobber ved Universitetet i Sørøst-Norge og ved generell intensiv avdeling på Drammen sykehus. Hun var med å starte både videreutdanningen i sår fra 2008 og det nye emnet i Wound Care and Prevention, som fra januar 2019 tilbys på engelsk og er spesialtilpasset masterstudenter i Norden.
– Diabetesfotsår er ikke for amatører. Personlig tør jeg ikke å ta ansvaret for disse pasientene ettersom jeg ikke jobber klinisk med denne pasientgruppen, sier hun.
Hvis sykehuset sier nei – slik klager du
– Mange sykehus avviser fortsatt henvisninger når pasienten ikke har sår. Da må du klage, sier Günther.
Han har laget en mal du kan bruke ved henvisning, som gjør at sykehuset lettere tar imot pasienten ved første forsøk:
«Pasienten har diabetes og jeg har oppdaget at vedkommende har XX og XX (risikofunnene du har gjort), hvilket setter han/henne i høyrisikogruppe for utvikling av fotsår.
Etter retningslinjene har pasienten rett til vurdering av fotteam i spesialisthelsetjeneste for vurdering av sirkulasjonsutredning og rettigheter med hensyn til ortopediske hjelpemidler til avlastning.
Mvh hjemmesykepleier XY.»


































0 Kommentarer