Slik kan sykepleiere oppdage sepsis

Sykepleiere kan redde liv når de identifiserer tidlige tegn på sepsis. Rask og systematisk vurdering av vitale tegn kan hindre at en infeksjon utvikler seg til organsvikt.
Sepsis er en akutt og livstruende tilstand som krever rask identifisering og umiddelbar behandling for å redusere dødelighet og bevare organfunksjon. Sykepleiere spiller en nøkkelrolle ved å observere pasienter systematisk, bruke skåringsverktøy og vurdere kliniske tegn – i tett samarbeid med lege. Kunnskap om risikogrupper, differensialdiagnoser og tidlige symptomer er avgjørende for å kunne stille spørsmålet «kan det være sepsis?» – et spørsmål som kan redde liv.
I denne fagartikkelen forklarer vi hvordan sepsis kan oppdages tidlig hos voksne og gravide, og hvilke verktøy som brukes. Vi tar utgangspunkt i de nyeste retningslinjene fra National Institute for Health and Care Excellence (NICE) fra 2024 (1).
Sepsis er en akutt og livstruende tilstand som oppstår når kroppens respons på en infeksjon skader egne vev og organer (2). Alle typer infeksjoner kan føre til sepsis og gi svikt i ett eller flere organer.
I Norge står sepsis for rundt 2,5 prosent av alle sykehusinnleggelser. I perioden 2008 til 2021 ble det i gjennomsnitt registrert 22 693 tilfeller hvert år (3). Til sammenlikning fikk 11 264 personer hjerteinfarkt i 2021 (4).
Tidlig behandling øker sjansen for å overleve
Dødeligheten ved sepsis er rundt 20 prosent, og ved septisk sjokk cirka 40 prosent (2). Jo tidligere pasienten legges inn på sykehus for utredning og behandling, desto større er sjansen for å redde liv og bevare organfunksjon (2, 5, 6).
Ved mistanke om sepsis bør derfor lege varsles umiddelbart – helst ved bruk av kommunikasjonsverktøyet ISBAR (identifikasjon, situasjon, bakgrunn, analyse og råd) (7).
Standard utredning ved sepsis handler om raskt å finne infeksjonskilden og vurdere alvorlighetsgraden. Dette inkluderer blodgassanalyse med måling av laktat og mikrobiologisk prøvetaking, blant annet blodkultur.
Behandlingen består av antibiotika og væsketerapi (6). Antibiotika skal være gitt innen en time ved septisk sjokk, innen tre timer ved mulig sepsis uten sjokk (6). Behandlingen skal startes før dyrkingssvarene er klare (8), og valg av antibiotika skal følge ny retningslinje for antibiotikabehandling (9).
Ved septisk sjokk anbefales også steroider. Mange pasienter vil i tillegg trenge organstøttende behandling, som oksygen, respirator, vasopressor, altså blodtrykksstøtte, eller dialyse (8, 10).
Sykepleiere vurderer alternative årsaker
Flere akutte sykdommer kan føre til organsvikt eller symptomer som likner på sepsis. Men diagnosen sepsis stilles bare når det foreligger både infeksjon og organsvikt (10).
Sykepleiere må derfor kjenne til differensialdiagnoser, altså andre mulige årsaker, som pankreatitt, vevsiskemi, traume, kirurgisk traume, brannskader, tromboemboli, vaskulitt, medikamentelle reaksjoner og lymfom (10).
Når sykepleiere oppdager tegn til akutt organsvikt hos en pasient med bekreftet eller mistenkt infeksjon – og stiller spørsmålet «kan det være sepsis?» – kan det redde liv (11, 12).
Hvem får sepsis?
Særlig eldre pasienter med immunsvekkelse, diabetes, nyresvikt, hjertesvikt eller personer med implanterte fremmedlegemer (8) som har infeksjon, har økt risiko for å utvikle sepsis (se tabell 1). Disse pasientene må observeres ekstra nøye for tidlige tegn på organsvikt.
Risikogrupper:
- Barn under ett år, særlig premature eller der mor hadde infeksjon i svangerskapet
- Personer over 75 år
- Personer med diabetes
- Personer med nedsatt immunforsvar (for eksempel ved bruk av steroider, etter organtransplantasjon, under kjemoterapi eller ved Downs syndrom)
- Personer som nylig har hatt traume, alvorlig sykdom, kirurgi eller en invasiv prosedyre
- Kvinner i barseltid, opptil fire uker etter fødsel, spontanabort eller abort
Bakterielle infeksjoner er den vanligste årsaken til sepsis, men også infeksjoner med virus, sopp og parasitter kan føre til sepsis (13).
Blant bakteriene er det Escherichia coli, Klebsiella pneumoniae, Staphylococcus aureus, Pseudomonas aeruginosa og Streptococcus pyogenes som gir høyest dødelighet ved sepsis (14). Av soppinfeksjoner er Candida mest alvorlig, mens blant virus er det herpes simplex, enterovirus, influensa, adenovirus (14) og koronavirus (3) som oftest er forbundet med høy dødelighet.
Infeksjoner som utvikler seg til sepsis, oppstår oftest i luftveiene (pneumoni), urinveiene, intraabdominalt og i hud og bløtdeler (15).
Hvordan identifisere sepsis?
For pårørende og pasienter har sepsisforskere laget en enkel huskeregel for når man bør oppsøke lege umiddelbart for vurdering av mulig sepsis, altså ringe 113 (se tabell 1).
Den initiale vurderingen av pasienten bør bestå av å måle respirasjonsfrekvens, oksygenmetning, puls, blodtrykk, kapillær fyllningstid, urinproduksjon og temperatur samt å vurdere kognitiv tilstand og våkenhetsgrad. Observasjoner systematiseres og settes inn i et skåringsverktøy for vurdering av organsvikt (8).
Sykepleieren bør også observere pasientens allmenntilstand og ta mikrobiologiske prøver fra sårsekret, spytt, ekspektorat, urin, puss og blodkulturer (16). Sepsis skal mistenkes sterkt dersom pasienten har marmorert eller askegrå hud, hudblødninger (petekkier) som ikke blekner ved trykk, eller tegn til cyanose i hud, lepper eller tunge (8).
Skåringsverktøy avdekker pasientens risiko for sepsis
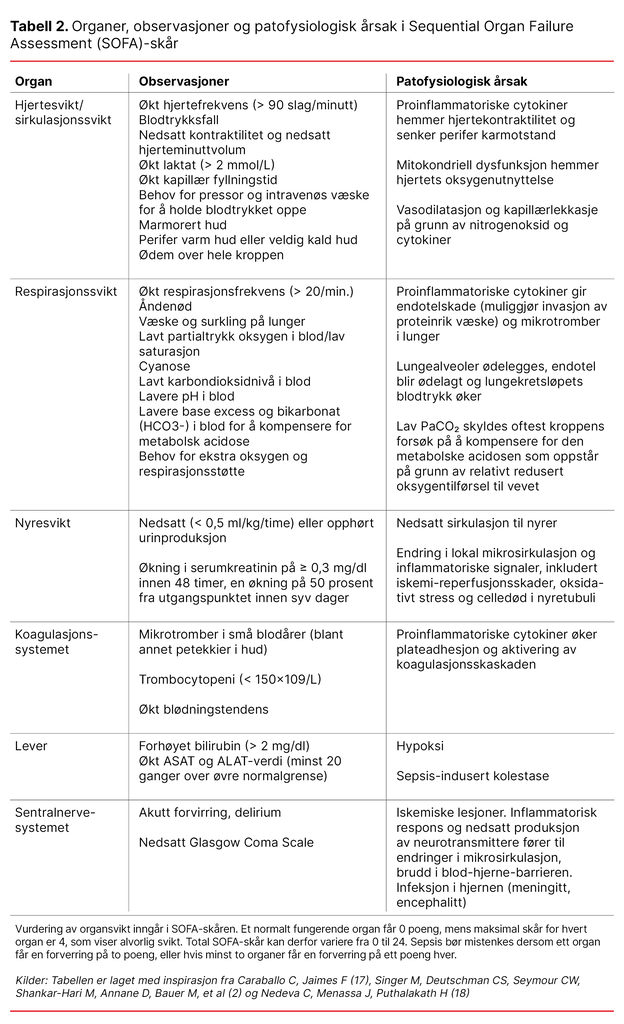
Sequential Organ Failure Assessment (SOFA)-skår
Sequential Organ Failure Assessment (SOFA)-skår brukes hovedsakelig til voksne pasienter som overvåkes på intensivavdeling (2), men det er nyttig at alle sykepleiere forstår prinsippene bak.
Tabell 2 viser en forenklet oversikt over hva som inngår i SOFA-skåren – hvilke observasjoner som gjøres, og hva som skjer i kroppen ved organsvikt forårsaket av sepsis. Oversikten er laget med inspirasjon fra Singer og medarbeidere, Nevada og medarbeidere og Carabello og Jaimes (2, 17, 18).
Sykepleier bestiller nødvendige blodprøver som laktat, kreatinin, bilirubin, trombocytter, ASAT og ALAT for å beregne full SOFA-skår. Et normalt fungerende organ får 0 i skår, og man får flere poeng desto sykere organet er. Maks skår for hvert organ er 4. Den totale SOFA-skåren kan derfor variere fra 0, ingen organsvikt, til 24, full organsvikt i alle organer.
Sepsis bør mistenkes dersom pasienten har en infeksjon og samtidig en forverring på to poeng i ett organ, eller én poengs forverring i minst to organer (2). For å vite om det er en forverring, må man altså vite hvilken skår en pasient har til vanlig.
Quick-SOFA (qSOFA)
SOFA-skåren er kompleks, og derfor har man tidligere brukt en forenklet variant på sengeposter – kalt quick-SOFA eller qSOFA (2). qSOFA gir poeng dersom pasienten har forverret mental status, pustefrekvens over 22 per minutt eller hjertefrekvens på 100 slag per minutt eller mer.
Men nyere forskning viser at qSOFA er lite egnet til å oppdage sepsis sammenliknet med andre verktøy, og den anbefales derfor ikke lenger (8). I en studie fra St. Olavs hospital i 2017 fant vi at qSOFA bare identifiserte 33 av 108 sepsispasienter (19).
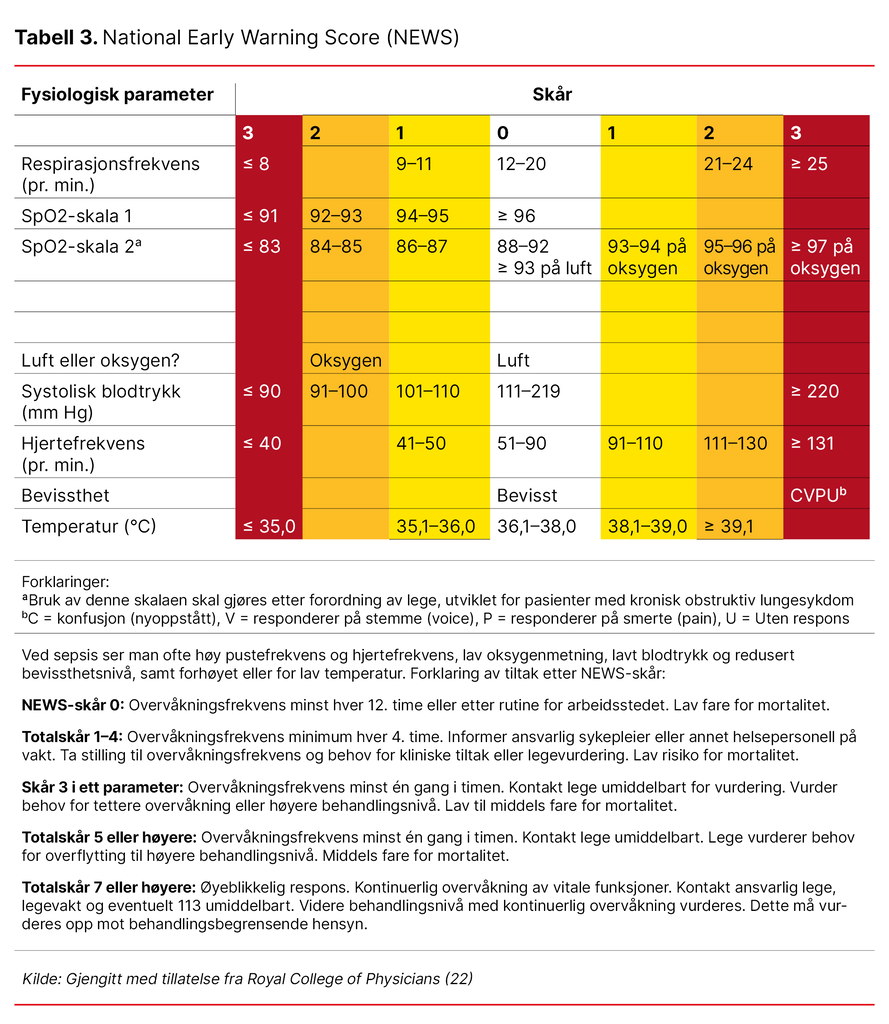
National Early Warning Score (NEWS)
For sykepleiere på sengepost og i kommunehelsetjenesten anbefales det å bruke National Early Warning Score (NEWS). Dette verktøyet brukes til å vurdere risiko for sepsis på sykehus – også på psykiatriske sykehus, i ambulansetjenesten og i helsetjenester i fengsler (8).
NEWS brukes til å overvåke pasienter over 16 år, men skal ikke brukes til gravide eller kvinner i barseltid (20).
De britiske helsemyndighetene og National Institute for Health and Care Excellence (NICE) anbefaler videre evaluering av hvordan NEWS fungerer i primærhelsetjenesten. De understreker samtidig verdien av et felles språk på tvers av helsetjenestenivåer for å kommunisere alvorlighetsgraden av en pasients akutte sykdom (8, 20).
NEWS gir økende skår jo mer avvikende de vitale parameter er (se tabell 4). Fargekodene viser hvor alvorlig tilstanden er: hvit betyr normal, gul viser moderat alvorlighetsgrad, og rød betyr alvorlig tilstand.
Skåringsverktøyet NEWS identifiserer sepsis
NEWS-skåren må alltid tolkes ut fra pasientens vanlige helsetilstand før infeksjonen. En ung og tidligere frisk person kan være alvorlig syk selv med lav NEWS-skår, mens en eldre pasient med kjent komorbiditet kan ha høyere skår uten at det nødvendigvis betyr forverring. Det viktigste er derfor å følge endringen fra pasientens normale tilstand (8).
En samlet NEWS-skår på fem viser moderat risiko for alvorlig sykdom og skal føre til at lege tilkalles. Dersom ett enkelt parameter gir rød respons (3 poeng) hos en pasient med infeksjon, skal dette utløse sepsisalarm (8).
En norsk studie viste at NEWS har høy sensitivitet (0,96) for å oppdage sepsis – det vil si at 96 prosent av pasientene med sepsis ble riktig identifisert (21). Men spesifisiteten var lav (0,59), som betyr at 59 prosent av pasientene uten sepsis ble korrekt vurdert som friske, mens 41 prosent ble feilaktig klassifisert som sepsis (21).
Dette skyldes at NEWS er utviklet for å fange opp alle typer alvorlig sykdom (22), ikke bare sepsis. Derfor er det kun høy NEWS i kombinasjon med infeksjon eller mistanke om infeksjon som skal utløse sepsisalarm.
MEWS forenkler overvåkingen
Det er viktig å vite at NEWS alltid må brukes sammen med kunnskap om normal fysiologi. For eksempel har mange eldre, kreftpasienter og personer med nedsatt immunforsvar ikke alltid feber ved infeksjon.
Lav hjertefrekvens må vurderes nøye hos godt trente personer og hos pasienter som bruker betablokkere. Hos unge pasienter kan blodtrykket holde seg normalt lenge på grunn av gode kompensasjonsmekanismer (8).
Modified Early Warning Score (MEWS) er et verktøy som likner på NEWS, men som ikke krever måling av oksygenmetning. Det gjør MEWS enklere å bruke i kommunale helsetjenester. I tillegg har MEWS vist bedre resultater for å identifisere sepsis enn qSOFA (23).
Akuttmottaket bruker triageverktøy til å prioritere pasienter
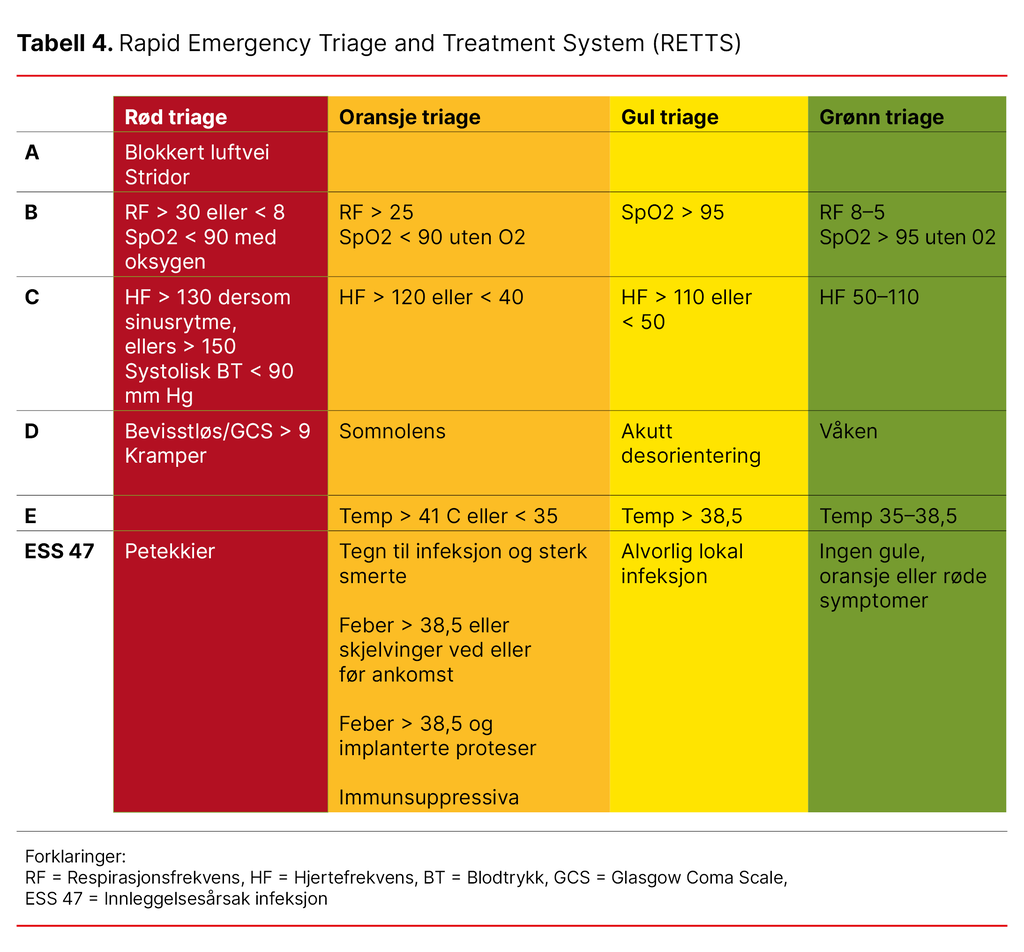
På norske akuttmottak brukes Rapid Emergency Triage and Treatment System (RETTS) og Manchester Triage System (METS) for å vurdere graden av organsvikt og prioritere hvilke pasienter som skal behandles først.
Begge systemene bygger på pasientens innleggelsesårsak kombinert med observasjoner og målinger etter prinsippet A–B–C–D–E:
- Airways – luftveier
- Breathing – pust
- Circulation – sirkulasjon
- Disability – bevissthet
- Exposure – helkroppsundersøkelse
Disse vurderingene gjør det mulig å oppdage organsvikt tidlig.
RETTS røde og oransje triage, altså de mest akutte kategoriene, viser høy sensitivitet (0,85) for å fange opp sepsispasienter, men lavere spesifisitet (0,55), noe som betyr at 85 prosent av de som har sepsis, blir korrekt identifisert – men også at 45 prosent av pasientene som ikke har sepsis, feilaktig blir klassifisert som sepsis (19). METS har noe lavere sensitivitet (0,74) og en spesifisitet på 0,62.
Tabell 4 viser hvordan triagekategoriene i RETTS er organisert.
På intensivavdelinger brukes SOFA-skår (2). Sepsis bør mistenkes når en pasient med infeksjon får to poengs forverring i SOFA-skåren. Beregningen av SOFA-skår krever blant annet blodprøver og vurdering av forholdet mellom oksygen i blodet (partialtrykk) og pasientens oksygenbehov (2).
Gravide viser atypiske symptomer
Infeksjoner og sepsis er en viktig årsak til sykdom og død blant kvinner under svangerskap, fødsel, barseltid (inntil seks uker etter fødsel) og etter abort. Disse tilstandene står for rundt 11 prosent av all mødredødelighet (24).
I de nordiske landene utgjør maternal sepsis 9,7 prosent av mødredødsfallene og er den femte vanligste dødsårsaken blant mødre (25). I Storbritannia er det rapportert at rundt 20 prosent av tilfellene av maternal sepsis utvikler seg til septisk sjokk (26).
Gravide er en pasientgruppe som ofte er unge og friske, og som derfor kan kompensere for fysiologisk svikt over tid. Dette, sammen med hormonelle og fysiologiske endringer i svangerskapet, gjør det vanskelig å stille diagnosen sepsis (27).
Hos gravide skyldes sepsis som oftest urinveis- eller luftveisinfeksjon før fødsel (antepartum), chorioamnionitt under fødsel, og etter fødsel (postpartum) endometritt, sårinfeksjon eller mastitt (28).
Gravide vurderes tryggere med skåringsverktøyet ONEWS
Svangerskapet fører til fysiologiske endringer, blant annet i respirasjonsfrekvens og blodtrykk. Derfor er det mest hensiktsmessig å bruke skåringsverktøy som er tilpasset gravide, sammen med vurdering av infeksjonsmistanke (29).
Obstetric Norwegian Early Warning Score (ONEWS) kan brukes fra erkjent svangerskap til seks uker etter fødsel, inkludert ved abort. ONEWS likner på NEWS, men grenseverdiene og responsnivåene er justert for de normale endringene som skjer i svangerskapet (27).
For eksempel utløses rød respons allerede ved pulsfrekvens på 50 og temperatur på 38,0 grader. Se metodebok.no for detaljer om verktøyet (28).
Det er viktig å merke seg at ONEWS ikke skal brukes under aktiv fødsel, siden fødselsarbeidet påvirker de vitale parameterne. ONEWS egner seg heller ikke for obstetriske pasienter på intensivavdeling – der anbefales en modifisert versjon av SOFA-skår (28).
Konseptet obstetriske tidlig varslingsskår ble utviklet i Irland i 2013 og er senere videreutviklet og tilpasset i flere land, blant annet i Norge. Parameterne gir en totalskår som er fargekodet, og denne skåren avgjør hvilke tiltak som skal settes i gang – for eksempel tettere overvåkning eller varsling av lege ved behov.
Barn rammes hyppig av sepsis globalt
Selv om barn ikke er fokus i denne artikkelen, er det verdt å nevne at rundt 1,2 millioner barn rammes av sepsis hvert år på verdensbasis, og de fleste er under fem år (30).
For å oppdage klinisk forverring hos barn brukes Pediatric Early Warning Score (PEWS), med aldersjustering av vitale tegn (31).
Helsemyndighetene i Wales har laget en fin og lettfattelig brosjyre som viser hvordan man kan oppdage barn som er i ferd med å bli alvorlig syke (32).
Pårørende bidrar med viktig informasjon
Selv om ulike verktøy for å identifisere forverring er viktig, kan de aldri erstatte sykepleierens kliniske observasjonskompetanse og skjønn (33). At sykepleieren eller legen får en følelse av at en pasient med infeksjon plutselig er blitt akutt alvorlig syk, kan være det første tegnet på sepsis. Slik klinisk intuisjon fører ofte til at pasientens vitale tegn blir observert mer systematisk (33).
Pårørende er også viktige, fordi de kjenner pasientens vanlige funksjonsnivå. De kan derfor bidra med verdifull informasjon om akutte endringer som kan tyde på sepsis (1).
Både NEWS og ONEWS understreker at klinisk bekymring skal føre til videre observasjon og tiltak – selv når skåren er lav (22, 28).
Ingen verktøy identifiserer sepsis tilstrekkelig presist
Som denne gjennomgangen viser, finnes det ingen perfekte verktøy for å identifisere sepsis. Ideelt sett trengs et system som både er sensitivt nok til å fange opp syke tidlig og spesifikt nok til å unngå for mange falske positive funn.
De verktøyene vi har i dag, er avhengige av at sykepleiere har god kunnskap om sepsis og differensialdiagnoser (11). Denne kompetansen bør være til stede både på sykehus og i den kommunale helsetjenesten.
Det forskes på bruk av kunstig intelligens for å oppdage sepsis, men for eksempel har EPICs sepsisprediksjonsmodell bare klart å identifisere 33 prosent av pasientene med sepsis, samtidig som den utløser mange falske alarmer (34).
Slike begrensninger kan føre både til overbehandling og underbehandling. Derfor er sykepleierens kunnskap, kliniske observasjonskompetanse og erfaring fortsatt helt avgjørende for å oppdage sepsis tidlig.
En solid sykepleierutdanning, med vekt på forståelsen av hvor ulike sepsispasienter kan være, kombinert med gode observasjonsrutiner både i primærhelsetjenesten og på sykehus, danner grunnlaget for god omsorg ved sepsis.
Sykepleierens kliniske erfaring og vurderingsevne vil fortsatt være bærebjelken i omsorgen for sepsispasienter – selv med utvikling av beslutningsmodeller ved hjelp av kunstig intelligens.
Forfatterne oppgir ingen interessekonflikter.






































3 Kommentarer
Mona Steinbråtan
,Det er med stor personlig interesse jeg leser denne artikkelen. Personlig fordi det ble egen erfaring med sepsis og full organsvikt etter kirurgisk inngrep ifm cancer mamma.
Bor alene og det tok derfor flere døgn innen jeg selv ringte ambulanse, 5 dager etter dagkirurgi. Selv om jeg er sykepleier slo det meg altså aldri at det kunne være sepsis. Allmenntilstanden ble stadig verre disse døgnene, men min terskel for å tilkalle hjelp er vel relativt høy. Det siste døgnet var preget av frostrier. Innen det, så var det den økende kløen som var verst. En helt ubeskrivelig kløe i hendene som medførte at jeg klødde meg til blods. Ambulansepersonalet nevnte ganske raskt mistanke om sepsis pga denne kløen og ga beskjed videre ved den akutte innleggelsen. Allikevel ble det ikke konstatert sepsis og dermed behandling før døgn senere. På avd ble jeg kalt "Gåten" og den ene legen skrev faktisk en nå publisert forskningsartikkel om denne hendelsen.
Grunnen til at jeg skriver dette er nettopp dette symptomet med intens kløe. Mtp at ambulansetjenesten gjenkjente disse symptomene så raskt, så tenker jeg at dette skjer fra tid til annen og at det også burde være en del av sjekklisten?
Mona Steinbråtan
Ingvild
,Dere lister opp forverret mental status, respirasjonsfrekvens over 22 og hjertefrekvens (måles som puls) på mer enn 100 som «Q-Sofa kriterier».
Dette er ikke riktig. Det er systolisk blodtrykk UNDER 100 mmHG og ENDRET mental status som er kriterier (for eksempel forvirring) i tillegg til respirasjonsfrekvens over 22 (som dere skriver).
Dette er jo ikke en ny metode, men i kommunehelsetjenesten med mindre tid og utstyr til rådighet, så har denne modellen hjulpet meg i å identifisere begynnende skepsis hos geriatriske pasienter (i kombinasjon med NEWS 2).
Korriger meg hvis jeg tar feil, men ulike kilder viser at dere ikke gir riktige opplysninger her om kriterier for Q-Sofa.
Berna Utsi Myrvang
,Tegn på infeksjon er ; varme, smerter, hovent, rødt. ( calor, dolor, tumor og rubor .)
Alvorlige tegn er når blodtrykket synker, puls stiger og saturasjon synker. Da kan det være sepsis på gang. Og dersom pasienten begynner å forandre seg fra det vanlige mentale og fysiske må det tas på alvor. Ta crp, bt, p, temp, saturasjon, tell resp. fr.