Vaksine: Kanylelengde og teknikk må vurderes ut fra personens overarm
Flere forhold påvirker om injeksjonen blir satt i muskelen eller fettet: deltamuskelens og fettlagets tykkelse i forhold til vekt, personens alder og hvilket grep som benyttes.
Valg av kanylelengde og injeksjonsteknikk må baseres på individuelle vurderinger av personens overarm ved å undersøke deltamuskelens og fettlagets tykkelse. Funn i tidligere forskning om fettlag og deltamuskel i forhold til vekt kan benyttes som hjelp til å velge kanylelengde. Verdens helseorganisasjon anbefaler en teknikk der man kun forsiktig holder armen. Strekking av hud og sammenklemming av deltamuskelen bør kun utføres unntaksvis.
Når det skal settes en intramuskulær injeksjon, er det viktig å benytte riktig teknikk og kanylelengde, slik at vaksinen faktisk blir satt i selve muskelen. Hvordan vaksinen virker hvis den blir satt i fettlaget, vet vi ikke fordi studier om vaksinens virkning er basert på at vaksinen er satt intramuskulært (1).
Vaksine som er satt feil i fettlaget, kan i tillegg føre til mer smerter og abscess i overarmen (2, 3). For lang kanyle øker risikoen for at kanylespissen treffer beinstruktur, som igjen kan medføre bursitt og smerte (3, 4).
Etter at vaksineringen mot koronaviruset startet i slutten av desember, har det vært en betydelig mediefokusering på vaksinering med både bilde og film. Som mange har observert, benyttes det hovedsakelig blå kanyle, med flere forskjellige teknikker når vaksinen settes i deltamuskelen hos voksne og eldre.
Noen strekker huden med to fingre, andre klemmer en hudfold, mens andre kun holder lett i overarmen. I den norske vaksineveilederen fra Folkehelseinstituttet (FHI) anbefales det å strekke huden (5).
Problemstilling
Når det blir praktisert så mange ulike teknikker, hva er da riktig kanylelengde og teknikk ved intramuskulær injeksjon i deltamuskelen for voksne og eldre?
Kanylelengde
Det finnes ulike kanylestørrelser med forskjellige fargekoder. Det er verdt å merke seg at fargekoden er basert på kanylens tykkelse, altså kanylens diameter, slik at kanylens lengde kan variere. I denne artikkelen oppgir jeg derfor kanylens lengde i millimeter.
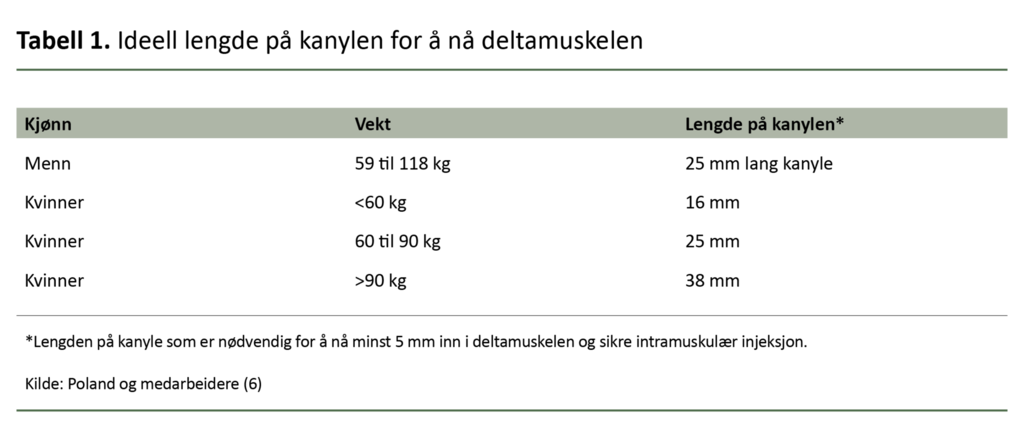
Kanylelengde i forhold til vekt
Det er utført studier med ultralyd for å fastslå tykkelsen på deltamuskelen, fettlaget og huden i forhold til vekten. Poland og medarbeidere (6) undersøkte tykkelsen på deltamuskelen, fettlaget og huden til voksne mellom 18 og 59 år. De fant at kvinner har et tykkere fettlag og en smalere deltamuskel enn menn. For 3,5 prosent av kvinnene i vektgruppen 60 til 90 kg vil en kanyle på 25 mm treffe beinet (6).
Kvinner har et tykkere fettlag og en smalere deltamuskel enn menn.
For alle menn (59 til 118 kg) i studien var det tilstrekkelig med en 25 mm lang kanyle for å nå minst 5 mm inn i deltamuskelen.
For kvinner under 60 kg var det tilstrekkelig med en kanylelengde på 16 mm, mens for kvinner mellom 60 og 90 kg var en kanylelengde på 25 mm tilstrekkelig for å nå minst 5 mm inn i muskelen. For kvinner over 90 kg må kanylen være minst 38 mm lang for å sikre intramuskulær injeksjon (tabell 1).
Kanylelengde i forhold til KMI
Cook og medarbeidere (7) undersøkte hvilken kanylelengde som er nødvendig for intramuskulær injeksjon for personer som er 65 år eller eldre ut fra kroppsmasseindeks (KMI). De fant at personer over 64 år har større prosentandel fett enn yngre voksne. De fant også i likhet med Poland og medarbeidere (6) at kvinner har et tykkere fettlag og smalere deltamuskel enn menn (7).
Studien til Cook og medarbeidere (7) viste dessuten at kvinner med KMI <20 hadde en gjennomsnittlig avstand mellom huden og beinet på 15 mm. Dermed vil en 16 mm lang kanyle sannsynligvis treffe beinstrukturen. For menn med KMI <25 og kvinner med KMI fra 20 opp til 25 er en 16 mm kanylelengde tilstrekkelig.
En kanylelengde på 25 mm vil være tilstrekkelig for både kvinner og menn med KMI fra 25 til 35. For kvinner og menn med KMI ≥35 er det imidlertid nødvendig med en kanyle som er minst 32 mm lang. I tillegg hadde de forskjellige KMI-gruppene en betydelig variasjon i tykkelsen på fettlaget og deltamuskelen (tabell 2).
I de nevnte studiene (6, 7) ble ikke huden strukket eller deltamuskelen sammenklemt, og de er basert på en 90 graders vinkel mellom overarmen og kanylen. Disse to studiene gir en god veiledning i hvor lang kanyle i forhold til vektgruppe som er hensiktsmessig for å nå 5 mm inn i deltamuskelen uten å treffe beinstrukturen.
Det er viktig å vurdere fettlaget og deltamuskelen i og med at det kan være variasjoner innenfor vektgruppene.
Men det er viktig å vurdere fettlaget og deltamuskelen i og med at det kan være variasjoner innenfor vektgruppene. Variasjonen er spesielt stor blant eldre over 65 år. Den enkleste måten å undersøke fettlaget og deltamuskelen på, er å trykke lett på overarmen ved innstikksområdet når personen spenner muskelen.
Kanylelengde i forhold til strekking av hud eller sammenklemming av muskel
Koster og medarbeidere (8) undersøkte fettlaget og deltamuskelen med ultralyd på ungdom i aldersgruppen 11 til 15 år for å avgjøre kanylelengden ved intramuskulær injeksjon. De undersøkte avstanden mellom huden og muskelen og mellom huden og beinet ved å bruke teknikker som strekking av hud (flattening) og sammenklemming av muskel (bunching).
Funnene samsvarer med tidligere studier når det gjelder vektgrupper og kanylens lengde for å sikre at vaksinen blir satt intramuskulært. Teknikker med å strekke huden og klemme sammen muskelen påvirker ikke avstanden mellom huden og muskelen hos ungdommer mellom 11 og 15 år, men avstanden mellom huden og beinet var cirka 6 mm større ved sammenklemming av muskelen enn ved stramming av huden. Når muskelen klemmes sammen, øker muskelvolumet med en tykkelse på cirka 6 mm sammenliknet med når muskelen strekkes.
Når huden strekkes, vil altså en kanylelengde på 25 mm være for lang for 7 prosent av ungdommene på mellom 60 og 108 kg, mens 25 mm ikke vil være for lang for disse hvis muskelen klemmes sammen. Disse funnene er tydelige på at når muskelen klemmes sammen, øker muskelvolumet. Det vil være gunstig når personen har tynn deltamuskel, og reduserer samtidig risikoen for at kanylespissen treffer beinstruktur.
De ulike teknikkene
Strekke huden (flattening)
Strekking av hud utføres ved at huden strammes med tommelen og pekefingeren, som dras bort fra hverandre. Denne teknikken er beskrevet i engelsk litteratur som flattening og kan oversettes til «utflating» på norsk. Hensikten er å komprimere fettlaget ved utflating når huden strekkes, og avstanden mellom huden og muskelen blir mindre, slik at vaksinen blir satt intramuskulært. Denne teknikken skal også bidra til å holde vaksinen inne i muskelen (5).
Hvor mye huden strekkes og fettlaget komprimeres, er avhengig av fettlagets tykkelse, hudens elastisitet og hvor mye kraft som blir benyttet i strekkingen. Utfordring er at det er vanskelig å beregne hvor mye fettlaget faktisk er komprimert, når det kan være små marginer for at kanylespissen treffer beinstrukturer.
Poland og medarbeidere (6) fant altså at for 3 av kvinnene (3,5 prosent) i vektgruppen 60 til 90 kg vil en kanyle på 25 mm treffe beinet, mens Koster og medarbeidere (8) fant at ved strekking av huden vil en kanylelengde på 25 mm være for lang for 7 prosent av ungdommene i vektgruppen 60 til 108 kg.
Det er verdt å merke seg at i studien til Koster og medarbeidere (8) er vektgruppen 60 til 108 kg, den øvre vekten er 18 kg høyere enn i studien til Poland og medarbeidere (6). Det er trolig at andelen personer med for lang kanyle i vektgruppen over 60 kg i førstnevnte studie ville vært høyere med samme inndeling, da det er en sammenheng mellom vekt og tykkelsen på fettlaget.
Høy vekt vil derfor øke tykkelsen på fettlaget og avstanden til muskelen. Kvinner med en vekt under 90 kg har tynnere fettlag og dermed større sannsynlighet for at avstanden mellom huden og beinet er kortere enn i gruppen på 90 til 108 kg.
Høy vekt vil øke tykkelsen på fettlaget og avstanden til muskelen.
Det er en risiko for mer bevegelse i sprøyten når grepet på den må skiftes etter at kanylen er satt inn i muskelen og sprøytestempelet skal skyves inn. Det er usikkert om bevegelse i kanylespissen er ugunstig for muskulaturen, men det er rimelig å anta at bevegelse medfører mer ubehag for personen som får vaksinen.
Derfor bør huden bare strekkes unntaksvis, som når kanylelengden i utgangspunktet er for kort for å sikre at vaksinen blir satt intramuskulært. Det kan være tilfellet når tilgjengelig kanylelengde på 40 mm ikke vil nå 5 mm inn i muskelen til en svært overvektig person uten at fettlaget blir komprimert når huden strekkes.
Et annet unntak kan være når fastmontert kanyle på sprøyten fra vaksineprodusenten i utgangspunktet er for kort.
I tillegg til den norske vaksineveilederen (5) er også strekking av huden anbefalt i den britiske (9) og kanadiske (10) veilederen samt en av de amerikanske vaksineveilederne («pink book») (11). Den andre vaksineveilederen, som også er fra Centers for Disease Control and Prevention i likhet med «pink book», er utarbeidet av Advisory Committee on Immunization Practices og beskriver kun unntaksvis strekking av hud (12).
Den britiske vaksineveilederen (9) henviser til en eldre versjon av Verdens helseorganisasjons (WHO) vaksineveileder fra 2004, men siste versjon av WHOs vaksineveileder fra 2015 (13) anbefaler ikke lenger strekking av hud ved intramuskulær injeksjon til ungdommer og voksne (13).
Det anbefales heller ikke å strekke huden i vaksineveilederne til New Zealand (14) eller Australia (15) (tabell 3). I disse forskjellige veilederne er det mangelfull henvisning til forskning på strekking av hud, slik at det er vanskelig å undersøke evidensen for anbefalingen.
Z-grepet
Det er to ulike måter å utføre Z-grepet grepet på.
Den første måten er å strekke huden fra hverandre med pekefingeren og tommelen og deretter strekke nedover, altså strekke utover og deretter nedover med pekefingeren og tommel. En slik teknikk er anbefalt når det settes intramuskulær injeksjon med den ventrogluterale metoden (på hoften). Jeg har ikke funnet noen anbefalinger eller studier som støtter denne måten å utføre z-grepet på ved intramuskulær injeksjon i deltamuskelen.
Den andre måten å utføre dette grepet på, er å bruke lillefingersiden av hånden, som strekker huden ut til siden. Er man høyrehendt, brukes venstre hånd til å strekke til venstre fra vaksinatøren, og strekken holdes til kanylen trekkes ut. Pekefingeren og tommelen kan holde i sprøyten etter at kanylen er ført inn, og det skal skiftes grep på sprøyten med høyrehånden for å skyve sprøytestempelet inn, slik at det er minst mulig bevegelse på sprøyten og kanylen (16).
Det er motstridende evidens for bruk av z-grepet ved intramuskulær injeksjon i deltamuskelen.
Hensikten med å utføre z-grepen er å oppnå en lukkemekanisme ved at hudlaget, fettlaget og muskelen skyves fra hverandre. Når grepet slippes, glir lagene tilbake til utgangspunktet. Lukkemekanismen reduserer lekkasjen av vaksiner til fettlaget og huden, og i tillegg reduserer z-grepet personens smerte ved intramuskulær injeksjon (17).
Men Gabhann (18) fant økt smerte og blødning ved bruk av z-grepet (18). Dermed er det motstridende evidens for bruk av z-grepet ved intramuskulær injeksjon i deltamuskelen.
Klemme sammen hud til en hudfold
Det er to teknikker for å klemme huden til en fold. Den ene er å benytte tommelen og pekefingeren til å klemme sammen huden og fettet til en fold. Denne teknikken benyttes ved subkutan injeksjon for å unngå at medikamentet blir satt intramuskulært.
Denne teknikken med en hud- eller fettfold er ikke anbefalt ved intramuskulær injeksjon fordi avstanden fra huden til muskelen øker og kan medføre at medikamentet blir satt i fettlaget, altså subkutant, og ikke intramuskulært.
Den andre teknikken er å klemme sammen deltamuskelen med tommelen og pekefingeren. Denne måten å klemme muskelen på, er beskrevet som bunching på engelsk. Hensikten med sammenklemmingen er å øke muskelvolumet i den sammenklemte delen av deltamuskelen for å unngå at kanylespissen treffer beinstrukturen.
Teknikken med å klemme sammen muskelen benyttes kun unntaksvis fordi de aller fleste ungdommer og voksne har tilstrekkelig tykk deltamuskel. Pasienter med muskelsvinn kan ha nytte av å få klemt sammen deltamuskelen for å øke innstikksstedets muskelvolum, og for å unngå at beinstrukturen treffes. Imidlertid baseres evidensen for dette kun på én studie (8).
Holde lett i personens arm
En annen teknikk WHO anbefaler, er kun å holde lett i personens arm. Hensikten med denne teknikken er å berolige personen med berøringen og for hurtig å kunne registrere personens bevegelser (13).
Etter at kanylen er satt inn i muskelen, kan hånden som holder i personens arm, brukes til å holde i sprøyten eller skyve sprøytestempelet ved selve injeksjonen for å redusere bevegelser i sprøyten og kanylen.
Oppsummering
Når det blir praktisert så mange ulike teknikker, hva er da riktig kanylelengde og teknikk ved intramuskulær injeksjon i deltamuskelen for voksne og eldre? Jeg vil gi et punktvis svar på det spørsmålet:
- Det må utføres individuell vurdering av personens deltamuskel og fettlag ved at personen spenner deltamuskelen.
- WHO anbefaler å holde forsiktig i personens arm for å berolige vedkommende og raskt kunne fange opp bevegelser i armen (13).
- Strekking av huden anbefales kun unntaksvis når kanylen i utgangspunktet er for kort i forhold til personens fettlag (12).
- Sammenklemming av deltamuskelen kan gjøres når personen har muskelsvinn for å øke muskelvolumet og redusere risikoen for å treffe beinstruktur (8).
- Z-grepet anbefales ikke i og med at det er motstridende evidens for bruk ved intramuskulær injeksjon i deltamuskelen (17, 18).
- Tabell 4 gjengir funn fra studier som kan være til hjelp for å velge kanylelengde til ulike vektgrupper og kjønn (6, 7), men disse funnene erstatter ikke individuell vurdering. Det kan være en betydelig variasjon i vektgruppene, spesielt blant eldre.
Referanser
1. Middleman AB, Anding R, Tung C. Effect of needle length when immunizing obese adolescents with hepatitis B vaccine. Pediatrics. 2010;125(3):e508–12.
2. Hibbs BF, Ng CS, Museru O, Moro PL, Marquez P, Woo EJ, et al. Reports of atypical shoulder pain and dysfunction following inactivated influenza vaccine, vaccine adverse event reporting system (VAERS), 2010–2017. Vaccine. 2020;38(5):1137–43.
3. Bancsi A, Houle SK, Grindrod KA. Getting it in the right spot: shoulder injury related to vaccine administration (SIRVA) and other injection site events. Canadian Pharmacists Journal. 2018;151(5):295–9.
4. Arias LM, Fadrique RS, Gil MS, Salgueiro-Vazquez ME. Risk of bursitis and other injuries and dysfunctions of the shoulder following vaccinations. Vaccine. 2017;35(37):4870–6.
5. Folkehelseinstituttet. Vaksineveilederen. Praktisk info om vaksinasjon [internett]. Oslo: Folkehelseinstituttet; 09.04.2008 [oppdatert 19.02.2021, sitert 02.04.2021]. Tilgjengelig fra: https://www.fhi.no/nettpub/vaksinasjonsveilederen-for-helsepersonell/vaksinasjon/praktisk-vaksinasjon/?term=&h=1.
6. Poland GA, Borrud A, Jacobson RM, McDermott K, Wollan PC, Brakke D, et al. Determination of deltoid fat pad thickness: implications for needle length in adult immunization. Jama. 1997;277(21):1709–11.
7. Cook IF, Williamson M, Pond D. Definition of needle length required for intramuscular deltoid injection in elderly adults: an ultrasonographic study. Vaccine. 2006;24(7):937–40.
8. Koster MP, Stellato N, Kohn N, Rubin LG. Needle length for immunization of early adolescents as determined by ultrasound. Pediatrics. 2009;124(2):667–72.
9. Den britiske regjeringen. Guidance. Immunisation procedures: the green book. Kapittel 4. Storbritannia: Public Health England; 2013. Tilgjengelig fra: https://www.gov.uk/government/publications/immunisation-procedures-the-green-book-chapter-4 (nedlastet 27.03.2021).
10. Den kanadiske regjeringen. Canadian immunizations guide. 7. utg. Ottawa: Public Health Agency of Canada: 2021. Tilgjengelig fra: https://www.canada.ca/en/public-health/services/canadian-immunization-guide.html (nedlastet 30.03.2021).
11. Wolicki J, Miller EH. Vaccine administration. I: Epidemiology and prevention of vaccine-preventable diseases. The pink book. Kapittel 16. USA: Centers for Disease Control and Prevention; 2020. Tilgjengelig fra: https://www.cdc.gov/vaccines/pubs/pinkbook/vac-admin.html (nedlastet 14.04.2021).
12. Kroger A, Bahta L, Hunter P. General best practice guidelines for immunization. USA: Centers for Disease Control and Prevention; 2019: Tilgjengelig fra: https://www.cdc.gov/vaccines/hcp/acip-recs/general-recs/index.html (nedlastet 24.03.2021).
13. Verdens helseorganisasjon (WHO). Immunization in practice: a practical guide for health staff. Genève: WHO; 2015. Tilgjengelig fra: https://apps.who.int/iris/handle/10665/193412 (nedlastet 30.03.2021).
14. Det newzealandske helsedepartementet. Immunisation handbook. Kapittel 2,2. Wellington: Ministry of Health. 2020. Tilgjengelig fra: https://www.health.govt.nz/system/files/documents/publications/immunisation-handbook-2020-sep20-v8.pdf (nedlastet 04.05.2021).
15. Den australske regjeringen. Administration of vaccines. Australian immunisation handbook. Canberra: Australian Government Department of Health; 2018. Tilgjengelig fra: https://immunisationhandbook.health.gov.au/vaccination-procedures/administration-of-vaccines (nedlastet 25.03.2021).
16. Doyle GR, McCutcheon JA. Clinical procedures for safer patient care. Intramuscular injections. Kapittel 7.4. British Columbia: Institute of Technology; 2015. Tilgjengelig fra: https://opentextbc.ca/clinicalskills/ (nedlastet 19.01.2021).
17. Rodger M, King L. Drawing up and administering intramuscular injections: a review of the literature. Journal of Advanced Nursing. 2000;31(3):574 –82.
18. Gabhann LM. A comparison of two depot injection techniques. Nursing Standard. 1998;12(37):39–41.





































0 Kommentarer