Intensivsykepleiere kan forebygge PTSD

Intensivpasienter kan bli fysisk og psykisk stresset under sitt sykehusopphold. Denne artikkelen drøfter hvordan posttraumatisk stresslidelse kan forebygges hos pasienter etter at de er utskrevet fra intensivavdelingen.
Over 20 millioner mennesker trengte behandling på intensivavdelinger verden over i 2013 (1). I takt med at intensivbehandlingen har blitt bedre og mer avansert, øker også antall pasienter som overlever. Samtidig viser forskning at én av fire tidligere intensivpasienter har symptomer som er forenlig med posttraumatisk stresslidelse ett år etter utskrivelse fra sykehuset (2).
I 2015 var det totalt 14 277 personer i Norge som ble behandlet på intensivavdelingen, når reinnleggelser er trukket fra. Av disse ble 84,7 prosent skrevet ut i live (3). Det vil si at det årlig er cirka 12 000 pasienter i Norge som overlever intensivoppholdet. Det vil utgjøre om lag 3000 pasienter som får symptomer som er forenlig med posttraumatisk stresslidelse (PTSD).
Stressende omgivelser
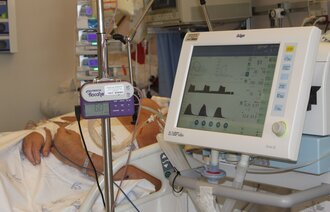
Under oppholdet på intensivavdelingen kan pasienter bli både fysisk og psykisk stresset. De kan føle det som utrygt å være omringet av det tekniske utstyret som har til hensikt å opprettholde livsnødvendige funksjoner. Mange er også redde for teknisk svikt.
Intensivpasienter kan oppleve å miste kontrollen over egen kropp og få følelsen av å være et objekt og ikke et menneske. De blir også fratatt muligheten til å utføre dagligdagse gjøremål som personlig hygiene og eliminasjon. Mange uttrykker en sårbarhet over dette. Dette kan igjen føre til at pasienten føler at de mister autonomi, integritet og verdighet (5).
Intensivpasienter kan også bli stresset av at omgivelsene endrer seg. Ukjente lyder, skarpt lys og det å være på et ukjent sted – omringet av ukjente mennesker – kan gi vrangforestillinger. Delir, smerter og underskudd av søvn kan også være stressfaktorer. Intensivpasienter får ofte sederende medikamenter som kan føre til at de får problemer med tidsperspektivet. Noen kan oppleve det som at tiden har stått stille. Andre kan blande inn tidligere opplevelser med nåtiden (5).
Ifølge Ullman og medarbeidere (1) har intensivpasienter 24–45 prosent økt risiko for å utvikle depresjon seks uker, tre måneder og ett år etter uskrivelse sammenliknet med resten av befolkningen. I tillegg blir det rapportert om hukommelsestap, hallusinasjoner, mareritt og vrangforestillinger rundt sykdomsperioden (1). Etter utskrivelse følger ofte depresjon og angst som følge av den traumatiske opplevelsen det er å være kritisk syk, noe som får stor innvirkning på livskvaliteten til pasienten.
Risikofaktorer
Wade og medarbeidere fant at traumatiske minner, minner av smerte, vrangforestillinger, deliriske minner, faktabaserte minner, påtrengende minner og hukommelsestap under intensivbehandlingen er risikofaktorer som er assosiert med posttraumatisk stresslidelse (6). Forskere har påvist at tidlige uhyggelige minner som vrangforestillinger, hallusinasjoner og mareritt fra intensivoppholdet er en av de mest signifikante risikofaktorene for utvikling av PTSD (2, 7).
Parker og medarbeidere har også funnet gradvis økning i symptomer på PTSD desto mer traumatiske minnene er (2). Pasienter som har mer diffuse og svake minner beskriver at det de husker blir gjenskapt til mer uhyggelige og skremmende erfaringer. Dette kan forverres med ytre stimuli fra pleiere og familie, da stimuliene kan fortolkes og omgjøres til vrangforestillinger (7).
Det er også beskrevet en sammenheng mellom tidligere psykisk lidelse og utvikling av PTSD (2, 7). En svakhet i utførte studier er at kartlegging av tidligere psykisk sykdom er gjort på ulike måter, hvor noen ikke har hensyntatt dette mens andre bare har tatt utgangspunkt i enkelte lidelser som depresjon og angst.
Videre viser flere studier til en sammenheng mellom bruk av benzodiazepiner, som Lorazepam og Midazolam, sedasjonsdybde og lenger behandlingsvarighet og økt risiko for utvikling av PTSD (2, 6). Morrissey og Collier fant for eksempel at Lorazepam ga betydelig økning av symptomer på PTSD for hvert 10 mg som ble gitt (7). Vår erfaring tilsier at intensivsykepleiere ofte justerer seg opp og ned på for eksempel Midazolam og gir bolus doser (støtdoser) når de anser det som nødvendig.
Det kan tenkes at benzodiazepiners evne til å gi hukommelsestap kan være en av grunnene til økt forekomst av PTSD (6).
I flere studier er det sett på om kjønn kan være assosiert med PTSD, men her har man ikke sett noen klar sammenheng. Artikler av nyere dato viser en liten sammenheng mellom kvinner og forekomst av PTSD (2, 6, 7). Det samme gjelder for alder og lengde på intensivoppholdet. I noen studier har forskere påvist at alder under 50 år kan være en risikofaktor mens andre ikke finner noen sammenheng mellom alder og PTSD (2, 6, 7).
Enkelte studier mener å kunne påvise at lengden på intensivoppholdet øker risiko for PTSD, mens andre studier tilbakeviser dette (2, 6, 7). I en studie har Morrissey og Collier også påvist økt forekomst av PTSD hos pasienter som hadde GCS <9 ved innkomst (7).
Forebyggende tiltak
Studier viser at minner fra og vrangforestillinger om intensivoppholdet er av de viktigste risikofaktorene for utvikling av PTSD hos tidligere intensivpasienter (2, 6, 7). Et eksempel på dette er at intensivpasienten kan ha minner forbundet med intubasjonen. Pasienten kan huske at han eller hun hadde vanskeligheter med å puste og følte seg hjelpeløs. Under intubasjonen kan vedkommende ha hatt vrangforestillinger ved at de har følt seg fanget og fått det for seg at helsepersonellet, i situasjonen, har forsøkt å kvele ham/henne.
I Storli og Linds studie (8) beskriver en tidligere intensivpasient:
«Hvis det ikke hadde vært for sykepleieren som kom inn til meg den dagen og begynte å snakke om slike merkelige erfaringer (…) og sa at de var vanlige (…) så tror jeg ikke jeg ville ha sagt noe om alt det grusomme jeg opplevde.»
Dette utsagnet kan tolkes som at pasienten ønsket å fortelle hva hun/han hadde opplevd, men ikke turte å si noe om før noen andre brakte temaet på banen og ga henne/ham en følelse av å ikke være alene. Eksempelet viser hvor nødvendig det er at intensivsykepleieren forstår hvordan pasientene kan oppleve ulike situasjoner selv om de er sederte og ikke kontaktbare.
Tidligere psykiske lidelser er, som beskrevet, trolig en risikofaktor for å utvikle PTSD. Det vil derfor være viktig at intensivsykepleiere er ekstra oppmerksomme ovenfor denne pasientgruppen. Erfaring viser at det kan være nyttig å snakke med intensivpasientene når de er våkne og ekstubert om at det er normalt å ha minner og problemer med å skille vrangforestillinger fra virkeligheten. Samtalen kan legge til rette for at intensivpasienten kan fortelle om eventuelle minner om de ønsker og har behov for det. Å snakke om minner vil trolig kunne bidra til å forebygge posttraumatisk stresslidelse (7).
Dagbok og oppfølgingssamtaler
Andre metoder, som Mikkelsen og medarbeidere anbefaler i bearbeidelsen av intensivoppholdet og som forebygger PTSD, er bruk av dagbok og oppfølgingssamtaler (8).
De nasjonale anbefalingene beskriver hvordan en dagbok skal utformes. Det anbefales at det skrives et notat i dagboken hver dag, men hvis dette ikke er mulig bør det skrives en oppsummering før neste notat. På denne måten følger dagboken pasientens forløp. Tekstene bør inneholde en beskrivelse av omgivelsene og ha en undrende tilnærming. Både fremgang og tilbakegang bør dokumenteres. Dagboken bør leses bakfra; altså fra slutten av oppholdet og gjennomgås frem mot starten (1).
Ifølge UptoDate bør dagbok brukes i rehabilitering av intensivpasienter og refererer til flere studier som har vist at dagbok har redusert symptomer på PTSD (8). I andre studier har ikke forskerne kunnet vise til noen bedring i pasientens utvikling av PTSD, men det fremkommer heller ikke at dagboken har hatt en negativ påvirkning (1). Dagboken skal gi pasientene muligheten til å fylle hukommelsestap, og gi et innblikk i hvordan hverdagen var under intensivoppholdet. Den skal i tillegg gi et oppriktig bilde av omgivelsene og dermed redusere forekomsten av vrangforestillinger.
Dagboken kan også bidra til at pasientene får bedre innsikt i hvor syke de har vært, og dermed øke forståelsen av den omfattende rehabiliteringsfasen de befinner seg i. Storli og medarbeidere (8) skriver at intensivpasienter i ettertid søker sammenhenger og svar på de uhyggelige minnene de har fra intensivoppholdet. Det er behov for hjelp til å rekonstruere minner og til å skape en sammenheng i deres livsfortelling.
Dagboken blir brukt som en form for eksponeringsterapi og debrifing (1). At intensivsykepleieren skriver dagbok, parallelt med pasientens sykdomsforløp, gjør at den kan kompensere for pasientens sviktende hukommelse og vrangforestillinger (8).
Bruk av dagbok
Pasienter som har mottatt dagbok etter et intensivopphold beskriver den som personlig. At den er skrevet på en forståelig og omsorgsfull måte for å bedre det enkelte individs rehabilitering. Beskrivelser og fotografier av intensivavdelingen, og det tekniske utstyret rundt sengen, oppfattes som verdifull informasjon de ikke ville vært for uten. Dette fordi de får innsyn i hvordan det virkelig så ut der de var, hvor alle lydene kom fra, og hvor syke de hadde vært.
Dagbokens beskrivelser av omsorgsaksjoner representerer en motvekt til uklare, kaotiske, smertefulle og truende minner (10).
I intensivmiljøene diskuteres det om dagbok har effekt, og om måten den blir overrakt pasientene på skaper trygghet (1). I Ullman og medarbeidere (1) sin studie fikk noen pasienter dagboken når de flyttet til sengepost. Andre fikk dagboken i ettertid – på oppfølgingssamtale med sykepleier og lege hvor de gikk gjennom boken sammen med familien.
Pasientene i Storli og Linds studie (10) ga uttrykk for at det var viktig å ikke motta dagboken for så å bli sittende igjen med den alene. Pasientene satte pris på at en sykepleier var til stede, og at de fikk forklart hva dagboken inneholdt. Det var også viktig for pasientene å selv bestemme tempoet. Dette anbefales også i de nasjonale anbefalingene for bruk av dagbok (8).
Sortere kaoset
Sykehus verden over har iverksatt oppfølgingssamtaler og oppfølgingsklinikker for å kartlegge hvordan pasientene har det i ettertid for å hjelpe dem med plagene.
Oppfølgingssamtale har til hensikt å hjelpe pasienten med å sortere ut de kaotiske opplevelsene de har hatt under intensivoppholdet slik at brikkene faller på plass. I motsetning til dagboken – som beskriver og formidler de fysiske omgivelsene pasienten befant seg i ved hjelp av bilder og tekst – kan oppfølgingssamtalen ta for seg pasientens sanseinntrykk. Det kan være lukt, lyder og følelser knyttet til minner og vrangforestillinger.
Informantene i studien til Storli og Lind (10) opplevde oppfølgingssamtale og besøk på avdelingen som svært positivt. Forskere i andre studier har ikke kommet frem til det samme gode resultatet (2), men oppfølgingssamtaler anbefales for å identifisere pasientens psykososiale og fysiske problemer (5).
Flere studier antyder at intensivpasienters vanskeligste periode er to til tre måneder etter utskrivelse, og det er på dette tidspunktet oppfølgingssamtalen bør finne sted. Det antas å være fordi pasienten har vært hjemme over en periode og fått tid til å reflektere over intensivoppholdet og hvor alvorlig situasjonen har vært. Pasientene har også på dette tidspunktet fått kjenne på psykiske og fysiske forandringer, og hvordan dette påvirker dem i hverdagen (5).
Oppfølgingssamtaler kan legges opp på ulike måter, men hovedsakelig går de ut på at pasienten og familien får en omvisning på avdelingen av en intensivsykepleier som kjenner pasienten. Pasienten får se et pasientrom og utstyret som ble brukt under innleggelsen. Etter omvisningen har de en time til samtale. I Skandinavia blir dagboken brukt aktivt under samtalen. Pasienten har mulighet til å komme på et nytt møte hvis det blir ansett som nødvendig (11).
Andre virkemidler
Siden sedasjon har vist seg å være en risikofaktor for utvikling av PTSD anbefales daglig vekking, lett versus dyp sedering, analgesibasert sederingsprotokoll, ingen sedering og bare bolus morfin. Ved behov for bolusdoser av medikamenter bør benzodiazepiner altså unngås. Disse tiltakene er ikke assosiert med økt risiko for posttraumatisk stresslidelse, og kan kanskje også derfor anses som forebyggende tiltak mot utvikling av PTSD (2).
I tillegg til dette har tilskudd av kortison blitt assosiert med mindre risiko for utvikling av PTSD (7). Dette fremkommer blant annet i en RCT der 20 pasienter fikk en dose hydrokortison mens 20 andre pasienter ikke fikk tilskudd av hydrokortison. Pasientene i gruppen som fikk hydrokortison kom seg fortere, hadde mindre behov for inotrop støtte (medikamenter som øker hjertemuskelens sammentrekningskraft) under intensivoppholdet og færre fikk diagnostisert PTSD. En annen RCT-studie viste at en dose med hydrokortison under intensivoppholdet reduserte PTSD-symptomene hos pasientene på seksmånedersoppfølgingen (7).
Oppsummering
Kartlegging av alder, tidligere psykisk lidelse, GCS-skår ved innkomst, og kontinuerlig vurdering av pasientens behov for sedasjon er viktig. Det samme er bruk av benzodiazepiner – om pasienten synes å oppleve vrangforestillinger i oppvåkningsfasen. Det kan være ressurskrevende å skrive dagbok, og spesielt i oppstartsfasen. Men det kan bli mindre tidkrevende når rutinene er godt implementert.
Oppfølgingssamtale med pasienten kan derimot være ressurskrevende og trenge økte midler. På lang sikt kan dagbøker og oppfølgingssamtaler trolig anses som samfunnsøkonomisk gunstig hvis det fører til mindre forekomst av posttraumatisk stresslidelse i etterkant av intensivoppholdet. Dette kan igjen føre til at pasienter blant annet kan komme raskere tilbake i jobb.
For å kunne forebygge PTSD er det nødvendig at intensivsykepleiere har en forståelse for hvordan intensivpasientene kan oppleve ulike situasjoner selv om de er sederte og ikke kontaktbare. Det er viktig å formidle til både pasient, pårørende og sykepleiere på sengepost hvordan intensivpasienter kan ha det i ettertid av et intensivopphold. Deler man denne kunnskapen kan intensivsykepleiere bidra til at den allerede vanskelige overføringen fra intensiv til sengepost oppleves som lettere og bedre for pasientene.
Referanser
1. Ullman A, Aitken L, Rattray J, Kenardy J, Le Brocque R, Macgillivray S, Hull A. Diaries for recovery from critical illness. Cochrane Anaesthesia Group, Cochrane Database of Systematic Reviews. 2013.
2. Parker AM, Sricharoenchai TW, Raparla SJ, Schneck K, Bienvenu O, Needham D. Posttraumatic Stress Disorder in Critical Illness Survivors: A Metaanalysis. Critical Care Medicine. 2015;43(5):1121–9.
3. Norsk intensivregister. Resultater publisert i 2016. Tilgjengelig fra: https://www.kvalitetsregistre.no/registers/551/resultater (nedlastet 06.04.2018)
4. Helsebiblioteket. Posttraumatisk stresslidelse. Tilgjengelig fra: http://www.helsebiblioteket.no/pasientinformasjon/psykisk-helse/posttraumatisk-stresslidelse (nedlastet 06.04.2018).
5. Gulbrandsen T, Stubberud D. Intensivsykepleie. 3. utg. Oslo: Cappelen Damm akademisk; 2015.
6. Wade D, Hardy R, Howell D, Mythen M. Identifying clinical and acute psychological risk factors for PTSD after critical care: a systematic review. Minerva Anestesiologica. 2013 Aug;79(8):944–63.
7. Morrissey M, Collier E. Literature review of post-traumatic stress disorder in the critical care population. Journal of Clinical Nursing. 2016;25(11–12):1501–14.
8. Mikkelsen ME, Netzer G, Iwashyna T. Post-intensive care syndrome (PICS). UptoDate. 2017. Tilgjengelig fra: https://www.uptodate.com/contents/post-intensive-care-syndrome-pics?search=post-intensive-care-syndrome-%20pics&source=search_result&selectedTitle=1~36&usage_type=default&display_rank=1 (nedlastet 06.04.2018).
9. Storli SL, Lind R. The meaning of follow–up in intensive care: Patients’ perspective. Scandinavian Journal of Caring Sciences. 2009;23(1):45–56.
10. Storli SL, Eskerud RS, Gjengeda E, Holme AN, Synnevåg H. Nasjonale anbefalinger for bruk av dagbok til pasienter ved norske intensivavdelinger. Norsk Sykepleierforbund. 2011. Tilgjengelig fra: https://www.nsf.no/Content/795419/Nasjonale%20anbefalinger%20for%20bruk%20av%20dagbok.pdf. (nedlastet 06.04.2018).
11. Langhorn L, Schmidt B, Dreyer P. Sygepleje på intensiv. København: Munksgaard; 2016.



































0 Kommentarer