Pandemien tvang oss til å tenke nytt om simuleringstrening
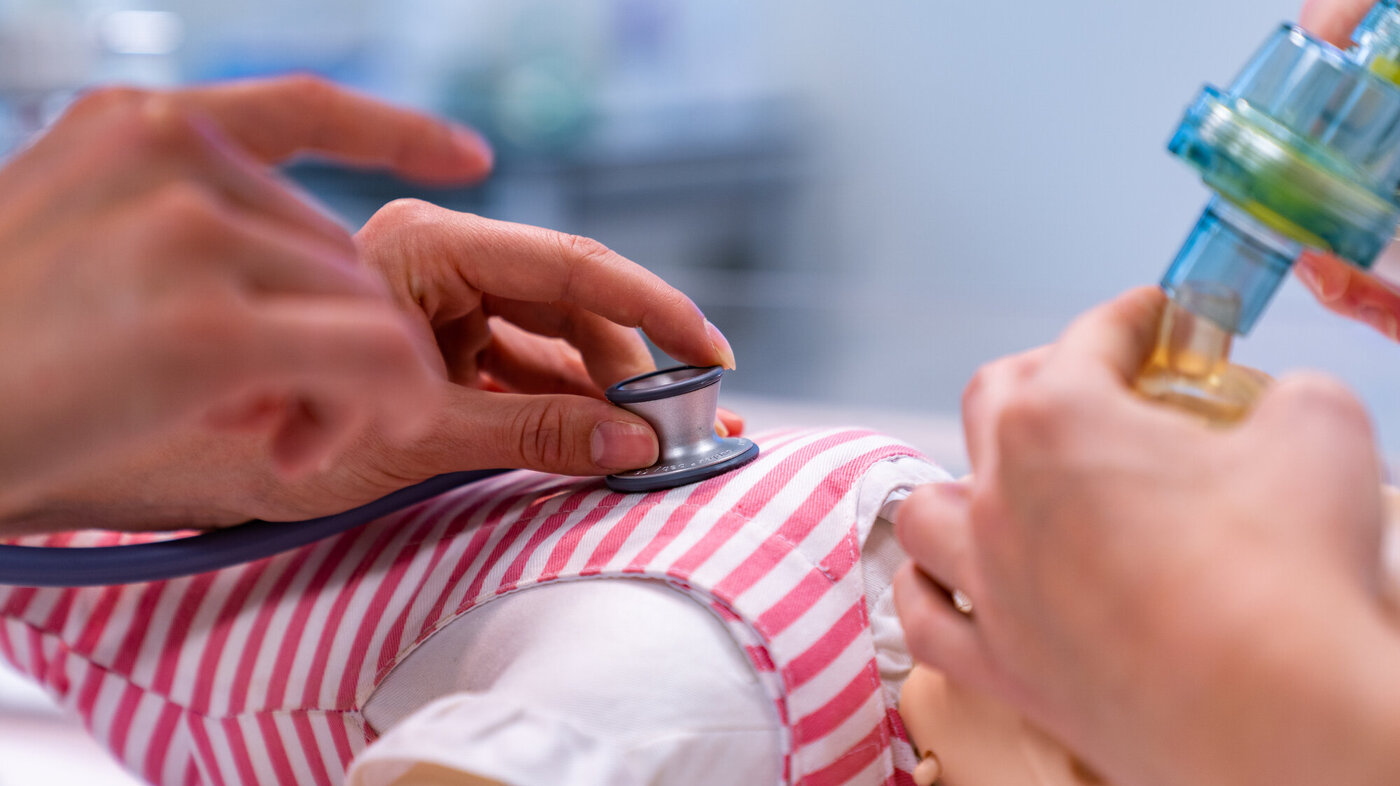
I et studieår preget av nedstengning og karantene har klinisk praksis og utdanningsinstitusjonene samarbeidet om simulering i smittevernutstyr, virtuell simulering og online debrifing.
Et felles anliggende i en tid med pandemi, både for universitets- og høyskolesektoren og for klinisk praksis, har vært å utdanne leger og sykepleiere av høy kvalitet. Bruk av digital teknologi åpnet for nye samarbeidsformer på tvers av profesjoner og mellom utdanning og praksis. Gjennom nytenkning og ved å «forme en ny vei» har vi funnet løsninger som har betydning for helsetjenesten, med godt læringsutbytte for de involverte partene.
Digitale plattformer kan oppleves som bleke etterlikninger av fysiske møter. Men hva om vi ikke forsøker å etterlikne, men finner helt nye veier? For oss ble nye veier til gjennom samarbeid, kreativitet, en god slump med tilfeldigheter og en pandemi.
«Den som utfordrer seg selv, former sin egen vei» (1) er en aforisme som egner seg til å beskrive hvordan koronapandemien har tvunget frem alternative løsninger i hele samfunnet. I en tid der samfunnet stengte ned, og det meste ble utsatt eller avlyst, ble det fra sentralt hold gitt føringer for at samfunnsoppdraget med å utdanne helsepersonell ikke skulle forsinkes (2).
Behovet for kvalifisert helsepersonell har aldri før vært så aktualisert og avgjørende som nå. For utdanningsinstitusjoner for leger og sykepleiere betydde en situasjon med økende smitte og hjemmekontor at fysiske møter langt på vei ble erstattet av digitale møterom.
Planer for eksamen, undervisning og veiledning av studenter måtte endres for at utdanningsløp ikke skulle forsinkes. Klinisk praksis ble utfordret på å sikre at deres personell hadde nok kompetanse til å møte alt det ukjente pandemien brakte med seg. Alvorlig syke pasienter satte bemanning, utstyr og organisering i alle deler av helsevesenet på prøve (3).
Klinisk praksis og utdanningsinstitusjonene for leger og sykepleiere måtte altså «forme nye veier» for å imøtekomme behovet for kvalifisert personell.
Vi samarbeidet allerede om simulering
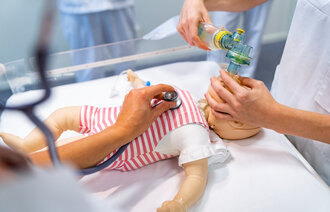
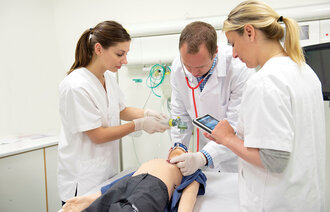
I prekoronatiden var tverrfaglig simuleringstrening en del av grunn- og spesialistutdanningen av sykepleiere og leger (4). Lovisenberg diakonale høgskole (LDH) og Barne- og ungdomsklinikken ved Akershus universitetssykehus (Ahus) etablerte i 2018 samarbeidsprosjektet «Simuleringstrening i gjenoppliving av nyfødte med realistiske team og sykepleiere i videreutdanning i nyfødtsykepleie».
På Ahus fikk studentene simulere i omgivelser der de reelle situasjonene oppstår (in situ), sammen med leger i spesialisering (LiS) – barn, spesialister i barnesykdommer og LiS – anestesi. Prosjektet er ferdigstilt og publisert (5).
Samarbeidsmidler fra LDH gjorde det mulig med et oppfølgingsprosjekt i det nye masterstudiet i avansert klinisk nyfødtsykepleie i 2019–2020, også denne gangen i samarbeid med Ahus. I kjølvannet av samarbeidsprosjektet etablerte nyfødtintensiv ved Ahus tverrfaglig simulering i klinisk rutine der flere fagfelt skulle delta.
Så kom pandemien
Under koronapandemien måtte den tverrfaglige simuleringstreningen, både i samarbeidsprosjektet og i klinisk rutine, avlyses.
For masterstudentene i avansert klinisk nyfødtsykepleie betydde det at de gikk glipp av muligheten til å trene i et realistisk miljø med det teamet som blir mobilisert når et nyfødt barn er akutt kritisk sykt. Simuleringstrening med klinisk praksis var ikke forenelig med gjeldende smittevernregler.
For å opprettholde progresjonen for masterstudentene ble læringsutbyttene ivaretatt med simulering i LDHs kliniske læringslab. Smittevernreglene ble fulgt, med smittevernutstyr som smittefrakk, munnbind, hette og briller. Studentene fikk på denne måten også øvet seg på korrekt bruk av smittevernutstyr.
Nyfødtintensivavdelingen ved Ahus rettet sitt fokus mot å trene på situasjoner som innbefattet mottak av nyfødte barn med en covid-19-positiv mor (6). Det ble laget scenarioer med utgangspunkt i veiledere og retningslinjer om koronavirus, fødende og nyfødte barn (7). Simuleringstreningene skulle være tverrfaglige og inkludere alt personell som deltar i en nyfødtresuscitering (8).
Smittevernregler la begrensninger på antallet deltakere, slik at nyfødtsykepleiere, nyfødtleger/barneleger og LiS – barn ble prioritert.
Simuleringstrening i klinisk praksis har så langt vært en suksess, og både sykepleiere og leger etterspør treningen. Dette illustrerer behovet for og viktigheten av å opprettholde tverrfaglige simuleringstreninger også i unntakstilstander som en pandemi.
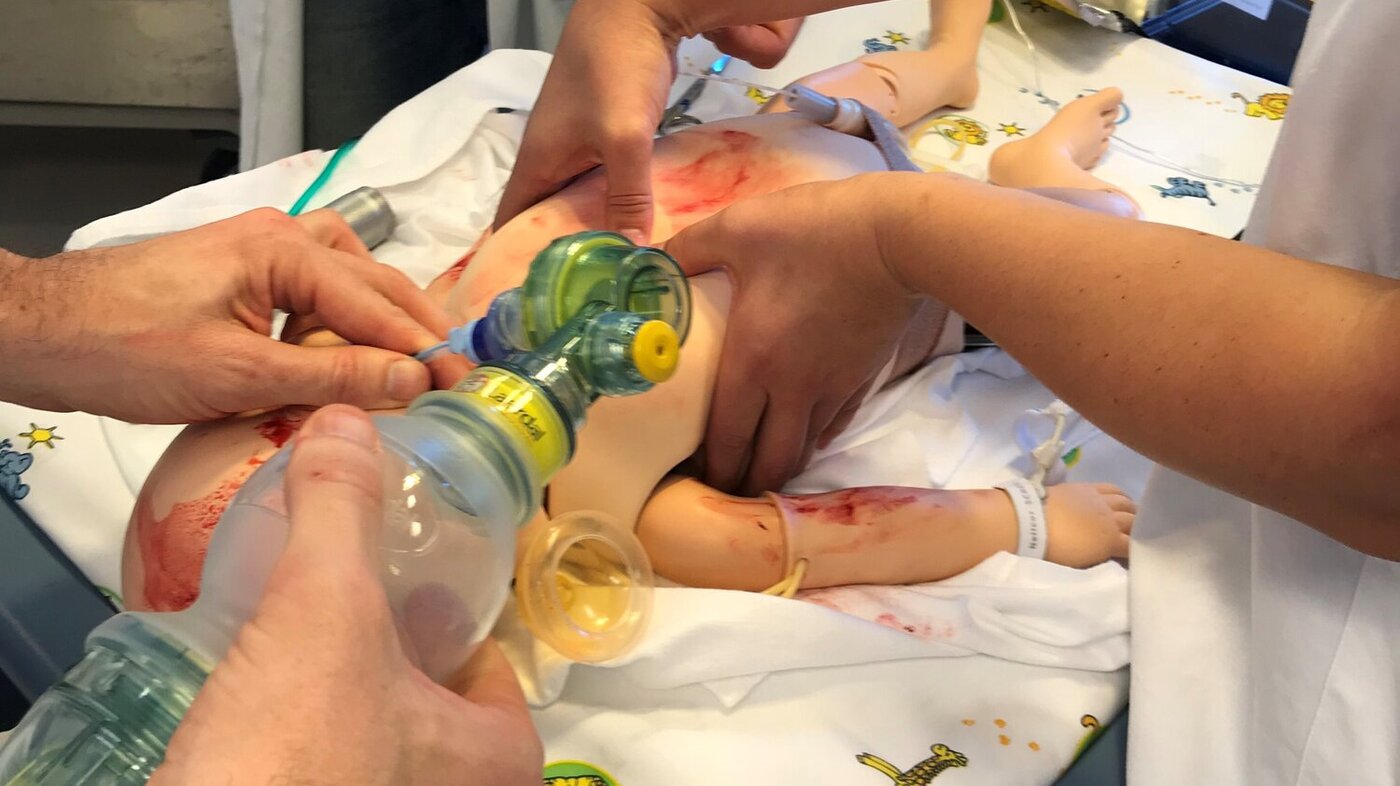
Simuleringer ble filmet
Høstens koronarestriksjoner fikk også betydning for LiS-kurset i gynekologi og obstetrikk i regi av Regionalt utdanningssenter med kurskomité ved Kvinneklinikken på Ahus. Simuleringstrening på ulike scenarioer var en del av kurset. Samtidig planla Kvinneklinikken en intern kursdag for jordmødre, barnepleiere og gynekologer ved avdelingen.
Begge disse kursene måtte gjennomføres digitalt. Et nytt samarbeid kom til. Masterstudenter i avansert klinisk nyfødtsykepleie og en nyfødtlege stilte opp og deltok frivillig i simuleringer på LDH med filming (kalt film-SIM), med fokus på algoritmen for gjenoppliving av nyfødte, teamarbeid og kommunikasjon. Kursdeltakerne som så filmen, opplevde den som engasjerende og motiverende.
Yngre legers forening har ytret bekymring for at deres medlemmer skal miste progresjonen i spesialistutdanningen under pandemien. Legeforeningen og utdanningsutvalgene har anbefalt å tilrettelegge for digitale løsninger som sikrer at LiS får gjennomført nødvendige kurs (9).
LiS-kurset i gynekologi og obstetrikk samt den interne kursdagen ved Kvinneklinikken på Ahus anvendte digitale løsninger og er en konkret oppfølging av disse anbefalingene.
Forskning har vist at utdanning av leger og sykepleiere bør ha mer fokus på samtrening, og at det bør utvikles virtuelle programmer hvor tverrprofesjonell samtrening kan foregå på nett (4). Film-SIM er ikke et virtuelt program i den forstand, men løsningsorientert for å imøtekomme behovet for progresjon i utdanningen av helsepersonell i klinikken.
Film-SIM «formet en ny vei» og illustrerer kreativitet og samarbeid som på kort tid resulterte i nye læringsmuligheter.
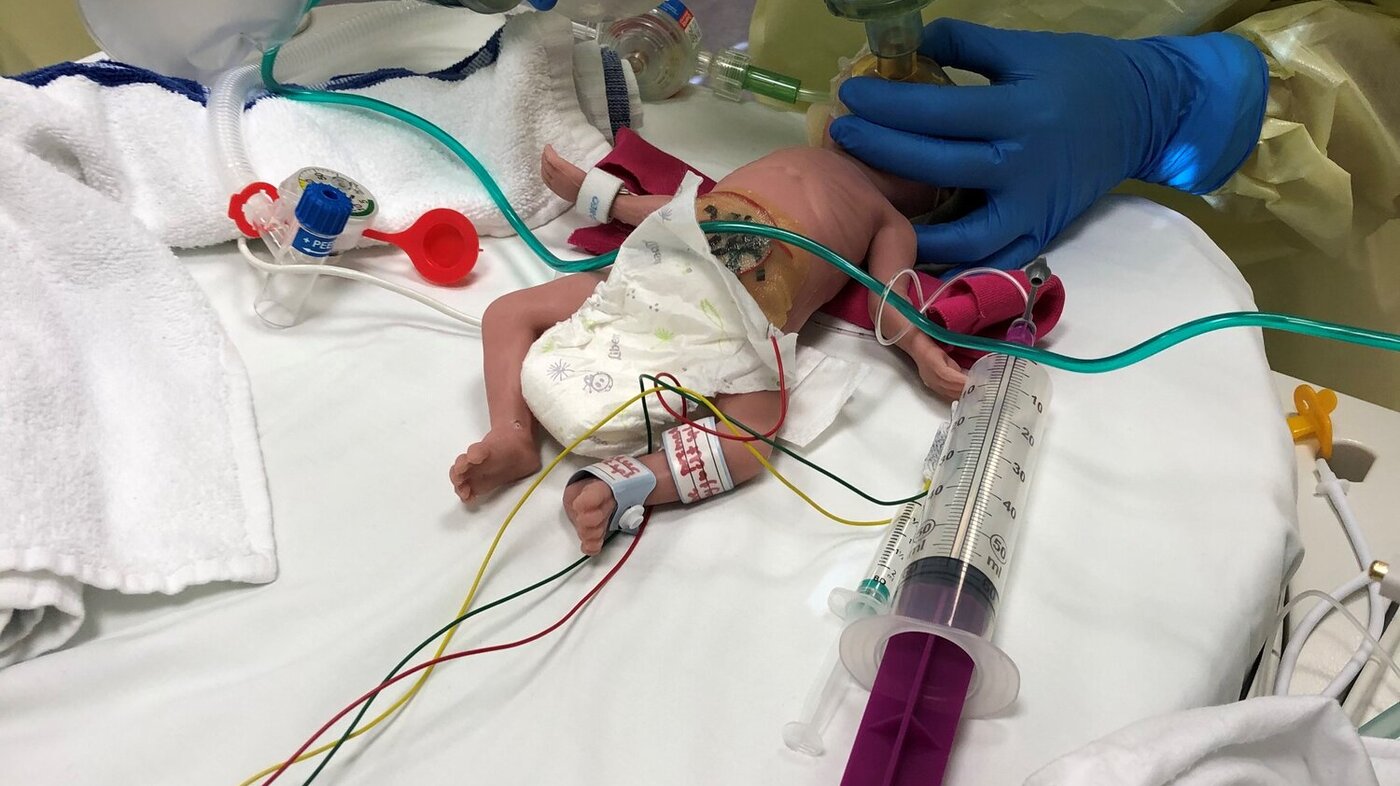
Karantene var intet hinder
Hele det siste året har det vært en overhengende risiko for at et opphold i koronakarantene kunne forsinke gjennomføringen av praksisstudier og eksamen for studenter. Da noen av masterstudentene i avansert klinisk nyfødtsykepleie kom i karantene, ble det igjen behov for å «forme en ny vei».
Dermed fikk film-SIM fra LiS-kurset et nytt og utilsiktet bruksområde, denne gangen som obligatorisk forberedelse til praktisk eksamen. To trente instruktører og en nyfødtlege, alle tilknyttet LDH, deltok i et videomøte med masterstudentene hvor film-SIM ble gjennomgått.
De pedagogiske prinsippene for simulering, med brifing og debrifing, ble fulgt. Læringsutbyttebeskrivelser og pasientsituasjonen ble gjennomgått, og studentene fikk tildelt roller de skulle observere. Observatørrollen var godt kjent for studentene fra tidligere simuleringer under studiet.
Online debrifing kan gi bedre læringsutbytte
Virtuell simulering med debrifing er en nyvinning, og studier har vist at studenter kan få erfaringer med kliniske situasjoner og kompleks beslutningstaking digitalt (10–12).
I debrifingen beskrev studentene det som skjedde i scenarioet, for deretter å reflektere over de ulike rollene, kommunikasjonen og teamarbeidet. Debrifing eller refleksjon over det gjennomførte scenarioet er helt essensielt for læring (13). Verkuyl og medarbeidere har funnet at fasilitert online debrifing oppleves som positivt og gir læringsutbytte med en noe høyere skår enn debrifing ansikt til ansikt (10).
Tilbakemeldingene på online debrifing fra våre studenter var god. De klarte å leve seg inn i scenarioet med det som ble gjort bra, og det som kunne ha vært gjort enda bedre.
Vår erfaring er at virtuell simulering med debrifing kan være en egnet metode for studenter som er godt kjent med simulering fra før, og der studentene har behov for en «finpuss» av kunnskaper, ferdigheter og generell kompetanse, som i dette tilfellet ved eksamensforberedelser. Vi vil se nærmere på bruken av digital simulering i det videre arbeidet med å utvikle masterstudiet i avansert klinisk nyfødtsykepleie.
Utdanning er vårt felles anliggende
I perioden vi har bak oss, har det vært nødvendig å stenge ned samfunnet for å begrense smittespredningen. Mange alvorlig syke pasienter har blitt innlagt på sykehus. Det samme har skjedd i sykehjem og hjemmetjenesten. Det har vært planlagt og omrokert. Helsepersonell som har jobbet innen andre områder, pensjonert helsepersonell og studenter er blitt rekruttert (3).
En slik situasjon innebærer en risiko og aktualiserer pasientens behov for faglig forsvarlige helsetjenester. Vårt felles anliggende har vært å utdanne leger og sykepleiere av høy kvalitet (2, 14, 15). Både for klinisk praksis og i utdanningssammenheng har det vært viktig å «forme en ny vei» og finne alternativer med tilnærmet samme faglige utbytte.
Digitale læringsformer skal tilføre noe nytt
Før pandemien hadde LDH i likhet med andre utdanningsinstitusjoner en visjon om å utarbeide og ta i bruk digitale læringsformer. De skulle ikke erstatte ordinær klasseromsundervisning, men fremme studentaktiv læring, tilføre noe nytt og gi bedre læringsutbytter for studentene.
Implementeringen har imidlertid gått langsomt, men skjøt fart med pandemien da antallet fysiske treffpunkter måtte begrenses (14, 16, 17). Digitale læringsformer ga oss nye muligheter og åpnet for nye samarbeid på tvers av profesjoner og mellom utdanning og praksis.
Utnyttelse av mulighetene har bidratt til å ivareta intensjonene bak det opprinnelige samarbeidsprosjektet. Høyskolens kreativitet og løsningsfokus samt inkludering av studentene og deres aktive rolle har bidratt til å styrke LDHs samarbeid med praksisfeltet. Gjennom nytenkning og ved å «forme en ny vei» har vi funnet løsninger som har betydning for helsetjenesten, med godt læringsutbytte for de involverte partene.
Alle lever vi i troen på at samfunnet snart åpner opp igjen, og da bør de nye erfaringene og den nye kunnskapen videreutvikles og brukes videre i utdanningen av leger og sykepleiere.
Referanser
1. Lerdahl E. Kunsten å overrumple seg selv. 1. utg. Oslo: Aschehoug; 2001.
2. Midlertidig forskrift 18. mars 2020 nr. 349 om gjennomføring av utdanninger regulert av rammeplan mv. i forbindelse med utbruddet av covid-19. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2020-03-18-349 (nedlastet 11.03.2021).
3. Duvaland L. Krav til faglig forsvarlighet i krise og unntakssituasjon. Oslo: Den norske legeforening; 2020. Tilgjengelig fra: https://www.legeforeningen.no/politikk-og-samfunn/informasjon-om-koronaviruset/krav-til-faglig-forsvarlighet-i-krise-og-unntakssituasjon/ (nedlastet 11.03.2021).
4. Aase I. Interprofessional teamwork training for nursing and medical students in Norway [doktoravhandling]. Stavanger: Universitetet i Stavanger, Det helsevitskaplege fakultet; 2016.
5. Rød I, Kynø NM, Solevåg AL. From simulation room to clinical practice: postgraduate neonatal nursing students’ transfer of learning from in-situ resuscitation simulation with interprofessional team to clinical practice. Nurse Education in Practice. 2021 mars:102994. DOI: 10.1016/j.nepr.2021.102994
6. Norsk Resuscitasjonsråd. Retningslinjer for HLR under Covid-19 pandemien. Oslo: Norsk Resuscitasjonsråd; 2020. Tilgjengelig fra: https://nrr.org/no/nytt/312-retningslinjer-for-hlr-under-covid-19-pandemien (nedlastet 11.03.2021).
7. Norsk barnelegeforening. Informasjon, veiledere og prosedyrer for barn og Covid-19. Oslo: Den norske legeforening; 2020. Tilgjengelig fra: https://www.legeforeningen.no/foreningsledd/fagmed/norsk-barnelegeforening/veiledere/informasjon-veiledere-og-prosedyrer-for-barn-og-covid-19/ (nedlastet 11.03.2021).
8. Wyckoff MH, Wyllie J, Aziz K, de Almeida MF, Fabres J, Fawke J, et al. Neonatal life support: 2020 international consensus on cardiopulmonary resuscitation and emergency cardiovascular care science with treatment recommendations. Circulation. 2020;142(16_suppl_1):S185–221.
9. Utne KK. Leger i spesialisering må sikres utdanning – også under pandemien. YngreLeger.no. 2020. Tilgjengelig fra: https://yngreleger.no/artikkel/leger-i-spesialisering-må-sikres-utdanning-også-under-pandemien (nedlastet 11.03.2021).
10. Verkuyl M, Atack L, McCulloch T, Liu L, Betts L, Lapum JL, et al. Comparison of debriefing methods after a virtual simulation: an experiment. Clinical Simulation in Nursing. 2018;19:1–7.
11. Healthy simulation. Virtual debriefing in the age of COVID-19. California: Healthy simulation; 2020. Tilgjengelig fra: https://www.healthysimulation.com/29067/virtual-debriefing-covid-19/ (nedlastet 11.03.2021).
12. Kelly L, Powell N, Cooper A, Roge H, Hodgson A, Zafurallah I. PG92 The use of virtual simulation during a pandemic. BMJ Simulation. 2020;6(Suppl 1).
13. Van Heukelom JN, Begaz T, Treat R. Comparison of postsimulation debriefing versus in-simulation debriefing in medical simulation. Simulation in Healthcare. 2010;5(2):91–7.
14. Kunnskapsdepartementet. Tiltak for oppfølging av studenter ved fagskoler, høgskoler og universitet under koronapandemien. Oslo: Kunnskapsdepartementet; 2020. Tilgjengelig fra: https://www.regjeringen.no/contentassets/459df2260de74e57a9f1317bd0bb492f/tiltak-for-oppfolging-av-studenter-ved-fagskoler-hoyskoler-og-universiteter-under-pandemien.pdf (nedlastet 11.03.2021).
15. Bergsagel I. Koronaviruset: Vurderer hasteopplæring av intensivpersonell. Sykepleien. 2020. Tilgjengelig fra: https://sykepleien.no/2020/02/koronaviruset-vurderer-hasteopplaering-av-intensivpersonell (nedlastet 11.03.2021).
16. Larsen H. Skal undersøke digital korona-omlegging. Khrono. 2020. Tilgjengelig fra: https://khrono.no/skal-undersoke-digital-korona-omlegging/509971 (nedlastet 11.03.2021).
17. Tønnessen E. Skal vurdere mer bruk av digital undervisning. Khrono. 2020. Tilgjengelig fra: https://khrono.no/skal-vurdere-mer-bruk-av-digital-undervisning/529412 (nedlastet 11.03.2021).



































0 Kommentarer