Hva vet vi om innvandreres helse?

Hver femte nordmann har innvandrerbakgrunn. Likevel mangler vi kunnskap om en rekke innvandrergrupper.
Selv om personer med innvandrerbakgrunn er en sammensatt gruppe, er det viktig å ha kunnskap om deres levekår, helsetilstand, helseutfordringer og bruk av helsetjenester. På den måten kan vi som sykepleiere og helsepersonell yte gode og likeverdige helsetjenester og redusere helseforskjeller gjennom helsefremmende og forebyggende tiltak.
I dag er det godt over 1 million personer med innvandrerbakgrunn i Norge. De utgjør 20 prosent av befolkningen i landet vårt. Gruppen er mangfoldig, og menneskene har bakgrunn fra over 200 ulike land og regioner. De har kommet til Norge av forskjellige årsaker, som flukt, arbeid, familiegjenforening eller utdanning. Mange har bodd her relativt kort tid (1).
Vi bruker i hovedsak betegnelsene «innvandrere», «norskfødte med innvandrerforeldre» og «den øvrige befolkningen». Det er slik Statistisk sentralbyrå (SSB) definerer og bruker begrepene i sin offisielle statistikk (2). Personer med innvandrerbakgrunn brukes som en samlebetegnelse for innvandrere og norskfødte med innvandrerforeldre. Figur 1 viser landbakgrunnen til de 20 største gruppene av innvandrere og norskfødte med innvandrerforeldre.
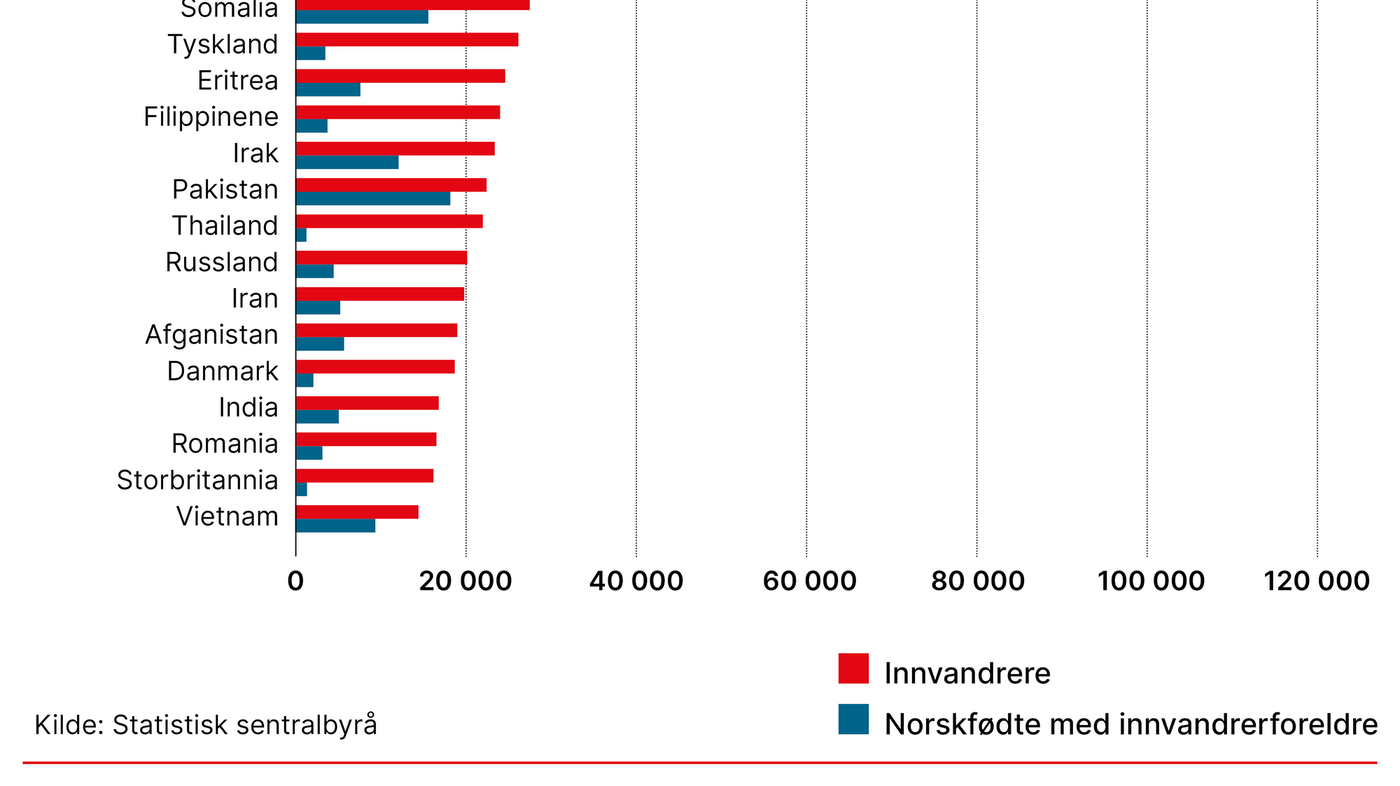
Denne artikkelen inneholder oppdatert kunnskap om helse, sykdom og viktige folkehelseutfordringer blant personer med innvandrerbakgrunn i Norge. Artikkelen er i all hovedsak basert på kapittelet Helse blant personer med innvandrerbakgrunn i Folkehelserapporten fra Folkehelseinstituttet (3).
Hva kommer du fra, og hva kommer du til?
Hvordan migrasjonsprosesser og det å ha migrant- eller innvandrerbakgrunn påvirker både helsetilstand og sykdomsforekomst, og også tilgangen til og kvaliteten på helsetjenester, utgjør hovedkomponentene i fagfeltet migrasjon og helse (4). Det innbefatter også årsakene til migrasjon, om den er tvungen eller frivillig, om det er på grunn av flukt fra krig og konflikt eller klimaendringer, for å finne arbeid eller ta utdanning – eller for å gjenforenes med familie.
Det handler både om hva du kommer fra, altså det vi kaller premigrasjonsfaktorer, men også selve «reisen», hva du kommer til og hvordan det går i det nye landet. Det siste kaller vi kaller postmigrasjonsfaktorer. Tilpasningen eller akkulturasjonen til det nye livet i et nytt samfunn med et annet språk og en annen kultur påvirkes av mange ulike faktorer, både strukturelle, sosiale, kulturelle og individuelle, som igjen påvirker levekår og helse (5–7).
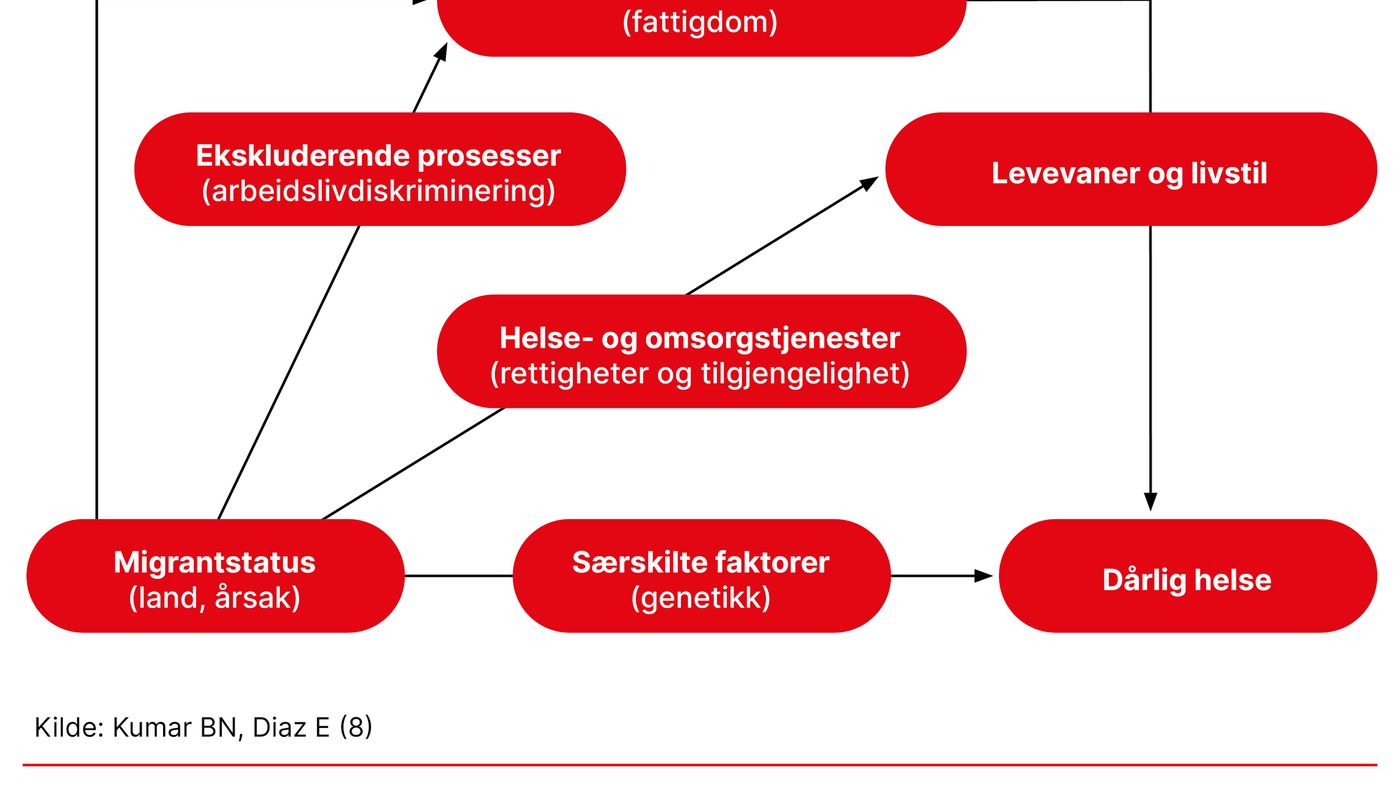
Personer med innvandrerbakgrunn i Norge er som nevnt en svært sammensatt gruppe. De består av over 1 million unike individer som har kommet til Norge av ulike årsaker fra land i hele verden. Det vi imidlertid ser i undersøkelser, er at de fleste innvandrere er yngre og friskere enn den øvrige befolkningen når de kommer til Norge.
Man ser tilsvarende i andre land. Fenomenet er blitt kalt the healthy migrant effect. Det forklares med at migrasjon er en krevende prosess, og at det som regel er unge og friske mennesker som migrerer. Imidlertid ser man at innvandrere med økende botid får dårligere helse enn den øvrige befolkningen. Det forklares gjennom hypotesen om the exhausted migrant. Hypotesen viser til den samlede effekten ulike faktorer før, under og etter migrasjonen har på helsen (se figur 2) (8).
Kunnskapsgrunnlaget er begrenset
Det vi vet om helsetilstand, forekomst av sykdom og bruk av helsetjenester blant personer med innvandrerbakgrunn, er basert på data fra enkelte helseundersøkelser, analyser av nasjonale registerdata og kvalitative studier (9). Det er begrenset hva det finnes kunnskap om.
Registerdata innbefatter individene som til enhver tid er registrert bosatt i Norge. Dermed ekskluderes papirløse migranter og arbeidsinnvandrere som har bodd her i mindre enn seks måneder. Asylsøkere er vanskelig å identifisere i registerdata. For eksempel har vi ikke kunnskap om eller oversikt over deres bruk av helsetjenester eller legemidler.
Mye av den generelle kunnskapen vi har om innvandrere og helse, er basert på SSBs levekårsundersøkelser blant innvandrere. Den siste ble gjennomført i 2016 og innbefattet 12 innvandrergrupper (10). Da ble det også for første gang gjennomført en levekårsundersøkelse blant norskfødte med innvandrerforeldre med familiebakgrunn fra fire landgrupper (11).
Mindre studier er ofte rettet mot en eller noen få innvandrergrupper. Mange av disse studiene har konsentrert seg om noen større innvandrergrupper med lengre botid, som for eksempel somaliere og pakistanere. Arbeidsinnvandrere og familiegjenforente er grupper det er mindre kunnskap om. Generelle helseundersøkelser og spørreundersøkelser er som regel ikke tilrettelagt for innvandrere når det gjelder språk, innhold og rekruttering. Svarprosenten blir dermed lav (3).
Vi mangler derfor kunnskap om en rekke innvandrergrupper. Innenfor mange helseområder samles det ikke inn data systematisk og regelmessig. En del av den kunnskapen som finnes, baserer seg også på studier fra lang tid tilbake.
Innvandrere har dårligere levekår
Innvandrere har samlet sett dårligere levekår enn befolkningen for øvrig, viser dataene i levekårsundersøkelsen blant innvandrere (10). Det gjelder levekårsfaktorer som økonomi, sysselsetting, arbeidsforhold, boligstandard, sosial kontakt og helse.
Inntektsstatistikk fra Statistisk sentralbyrå viser at innvandrere i Norge har et lavere inntektsnivå enn befolkningen som helhet. Innvandrere har også oftere en inntekt som er definert som lavinntekt. Det er imidlertid store forskjeller når det gjelder innvandrere og levekår.
Noen innvandrergrupper har levekår på nivå med befolkningen generelt, har høy grad av sysselsetting, eier bolig med god standard og har god helse. Innvandrere fra andre land er dårligere stilt og har lav sysselsetting, dårlig boligstandard og dårligere helse. Andre igjen skårer bra på noen levekårsområder og dårligere på andre (12).
Mange har tungt og repeterende arbeid
Tilknytning til arbeidslivet gir ikke bare inntekt, men også frihet og trygghet, noe som er viktig i et helseperspektiv. Jobben er for mange også en arena der informasjon deles, hvor man knytter sosiale bånd og opplever anerkjennelse og støtte.
68,9 prosent av alle innvandrere i alderen 20–66 år er sysselsatt, mot 79,8 prosent i den øvrige befolkningen (13). Det er imidlertid store forskjeller mellom ulike innvandrergrupper. Flyktninger og familiegjenforente til flyktninger har generelt sett lavere arbeidsdeltakelse enn arbeidsinnvandrere.
Det er ulike årsaker til at innvandrere ikke er i arbeid, som for eksempel manglende godkjenning av utdanning, overkvalifikasjoner, diskriminering, språkbarrierer og omsorgsforpliktelser i familien. Kjønnsforskjellene innenfor sysselsetting er større blant innvandrere enn i befolkningen ellers (14). Innvandrere arbeider i større grad i salg- og serviceyrker og som renholds- og helsefagarbeidere.
Mange innvandrere har arbeid hvor de er utsatt for et helseskadelig arbeidsmiljø i form av støy og støv, fysisk tungt og repeterende arbeid, arbeid alene og med liten påvirkning på egen arbeidsdag. I tillegg kommer en mer usikker tilknytning til arbeidslivet fordi deltid, kortere engasjementer og midlertidige kontrakter er mer utbredt.
Innvandrere føler seg oftere fysisk og psykisk utmattet etter jobb. Det er nesten dobbelt så mange innvandrere som har hatt jobbrelatert sykefravær på minst 14 dager det siste året, enn i befolkningen ellers. Hele fire ganger så mange har vært utsatt for en arbeidsulykke de siste 12 månedene (10, 16, 17).
Innvandrere er mindre fysisk aktive
Det er igjen viktig å huske på at personer med innvandrerbakgrunn utgjør en sammensatt gruppe. Når det gjelder levevaner, er det mye vi ikke vet. Mesteparten av kunnskapen vi har, er fra SSBs levekårsundersøkelse og andre kartlegginger som ligger tilbake i tid.
Innvandrere er generelt mindre fysisk aktive enn befolkningen for øvrig. Når det gjelder kosthold, så vet vi lite, men det er kjent både fra norsk forskning og internasjonalt at kostholdet endres i en mer usunn retning for mange innvandrere ved migrasjon. Det innebærer et større inntak av sukker og mettet fett (3, 10, 18).
Fedme er mer utbredt i noen innvandrergrupper. Nylig publisert forskning fra Folkehelseinstituttet viser at barn med innvandrerbakgrunn har høyere forekomst av overvekt og fedme enn andre barn (18, 19).
Bruken av alkohol er lavere blant innvandrere enn i befolkningen for øvrig, spesielt blant kvinner. Bruken varierer mye mellom ulike grupper og er svært lav i noen grupper. Andelen som røyker, er imidlertid ganske høy i noen innvandrergrupper, særlig blant menn, mens i noen innvandrergrupper er det svært få kvinner som røyker (10, 18).
Diabetes er utbredt i noen grupper
Levekårsundersøkelsen blant innvandrere fra 2016 viser at innvandrere som rapporterer om kronisk sykdom, er omtrent den samme som i befolkningen ellers, men variasjonen mellom ulike innvandrergrupper er stor. Forekomsten av diabetes type 2 er for eksempel veldig mye større i noen grupper enn i befolkningen ellers. De får sykdommen i yngre alder og har hyppigere komplikasjoner (20). Variasjonene er også store når det gjelder risiko for og forekomst av hjerte- og karsykdom. Det avhenger av opprinnelsesland, botid og endring i levevaner og livsstil (21–23).
Når det gjelder kreft, så har innvandrere generelt sett lavere risiko, men enkelte kreftformer ses hyppigere i noen grupper. Det forventes at antallet kreftpasienter blant innvandrere vil øke fordi innvandrere som gruppe i dag er forholdsvis ung, og kreftrisikoen øker med alderen (24–25).
Det finnes ikke data som viser forekomsten av kols blant innvandrere, men det er grunn til å anta at den vil øke i noen innvandrergrupper i årene fremover. Bakgrunnen er en økende andel eldre innvandrere, og at røyking er betydelig mer utbredt i noen grupper (3).
Muskel- og skjelettplager er mer utbredt blant innvandrere. Det bør ses i sammenheng med at mange innvandrere jobber i yrker med tungt og repeterende arbeid. En annen viktig faktor er at noen grupper er mindre fysisk aktive og har større innslag av overvekt og fedme (10, 18).
Nettverk og støtte i lokalsamfunnet er positivt
Vi kjenner ikke forekomsten av demens blant innvandrere i Norge. Studier fra andre land har funnet en høyere forekomst av demens i noen etniske grupper, mens registerstudier i Norge og andre land har vist at færre innvandrere blir diagnostisert med demens. Det betyr ikke nødvendigvis at det er færre innvandrere som har demens, men det kan ha sammenheng med tilgangen til og kvaliteten på helsetjenester (26–27).
Selv om innvandrere som gruppe er yngre enn befolkningen ellers, blir det stadig flere eldre innvandrere. I dag utgjør eldre innvandrere sju prosent av alle seniorer over 60 år, men i 2060 vil de utgjøre 24 prosent av alle over 60 år. Eldre innvandrere kan oppleve ekstra belastninger som påvirker helsen. Det knytter seg til en marginalisert posisjon og lav sosioøkonomisk status.
Data fra levekårsundersøkelsen blant innvandrere viser at det er betydelig færre eldre innvandrere, både kvinner og menn, som vurderer egen helse som god eller svært god. Flere har kroniske sykdommer, nedsatt funksjonsevne og symptomer på psykiske problemer enn i befolkningen generelt (10, 18). Nettverk, støtte i lokalsamfunnet og omsorg fra familie kan minske de negative sidene ved dårlig helse (26, 28).
Psykiske plager øker med alderen
Stressende livshendelser før migrasjon, for eksempel å oppleve krig, komme bort fra eller miste familiemedlemmer, bli fengslet og utsatt for tortur, øker risikoen for depresjon og posttraumatiske stressplager (29–30). Ulike belastninger etter migrasjon er også viktig for å forstå psykiske plager blant voksne og barn med flyktningbakgrunn og enslige mindreårige flyktninger. Det knytter seg for eksempel til asylsøknadsprosessen, bosetting og tilpasning i tiden etterpå (31–35).
Enslige mindreårige flyktninger er en spesielt utsatt gruppe når det gjelder angst, depresjon og posttraumatisk stress (32, 36, 37.) Dårlige levekår påvirker også psykisk helse (38). Levekårsundersøkelsen blant innvandrere viser at psykiske helseplager øker med alderen hos innvandrere, i motsetning til befolkningen for øvrig.
Psykiske plager er vanligere blant kvinner enn blant menn, og innvandrere med lavere utdanning og lavere inntekt er mest utsatt. Det er imidlertid store forskjeller mellom ulike innvandrergrupper i andelen som rapporterer om psykiske plager (18).
Foruten lav sosioøkonomisk status øker språkbarrierer, rasisme og diskriminering og andre negative livshendelser risikoen for psykiske plager. Tilliten til andre og tilhørigheten til både Norge og opprinnelseslandet er beskyttende faktorer (3–41). Figur 3 viser andelen med psykiske plager blant dem som hadde og ikke hadde opplevd diskriminering, etter kjønn.
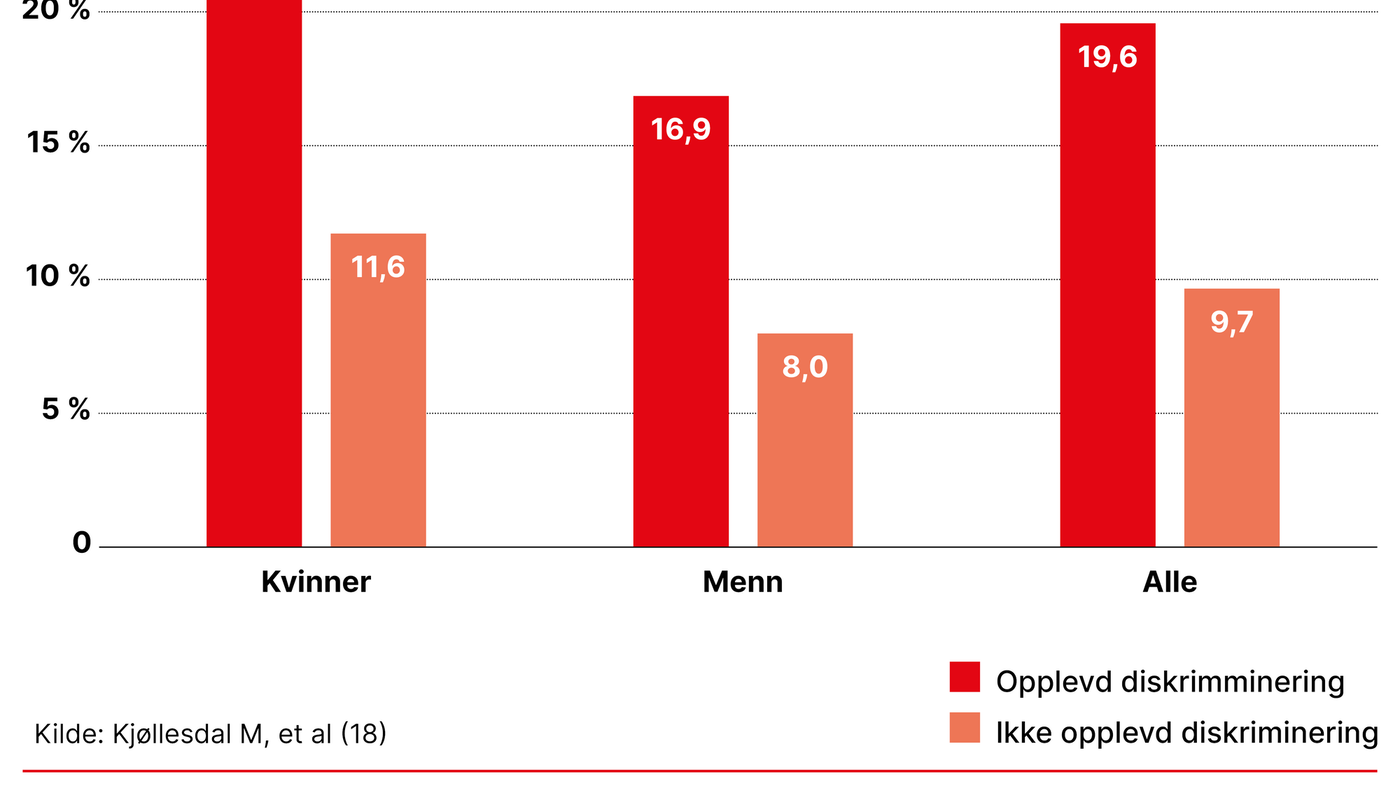
Vi vet ikke om psykiske helseplager er vanligere blant barn og unge med innvandrerbakgrunn enn i befolkningen ellers. Forskjellige studier gir noe ulike resultater (39, 42–44). Vi vet imidlertid at økonomiske problemer i familien, problemer på skolen, opplevd rasisme og diskriminering og traumatiske opplevelser gir økt risiko. God støtte fra foreldre, sosialt nettverk og tilhørighet til både norsk og opprinnelig kultur er helsefremmende og viktig for god psykisk helse (44–46).
Språkbarrierer kan få store følger
Både norsk og internasjonal forskning viser at personer med innvandrerbakgrunn kan oppleve barrierer i tilgangen til helsetjenester. Mange innvandrere mangler kunnskap om helsetjenestene som finnes, og hvordan de kan benytte seg av dem. Informasjon om hvordan helse- og omsorgstjenestene er organisert, er sjelden tilgjengelig på andre språk enn norsk og engelsk (47).
Språkbarrierer og andre kommunikasjonsproblemer som oppstår mellom pasienter og helsepersonell, kan få alvorlige følger. Eksempler er at alvorlig sykdom ikke oppdages, rett diagnose ikke blir stilt, feilbehandling og komplikasjoner som medfører økt liggetid og reinnleggelser i sykehus. Det kan føre til at pasienter får dårligere forståelse for egen sykdom og nødvendig egenbehandling og oppfølging. Kvalifisert tolk blir ikke brukt nok i helsetjenestene, og helsepersonell mangler kunnskap om bruken av tolk (48–55).
Individers helsekompetanse og ulike oppfatninger om helse, tegn på sykdom og når man bør oppsøke helsehjelp, har også betydning for diagnostisering og behandling (56). Stigma knyttet til psykiske helseplager kan hindre noen i å oppsøke helsetjenestene (57–58). Det kan føre til at de heller oppsøker hjelp hos religiøse ledere eller healere (59), helsetjenester i opprinnelseslandet (60) eller søker støtte fra venner og familie (58).
Opplevelser av diskriminering og rasisme i helsetjenestene, følelsen av at symptomene ikke blir tatt på alvor, og at man får en dårligere behandling på grunn av at man er innvandrer, kan føre til mangel på tillit og gjøre tjenestene mindre attraktive (61–-62). Opplevelsene som pasienter med innvandrerbakgrunn har av og med helsetjenestene, er i liten grad undersøkt i forskningen. Vi mangler også kunnskap fra registerdata om variasjonen i behandlingskvalitet mellom ulike grupper i befolkningen.
Hva er sykepleiernes rolle?
Mange av faktorene som påvirker helsen til personer med innvandrerbakgrunn, ligger utenfor det helsetjenestene kan påvirke. Det er likevel en del helsetjenestene og vi som sykepleiere kan gjøre for å utjevne helseforskjeller og fremme helse. Vi kan bidra til å bygge ned organisatoriske, økonomiske, språklige og kulturelle barrierer, slik at helsetjenestene vi yter, er av god kvalitet, og at alle har like muligheter til å oppsøke, motta og nyttiggjøre seg den helsehjelpen som finnes.
Helsetjenestene og helsepersonell har et ansvar for å behandle alle mennesker med respekt og verdighet og gi best mulig behandling og omsorg. Sykepleiere og annet helsepersonell trenger kunnskap om hvordan migrasjon påvirker helse og levekår, og hva som er vanlige helseutfordringer blant personer med innvandrerbakgrunn.
Vi må være bevisst på at holdninger, fordommer og stereotype oppfatninger av innvandrere og minoriteter kan komme i veien for god behandling og omsorg, og vi må være klar over de ulike barrierene som kan hindre likeverdige helsetjenester.
Selv om det er mye det mangler kunnskap om når det gjelder innvandrere og helse, vet vi også en hel del. For eksempel er det bekymringsfullt at det i noen innvandrergrupper er høy forekomst av diabetes type 2, og at inaktivitet, overvekt og fedme er mer utbredt.
Sykepleiere kan spille en viktig rolle i å fremme helse og forebygge sykdom. Det kan vi gjøre gjennom å øke vår egen kunnskap og møte hver pasient og familie med respekt og tillit. Vi må legge til rette for god kommunikasjon gjennom bruk av tolk og andre virkemidler, og vi må bidra til pasientens og familiens helsekompetanse og evne til mestring. Flerkulturell og flerspråklig kompetanse hos kolleger og samarbeid med frivillige ressurspersoner og organisasjoner er viktig i dette arbeidet.
Konklusjon
Det trengs en satsing på likeverdige helsetjenester, migrasjonshelse, antidiskriminering og antirasisme i helsetjenestene. Det er fremdeles i dag for mange organisatoriske, økonomiske, språklige og kulturelle barrierer som gjør at grupper i befolkningen ikke har den samme tilgangen eller mottar tjenester av like god kvalitet som andre i samfunnet.
Det krever langsiktig, strategisk arbeid både gjennom kompetanseheving av sykepleiere og annet helsepersonell – og kvalitets- og forbedringsarbeid i helsetjenestene. Det skjer ikke av seg selv, og det bør gis som oppdrag til helsetjenestene gjennom en ny nasjonal strategi og handlingsplan for migrasjonshelse og likeverdige helsetjenester.
Forfatteren oppgir ingen interessekonflikter.






































0 Kommentarer