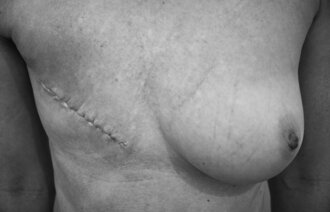
Hva bør pasienten få vite om seneffekter?

Mange kreftoverlevende synes de har fått for lite informasjon om seneffekter av behandling. Vi har spurt tre kreftsykepleiere om hva de mener pasienter bør få vite, og når.

Sigrid Skarholt
Kreftkoordinator i Skien kommune og leder av lokallaget for NSFs faggruppe Forum for kreftsykepleie. Vinner av Sykepleierprisen 2017 for Telemark.
Å gi informasjon om seneffekter er en vanskelig balansegang uten noe fasitsvar. Det handler om at vi må ha en systematikk for å gi pasienter nok kunnskap til at de kan ta reelle valg underveis.
Tid for samtale
I forkant av behandling mener jeg det må settes av nok tid til samtale, der man kan forklare pasienten hva man ønsker å oppnå, og hva som er risikoen.
Samtidig er det tilfeller der vi må være litt forsiktige med hva vi trekker frem som mulige problemer i starten. Den senere tiden har det vært så mye oppmerksomhet rundt seneffekter at enkelte kan bli unødig skremt og vegre seg for å gå inn i livreddende kreftbehandling. I slike situasjoner kan jeg være mer direkte i diskusjon med pasienten.
Informasjon i bøtter og spann
Pasientene må uansett klare å ta til seg informasjonen. Det er ikke alt man klarer å få med seg i en krisesituasjon. Jeg møter folk som har blitt informert i bøtter og spann med brosjyrer om fatigue, ernæring, rettigheter, seksualitet og så videre. Blir det for mye, går det rett i returpapiret.
I pakkeforløpene for kreft burde det vært lagt inn kontrollpunkter som avklarer om pasienter er informert og har forstått konsekvenser av behandling.
Gevinst kontra risiko
Nylig hadde jeg en hjernekreftpasient som ble veldig, veldig syk etter behandling. Hans pårørende følte at han hadde blitt sugd inn i et behandlingsløp uten at det var rom til å diskutere konsekvensene. Hadde de visst hva de nå vet, tror de at sykdommen heller hadde fått gå sin gang.
I min jobb snakker jeg derimot oftest med pasientene når behandlingen nærmer seg slutten. Da har jeg nærmest rutine på å si at «det er ikke over nå».
Noen ganger er jeg likevel med i tidlige samtaler med pasient og onkolog om gevinst kontra risiko med et behandlingsløp. Dette er da gjerne pasienter som er svært reflekterte og bevisste på sin situasjon. De vil vite konsekvensene, og kan hende de ikke ønsker å bruke sine siste yrkesaktive år på en krevende cellegiftkur med påfølgende fatigue og andre seneffekter.
Et skikkelig mageplask
Avslutningen av en kreftbehandling kan for mange oppleves som et skikkelig mageplask. Du tror du er ferdig. Du tror at nå kommer livet tilbake for fullt. Så kommer fatigue og andre ting rullende.
Seneffekter knyttet til seksualitet er dessuten noe vi ennå ikke er gode nok til å snakke systematisk om. Noen pasienter er riktignok flinke til å sette dagsordenen selv, særlig de som kommer til samtaler sammen med partner.
Nedturen
Mange kan få en nedtur og bli psykisk nedbrutt etter behandling. Det er noe jeg forsøker å forberede dem på. Ofte kan kontrolløpet i etterkant bli en belastning på grunn av frykten for tilbakefall.
Jeg er opptatt av å få pasientene raskt inn i et rehabiliteringsløp i samarbeid med for eksempel fysioterapeut. Dette kan gjøre det lettere å snakke om seneffekter, siden vi vet det er en del ting som hjelper, som å være i aktivitet og å følge et treningsopplegg.
Seneffekter er gjerne prisen du betaler for å leve videre, og risikoen må ikke overdrives.

Tore Borg
Kreftsykepleier og spesialist i sexologisk rådgivning ved Radiumhospitalet. Årets sykepleier i kreftomsorgen 2017.
Vi informerer helt klart altfor lite om seneffekter i dag. Jeg tror alle kreftsykepleiere vil kunne si seg enige i det.
På mitt felt, som er seksuell helse, oppgir de aller fleste pasienter at de ønsker å vite konsekvensene ved en behandling. En amerikansk undersøkelse viste derimot at kun én av fem ble informert.
Spørsmålet er hva som skal fortelles når. Dette er et fryktelig komplisert spørsmål.
Mange av dem som kommer til meg, har fått informasjon de ikke har klart å ta inn over seg. Det er noe med tilstanden man er i som kreftpasient.
Det å vite hva man bør fortelle pasienten der og da, og hva man bør vente med eller utelate, krever erfaring og et klinisk blikk. Hvis noen vil påstå at sykepleie er en kunst, så er det dette som er kunsten: å time informasjon.
Byrden av informasjon
Det viktigste for de fleste er jo å overleve. Å bli frisk av selve kreften. Den totale byrden av informasjon kan bli stor, og hovedvekten legges gjerne på det diagnostiske og prognostiske, ikke på det som er knyttet til livskvalitet etter behandling.
De fleste leger presenterer nok et best case- heller enn et worst case-scenario om seneffekter. Dermed erfarer mange pasienter at det ble verre enn forventet.
På strålepoliklinikken har jeg derimot opplevd pasienter si: «Dere fortalte om alle bivirkningene jeg kunne få, og så fikk jeg ingen av dem. Da hadde det vært bedre ikke å vite.»
Sykepleieres ansvar
Til sjuende og sist er det legen som skal igangsette kreftbehandlingen, som er ansvarlig for at pasienten har den informasjonen hun eller han har krav på. Hvem som gir informasjonen, varierer derimot, og her er det flytende grenser. Jeg mener sykepleiere har et stort medansvar for å informere. Hele utdanningen vår er jo gjennomsyret av kommunikasjon, mens legene har noen kurs. Vi må bruke denne kompetansen til noe.
Sykepleiere skryter dessuten ofte av at det er vi som er sammen med pasientene hele tiden, og er deres talerør. Da er det viktig at vi spør hva legen har fortalt dem, hva de husker, hvordan de ser på livet sitt, og så videre. Ofte kan det handle om å la folk forstå at de kan spørre om ting.
Seksualitet og sånn
Alle som har kreft i det urologiske og genitale området, skal få tilbud om å snakke med en sexolog som del av pakkeforløpet.
Mange leger informerer gjerne godt om det fysiologiske knyttet til seksualitet, men lite om opplevelsen av å ikke bli kåt lenger, det å kjenne seg som en mann eller kvinne, forandringer i selvbildet og så videre. Jeg mener det er viktig å også gi rom for disse aspektene.
Store variasjoner
Det finnes seneffekter kanskje 10 prosent vil oppleve. Skal man da informere om det til alle? Hvor går grensen?
Statistisk sett vil 30 prosent av alle som er operert for prostatakreft, tisse på seg når de får orgasme. Dette tror jeg få leger informerer om før operasjon, men er det riktig for oss å fortelle om det i etterkant?
Jeg opplever at det er store variasjoner i ulike fagmiljøer i om hvor mye man snakker om seksuell helse etter kreft. I de senere årene har for eksempel gastrokirurger blitt mye mer oppmerksomme på dette, og mange flere personer med tarmkreft har begynt å komme til meg.
Om du mener seksualitet har med helse å gjøre, så har sykepleiere en rolle. Seneffekter knyttet til seksuell helse er så store at det er noe alle må forholde seg til.
Jobber du med kreft uten å snakke med pasientene om seksualitet, så gjør du ikke jobben din.

Mona Grytten
Kreftsykepleier ved Oslo universitetssykehus og leder av NSFs faggruppe Forum for kreftsykepleie.
I dag lever folk mye lenger med kreft og etter at de er ferdig kreftbehandlet, og dermed blir det også flere som lever mange år med ettervirkninger eller seneffekter av behandlingen.
Selv om vi vet hvilke pasientgrupper som har økt risiko for visse seneffekter, er det veldig vanskelig å forutse nøyaktig hvem som vil få hva. Da blir det et dilemma hvor mye man skal informere.
Et dilemma
Jeg mener det viktigste er å møte pasientene der vedkommende er. Vi må finne ut hvor mye de ønsker å vite og tåler å vite.
Alle har krav på informasjon, men dersom du blir informert om alle bivirkninger og seneffekter, kan du gå og vente på noe som kanskje ikke vil oppstå. Det handler om å informere uten å ta fra pasienten håpet. Det å la folk gå og uroe seg for hva som kan skje, er ikke nødvendigvis en god løsning. Om sjansen er stor for at de får seneffekter, bør de selvsagt vite om det, men hvor stor må da sjansen være? Dette er et dilemma når man informerer.
Viktig å repetere
Noen tåler å ta imot mye på en gang. Andre trenger informasjonen stykkevis og delt, for å klare å ta den til seg. Det er som en skoleklasse. Noen trenger mer oppfølging, men alle skal lære det de trenger å lære.
Et ytterpunkt er å fortelle alle pasienter i forkant av behandling om alle mulige problemer som kan oppstå, uansett hvor små sjansene er. Men ingen makter å ta inn all informasjon på en gang. Et eksempel er ei som sa at hun «spurte om et glass vann, men fikk hele havet».
Enkelte kan si at «det har ingen fortalt meg», selv om informasjon beviselig er gitt. Det viser at det er viktig å repetere og at informasjon må porsjoneres ut etter pasientens behov og kapasitet.
Inviterer pårørende
Ofte starter jeg samtaler med å spørre pasienten hva han eller hun vet om situasjonen sin.
Her hos oss inviterer vi dessuten alltid pasienter til å ha med pårørende på informasjonssamtaler. Det gir dem flere sett med ører, og pårørende kan komme på spørsmål om ting pasienten ikke har tenkt på selv. Når du har fått kreft, er du veldig fokusert på å bli frisk. Mange kan være i en sjokkfase, og da er det ikke så lett å ta imot all informasjon.
Det er forbedringspotensial i alle ledd og behov for oppdatert kunnskap – både hos oss på sykehus, men kanskje enda viktigere hos fastleger og hos sykepleiere i kommunehelsetjenesten. Det er gjerne hos dem pasienten er når problemene melder seg etter behandling, og det er viktig at de har nok kompetanse.
Jeg synes også det er på tide å få mer kunnskap om seneffekter av kreftbehandling inn i bachelorutdanningen for sykepleiere.

































0 Kommentarer