– Målet vårt var å gi Oscar gode øyeblikk
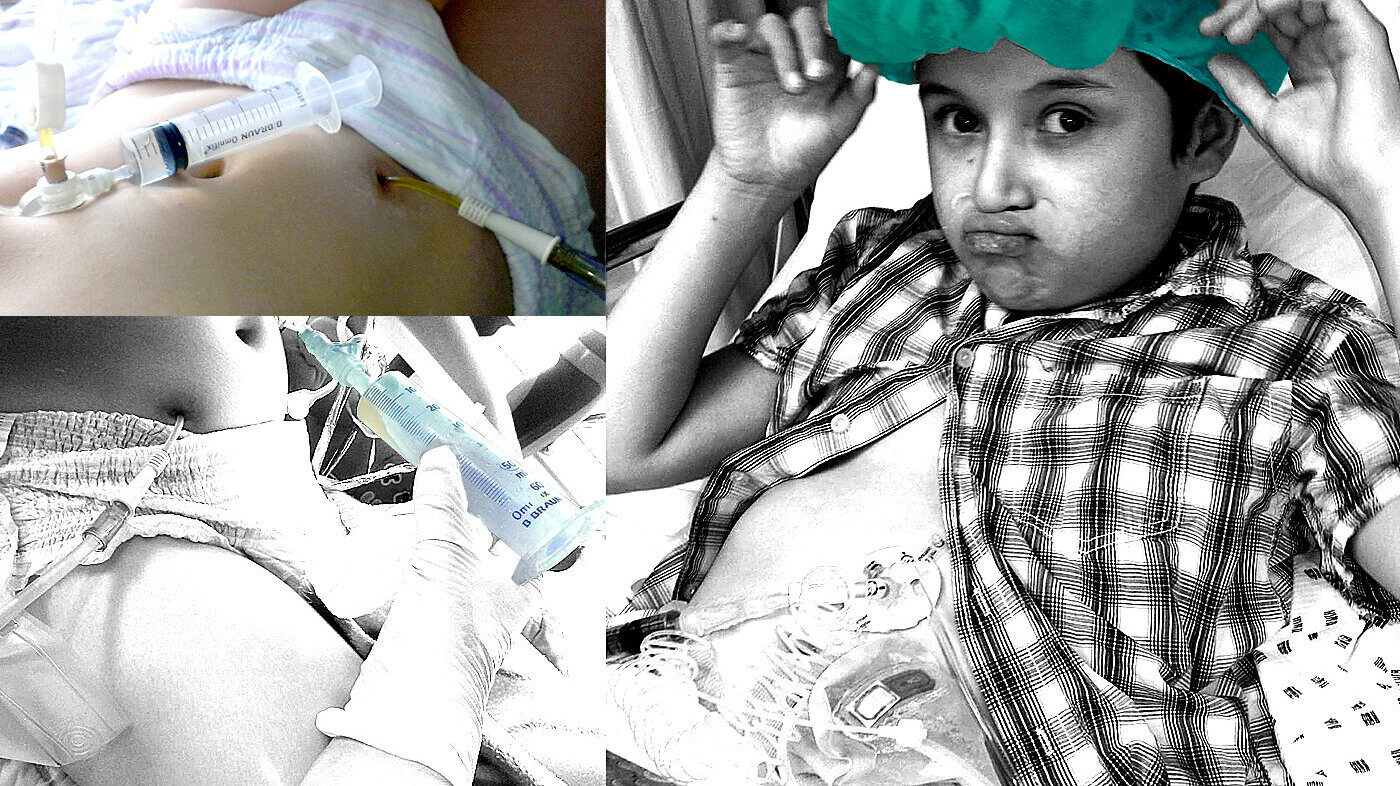
Da sønnen Oscar ble alvorlig syk, gikk Catharina Dørumsgard fra å være lærer og tobarnsmor til å bli leder og pleier i et hjemmesykehus med 23 ansatte. Dette er hennes fortelling.
Oscar ble født frisk i Colombia i 2004. Han var noe forsinket i språkutviklingen, men ble beskrevet som normal for sin alder da han kom til Norge i november 2006. Det er min største gave i livet at jeg fikk bli mammaen hans. Da han døde i oktober 2018, mistet jeg det fineste jeg hadde.
Oscar levde et liv med store smerter, og det var ofte vanskelig for ham å bli hørt. Jeg lovet ham å snakke om hva han hadde opplevd. Min stemme skal være barnas stemme slik jeg forsøkte å rope for Oscar da han levde. Alle barn og alle pasienter fortjener å bli hørt – uavhengig av hva slags type språk de kommuniserer med.
Jeg vil snakke om forebygging av smerte og formidle hvor vondt det faktisk gjør å ha infeksjoner. Nøyaktig stell som ble utført med omhu, gjorde at Oscar de fem siste årene ikke hadde noen type sårinfeksjon, selv ikke ved suprapubiskateteret sitt.
Hygiene og skånsomt sårstell høres kanskje elementært ut, men å klare å gjøre det smertefritt på et barn er alt annet enn enkelt. Og når barnet er kjappere enn lynet, klåfingret og elsker å tygge på absolutt alt som kan puttes i munnen, skal man være ganske dreven for å holde stellet rent eller sterilt.
Oscars reise
Oscar og jeg hadde en lang reise. Den varte i tolv år, og i elleve av disse var han syk. Sykdommen startet med atferdsendringer, en voldsom økning i generelt tempo samt tap av språk. Han hadde også mye myoklone kvepp, men dette ble ikke oppdaget før vi så en video fra denne tiden flere år senere.
Han var sterk og rask i kroppen de ni første årene av sykdommen. Da han døde, var han koblet til seks IV-pumper og hadde fire stomier på magen i tillegg til en to-lumen CVK. Han ble fullernært intravenøst de fire siste årene han levde og kunne heller ikke drikke eller få medisiner/vann i magesekken.
De fleste medisiner ble gitt intravenøst, og resten ble gitt gjennom jejunal-knapp. Alt som kom ut av ham, ble målt, og det ble ført nøyaktige væskeregnskap.
Oscar hadde en degenerativ sykdom av ukjent type som blant annet ga ham epileptiske anfall, Kronisk Intestinal Pseudoobstruksjon og symptomer fra muskulaturen. Han mistet aldri førlighet eller bevegelse i armer eller bein, men fikk gangproblemer, sannsynligvis på grunn av smerter, muskelkramper og voldsomt tap av muskelmasse.
Oscar lærte seg norsk raskt og forsto hva vi sa helt til han døde. Vi trengte aldri å vise ham eller lede ham. Han kunne selv sette seg opp og legge seg ned i senga, snu seg rundt eller peke på ting. Det ekspressive språket mistet han tidlig, men han beholdt likevel omtrent fem ord i mange år. Disse ordene brukte han funksjonelt.
Han hadde et sterkt ønske om å kommunisere og brukte blikkpeking i de periodene han ikke klarte å peke med fingrene. Han var en raus og fleksibel type som elsket damer, kiling og practical jokes. Når han ikke hadde sterke smerter, var han i strålende humør. Han var vår egen lille energibombe.
Han bodde hjemme hos meg helt til han døde.
Fra mamma til sykehusleder
I tillegg til å være Oscars og lillebrorens mamma er jeg lærer med videreutdanning i spesialpedagogikk og utdanningsledelse. Jeg liker systemer og er opptatt av dokumentasjon og vitenskap. Jeg hadde for tolv år siden en sterk motvilje mot å måtte vite mer enn det aller mest nødvendige om vev, blod og organers indre liv i praksis.

Min vemmelse over sår, skorper og pirking i andre folks hud ble satt på harde prøver i årene som Oscars mamma. Det ble god bruk for utdanning og erfaring fra pedagogikk og ledelse, men alt annet måtte jeg lære fra scratch – også å håndtere min egen psyke.
I denne teksten vil jeg gi dere et innblikk i prosessen fra å være ufaglært, sårvemmet mamma til å være fortsatt ufaglært, men kompetent blant annet på stell av seks ulike typer stomier og katetre, sterile prosedyrer på CVK, steril kobling av intravenøse sett med rundt 23 ulike bestanddeler og steril blodprøvetaking fra CVK.
I tillegg var jeg etter hvert daglig leder for rundt 23 ansatte BPA-er i ulike stillingsstørrelser. Av disse var cirka syv helt ufaglærte og cirka ti faglærte. Av de faglærte var fem utdannede sykepleiere fra Filippinene, og seks var sykepleierstudenter/sykepleiere. Det var bare de siste fem månedene kommunen gikk med på å betale noen av de ansatte sykepleierlønn.
I denne teksten vil jeg gi dere et innblikk i prosessen fra å være ufaglært, sårvemmet mamma til å være fortsatt ufaglært, men kompetent blant annet på stell av seks ulike typer stomier og katetre og sterile prosedyrer på CVK.
I teksten beskriver jeg hver enkelt stomi og en eller flere utfordringer knyttet til denne, både fakta og foreldrefølelser. Jeg håper også å kunne skildre noen av utfordringene ved å være både mamma og omsorgsutøver i et system som ikke er rigget for den avanserte medisinske hjemmebehandlingen stadig flere foreldre får ansvar for. Mange av oss er bosatt i kommuner som ikke på noen måte er klare for oss eller pasientene.
Det første inngrepet
Den aller første operasjonen ble et sjokk. Oscar måtte få lagt inn en PEG-sonde. Han fikk store smerter etter inngrepet, og jeg var overhodet ikke klar for eller forberedt på å se en plastslange stikke ut av ham. Det var psykisk utfordrende å skulle sprøyte ting rett inn i en magesekk.
Jeg, som aldri hadde sett en alvorlig infeksjon før, fikk følgende beskjed: «En infeksjon rundt åpningen kan raskt bli farlig fordi det er så nær bukhinnen.» Dette gjorde meg ikke akkurat rolig.
Midt i en livsomveltende krise (barnet mitt var tydeligvis så sykt at han måtte ha hull i kroppen med plastikk gjennom for å kunne få i seg næring etter hvert som sykdommen skulle skride frem og ødelegge ham helt) og helt uten fagkunnskap var det nå mitt ansvar at ikke skumle bakterier skulle snike seg inn og infisere bukhinnen hans.
I etterkant tenker jeg at et par bilder av infeksjon i utvikling ville ha vært nyttig for meg. Jeg fikk for eksempel ikke noen beskjed om at feber kan være en god indikasjon på om infeksjonen er lokal, eller om den har spredd seg. Det var først mange år senere jeg lærte å markere den røde hevelsen rundt infeksjonsstedet med kulepenn for enkelt å kunne følge med på utviklingen.
Dyktige sykepleiere på Barnemedisinsk post på Ullevål sykehus tok seg tid til å tegne og forklare og forsto at kunnskap ofte vil virke svært beroligende når man kastes fra den ene krisen til den andre. Det var imidlertid seks år etter den aller første operasjonen.
Som helseutdannet har man noen verktøy for å håndtere frykten. Det manglet jeg. Og jeg ble veldig lei meg når min frykt ble møtt med oppgitthet. Jeg følte meg ofte mislykket som mamma og mistrodd som observatør i disse første årene.
Det forventes mye av foreldre når barnet deres blir sykt. Og den aller første stomien var for oss en overgang det var umulig å forberede seg på. I sammenheng med operasjonen oppsto også Oscars første forstoppelse. Det betød medisiner.
Det var ikke bare administrering, men også et liv styrt av medisintider: å lage medisinlister, finne ut hvor mye vann mellomstykkene til sonden og etter hvert knappen skulle fylles med og skylles med, planlegge måltider ut fra medisintider og i det hele tatt strukturere livet på en helt annen måte enn vi var vant med.
Neste trinn: blindtarmstomi
Etter mange år med seks–åtte doser avføringsmiddel om dagen, daglige klysterbehandlinger jeg fortsatt angrer på at jeg tillot, og opptil åtte timer i døgnet på WC fikk Oscar blindtarmstomi. Som ufaglært sårskorpefrykter ble dette en voldsom oppgradering i pleie for meg.
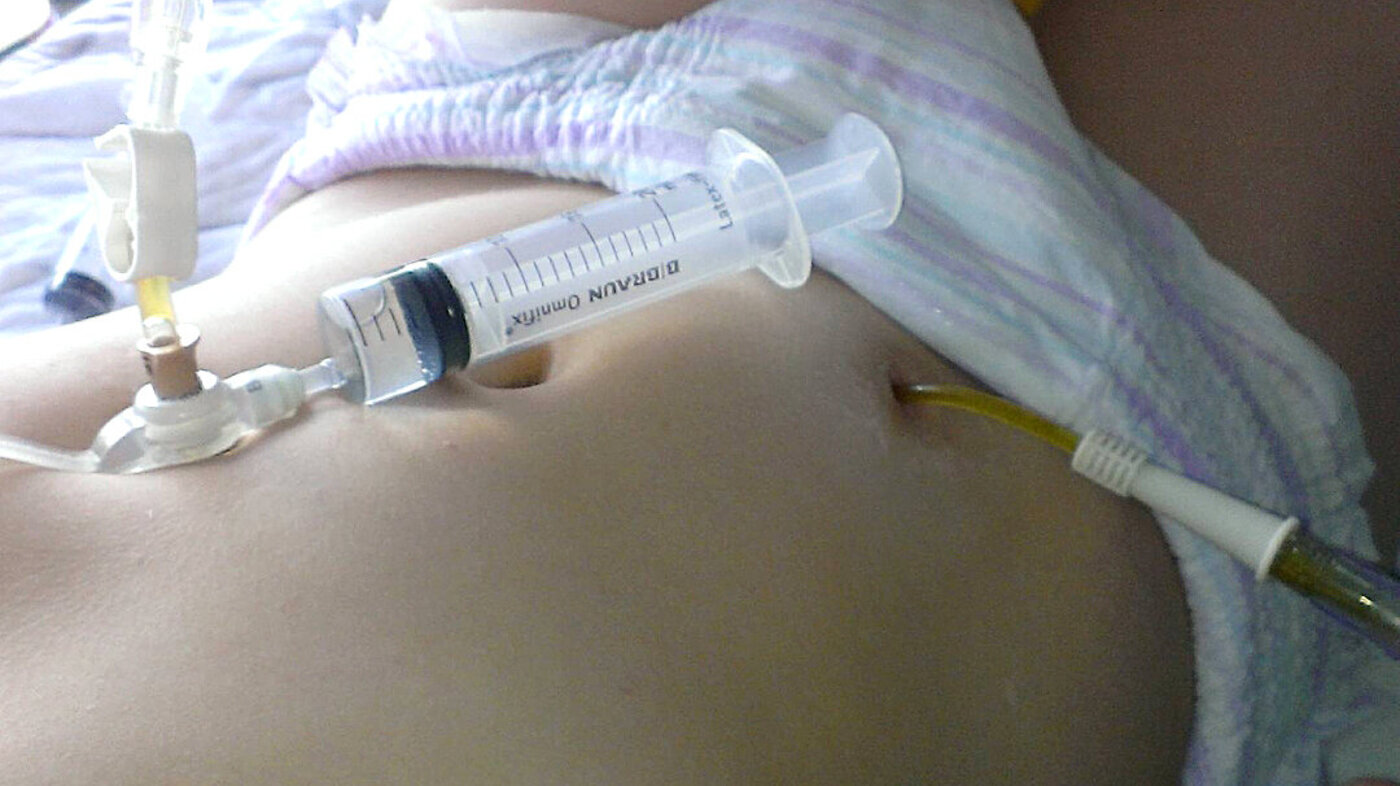
Det absurde og kvalmende i å måtte forholde meg til innsiden av mitt eget barns blindtarm ble en stund så overveldende at da denne tarmstumpen i tillegg ble infisert, måtte jeg en stund få hjelp fra hjemmesykepleien til stellet. Selve innsettingen av kateteret samt skylleprosedyren gikk lett.
Vask og tørk av tarm påsydd denne allerede perforerte barnemagen gjorde meg både svimmel og kvalm. Dette er jeg ikke akkurat stolt av. Men jeg synes heller ikke det er grunn til å være flau. Hadde jeg valgt å bli sykepleier eller lege, hadde saken vært en annen.
I læreryrket regnet jeg det egentlig som svært usannsynlig at jeg skulle befatte meg med blod og sår annet enn et skrubbsår på kneet i ny og ne. Og som mamma er det vel egentlig greit at dette ikke er noe man forbereder seg på før man må.
Sakte, men sikkert håndterte jeg også stellet av min sønns blindtarm. Og etter hvert som tiden gikk, ble blindtarmstomien hans til kun et lite hull i magehuden. Det grodde så godt at det måtte holdes åpent med en silikonpropp festet med et spesialplaster.
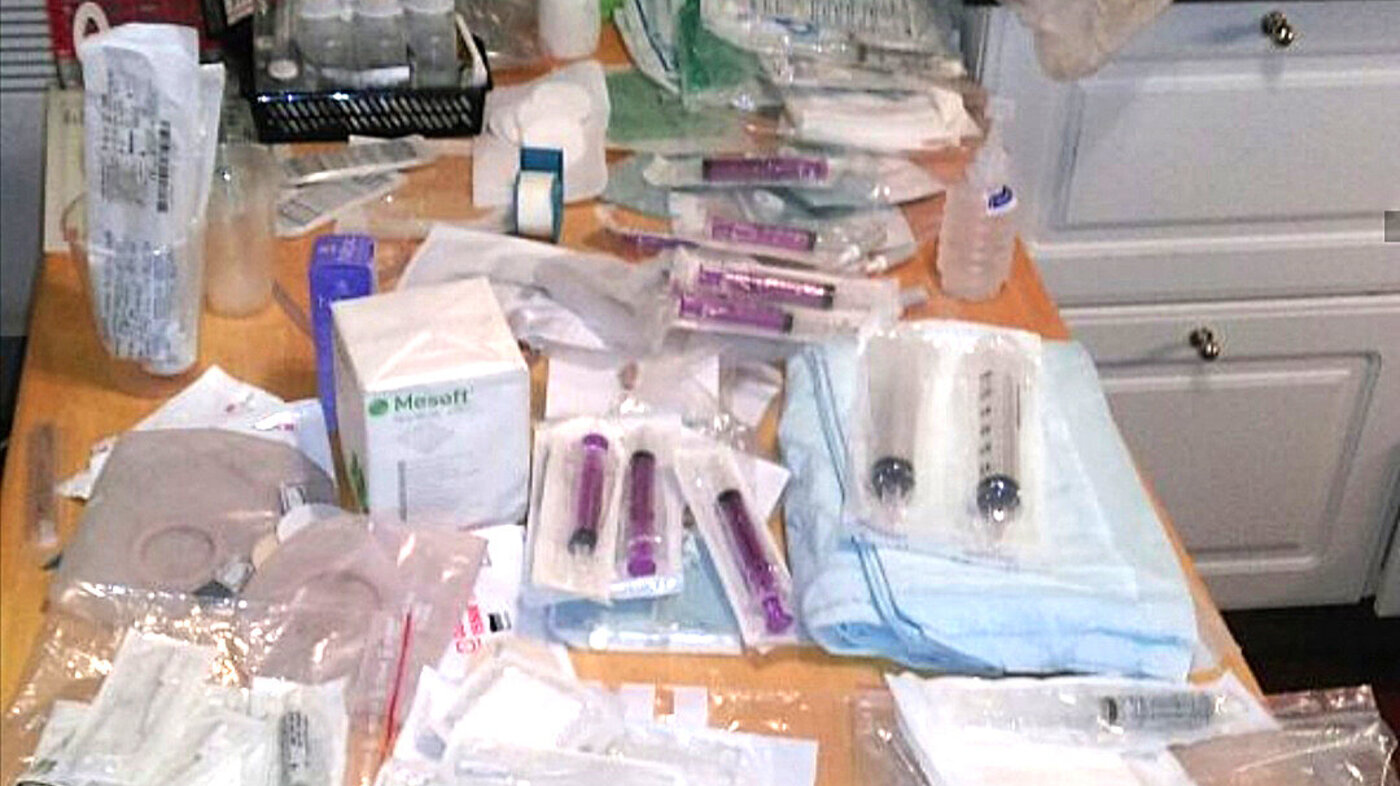
Og med akkurat denne proppen, samt alt det andre utstyret som var nødvendig for at blindtarmstomien skulle virke som planlagt, gikk startskuddet for min karriere som lagersjef.
Utstyr til PEG, Mick-Key og blindtarmstomi består ikke bare av et hav av valgmuligheter. Det må også bestilles fra to ulike steder. Det betyr at man er avhengig av at to sett ansatte er hjelpsomme, imøtekommende og forstår at man som forelder i en situasjon som dette blir møtt på en god og profesjonell måte. Det var dessverre ikke alltid tilfellet.
Det begynte å bli mange prosedyrer og mye å passe på alene. Oscar sov i tillegg i gjennomsnitt kun tre timer i strekk per natt de første fire årene han var syk. Jeg hadde behov for hjelp. Etter mange runder med kommunen og med hjelp fra Fylkesmannen i Vestfold fikk jeg etter hvert BPA til ham. Det viste seg å bli det beste valget jeg har tatt i mitt liv.
Ileostomi og nye prosedyrer
Blindtarmstomien virket godt det første året. Deretter fulgte det år med smerter, utredninger, mislykkede forsøk med Botox i endetarmsmuskulaturen og voldsomme luftplager. Trykket i blindtarmstomien var til slutt så stort at det var enklere å få noe ut av den med kateter enn å sette noe inn.
Vi forsøkte å feste posen med to liter saltvann helt i takhøyde mens Oscar satt på WC. Kateteret sto i blindtarmstomien, men både det og én meter av skylleslangen ble fylt med avføring i stedet for at vannet fosset inn i ham slik det skulle. Vi begynte å måle luften som kom fra Mick-Key i magesekken, og rekorden vår var 22 liter luft på tre timer ut fra det vesle knappehullet.
Oscar fikk på dette tidspunktet to liter sondemat i døgnet, men gikk likevel ned seks kilo på to måneder. Da vi endelig kom til Rikshospitalet for vurdering for ileostomi, skjedde ting raskt. På grunn av tarmens unormale bevegelsesmønster fikk han raskt diagnosen Kronisk Intestinal Pseudoobstruksjon (KIPO) – en tilstand av transportsvikt gjennom tarmen på grunn av muskulære eller nevrologiske motilitetsforstyrrelser.
Han fikk ileostomi, og noen dager senere ble det klart at han trengte CVK for å kunne få næring og væske intravenøst. Det tre dager lange sykehusoppholdet ble til 14 uker, fordelt mellom Rikshospitalet og Ullevål sykehus.
Ileostomien virket ikke uten innlagt kateter, og det tok ikke lang tid før både jeg og BPA-ene var eksperter på stomistell med innlagt kateter. Vi lærte oss også å skifte kateteret og å skylle det dersom det ble tett.
På dette tidspunktet var min vemmelse for kroppens gørr og gufne greier vel overstått. Jeg fikk i løpet av det 14 uker lange sykehusoppholdet igjen troen på at det jeg observerte hos mitt eget barn, var riktig. Sakte, men sikkert ble jeg i stand til å ta ansvar for å drive et avansert hjemmesykehus ved utskrivelse, og sammen med legene rigget vi en plan hvor BPA-ene var nøkkelen.
Jeg hadde ikke kunnet ta dette ansvaret alene. Jeg var ikke lenger i stand til å fungere uten søvn og mat. Jeg trengte tid til å hente meg inn igjen. De første syv årene med et sykt barn hadde krevd mye, og jeg har enda et barn. I tillegg var ansvaret tyngende. Jeg trengte at det var voksne rundt oss som kjente Oscar like godt som meg, og som hadde andre perspektiver.
Jeg trengte hjelp til å huske, noen å diskutere rutiner med og – ikke minst – klare, våkne hjerner som kunne tenke sammen med meg om når det var på tide å ringe sykehuset. På denne tiden hadde jeg ti ansatte. Seks av dem ble valgt ut til å få opplæring på sterile prosedyrer knyttet til administrasjon av parenteral ernæring (TPN) hjemme.
I løpet av de første ukene av det lange sykehusoppholdet vårt hadde det blitt forsøkt med ørsmå mengder ernæring i jejunum, det midterste segmentet av tynntarmen, gjennom en gastro-jejunalsonde.
Oscar tolererte at noen få milliliter medisiner ble satt svært langsomt inn i jejunum, men sondemat førte til store smerter og sengeleie påfølgende uke. Det ble derfor bestemt at TPN og væske skulle gis kun intravenøst.
TPN, SVK og sterile prosedyrer
Den påfølgende opplæringen var meget grundig og god. I sykehusmiljøer, men også i hjemmemiljøer med flere ansatte, skal prosedyrer som utføres på barn som får TPN, gjennomføres med full steril prosedyre. I andre settinger og på voksne kan prosedyrene utføres med non touch.
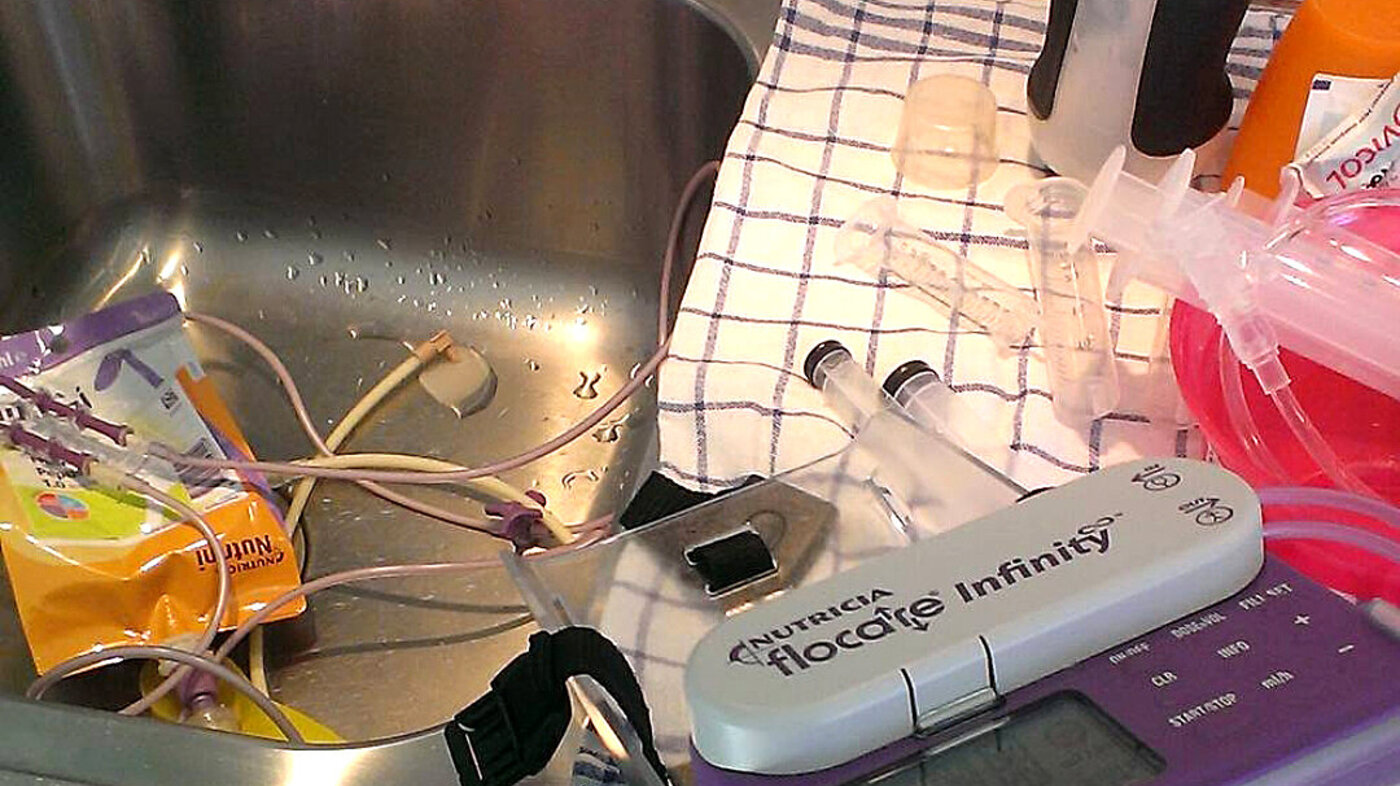
Barn som totalernæres intravenøst, er helt avhengige av å ha friske vener uten arrvev som kan brukes til SVK eller VAP fordi de ikke kan ernæres på annen måte. Dersom man får en infeksjon i en slik vene, vil den kunne bli ødelagt for videre bruk. I tillegg til risikoen for sepsis vil man da frata barnet en (av fire) muligheter til å få næring.
Dette er dessverre ikke særlig godt kjent, og vi møtte stadig på helsepersonell som ville krangle om disse prosedyrene ved innleggelser utenfor vår faste avdeling. Det slo oss også ofte at kunnskapen om hva som er god nok håndhygiene, var noe varierende. Og det fantes ofte ikke rutiner for rollefordeling mellom foreldre som har alt medisinsk ansvar hjemme, og sykehuspersonalet på avdelinger hvor ikke disse pasientene er hverdagskost.
Etter hvert som ukene gikk, mestret vi koblinger av slangesett med ulike typer filtre, y-koblinger og forlengelsesslanger. Vi lærte å tenke ut hvordan vi kunne løse problemer som oppsto uten å gjøre utstyr eller hansker usterile, å bytte ut ødelagte deler underveis i infusjonen og å stelle CVK. Oscar la sakte, men sikkert på seg, og de smertestillende medisinene virket bedre.
En fantastisk dag etter tolv uker på sykehus var han endelig klar for å stå opp av senga og kjenne frisk luft igjen. Det var ufattelig deilig for oss alle sammen å kunne trille ham ut av inngangsdøra på Ullevål sykehus og se lykken hans over å se og kjenne verden igjen. To uker senere rullet ambulanse og følgebil mot huset vårt i Svelvik. Det var en ubeskrivelig følelse.
Hjemmesykehus uten rammer
De første ukene hjemme ble imidlertid mye tøffere enn vi hadde sett for oss. Hjemmesykepleien, som skulle være vår helsefaglige backup hjemme, var overhodet ikke rustet for en slik oppgave. Vi følte oss fryktelig alene til tross for god telefonstøtte fra sykehuset.
Det oppsto mange problemer vi ikke hadde tatt høyde for i forkant. Bare å få bestilt riktige mengder TPN og få disse levert til riktig tid på dagen var utfordrende – for ikke å nevne produksjonsfeil på utstyr og pumper som ikke virket tilfredsstillende. Vi hadde ikke erfaring, og selv sto jeg nå med ansvar for å ha nok og riktig utstyr i hus til at sønnen min skulle overleve.
I tillegg skulle BPA-ene læres opp og få nok trening, det måtte legges ny turnus basert på kompetanse, og jeg måtte ansette mange flere for å i det hele tatt kunne ta småturer ut av huset. Heldigvis var Oscar lykkelig for å få være hjemme, og han virket friskere enn på lenge. Det var verdt alt. Men jeg stusser over at det ikke finnes noe som likner på et system.
Uten mine ansatte hadde jeg vært sjanseløs. Dessverre ser det ut til at byråkrater og politikere bruker tiden til å diskutere hvorvidt det skal være lovlig for en BPA å skifte på stomi eller gi en Paracet, ikke hvordan ordningen skal kunne bygges ut til å bli det fantastiske alternativet den egentlig er.
Selv sto jeg nå med ansvar for å ha nok og riktig utstyr i hus til at sønnen min skulle overleve.
Oppgavene man får utdelt som forelder til et barn med behov for avansert medisinsk behandling, er så komplekse at det er omtrent umulig å sette seg inn i for utenforstående. Det er helt urealistisk at det skal kunne lages et system som fungerer uten at fagfolk, pårørende og pasienter er med i prosessen.
Oscar kom hjem fra det lange sykehusoppholdet i april, og i starten av august fikk han operert inn en PEG-sonde på jejunum som siden ble byttet til knapp (Mick-Key). Gastro-jejunalsonden som var satt inn gjennom gastroknappen, fungerte ikke. Den ble ikke sittende fast der den skulle.
Til tross for at den ble stiftet fast i tarmen, løsnet den stadig, og vi måtte kjøres i full fart til Ullevål sykehus flere ganger med sonden hengende halvveis ut av gastroknappehullet. BPA-ene fulgte nødprosedyrene for pakking av utstyret vi trengte ved innleggelse og la seg på hjul etter ambulansen.
Det gikk bra hver gang, men det var ikke en særlig funksjonell måte å leve på. I tillegg blødde Oscar stadig mer under inngrepet, og tarmen ble mer og mer «sliten» og vanskelig å stifte i.
Smerteskrik og maktesløshet
Jeg har så langt ikke skrevet så mye om smerter. Det er et ekstremt vanskelig tema å skildre, og jeg er fortsatt preget av hvor maktesløs jeg var når Oscars voldsomme smerteskrik fylte rommet. Det tok åtte år før vi forsto at det ikke var smerter i fordøyelsessystemet han hylte av, men i urinveiene.
Det var åtte grusomme år for ham, og i sju av dem var det fryktelig vanskelig å bli trodd på at dette var smerteskrik. Det er overveldende grusomt å ikke kunne hjelpe sitt eget barn. Men nesten enda verre er det å møte voksne som er mer interessert i å ha rett enn å lytte til barn og barnets hjelpere. Kanskje er det sånn vi reagerer instinktivt når vi møter noe vi ikke forstår?
Det hadde uansett hjulpet oss mye om det fantes en sterkere bevissthet omkring nonverbale barns smertesignaler, og om alt helsepersonell hadde møtt oss profesjonelt og brukt de metodene som faktisk finnes, slik at de hadde kartlagt i stedet for å synse. Det er heller ikke særlig enkelt som mamma å skulle drøfte og diskutere midt i barnets skriketokt.
Alt i meg var i opprør når Oscar hadde det vondt, og det var umulig å skulle snakke med andre samtidig som jeg prøvde å gjøre livet levelig for ham. I tillegg var det veldig vanskelig for meg å diskutere hans smertenivå med folk som knapt hadde tilbrakt tid med ham.
Det finnes verktøy for, litteratur om og forskning på barn og smerter. Jeg drømmer om at sykepleiere skal få tid til å sette seg inn i dette viktige fagfeltet. Det er så viktig for oss som foreldre å ha tillit til at helsepersonell faktisk vil det beste for barna våre, og at du ser og forsøker å hjelpe dem når de har vondt – uansett hva du synes om foreldrene.
Da Oscar fikk sitt første suprapubiskateter, sluttet smerteskrikene. Om jeg kunne fått ett ønske i livet oppfylt, måtte det ha vært at noen hadde oppdaget blæresmertene hans tidligere.
Vi valgte å stelle suprapubiskateteret sterilt fordi det lå så nær ileostomien. Det fungerte svært godt, og vi hadde ingen infeksjoner rundt kateteråpningen. Men å løpe rundt med et påsydd kateter var ubehagelig for et aktivt barn, og etter noen måneder måtte kateteret skylles svært ofte for å unngå smerter. Det ble snart klart at Oscar trengte en urostomi.
Urostomi, CADD-pumper og medisiner intravenøst
Denne stomiinnleggelsen ble hans siste store operasjon. For hver minste endring måtte alle lister omskrives: medisinlister, rutineoversikter, bestillingslister, pakkelister og rutiner for mottak og telling av mottatt utstyr samt rutiner for oppakking og «dosering» av utstyr. Alt dette måtte jeg gjøre selv.
Det kommer stadig forslag om at foreldre i vår posisjon bør få en koordinator og hjelp til organiseringen, men jeg sliter med å se for meg hvordan dette skal foregå i praksis. Én person må ha den totale oversikten, og dette er så mye arbeid at det tilsvarer en forholdsvis stor stillingsprosent. Jeg begynte å delegere noe av det praktiske arbeidet til enkelte av BPA-ene, men det medførte et større behov for timer til BPA og påfølgende søkeprosess.
Endelig sykepleierkompetanse
Det ble imidlertid snart klart for meg at Oscar ble såpass raskt dårligere at det kun var snakk om kort tid før han ville trenge å få medisiner også intravenøst. Jeg ønsket ikke å stå med dette ansvaret alene.
Jeg mente at vi trengte sykepleierkompetanse i huset som var ansatt på samme måte som BPA-ene – en type brukerstyrte personlige sykepleiere slik Kirsti Egge Haugstad beskriver i innlegget «Syke nyfødte, barn og unge trenger barnesykepleiere i hjemmet» i Sykepleien i 2017. Det tok flere år å overbevise de som skulle betale, om at dette var nødvendig.
Det er her spriket mellom sunn fornuft og fagkompetanse på den ene siden og et ensidig fokus på økonomi uten noen tanker om konsekvenser på den andre siden blir overtydelig. Hvor går egentlig grensen for hvilket ansvar det er greit å gi foreldre? For meg var det her.
Jeg synes ikke det er i orden at det eneste alternativet som gis, er institusjon eller flyktige hjemmesykepleiere uten erfaring med sterile prosedyrer eller mulighet til å følge opp infusjoner og medisinering gjennom den tiden det faktisk skal og må ta.
Hvor går egentlig grensen for hvilket ansvar det er greit å gi foreldre? For meg var det her.
Det var bare fordi jeg hadde fått tak i seks fantastiske sykepleierstudenter som etter hvert ble autoriserte sykepleiere, at Oscars medisinregime de siste 17 månedene var gjennomførbart i praksis. Rutinene for dagen var til slutt så mange og så kompliserte at jeg ikke kan gå i detalj her. Han fikk morfin og midazolam intravenøst administrert gjennom CADD-pumpe det siste året.
På det samme løpet gikk også en iv-pumpe med NaCl for å få riktig fart og trykk slik at CVK-en holdt seg åpen. Slangesettene til dette måtte byttes hver tredje dag, mens slangesett til TPN og NaCl som ble administrert gjennom hver sin pumpe, ble koblet om daglig. Morfin/Midazolam gikk i ett lumen, mens TPN, væskeerstatning og medisiner gitt på støt og pumpe gikk i det andre lumenet.
Sykepleierne brukte til slutt all sin tid på jobb til å administrere medisiner og koble slangesett. BPA 1 stelte stomier, målte væsker og tok seg av renholdet, mens BPA 2 hadde i oppgave å sørge for at Oscar fikk leke, lære og le uavhengig av dagsform og stellesituasjon.
Når lillebror ikke var hjemme, tok jeg meg av det administrative, opplæring, ansettelser, turnusplanlegging, medarbeidersamtaler samt organisering av arbeidsoppgaver og utstyr. Og ikke minst var det mitt ansvar å få tak i vikarer. Jeg koste med Oscar hvert ledige minutt og var alltid tilgjengelig for alle typer kriser som oppstod.
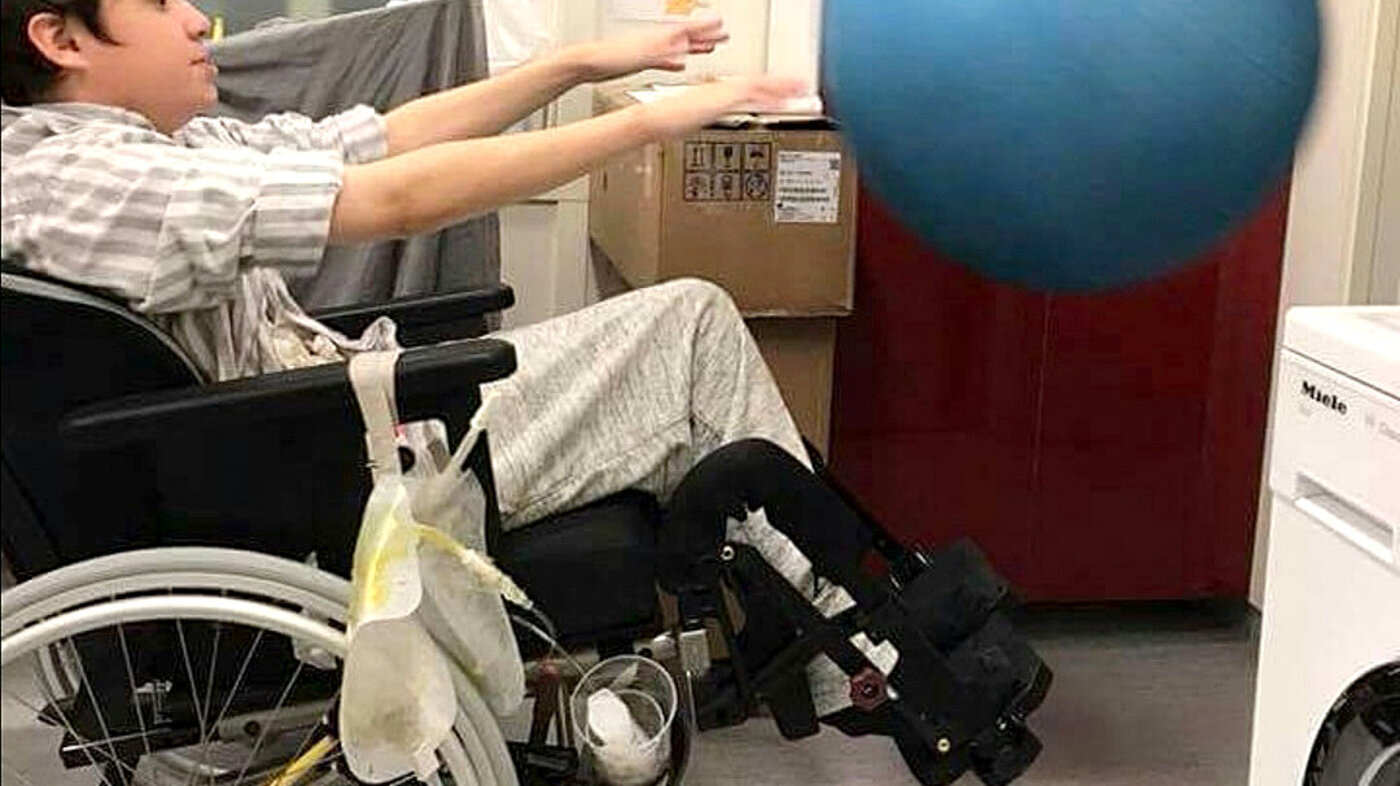
Trygghet hjemme
Oscar fikk leve hjemme. Det var det vi ønsket, begge to. For vår familie var dette riktig. Jeg trengte å vite at han var trygg, og at han var så nær at det bare var å åpne en dør for å kunne få gitt ham en klem eller trøstet ham.
Jeg trengte å kunne delta i det daglige stellet, og at jeg som mamma fikk lov til å bestemme hvem som skulle være til stede i huset vårt og lede personalet trygt gjennom de ulike situasjonene som oppstod. Og det er dette det legges opp til når senger bygges ned i spesialisthelsetjenesten.
Flere og sykere pasienter skal pleies hjemme. Men hvem skal ta seg av dem? Hvor går grensen for hva pårørende skal få ansvar for? Og hvem skal ta ansvaret når foreldre ikke tør eller orker og kommunen ikke har kompetanse eller ressurser?
Foreldre blir sendt hjem fra sykehus med barn som trenger respiratorbehandling, dialyse og intravenøs ernæring, uten lovfestet rett til nattevakt eller statlige føringer for hvilket ansvar kommunen har for å sørge for ordninger som er gode nok og føles trygge for ansatte, pårørende og pasienter.
Mens vi venter på at noen skal ta et ordentlig grep om dette, er det dere sykepleiere og legene dere samarbeider med, vi setter vår lit til. Vi trenger at dere midt i deres hektiske hverdag fortsetter å møte oss med vennlighet, ro, varme og kompetanse, og at dere fortsatt tar dere tid til å se oss gjennom krisene vi står i, søvnmangelen, de overveldende arbeidsoppgavene og smerten over hva barna våre må gjennomgå.
Oscar døde på samme måten som han levde: omgitt av kompetente mennesker som elsket ham, trygt i sin egen seng. Men enda viktigere var det at han fikk leve på denne måten, og at alle vi som omga ham, enten det var på sykehuset eller hjemme, hadde samme målsetting: at Oscar skulle ha gode øyeblikk, uavhengig av dagsform.




































0 Kommentarer