Hva innebærer en fallskade?

Bruddskader som følge av fall endrer livet til mange eldre. De går fra å være aktive og selvhjulpne til å trenge omsorg og pleie.
Eldre som faller, har høy risiko for alvorlige bruddskader. Skader kan føre til tap av funksjon og selvstendighet, og de kan være livstruende.
Mange underliggende årsaker til fall kan forebygges. Vi kan behandle underliggende medisinske tilstander, rydde opp i legemidler, trene styrke og balanse og gjøre hjemmet tryggere. I tillegg kan skaderisikoen reduseres ved å behandle beinskjørhet. Systematisk kartlegging av fall- og bruddrisiko hos risikopasienter reduserer skader.
Alle sykepleiere kjenner lyden av en pasient som faller, og har funnet eldre pasienter liggende på gulvet. Dere observerer hvem som er ustødige, og gjenkjenner hvem som er i risikosonen for å falle.
Sykepleiere er nærmest pasientene og ser hva fallskader betyr for den enkelte. Mange fall resulterer i brudd. De av dere som arbeider på legevakter og ved ortopediske avdelinger, har sett hvor mye lidelse og funksjonssvikt bruddskader medfører. Og alle som arbeider med rehabilitering og pleie i kommunene, vet at fall og brudd endrer livet. Mange eldre går fra å være aktive og selvhjulpne til å trenge daglig omsorg og pleie.
Fall hos eldre er et stort problem
Fallskader er vanlig blant eldre, og omtrent halvparten av eldre som bor hjemme, faller årlig (1). Fra kommunehelsetjenesten vet vi at opp mot 40 prosent av innleggelsene på sykehjem skjer i etterkant av fall (2).
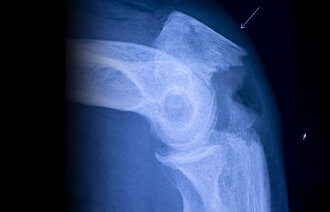
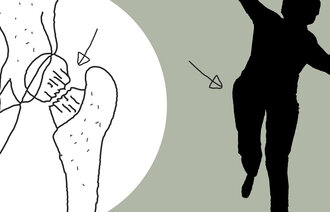
Hoftebrudd er en alvorlig og vanlig fallskade, som nesten bare rammer eldre, og særlig utsatt er de som er skrøpelige eller har beinskjørhet. Om lag halvparten av hjemmeboende eldre som får et hoftebrudd, kommer aldri tilbake til det funksjonsnivået de hadde før skaden med tanke på gangfunksjon og å være selvhjulpen hjemme (3, 4). Ifølge det nasjonale hoftebruddregisteret dør 24 prosent av pasientene med hoftebrudd i løpet av det første året etter skaden. Norge har også en av verdens høyeste forekomster av hoftebrudd med cirka 9000 brudd årlig.
Hoftebrudd er kostnadskrevende
Hoftebrudd er en av de mest kostnadskrevende diagnosene i Norge. Et gjennomsnittlig hoftebrudd ble for ti år siden beregnet å koste cirka 540 000 kroner bare i løpet av det første året, og det koster nå sannsynligvis totalt mer enn 1 million kroner per brudd (6). Mesteparten av disse kostnadene er knyttet til kommunale tjenester som hjemmebasert omsorg, rehabilitering og sykehjem.
Forebyggende arbeid kommer til å bli veldig viktig for å holde hodet over vannet i helsetjenestene.
Vi vet at befolkningen over 80 år vil øke dramatisk over de neste tiårene når de store etterkrigskullene går inn i alderdommen. Så selv om risikoen for at den enkelte eldre skal få et brudd er redusert de senere årene (7, 8), forventer vi at det totale antallet hoftebrudd vil øke betydelig (9) fordi det blir så mange 80- og 90-åringer. Vi forbereder oss på en formidabel eldrebølge, og forebyggende arbeid kommer til å bli veldig viktig for å holde hodet over vannet i helsetjenestene.
Hvorfor faller eldre?
En viktig årsak til at mange faller mer med alderen, er at de blir mer skrøpelige. Å bli skrøpelig innebærer blant annet at en taper muskelstyrke og blir mer sårbar for sykdom og skader. Dette skjer i ulik grad hos eldre og avhenger i stor grad av livsførsel, ernæring og fysisk aktivitet.
En rekke underliggende medisinske tilstander bidrar til utvikling av skrøpelighet. Sykdom kan gi redusert balanse, oppmerksomhet og blodsirkulasjon til hjernen. Sykdom kan også føre til at bevegelsesapparatet ikke fungerer så godt som tidligere. God gangfunksjon er avhengig av alle disse elementene.
Mange eldre bruker legemidler som øker fallrisikoen gjennom å påvirke hjernens funksjon. Legemidler kan svekke skjelettet slik at det tåler fall dårligere.
Sykdom kan gi redusert balanse, oppmerksomhet og blodsirkulasjon til hjernen.
Det fysiske miljøet eldre beveger seg i, påvirker fallrisikoen. Vi vet at mange hjem er overmøblerte og har snublefeller som teppekanter og terskler samt utrygge trapper og glatte gulv. I et slikt miljø kan det å skynde seg for å rekke toalettet eller å åpne døra når det ringer på, lett resultere i fall. Sykehjem og andre institusjoner arbeider med å trygge innemiljøer for å redusere fall, og kommuner strør fortauer og måker om vinteren med samme mål.
Mange faller om natten
På Oslo skadelegevakt får vi nesten daglig inn eldre som har falt om natten i forbindelse med dobesøk. Det er mange varianter av hva som har skjedd, men vi ser ofte at dette er eldre som har gjentatte dobesøk hver natt. Mange bruker sovemidler – dette er åpenbart en gruppe som har dårlig nattesøvn. I tillegg kan det være kronglete å komme seg fra soverommet til do – på veien må de ofte forsere terskler og tepper i dårlig belysning.
Toalettet kan være lavt slik at dårlig muskelstyrke i lårene gjør det tungt å reise seg.
De fleste fallene synes å komme når den eldre skal reise seg fra toalettet, og her kan det være mange årsaker som virker sammen. Toalettet kan være lavt slik at dårlig muskelstyrke i lårene gjør det tungt å reise seg. Det er også en typisk situasjon for besvimelser. Når pasienten besvimer, kan det skyldes en vasovagal synkope etter å ha sittet og trykket litt, eller ortostatisk hypotensjon, som ikke er uvanlig hos dem som bruker blodtrykksmedisin. Som dere ser, kan mange årsaker samvirke: vannlatingsproblemer, medikamenter, miljøfaktorer i hjemmet og redusert muskelstyrke hos den eldre.
Mange er beinskjøre i Norge
Beinskjørhet (osteoporose) er en viktig årsak til at eldre som faller, skader seg oftere, og at disse skadene blir så alvorlige. Typiske lavenergibrudd, det vil si fall fra stående høyde eller lavere, er hoftebrudd, kompresjonsbrudd i ryggen samt brudd i håndledd eller overarm. Særlig utsatte er de som har hatt tidligere brudd eller har falt flere ganger. Andre risikofaktorer er å ha beinskjørhet i familien, bruk av kortison, å være underernært, røyking eller rusmisbruk.
Det er et paradoks at svært mange beinskjøre med høy risiko for nye brudd ikke får behandling som styrker skjelettet.
Vi vet at en viktig årsak til den høye forekomsten av hoftebrudd i Norge er beinskjørhet, men et spørsmål innen forskningen er hvorfor så mange nordmenn blir beinskjøre. Samtidig er det et paradoks at svært mange beinskjøre i Norge med høy risiko for nye brudd ikke får behandling som styrker skjelettet og reduserer bruddrisikoen (10).
Hvem bør få vurdering og behandling?
Norsk faggruppe for osteoporose og beinhelse skriver at det er viktig og effektivt å tilby alle som har gjennomgått et lavenergibrudd, vurdering med tanke på osteoporose (11).
Videre bør alle over 50 år som har gjennomgått enten
- et hoftebrudd,
- et kompresjonsbrudd i ryggen med mer enn 25 prosent sammenfall, eller
- to andre lavenergibrudd (for eksempel et håndleddsbrudd og et ankelbrudd),
tilbys medikamentell behandling som styrker skjelettet. Denne typen behandling halverer risikoen for alvorlige brudd (12, 13).
Disse behandlingsrådene inngikk i NoFRACT, et stort forskningsprosjekt som omfattet blant annet fire universitetssykehus i Norge, og hvor det var tverrfaglig enighet om denne oppfølgingsplanen. NoFRACT har bidratt til at mange sykehus i Norge de siste årene har bygget opp en sykepleiedrevet oppfølging av alle pasienter over 50 år som har gjennomgått brudd, for å utrede og tilby behandling av osteoporose, såkalt Fracture Liaison Service (FLS).
Hva gjør du når du finner en som har falt?
I de første sekundene når vi finner en som ligger på gulvet, skal vi tenke på det som er aller viktigst, og vi går tilbake til vår ABCD (Airways, Breathing, Circulation, Disability): Sjekk pust og sirkulasjon, deretter bevissthet. Etter at vi har gjort dette, kan vi sjekke hvor pasienten har vondt samt bevegelighet av armer og bein.
Vanlige skader vi ser etter hos eldre som har falt, er hoftebrudd, brudd i håndledd eller overarm samt ulike skader mot hodet.
Vi må være oppmerksomme på underliggende årsaker til fallet som trenger akutt undersøkelse og behandling. Vanlige utløsende årsaker kan være et hjerteinfarkt, hjerterytmeforstyrrelser, hjerneslag, infeksjoner, elektrolytt-forstyrrelser eller dårlig regulert blodsukker.
Unngå den neste fallskaden
Fallskader kan forebygges, og det gjøres en stor innsats i kommunene i Norge for nettopp dette. Det er gjort veldig mye forskning på området (14, 15), og det vi har best dokumentert effekt av, er:
- Trening av styrke og balanse. Dette er det tiltaket flest vil ha nytte av, og det bør tilbys omtrent alle med økt fallrisiko. Treningen må imidlertid tilpasses den enkeltes nivå og være hyggelig for at den eldre skal fortsette. Trening er ferskvare og virker bare så lenge man fortsetter å trene.
- Fallforebyggende hjemmebesøk med sikring av hjemmemiljø. Her kan man både ta bort snublefeller og tilby hjelpemidler som gangstøtte, håndtak, do-forhøyer og trygghetsalarm.
- Medisinsk utredning. Svært mange tilstander kan øke fallrisikoen. Selv om mange tiltak virker fornuftige, kan det være vanskelig å påvise effekt gjennom forskning. Vi har god dokumentasjon på at fallrisikoen går ned ved behandling av hjerterytmeforstyrrelser med pacemaker, operasjon av grå stær, å gi D-vitamin ved mangel samt en grundig legemiddelgjennomgang. Utredning kan skje hos fastlegen eller ved en geriatrisk avdeling hos mer komplekse pasienter.
- Behandle beinskjørhet for å redusere bruddrisikoen ved fall. Dette er det enkelttiltaket som har størst effekt med tanke på å redusere konsekvensene av alvorlige fallskader (16).
Tiltakene må tilpasses den enkelte
Det er viktig å huske på at det som oftest er en kombinasjon av flere underliggende faktorer som resulterer i fallskader, og at tiltakene må skreddersys den enkelte for å virke. Å gjøre en bred kartlegging av eldre som virker å ha forhøyet fallskaderisiko, vil kunne halvere deres fremtidige risiko på gruppenivå.
Et godt eksempel på at fallforebyggende innsats gir resultater, er fra bydelene Nordstrand og Østensjø i Oslo, hvor de oppnådde en 40 prosent nedgang i antall hoftebrudd fra 2013 til 2017 (17, 18). Bydelene hadde da gjort en betydelig innsats både med fallforebyggende hjemmebesøk og trening rettet mot risikogrupper.

De mest krevende pasientene
Rusmisbrukere og demente har høy fallrisiko, som er svært vanskelig å redusere. Samtidig er fallskader ekstra vanskelige å håndtere for dem, og det medfører fortvilelse og frustrasjon for alle rundt disse pasientene.
Mange alkoholmisbrukere har alvorlig osteoporose.
Ofte er osteoporosebehandling det eneste vi kan tilby pasientene for å redusere skadeomfanget når de faller. Erfaringsmessig har mange alkoholmisbrukere alvorlig osteoporose. Fordi både rusmisbrukere og demente kan ha problemer med å håndtere tablettbehandling, er intravenøs behandling med zoledronsyre (Aclasta) å foretrekke. Effekten av en dose kan vare i flere år og reduserer risikoen for hoftebrudd med 41 prosent og kompresjonsbrudd i ryggen med hele 70 prosent (19).
Sykepleiere er viktige i fallforebyggingen
God fallforebygging krever tverrfaglig samarbeid, og mange forebyggende tiltak gjøres av fysioterapeuter, ergoterapeuter, fastleger og geriatere.
Imidlertid er sykepleiere de som er nærmest pasientene både i sykehus, på sykehjem og i hjemmesykepleien. Dere er de første til å gjenkjenne og vurdere hvem som er i risikosonen for et nytt fall, og dere er i best posisjon til å ta initiativ til videre utredning og tiltak med tanke på å forebygge fallskader.
Sykepleiere er nøkkelpersoner når det kommer til å koordinere tjenestene rundt komplekse pasienter.
Sykepleiere er også nøkkelpersoner når det kommer til å koordinere tjenestene rundt komplekse pasienter.
Etter min erfaring er det en stor styrke i arbeidet med å forebygge fall at sykepleiere arbeider systematisk og dokumenterer arbeidet sitt godt. Fallforebygging krever denne typen systematikk for å være effektiv. Utfordringen for sykepleiere er imidlertid at de ofte arbeider under tidspress, som gjør at de må prioritere enkeltoppgaver som haster. Da kan det være vanskelig å få tid til forebyggende tiltak.
Å møte den enkelte
Fallforebygging krever mye av oss som helsepersonell. Personlig føler jeg at jeg særlig blir utfordret på to områder:
Først og fremst må jeg forstå hva som er viktig i livet til den enkelte jeg møter. Her ønsker jeg ofte å involvere pårørende. I samtalen må jeg lytte, anerkjenne den enkeltes behov og integritet og ta meg tid til å bygge tillit. For å greie dette må jeg dempe mitt eget behov for å komme med raske løsninger på de problemene jeg selv synes er viktige.
Dernest må jeg ha en bred fagkunnskap om ulike årsaker til fallskader, tiltak som virker, og hva jeg vet er praktisk mulig å få til. Kartleggingen av den enkeltes risiko bør være bred og systematisk, men tilpasses hva som passer for den enkelte. Her er sjekklister gode hjelpemidler (20), disse er etter min oppfatning ment å brukes veiledende og ikke slavisk.
Det er dypt meningsfullt å bygge helse, ikke bare behandle sykdom.
Veldig mange av tiltakene vil kreve endringer i livet og at den det gjelder, skal bevege seg ut av egen komfortsone. Dette er krevende, ikke alle vil, og mange trenger litt tid på seg. Det er ikke enkelt å begynne å trene for en som aldri har gjort det. De fleste er sterkt knyttet til hjemmet sitt, og å forandre romløsninger og fjerne tepper kan sitte langt inne. Oppstart og avslutning av behandling med medisiner føles ofte utrygt.
God fallforebygging krever mye av deg som sykepleier, både faglig og menneskelig. Men det er dypt meningsfullt å bygge helse, ikke bare behandle sykdom.
Oppfordring i en travel hverdag
Til dere som er hjemmesykepleiere og sykepleiere som arbeider med eldre som har falt og skadet seg: Takk for den viktige jobben dere gjør!
Dere mer enn noen andre vet hvor store konsekvenser fallskader får. Dere er i en særskilt stilling for å gjenkjenne dem med høyest risiko for å falle igjen. Let etter risikofaktorer for nye fallskader hos den enkelte pasienten, bruk gjerne sjekklister for fallrisikovurdering. Ta initiativ til videre oppfølging og samarbeid med annet helsepersonell som kan bidra til en helhetlig vurdering og tiltak.
Referanser
1. Rubenstein LZ, Josephson KR. The epidemiology of falls and syncope. Clinics in geriatric medicine. 2002;18(2):141–58.
2. Narum I, Bergland A. Forskningsbasert fallforebyggende arbeid i kommunehelsetjenesten: Utprøving av forskningsbasert kunnskap. Oslo: Høgskolen i Oslo; 2011.
3. Dyer SM, Crotty M, Fairhall N, Magaziner J, Beaupre LA, Cameron ID, et al. A critical review of the long-term disability outcomes following hip fracture. BMC Geriatr. 2016;16(1):158. DOI: 10.1186/s12877-016-0332-0
4. Osnes EK, Lofthus CM, Meyer HE, Falch JA, Nordsletten L, Cappelen I, et al. Consequences of hip fracture on activities of daily life and residential needs. Osteoporos Int. 2004;15(7):567–74.
5. Cauley JA, Chalhoub D, Kassem AM, El-Hajj Fuleihan G. Geographic and ethnic disparities in osteoporotic fractures. Nature reviews Endocrinology 2014;10(6):338–51. DOI: 10.1038/nrendo.2014.51
6. Hektoen LF. Kostnader ved hoftebrudd blant eldre. Oslo: Høgskolen i Oslo og Akershus; 2014.
7. Omsland TK, Holvik K, Meyer HE, Center JR, Emaus N, Tell GS, et al. Hip fractures in Norway 1999–2008: time trends in total incidence and second hip fracture rates: a NOREPOS study. Eur J Epidemiol. 2012;27(10):807–14. DOI: 10.1007/s10654-012-9711-9
8. Søgaard AJ, Holvik K, Meyer HE, Tell GS, Gjesdal CG, Emaus N, et al. Continued decline in hip fracture incidence in Norway: a NOREPOS study. Osteoporos Int. 2016;27(7):2217–22. DOI: 10.1007/s00198-016-3516-8
9. Omsland TK, Magnus JH. Forecasting the burden of future postmenopausal hip fractures. Osteoporosis Int. 2014;25(10):2493–6. DOI: 10.1007/s00198-014-2781-7
10. Hoff M, Skurtveit S, Meyer HE, Langhammer A, Søgaard AJ, Syversen U, et al. Anti-osteoporosis drug use: too little, too much, or just right? The HUNT study, Norway. Osteoporos Int. 2018;29(8):1875–85. DOI: 10.1007/s00198-018-4560-3
11. Den norske legeforening. Behandlingsveileder ved lavenergibrudd. Norsk ortopedisk forening; 2019. Tilgjengelig fra: https://www.legeforeningen.no/foreningsledd/fagmed/norsk-ortopedisk-forening/faggruppe-for-osteoporose-og-benhelse/behandlingsveileder-ved-lavenergibrudd/ (nedlastet 24.08.2020).
12. Ensrud KE, Black DM, Palermo L, Bauer DC, Barrett-Connor E, Thompson DE, et al. Treatment with alendronate prevents fractures in women at highest risk: results from the Fracture Intervention Trial. Arch Intern Med. 1997;157(22):2617–24.
13. Guyatt GH, Cranney A, Griffith L, Walter S, Krolicki N, Favus M, et al. Summary of meta-analyses of therapies for postmenopausal osteoporosis and the relationship between bone density and fractures. Endocrinol Metab Clin North Am. 2002;31(3):659–79, xii.
14. Gillespie LD, Robertson MC, Gillespie WJ, Sherrington C, Gates S, Clemson LM. Interventions for preventing falls in older people living in the community. The Cochrane database of systematic reviews. 2012. DOI: 10.1002/14651858.CD007146.pub3
15. Helsedirektoratet. Fallforebygging i kommunen. Kunnskap og anbefalinger. Oslo: helsedirektoratet; 2013. Tilgjengelig fra: https://helsedirektoratet.no/publikasjoner/fallforebygging-i-kommunen-kunnskap-og-anbefalinger (nedlastet 24.08.2020).
16. Dell R, Greene D, Schelkun SR, Williams K. Osteoporosis disease management: the role of the orthopaedic surgeon. The Journal of Bone and joint Surgery American Volume. 2008;90(Suppl 4):188–94. DOI: 10.2106/jbjs.h.00628
17. Helse- og omsorgsdepartementet. Færre skal dø eller bli alvorlig skadet etter en fallulykke i hjemmet. Oslo: Helse- og omsorgsdepartementet; 2018. Tilgjengelig fra: https://www.regjeringen.no/no/aktuelt/farre-skal-do-eller-bli-alvorlig-skadet-etter-en-fallulykke-i-hjemmet/id2613026/ (nedlastet 31.08.2020).
18. Bydel Nordstrand, Oslo kommune. Søknad om Innovasjonsprisen ved bydelsdirektør Andersen TM. Oslo: 2017. Tilgjengelig fra: https://www.difi.no/sites/difino/files/bydel_nordstrand_oslo_kommune_-_soknad_innovasjonsprisen_2017.pdf (nedlastet 31.08.2020).
19. Black DM, Delmas PD, Eastell R, Reid IR, Boonen S, Cauley JA, et al. Once-yearly zoledronic acid for treatment of postmenopausal osteoporosis. N Engl J Med 2007; 356:1809–22. DOI: 10.1056/NEJMoa067312
20. Oslo kommune. Eldre utsatt for fall og brudd. Oslo: Oslo kommune. Tilgjengelig fra: http://fallogbrudd.no/#checklists (nedlastet 14.09.2020).

































0 Kommentarer