Fallpoliklinikk: Sykepleier Elisabet Sigurjonsdottir jakter snubletråder hver dag

Ved fallpoliklinikken ved Oslo universitetssykehus snus alle steiner for å holde pasienten på beina. I dag er det en kvinne i 70-årene som skal kartlegges.
– To minutter igjen, sier spesialsykepleier Elisabet Sigurjonsdottir og kikker opp på klokka på veggen inne på det lille kontoret i bygg 20 på Ullevål.
– Så lenge, ja, sier pasienten, en kvinne i midten av 70-årene.
Ustødige eldre
Sigurjonsdottir har bedt kvinnen om å reise seg kjapt fra liggende til stående posisjon. Der skal hun så bli stående helt stille i fem minutter.
Stilleståingen er for å sjekke puls og blodtrykk og sammenlikne disse fra målingene som ble gjort fra liggende posisjon. Øvelsen er en liten del av den omfattende kartleggingen som gjøres ved fallpoliklinikken ved Oslo universitetssykehus.

En av tre faller
Ifølge helsenorge.no faller en av tre eldre over 65 år hvert år.
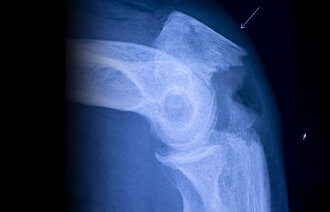
Tall fra Helsedirektoratets kvalitetsindikator for 2017 viser at sannsynligheten for å overleve 30 dager etter innleggelse på sykehus for hoftebrudd er på litt over 90 prosent.
Det vil si at sannsynligheten for å dø i løpet av den første måneden etter et hoftebrudd er på litt under 10 prosent.
Det å unngå fall kan derfor redde mange.
Tre timers sløyfe
Pasienten som er henvist, blir innkalt til en time ved poliklinikken. Det vil si, «en time» er det ikke: Den nøye planlagte sløyfa pasientene skal igjennom, tar tre timer.
Når pasienten går ut døra etter konsultasjonen, skal både sykepleier, fysioterapeut og lege ha vurdert og undersøkt en lang rekke faktorer som kan tenkes å påvirke fallrisiko hos pasienten.
– Styrken vår er at vi jobber såpass tverrfaglig, forteller Elisabet Sigurjonsdottir.
– Vi deler og diskuterer informasjon underveis i utredningen. Da slipper vi å stille de samme spørsmålene flere ganger, og pasienten slipper å gjenta informasjon.
Skjematisk samtale
Pasienten som er inne til utredning denne torsdagen, starter med å ta blodprøver.
Deretter tar Sigurjonsdottir EKG og noterer blodtrykk og puls liggende og stående.
Når de først er oppe og står, måles også høyde og vekt.
Så setter de seg ned ved et lite bord inne på kontoret hennes for en samtale.
Samtalen foregår etter et skjema. Spørsmålene og temaene har Marte Mellingsæter, en av legene som var med på å starte opp poliklinikken, utarbeidet. Sigurjonsdottir har vært med på å endre og tilpasse innholdet underveis.
De har gått mange runder og testet ut hvor lang tid det tar å gå gjennom skjemaet, og hvilke spørsmål som gir svarene de trenger for å danne et så godt bilde av situasjonen som mulig.
– Så, vet du hvorfor du er her, er første spørsmål fra Sigurjonsdottir.
Hun kikker mot pasienten som sitter ved den andre enden av bordet.
Et endret liv
Svaret er ja. Pasienten vet godt hvorfor hun er henvist:
Hun falt og brakk lårhalsen i fjor høst. Før fallet hadde hun hatt langvarige plager i rygg og skulder. Etter fallet ble livet brått endret. Nå har hun i tillegg til nakke-, rygg- og hofteproblemene også en fornemmelse av «kuler» under bena når hun går.
– Det er som å stå på skøyter, forteller hun.
Plagene har ført til at hun har hatt flere nesten-fall. På grunn av det har hun blitt mer og mer isolert og tør ikke lenger gå ut av huset uten hjelp. Hukommelsen synes hun også har blitt dårligere.
Før hoftebruddet var hun mye ute, besøkte venninner, gikk på kafé. Nå får hun hjelp av sønnen og svigerdatteren til forskjellige gjøremål. Det er hun glad for, men hun må ha mer hjelp enn hun er komfortabel med.
– Det er jo jeg som alltid har gjort ting og skiftet lyspærer, besøkt andre som har trengt det. Jeg elsker jo å prate med mennesker, sier hun.
Isolasjonen er vanskelig å takle for den sosiale damen.
– Jeg håper virkelig det kommer noe ut av dette, jeg håper jeg kan komme meg litt ut og møte folk, sier hun.
Ble korona-stopp
Korona-nedstengingen satte en stopper for behandlingen hun var i gang med, forteller hun videre:
I flere uker ble det helt stopp på timene hos manuellterapeuten. Så startet det forsiktig opp igjen med en time i uka. Men det blir ikke nok, synes hun.

Blomstervanning og balanse
Elisabet Sigurjonsdottir noterer stikkord mens hun spør seg videre nedover skjemaet.
Hvordan ser boligen ut? Er det flere etasjer? Hvor er det gelendre? Hva med komfyrvakt og trygghetsalarm? Sigurjonsdottir noterer at det er sju trappetrinn ned til et av utenivåene, og så fire til neste. De trappene går ikke kvinnen i uten hjelp.
Om ikke lenge skal hun flytte til en ny bolig med alt på ett plan. Da blir en del ting enklere. Men det er likevel viktig å gjøre det som er mulig for å forhindre fall både før og etter flytting.
Og hva med flytteprosessen i seg selv? Sigurjonsdatter spør og noterer. Pasienten tenker gjennom hva hun gjør og hvordan hun gjør det.
Blomsterpottene helt inne ved vinduet som må vannes, de står nede på gulvet, der kan det være litt vanskelig å holde balansen. Kanskje bør ikke pottene stå så langt nede?
– Det verste er denne følelsen av å kunne skli når som helst. Jeg blir jo redd for å falle av det. Jeg håper det går an å finne ut hva det er og hva som hjelper, sier hun.
Etter samtalen er det mer testing:
– Jeg vil at du skriver en setning som inneholder mening. Hva som helst, bare den har mening, sier Elisabet Sigurjonsdottir og overleverer et ark.
«Solen skinner i dag», skriver pasienten på arket foran seg. Deretter skal hun tegne en figur hun får se bilde av.
76-åringen humrer av egne tegneferdigheter.
Dette er en uvant øvelse, og hun visker ut noen streker før hun sier seg fornøyd. Klokketesten går lett, viserne plasseres på ti minutter over elleve, og arket leveres tilbake.
– Er det noe mer du vil ta opp med meg, spør Sigurjonsdottir.
Det er det ikke, og dermed er sykepleierkonsultasjonen ferdig.

Mens pasienten venter, møtes så sykepleier, fysioterapeut og lege til en kort overlevering før legen overtar. Legen tar generell anamnese og fallanamnese og gjør en generell og nevrologisk undersøkelse.
Videre er det gjennomgang av legemiddellisten og en vurdering av om falltendensen kan komme av polyfarmasi eller bivirkninger av noen av medisinene.
Så er det fysioterapeuten som overtar konsultasjonen.
Det er flere fysioterapeuter ved avdelingen. Spesialfysioterapeut Solveig Granum har vært med siden starten i 2008.
– Det viktigste fysioterapeuten gjør, er å vurdere det som har med gangfunksjon, balanse og muskelstyrke å gjøre. Nesten alle har noe å hente når det kommer til trening og oppfølging av det, sier hun.
Vet ikke hvordan det går med pasientene etterpå
Fallpoliklinikken ved Oslo universitetssykehus har tatt imot pasienter i tolv år. Hvordan går det egentlig med pasientene etterpå? Hjelper det å bruke en dag på utredning der?
– Svaret på det er at det vet vi egentlig ikke, sier Granum.
Når pasienten går ut etter en dag med utredning, så ses de i utgangspunktet ikke igjen.
– Men det er god dokumentasjon i forskningen på at tverrfaglig fallutredning og målrettede tiltak har en forebyggende effekt. Så selv om vi ikke vet hvordan det går med den enkelte pasienten, har vi støtte fra forskning på at dette kan ha en positiv effekt, sier hun.
I 2014 ble det publisert en originalartikkel fra fallpoliklinikken, «Medisinske funn i en tverrfaglig geriatrisk fallpoliklinikk», i Tidsskrift for Den norske legeforening. Artikkelen er forfattet av Kristofer Lislerud Smebye og kollegaene Solveig Granum, Torgeir Bruun Wyller og Marte Mellingsæter.
Artikkelen er en deskriptiv studie, basert på gjennomgang av opplysninger om 111 pasienter som var til tverrfaglig undersøkelse hos sykepleier, fysioterapeut og lege ved Fallpoliklinikken mellom 2008 og 2011. Pasientene var i gjennomsnitt 82 år. Flertallet var kvinner med stor sykdomsbelastning og som hadde flere risikofaktorer for fall.
Flere risikofaktorer
Åtte risikofaktorer så de nærmere på: Ortostatisme, patologisk EKG/hjertesykdom, sinus caroticus-synkope, kroppsmasseindeks, D-vitaminmangel, nedsatt styrke og balanse, polyfarmasi og kognitiv svikt.
Det viste seg at 84 prosent av pasientene hadde minst to av risikofaktorene.
Studien viser videre at de vanligste behandlingstiltakene etter utredningen ved fallpoliklinikken var:
- Trening i regi av fysioterapeut – 64 pasienter
- Hjemmetreningsprogram – 34 pasienter
- Legemiddelendringer – 25 pasienter
- Vitamin D-tilskudd (eventuelt med kalsium) – 23 pasienter
- Trygghetsalarm – 15 pasienter
- Ganghjelpemiddel – 14 pasienter
- Hjelpemidler i hjemmet – 13 pasienter
- Implantasjon av pacemaker – 6 pasienter
- Hoftebeskytter – 2 pasienter
- Elastiske strømper – 2 pasienter
Frykten for å falle
Verdens helseorganisasjon har laget en definisjon på hva det å falle egentlig er: «En utilsiktet hendelse som medfører at en person havner på bakken, gulvet eller et lavere nivå, uavhengig av årsak og om det foreligger skade som følge av fallet».
– Vi spør alle pasienter om de er bekymret for å falle, sier Granum.
– Om du er bekymret for å falle, er det større risiko for å falle, selv om du faktisk ikke har dårligere balanse eller gangfunksjon. Bare bekymringen i seg selv gjør at du er mer utsatt, forteller hun.
– Derfor er det viktig å kartlegge dette, sier Granum.
Sigurjonsdottir og Granum sier at et mål er at tiltakene de til slutt anbefaler for pasientene, er at de faller mindre, men også det at frykten for å falle avtar.

Lang dag
Det nærmer seg slutten på dagens sløyfe på fallpoliklinikken. Legen, fysioterapeuten og sykepleieren som har hatt dagens konsultasjoner, sitter sammen på et kontor og diskuterer og sammenfatter.
Etter et kvarters tid kalles hun inn.
– Ja, da tar vi en liten oppsummering, sier fysioterapeut Ingvild Øian Gjermundsen.
Hun forteller at hun undersøkte veldig mye forskjellig og kan se at ryggen har mye å si for bevegeligheten. Det er stivt i ryggen, og det påvirker gangen. Og det er nedsatt sensibilitet under føttene.
Kvinnen nikker og venter mens de forskjellige profesjonene presenterer det de har funnet. Underveis har hun sagt at hun er glad hun takket ja til å komme til denne utredningen, og at håpet er at de kan presentere noe som vil bedre situasjonen.
På rekke og rad kommer tiltakene de foreslår:
Balansetrening, gå i trapp og gå ute med rullatoren. Kontakte bydelen for å høre om de har en fysioterapeut som kan komme hjem til kvinnen og trene ute og i trapp sammen med henne. Målet er gradvis å komme seg mer ut.
Manuellterapeuten blir også kontaktet og får en rapport fra fallpoliklinikken.
Videre er medisinlisten gjennomgått, og det er funnet muligheter for å forkorte den.
Hun får også tilbud om å komme til Enhet for dagbehandling på Aker et par ganger i uka. Det er et tilbud for dem som trenger medisinsk utredning, behandling og rehabilitering på sykehus, og som samtidig kan bo hjemme. Også her vil hun kunne få tverrfaglig oppfølging av sykepleier, fysioterapeut, lege og ergoterapeut. Sykepleierne på dagenheten samarbeider med hjemmetjenesten der pasienten bor.
Kvinnen får tiltakslisten både skriftlig og muntlig, og fastlegen skal også få informasjonen, forsikrer de. Hun blir oppfordret til å kontakte fastlegen om et par uker.
Lang dag
Ute i korridoren i bygg 20 på Ullevål tikker klokka mot tre.
Kvinnen lener seg lett over rullatoren mens hun speider etter skyssen hjem. Det har vært en lang dag.
Hun har vært gjennom Bergs balanseskala, Rombergs prøve, Dix Hallpikes test, målt sensibilitet under føttene, tatt skulderdragertest … for å nevne noe.
– Det har vært mye. Men det er bra at alt var samlet på en dag. Nå må jeg hjem og sortere tankene, sier hun.
– Vil forebygge
Elisabet Sigurjonsdottir har jobbet som sykepleier ved geriatrisk poliklinikk og fallpoliklinikken i tolv år.
– Jeg har vært interessert i eldres helseutfordringer i alle årene jeg har jobbet som sykepleier. Da fallpoliklinikken ble opprettet i 2008, tenkte jeg at det var helt riktig sted for meg. Det er så mye å vinne på fallforebygging, sier hun.

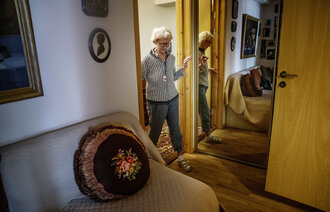


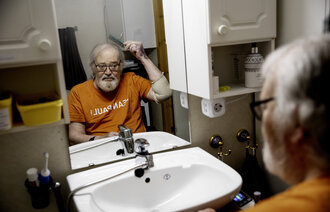



























1 Kommentarer
Gjertrud Tveitevåg
,Bare lurer, hvem er det som er så heldige at de får utredning ved fallpoliklinikken?