Infeksjoner gjør barn syke – ikke sterke

Mange tror at infeksjoner er nødvendig for at barns immunforsvar skal utvikle seg normalt. Det er feil. Det er mikrobiomet, ikke sykdommen, som styrker immunforsvaret.
Infeksjoner gjør ikke barn sterkere. Det er en utbredt misforståelse at sykdom er nødvendig for immunforsvarets utvikling. Tvert imot øker alvorlige infeksjoner risikoen for langvarige helseplager. Det er det mangfoldige mikrobiomet, med sine hovedsakelig ufarlige mikroorganismer i samspill med kroppen, som bidrar til et sunt og robust immunforsvar. God hygiene, vaksinasjon og naturlig mikrobiell eksponering fra miljøet gir trygg immunstimulering uten risiko for alvorlig sykdom.
Blant mange foreldre – og til tider helsepersonell – lever forestillingen om at barn helst bør «tåle en støyt» og gjennomgå vanlige infeksjoner for å bygge et robust immunforsvar. Enkelte hevder at hyppige forkjølelser, virus og barnesykdommer er en naturlig og nødvendig del av det å vokse opp frisk.
Slike tanker har delvis røtter i den såkalte hygienehypotesen (1), som populært tolkes som at vi i moderne samfunn er «for rene for vårt eget beste». Resultatet er en utbredt misforståelse: at barn aktivt trenger å bli syke for å bli sunne. Infeksjoner fungerer ikke som en ufarlig treningsleir for immunforsvaret – tvert imot kan alvorlige infeksjoner i barndommen gi økt risiko for sykdom og komplikasjoner senere i livet (2, 3).
Historien viser at infeksjoner ikke er «nyttige»
Et blikk på historien avkrefter påstanden om at infeksjoner har vært «nyttige» for barns helse. Før fremveksten av moderne medisin var infeksjonssykdommer den dominerende dødsårsaken hos barn. På begynnelsen av 1700-tallet var spedbarnsdødeligheten i Norge svært høy, med om lag 230 dødsfall per 1000 levendefødte i Asker og Bærum, en dødelighet som sank gradvis til cirka 100 per 1000 på slutten av 1800-tallet (4).
Denne nedgangen fortsatte gjennom hele 1900-tallet. Da skjedde det en ytterligere kraftig reduksjon – fra 80 per 1000 rundt år 1900 til 1,9 per 1000 i år 2024. Årsaken var hovedsakelig færre infeksjonssykdommer (5).
Barnedødeligheten er i dag dramatisk redusert – fra nesten 50 prosent historisk til 4 prosent globalt i 2020, og under 0,5 prosent i Norge. Dette skyldes ikke at barn tåler infeksjoner bedre, men at vi har fått bedre hygiene, ernæring, rent vann, vaksiner og antibiotika. Meslingvaksinen alene har redusert dødsfall fra rundt 2 millioner årlig til cirka 100 000 (6–8).
Denne utviklingen viser at det å unngå infeksjoner har vært avgjørende for barns overlevelse. Det finnes ingen biologisk nødvendighet for sykdom i barndommen – snarere har infeksjoner vært hovedhindringen for å nå voksen alder.
Hva innebærer «hygienehypotesen»?
Hvorfor oppsto da ideen om at infeksjoner kunne være «noe positivt»? På 1980- og 90-tallet merket forskere i vestlige land en økning i allergier, astma og autoimmune sykdommer, samtidig som infeksjonssykdommer hos barn ble sjeldnere grunnet antibiotika og vaksiner (9).
I 1989 lanserte David Strachan hygienehypotesen etter å ha observert at barn med flere søsken sjeldnere fikk høyfeber (10). Han spekulerte i om redusert eksponering for smittestoffer i tidlig barndom kunne føre til at immunsystemet «overreagerte» senere, for eksempel i form av allergi, altså at litt skitt og infeksjoner tidlig kunne beskytte mot atopi senere.
Hypotesen fikk enorm gjennomslagskraft i populærkulturen, ofte forenklet til slagordet «vi er for rene for vårt eget beste». Mediene omtalte dette som at barn trenger å utsettes for bakterier og virus for å «trene» immunforsvaret.
Det handler ikke om sykdom, men mikrobiom
Men det handler ikke om infeksjoner – det handler om mikrobiomet, som er ufarlige mikrober som koloniserer kroppen. Det er altså ikke sykdomsfremkallende mikrober barn trenger, men eksponering for et rikt og harmløst mikrobielt mangfold (11–13). Det at immunforsvaret i moderne samfunn er ute av balanse, har ingenting med overdreven hygiene å gjøre. Man vinner ingenting immunologisk ved å slutte å vaske hendene – da får man bare flere infeksjoner.
Ingen virus beskytter mot allergisk sykdom eller andre immunsykdommer. Faktisk bidrar virusinfeksjoner som regel til at slike sykdommer utvikles eller forverres (14). Derimot finnes det mange gunstige bakterier i omgivelsene våre som vi faktisk trenger kontakt med.
Våre kropper består av et mangfoldig spekter av ufarlige bakterier, såkalte kommensaler, som bidrar til å trene immunforsvaret til å reagere hensiktsmessig. Det er disse mikroorganismene og ikke sykdomsfremkallende virus barn har behov for å bli eksponert for. Med andre ord: Hygienehypotesen handler om kontakt med et rikt mikrobielt mangfold, ikke om å gjennomgå sykdommer som influensa og meslinger.
Sykdom styrker ikke barnets immunforsvar
Et godt eksempel er barn som vokser opp på gård. Studier har vist at gårdsbarn har lavere forekomst av astma og allergi enn bybarn (15, 16). Men dette skyldes neppe at gårdsbarn oftere er syke. Det skyldes trolig økt kontakt med jord, dyr og deres mikrober, som beriker barnets mikrobiom og immuntrening. I dyrestudier ser man at et sterilt miljø hemmer utviklingen av immunforsvaret.
Barn trenger altså «liv» rundt seg – kjæledyr, lek i naturen, normal omgang med andre barn – men de trenger ikke virus eller bakterier som forårsaker alvorlig sykdom. Barn som får vokse opp med en hund i hus tidlig, har generelt lavere risiko for allergi (17) – sannsynligvis fordi hunden bringer inn et gunstig mikrobielt mangfold, ikke fordi hunden gjør barnet syk.
Det finnes ingen evidens for at foreldre aktivt skal oppsøke sykdom i håp om å styrke barnets immunforsvar. Tvert imot er slik feiltolkning av hygienehypotesen potensielt farlig fordi den kan lede til unødig smitteeksponering. Å redusere grunnleggende hygiene vil bare øke infeksjonsrisikoen uten å kurere allergier.
Sykepleiere bør derfor hjelpe familier med å forstå denne balansen: oppmuntre til normal lek og uteliv for mikrobiell eksponering, samtidig som man opprettholder vaksinasjoner, håndhygiene og fornuftig smittevern mot faktiske sykdommer.
Infeksjoner er risiko, ikke immuntrening
I klinisk praksis ser sykepleiere ofte at småbarn er syke med ulike virusinfeksjoner gjennom vinterhalvåret. Det er lett å tenke at «dette bygger immunitet». Og riktig nok vil gjennomgått infeksjon ofte gi en form for immunitet mot samme mikrobe. Problemet er at denne «treningsmetoden» kommer med en kostnad – selve sykdommen – som i verste fall er altfor høy.
Vaksiner derimot gir immunsystemet en «øvingsøkt» uten den fulle belastningen av sykdom. For eksempel vil meslingvaksine lære immunforsvaret å gjenkjenne meslingviruset effektivt, mens en naturlig meslinginfeksjon kan gjøre barnet alvorlig sykt og til og med være dødelig (5).
Man kan ikke forutsi hvilke ellers friske barn som vil få alvorlige komplikasjoner av en infeksjon. Noen barn kan få et mildt forløp av vannkopper, mens andre ender opp med hjernebetennelse av samme virus (15). Selv vanlig RS-virusinfeksjon (RSV), som så å si alle barn møter i løpet av de to første leveårene, kan gi enkelte spedbarn alvorlig bronkiolitt. De barna som rammes hardest av RSV som små, har økt risiko for astma og allergiske plager senere (16).
Dette er et viktig poeng: Alvorlig infeksjon i tidlig alder kan forme immunforsvaret i uheldig retning. Studier indikerer at gjennomgått viral lungebetennelse i spedbarnsalder kan skade lungene og gjøre dem mer utsatt for kroniske sykdommer (17).
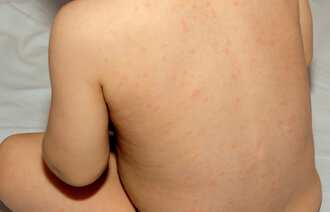
Meslinger svekker kroppens forsvar
Meslinger er et ekstremt eksempel på hvordan en infeksjon kan svekke, ikke styrke, kroppens forsvar. Meslingviruset «nullstiller» deler av immunforsvarets hukommelse – et fenomen kalt immunt hukommelsestap (immune amnesia). Etter en meslinginfeksjon mister barnet en betydelig andel av antistoffene som det tidligere hadde mot andre sykdommer, og immunsystemet «glemmer» rett og slett tidligere infeksjoner og vaksiner (18).
I praksis blir barnet mer sårbart for nye infeksjoner i måneder og år etter at det har gjennomgått meslinger, utover den direkte sykdomsperioden. Før meslingvaksinens tid observerte man da også at barnedødeligheten av andre infeksjoner økte markant i ett til tre år etter at et barn hadde hatt meslinger (18, 19). Å si at «et barn blir sterkere av å ha hatt meslinger» er dermed helt feil – barnet blir tvert imot satt tilbake immunologisk.
Infeksjoner som barn kan utløse sykdommer senere
Videre kan noen infeksjoner utløse helt andre sykdommer senere i livet. Et aktuelt eksempel er sammenhengen mellom Epstein-Barr-virus (EBV) og den alvorlige autoimmune sykdommen multippel sklerose (MS).
EBV er et herpesvirus de fleste av oss smittes med i løpet av livet, ofte kjent som kyssesykevirus. En stor prospektiv studie av unge voksne fant at EBV-infeksjon øker risikoen for å utvikle MS med hele 32 ganger sammenliknet med de som ikke har hatt EBV. Forskere har konkludert med at EBV trolig er den ledende årsaken til MS (20).
Dette betyr ikke at alle som får EBV, blir alvorlig syke, men det illustrerer poenget: en tilsynelatende banal virusinfeksjon i ungdommen kan i sjeldne tilfeller trigge en livslang autoimmun sykdom. På samme måte vet vi at visse kroniske infeksjoner kan forårsake kreft: Humant papillomavirus (HPV) kan føre til livmorhalskreft, hepatitt B- og C-virus kan føre til leverkreft, og Helicobacter pylori-bakterien kan bidra til magekreft. Globalt anslås over 10 prosent av alle krefttilfeller å være forårsaket av infeksjoner (21).
Vaksiner gir immunitet
Det finnes ingen evidens for at gjennomgått sykdom i seg selv gjør et friskt barn friskere. Derimot foreligger det rikelig med dokumentasjon på at infeksjoner kan påføre barn både akutte og kroniske helseproblemer.
Selvfølgelig vil immunsystemet etter en infeksjon ha lært noe om nettopp den mikroben, men dette kommer med en risiko som bør unngås dersom man har et alternativ, som vaksine eller forebygging.
Vaksiner gir oss nettopp en tryggere vei til immunitet. Sykepleiere og spesielt helsesykepleiere bør derfor oppfordre foreldre til å velge sikker immunisering fremfor usikker naturlig smitte.
Tidlige infeksjoner gir senere helseplager
Dersom infeksjoner virkelig gjorde barn sterkere, skulle man tro at de som ofte er syke som små, har bedre helse på sikt. Empirien viser det motsatte. En fersk dansk kohortstudie (2) fulgte 614 barn tett fra fødselen til 10–13-årsalderen, med dagbok over infeksjoner i de tre første leveårene: Hyppige infeksjoner i 0–3-årsalderen økte risikoen signifikant for alvorlige infeksjoner senere i barndommen.
Hver dokumenterte infeksjonssykdom før fylte tre år var assosiert med 5 prosent høyere risiko for å utvikle en moderat til alvorlig infeksjon senere i barndommen samt 2 prosent økt sannsynlighet for behov for systemisk antibiotikabehandling.
Barn med høy infeksjonsbelastning hadde mer enn dobbelt så høy risiko for alvorlige infeksjoner senere i livet sammenliknet med barn som hadde færre infeksjonssykdommer i tidlig barndom. Faktisk var de mest infeksjonsutsatte barna opptil tre ganger mer utsatt for å få gjentatte alvorlige infeksjoner enn de mest skånte barna.
Hyppige infeksjoner som liten gir mer sykdom senere
Barn som «går fra infeksjon til infeksjon» tidlig, har et immunforsvar som utsettes for gjentatt belastning, noe som kan gjøre dem mer sårbare. Tidlige luftveisinfeksjoner viste seg å øke risikoen mest for senere lungebetennelser i voksenlivet.
Også hyppige ørebetennelser og halsinfeksjoner tidlig hang sammen med mer sykdom senere. Det er verdt å merke seg at bymiljø var assosiert med høyere infeksjonsforekomst i småbarnstiden, antakelig grunnet tettere kontakt, men effekten av tidlige infeksjoner på helsen senere i livet var tydelig, uavhengig av miljøfaktorer (2).
Andre undersøkelser peker i samme retning (19). Barn som gjennomlever mange virusinfeksjoner første leveår, utvikler oftere astma og allergi innen skolealder – stikk i strid med den enkle fortolkningen av hygienehypotesen. Det er også rapportert korrelasjoner mellom alvorlige infeksjoner i spedbarnsalderen og økt risiko for kroniske sykdommer som type 1-diabetes og inflammatorisk tarmsykdom senere i livet (6).
En hypotese er at gjentatte infeksjoner og antibiotikakurer kan forstyrre utviklingen av tarmmikrobiomet og immuntoleransen i kritiske faser, eller at kraftige immunresponser tidlig kan «sette i gang» autoimmune prosesser hos genetisk disponerte individer. Uansett grunn tegner det seg et mønster: hyppig sykdom som liten gir ingen garanti for robusthet – snarere tvert imot.
Sykepleiere bør forebygge og følge opp
Sykepleiere har en nøkkelrolle i å redusere sykdomsbyrden hos barn gjennom forebygging og oppfølging. Basert på kunnskapen som er presentert, bør sykepleiepraksisen være spesielt rettet mot foreldreveiledning, vaksineopplysning, infeksjonskontroll og oppfølging av utsatte barn.
Foreldreveiledning
Sykepleiere bør formidle hva som er normal sykdomsfrekvens hos små barn, særlig i barnehagealderen. Slik veiledning, kombinert med råd om pleie hjemme og når lege bør oppsøkes, kan redusere unødvendig bekymring hos foreldre og forebygge unødige legebesøk eller antibiotikabruk. Sykepleieren kan også gi klare råd om når syke barn bør holdes hjemme fra barnehagen eller skolen for å hindre smittespredning.
Vaksineopplysning
Helsepersonell har en sentral rolle i å formidle evidensbasert informasjon om vaksiner. Sykepleiere bør opplyse foreldre om fordelene ved barnevaksinasjonsprogrammet og korrigere misoppfatninger om vaksiners bivirkninger og nytte.
Tilstrekkelig vaksinasjonsdekning beskytter både det enkelte barnet og sårbare grupper i befolkningen. Sykepleiere kan bidra til økt tillit til vaksiner gjennom tydelig kommunikasjon.
Infeksjonskontroll
Sykepleiere må understreke betydningen av grunnleggende infeksjonskontrolltiltak i hjemmet og barneomsorgsmiljøer. De inkluderer råd om håndhygiene, hoste- og nysevaner, grundig rengjøring av leker og overflater samt isolering av syke barn til de ikke lenger er smittsomme. Ved å støtte slike tiltak kan sykepleiere bidra til å redusere smittepresset og hyppigheten av infeksjoner i barnegrupper.
Myten om styrking av immunforsvaret må avlives
Til slutt er det viktig å avlive myten om at det styrker barnets immunforsvar å gjennomgå mange infeksjoner i tidlig alder. Sykepleiere bør formidle at immunforsvaret styrkes naturlig gjennom normal eksponering i hverdagen, som kontakt med jord og natur, omgang med andre barn og varierte miljøer samt vaksiner, ikke ved unødig sykdom.
Hver infeksjon innebærer en belastning og mulige komplikasjoner for barnet, og forebygging gjennom vaksinasjon og smittevern er derfor å foretrekke.
Forfatteren oppgir ingen interessekonflikt.
























1 Kommentarer
Ewa
,ENDELIG! Et fantastisk og tydelig forklart oppgjør med en myte som altfor mange gjentar som et mantra – både folk flest og dessverre også deler av helsepersonell. Det er så viktig at slike stemmer slipper til og bidrar til en mer kunnskapsbasert debatt.
Jeg vil likevel legge til at diskusjonen om barns helse også bør romme en åpen og saklig samtale om vaksiner. Selve prinsippet bak vaksinasjon er etter min mening ikke problematisk – det har reddet mange liv. Samtidig opplever mange foreldre uro rundt innholdsstoffer og tilsetninger i enkelte vaksiner, og hvordan disse påvirker små barns kropper. Selv om myndighetene vurderer dagens nivåer som trygge, finnes det forskning og faglig debatt om blant annet adjuvanser og langtidsvirkninger som fortjener å bli tatt på alvor og diskutert på en åpen måte.
Kanskje professor Jörn Klein også kunne belyse denne siden av tematikken, slik at vi får en enda bredere og mer nyansert samtale om barns immunforsvar, infeksjoner og forebygging. Jo mer kunnskapsbasert og transparent debatten er, desto bedre for både barn og foreldre.