Helsepersonell må øve mer på hjerte- og lungeredning

Selv om de oppga at kompetansen var god, så de stor nytte i å trene på simulert hjertestans.
Sykehuset Østfold har hatt et prosjekt som skulle opprettholde og/eller heve de ansattes kompetanse i hjerte–lunge-redning (HLR). Helsepersonell trente på hjertestans i tverrfaglige team «in situ». Før og etter treningen kartla de helsepersonellets egenopplevde kompetanse og behov for mer trening i HLR.
Prosjektet «HLR+ Kompetanse i hjerte–lunge-redning» ved Sykehuset Østfold skulle opprettholde og/eller heve de ansattes kompetanse i hjerte–lunge-redning (HLR). I denne fagartikkelen beskriver vi bakgrunnen for prosjektet og gjennomføringen av en pilotstudie (1).
I 2022 mottok 3881 personer gjenopplivingsforsøk i forbindelse med uventet hjertestans utenfor sykehuset. Av disse var det omtrent 12 prosent som overlevde mer enn 30 dager etter hendelsen. Til sammenlikning ble 1235 pasienter forsøkt gjenopplivet inne på sykehus – intrahospitalt. Omtrent en tredel av pasientene var i live 30 dager etter hendelen (2). Intrahospital hjertestans forekommer altså sjeldnere enn utenfor sykehus, men det er flere som overlever gjenopplivingsforsøket.
For å kunne redde en pasient er man helt avhengig av at alle leddene i kjeden som redder liv, fungerer optimalt. Denne kjeden består av internasjonalt anerkjente prinsipper for behandling av hjertestans (3) og er som følger:
- tidlig varsling
- tidlig start av hjerte–lunge-redning (HLR)
- tidlig defibrillering
- medisinsk etterbehandling
Det er vist økt overlevelse ved
- tidlig identifisering av hjertestans og varsling
- tidlig oppstart av HLR med hjertekompresjoner og innblåsinger i forholdet 30:2. Det innebærer 30 hjertekompresjoner i takten 100–120/minutt i 5–6 cm dybde og 2 innblåsinger i 1 sekund.
- tidlig defibrillering, altså bruk av hjertestarter som gir elektrisk sjokk ved ventrikkelflimmer og ventrikkeltakykardi
Med opplæring og flere tilgjengelige hjertestartere øker tidlig oppstart av HLR signifikant, noe som ses i sammenheng med økt overlevelse (4).
Bedre kvalitet på hjerte–lunge-redning kan øke overlevelsen
Det er enighet om at bedre kvalitet på HLR-en både kan øke overlevelsen og redusere behovet for hjelp i etterkant (2, 3, 5, 6). Det forventes at kvaliteten på HLR intrahospitalt bør være høyere enn utenfor sykehuset. Det er likevel rapportert at de som får hjertestans inne på sykehus, opplever dårligere livskvalitet enn de som får hjertestans utenfor sykehus (6).
Flere studier har undersøkt kvalitetsheving innen HLR, der kompetanse sto sentralt. Blant annet gjennomførte Hardeland og medarbeidere (7) en pre–post-studie ved å implementere nye retningslinjer for HLR til gravide. Studien fant at behovet for mer opplæring og trening ble signifikant redusert etter at nye retningslinjer ble implementert. Likevel oppga 78 prosent av respondentene at de fremdeles hadde behov for mer opplæring.
Lund-Kordahl og medarbeidere (8) fant at selvrapporterte ferdigheter korrelerte positivt med praktisk test i HLR. Tilsvarende fant Anderson og medarbeidere (9) en signifikant økning i HLR-kompetansen hos personell som trente månedlig, til forskjell fra personell som trente hver tredje, sjette eller tolvte måned. Også en kunnskapsoppsummering fra 2019 fant at simulerte intervensjoner og repetisjonskurs hadde effekt på å opprettholde kompetansen i HLR (10).
I en annen kunnskapsoppsummering ble det konkludert med at tverrfaglig teamtrening synes å ha effekt på HLR-kompetansen intrahospitalt (11).
Tverrfaglige team trente in situ
Nallamothu og medarbeidere (12) fant at et velfungerende HLR-team består av godt tverrfaglig samarbeid, med klare definerte roller for hvem som har ansvaret for luftveishåndtering, kompresjoner, intravenøs tilgang og aktuelle medikamenter. Til sammenlikning fant Petrosoniak og Hicks (13) at selv om medlemmene i et team er eksperter på sitt område, vil menneskelige faktorer som stress, kommunikasjon og lederskap påvirke samspillet.
Tilsvarende identifiserte Bentley og medarbeidere (14) at manglende trening er en faktor som påvirker både evnen til lederskap, rollefordeling, kommunikasjon og medisinadministrering. Forskning viser at in situ-simulering (se faktaboks) er spesielt egnet for tverrfaglige team ved akuttsituasjoner som hjertestans (15, 16).
Sykehuset Østfold iverksatte prosjekt i HLR
Sykehuset Østfold har et nedslagsfelt på om lag 320 000 pasienter med over 7000 ansatte. Sykehuset er delt inn klinikker for kirurgi, medisin, kvinnehelse, barn og ungdom, psykiatri og rus samt poliklinikk innen alle fagområder.
Innen somatikk er det elleve døgnenheter og spesialenheter som akuttmottak, medisinsk overvåkning, intensiv, operasjon, postoperativ, føde/barsel, senter for laboratoriemedisin og avdeling for bildediagnostikk. Ved psykisk helsevern er det totalt ni døgnenheter, inkludert akuttmottak. Upubliserte tall viser at Sykehuset Østfold hadde 71 registrerte hjertestanser i 2018.
Vi hadde lite kunnskap om kompetansen på hjerte–lunge-redning ved eget sykehus, og om kompetansehevende tiltak har hatt effekt. Det ble derfor iverksatt et prosjekt der formålet var å kartlegge ansattes egenopplevde kompetanse i hjerte–lunge-redning samt behovet for mer trening og opplæring før og etter at kompetansehevingstiltak var gjennomført. Prosjektet ble forankret hos fagdirektøren, seksjonsledere og i sykehusets resuscitasjonsråd.
Alt personell som mottar tilbud om kompetansehevende tiltak innen HLR, ble invitert til å delta i prosjektet. Det gjaldt både helsefagarbeidere, barnepleiere, sykepleiere, spesialsykepleiere, jordmødre, leger i spesialisering (LIS 1, 2 og 3) og overleger.
De ansatte mottok spørreskjema to ganger
Vi benyttet det tidligere validert spørreskjemaet Competence in Cardiac Arrest and CPR in Pregnancy (ComCA-P) (17), som i utgangspunktet ble utarbeidet for å kartlegge kompetansen på HLR på gravide (7). Etter innspill fra eksperter ble skjemaet justert for å passe til HLR på voksne. Spørreskjemaet ble opprettet i nettskjemaløsningen til Universitetet i Oslo og sendt ut på e-post i perioden oktober til desember 2023.
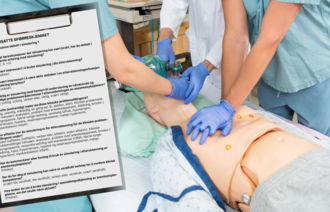
Det kompetansehevende tiltaket besto av en in situ-simulering av hjertestans. Formålet med simuleringen var at den skulle være realistisk. Simuleringene ble gjennomført fra januar til februar 2024.
Etter gjennomført simulering ble de ansatte som hadde deltatt, invitert til å fylle ut spørreskjemaet på nytt.
Helsepersonellet simulerte in situ
De ansatte ved alle involverte avdelinger ble varslet om hjertestanssimuleringen på e-post. Sykehusets overordnede prosedyrer som var relevante for HLR, ble lagt ved. Prosedyrene omfattet HLR-teamets roller og funksjon, hvor akuttutstyr var tilgjengelig, og algoritme for HLR. I tillegg ble de lokale prosedyrene som var relevante for hver enkelt avdeling, lagt ved. I e-posten ble tidsrom for simuleringen angitt, men det ble ikke presisert hvilken dag eller hvem som skulle delta.
I første omgang ble fire avdelinger trukket ut til å gjennomføre in situ-simuleringen. Fagansvarlige i de utvalgte avdelingene bidro med å lage realistiske scenarioer med Resusci Anne-simulator fra Laerdal Medical, som kunne defibrilleres, intuberes, anlegges intravenøs tilgang på og gis medisiner. I scenarioet ved en av avdelingene benyttet de markør innledningsvis. Da deltakerne konstaterte hjertestans, ble markøren byttet ut med Resusci Anne. I et annet scenario benyttet de en markør som spilte rollen som pårørende, i tillegg til at de brukte simulator.
Under in situ-simuleringen varslet deltakerne fra avdelingene som normalt ved at stansteamet ble tilkalt via calling. Da simuleringen ble startet, markerte de tydelig med skilt der det sto «Øvelse». Samtidig tok fasilitatorene på seg gule vester, som markerte at de ikke var en av deltakerne. Utstyr som ble benyttet, var fra avdelingens akuttvogn og anestesisykepleiernes utrykningssekk. De benyttet også akuttmottakssykepleiernes utstyr.
I etterkant av hver simulering var det satt av tid til debrif. Da ble alle aktive deltakere invitert til å delta. Debrifen ble holdt av avdelingenes fasilitatorer, med støtte fra fasilitatorene fra fag- og kompetanseavdelingen. Totalt var det avsatt 60 minutter til å gjennomføre scenarioet og debrifen, med hovedvekt på sistnevnte.
Hva svarte deltakerne?
Til sammen 311 ansatte har til nå besvart det første spørreskjemaet, og 45 har besvart spørreskjemaet etter in situ-simuleringen. Resultatene fra pilotstudien kan leses i sin helhet i den publiserte artikkelen (1).
Oppsummert fant vi at rundt 80 prosent av respondentene før simulering oppga at de hadde høy selvopplevd kompetanse i HLR, inkludert ferdigheter, opplæring og trygghet i HLR-algoritmen. Likevel svarte mellom 43 og 60 prosent at de hadde behov for mer kunnskap, bedre ferdigheter og mer trening.
I tillegg var det kun 63,6 prosent som var enig eller svært enig i at teamarbeidet opplevdes godt under HLR, og under 70 prosent opplevde sin egen rolle som tydelig. Det var ingen signifikant endring i egenopplevd kompetanse før og etter in situ-simuleringen, men vi fant en svak korrelasjon mellom tiden siden siste HLR-kurs og opplevd behov for mer trening.
I pilotstudien konkluderte vi med at trening er viktig for å opprettholde kompetansen i HLR. I kommende studier bør man imidlertid også fokusere på aspekter som ikke-tekniske ferdigheter, situasjonsforståelse, oppgaveløsning og teamarbeid i tillegg til både selvrapportert og ekspertvurdert kompetanse.
Sykehuset er opptatt av å forbedre kvaliteten på HLR
Kvalitetsforbedring innen HLR har allerede vært sentralt noen år, men det har vært mest oppmerksomhet på HLR utenfor sykehuset (18, 19). I årsrapporten for 2022 til hjertestansregisteret ble det oppfordret til å sette søkelyset på kvalitetsforbedring også intrahospitalt (2). Blant annet ble det anbefalt å benytte seg av lokale registreringstall i planleggingen av kvalitetsarbeidet.
Selv om internasjonale retningslinjer har tydelige anbefalinger for kvalitet i utøvelsen av HLR, viser tall fra hjertestansregisteret at det er store lokale variasjoner. Dette indikerer et behov for kvalitetsforbedring. Vår studie er et eksempel på hvordan man kan tilstrebe kompetanseheving i HLR blant sykehusansatt helsepersonell.
I kommende in situ-simuleringer vil vi vurdere muligheten for at fasilitatorene også skårer teamets kompetanse. I tillegg vil vi selvsagt ha mer data tilgjengelig før og etter simulering.
Takksigelse
Vi takker sykehusledelsen for positiv innstilling til å gjennomføre dette sykehusovergripende prosjektet.
Forfatterne oppgir ingen interessekonflikt.




























0 Kommentarer