Spørreskjema for nytteverdi av simulering er oversatt til norsk
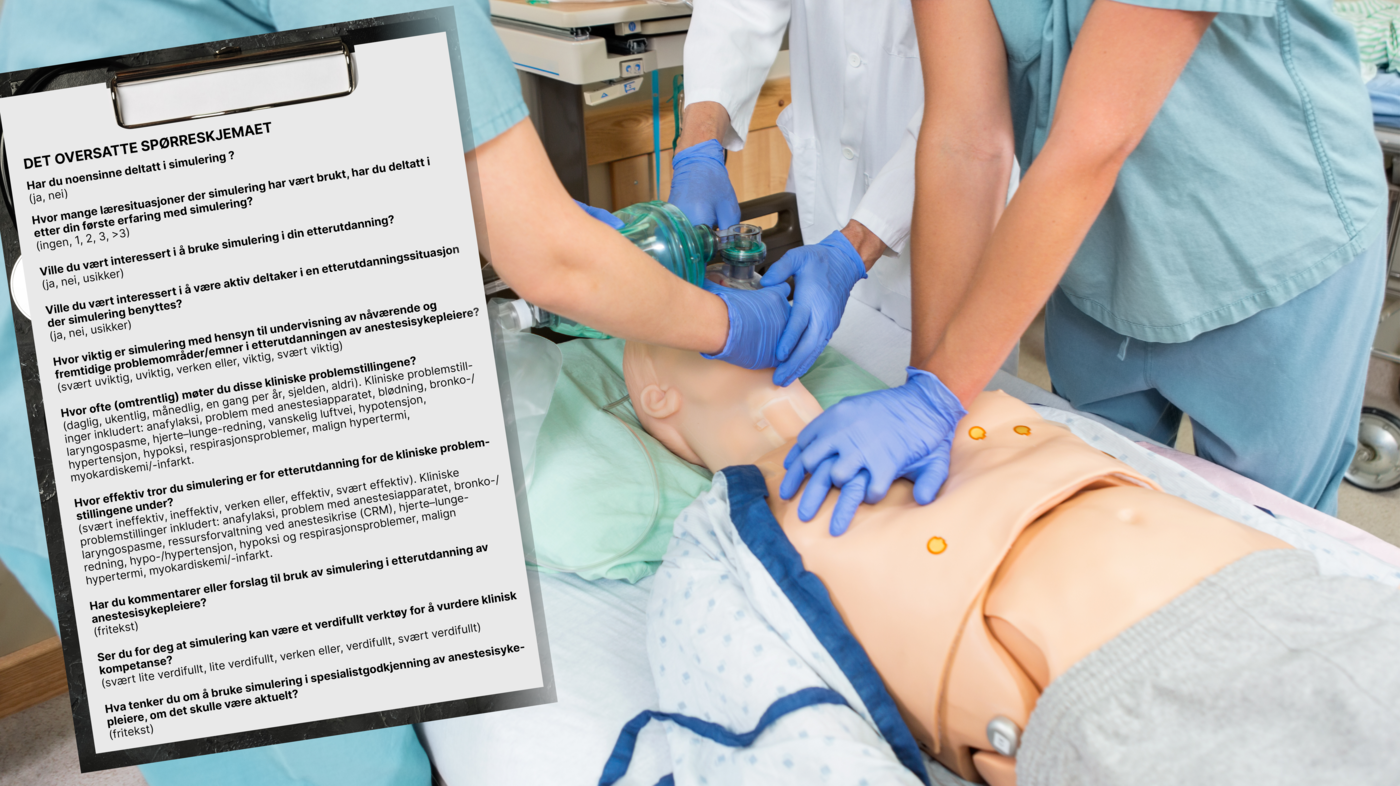
«Needs Assessment Survey» (NAS) kartlegger hvor nyttig anestesisykepleiere synes simulering er for kompetanse-heving etter utdanning. Nå finnes spørreskjemaet i norsk utgave.
Simulering er en læringsmetode både i utdanningen og for helsepersonell. Det er uklart hvorvidt helsepersonell selv opplever simulering som kompetansehevende. Ingen validerte norske spørreskjemaer egnet seg til å kartlegge dette. Spørreskjemaet «Needs Assessment Survey» (NAS) ble utviklet for å kartlegge anestesisykepleieres syn på nytteverdien av simulering for å heve kompetansen etter utdanning. Denne artikkelen presenterer spørreskjemaet, oversettelsen og valideringen av NAS til norsk.
Det er en rik tradisjon for simulering blant annet i forsvaret og luftfarten (1). Ved å bruke denne metoden kan helsepersonell lære å håndtere en kritisk hendelse før den skjer i virkeligheten (2, 3).
I simulering bør man gjenskape omgivelser og situasjoner som deltakerne kan gjenkjenne fra det virkelige liv. I en simulering har treneren eller fasilitatoren kontroll over omgivelsene og kan forandre innlærte rutiner og prosedyrer eller innføre distraksjoner slik at man oppnår større læringsutbytte. Hva slags manipulering som foretas, kommer an på hva som er målet med treningen (4).
Dersom simuleringssituasjonen ikke oppleves som troverdig, vil deltakernes handlinger ikke samsvare med hvordan de ville handlet i en reell situasjon (5). Simulering tillater at man øver på ferdigheter og prosedyrer uten å involvere en ekte pasient. Dermed økes og vedlikeholdes viktig kompetanse (6).
Simulering har fått stor oppmerksomhet i de nye nasjonale retningslinjene for de ulike spesialsykepleierutdanningene. Det er relativt ressurskrevende å forberede og gjennomføre simulering. Derfor er det sentralt å vise til nytteverdien for at simulering skal prioriteres også etter endt utdanning av spesialsykepleiere.
Det finnes få studier som belyser hvorvidt spesialsykepleierne selv opplever kompetanseheving i forbindelse med simulering. Vi kunne ikke finne et egnet verktøy for å kartlegge dette.
Effekten av simulering skulle måles
Spørreskjemaet «Needs Assessment Survey» ble utviklet av Cannon-Diehl og medarbeidere (7) for å undersøke anestesisykepleieres kunnskaper og oppfatninger om samt holdninger til simulering brukt i kompetanseheving etter etterutdanning.
Spørreskjemaet inneholder blant annet elleve intraoperative kritiske hendelser (8) som respondenten skal rapportere forekomsten av (daglig, ukentlig, månedlig, en gang per år, sjelden, aldri). Respondentene blir bedt om å vurdere effekten når de har simulert på de ulike kliniske utfordringene.
Videre inneholder skjemaet en liste over ni ulike intraoperative kritiske hendelser (9, 10), hvor respondentene blir bedt om å vurdere effekten når de simulerte på de ulike kliniske utfordringene, målt på en skala fra 1 = svært lite effektiv til 5 = svært effektiv. I tillegg inneholder skjemaet ulike påstander om simulering som deltakerne skal ta stilling til.
Vi oversatte skjemaet til norsk
I oversettelsen fulgte vi anbefalingene fra Tsang og medarbeidere (11). Vi gjorde en forward-backward translation (11), der spørreskjemaet først ble oversatt til norsk, (forward translation) og deretter tilbake til engelsk (backward translation). Oversettelsen fra engelsk til norsk ble gjort av en spesialsykepleier med ansvar for fagutvikling innen akuttsykepleie og erfaring fra simulering.
En engelskspråklig overlege innen anestesi, med erfaring fra simulering, oversatte den norske versjonen av spørreskjemaet til engelsk. Den ble så sammenliknet med det opprinnelige spørreskjemaet for å vurdere hvorvidt innholdet samsvarte. Ordlyden var nærmest den samme.
Det oppsto forvirring knyttet til betydningen av ett begrep: «etterutdanning». Det ble diskutert mellom oversetterne, som oppnådde en felles forståelse. For å unngå misforståelser ble begrepet «etterutdanning» definert som «kompetansehevende initiativ etter endt utdanning som anestesisykepleier».
En ekspertgruppe vurderte oversettelsen
Etter oversettelsen ble hvert spørsmål og spørreskjemaet i sin helhet evaluert av en ekspertgruppe (12). Den aktuelle ekspertgruppen besto av sju anestesisykepleiere med i gjennomsnitt tolv års klinisk erfaring. Til sammen besto ekspertgruppen av fire ansatte ved høyskole eller universitet. En av dem hadde doktorgrad, to personer jobbet fulltid med simulering, og en var leder.
Ekspertene ble bedt om å gi tilbakemelding på om spørsmålene var klare og enkle å svare på, om de dekket alle nødvendige områder, eller om det fantes andre spørsmål som var viktige å undersøke. De fleste tilbakemeldingene handlet om å tilpasse språket til den norske dagligtalen. I tillegg ble ekspertene bedt om å fylle ut et valideringsskjema der «Content Validity Index» (CVI) ble bedømt for hvert spørsmål (13).
Ekspertene rangerte spørsmålene i spørreskjemaet på en skala fra 1 (ikke relevant) til 4 (svært relevant). Item CVI (I-CVI) ble beregnet for hvert spørsmål ut fra antallet eksperter som rangerte spørsmålet til 3 eller 4, delt på antallet eksperter. Terskelen for minimum-I-CVI ved sju eksperter angis til 0,8 (12). Item CVI benyttes for å vurdere validiteten ved hver enkelt påstand i spørreskjemaet (13).
På bakgrunn av lavere I-CVI ble seks spørsmål fjernet fra spørreskjemaet. Scale CVI (S-CVI) ble beregnet som et gjennomsnitt av alle I-CVI-ene. Scale CVI benyttes for å vurdere validiteten på hele spørreskjemaet samlet (13). S-CVI skal være på minimum 0,9 for å indikere innholdsvaliditet (12). S-CVI av det endelige spørreskjemaet med tolv spørsmål var 0,92.
Sykepleiere pilottestet skjemaet
Det ferdige skjemaet ble sendt ut til tolv sykepleiere under utdanning i anestesisykepleie samt anestesisykepleiere på sykehus og avdelinger som ikke skulle delta i selve undersøkelsen. Deltakerne i pilotstudien ga tilbakemeldinger på at skjemaet var relevant og lett å forstå, og at svaralternativene var logiske. Tilbakemeldingene førte ikke til endringer i den endelige versjonen av spørreskjemaet.
Den mest brukte metoden for å vurdere indre konsistens eller reliabilitet er å beregne Cronbachs alfa (coefficient alpha). Verdien av Cronbachs alfa varierer fra 0–1, hvor 0,7 anses som tilfredsstillende (12).
Cronbachs alfa er sensitiv med hensyn til antallet spørsmål i et spørreskjema, og få spørsmål kan derfor gi lavere verdier (14). Cronbachs alfa for svar på spørreskjemaet fra ekspertgruppen var 0,9 og for pilotstudien 0,7.
Spørreskjemaet kan ha overføringsverdi til annen simulering
I etterkant ser vi at de intraoperative kritiske hendelsene, som anafylaksi eller hjerte–lunge-redning, burde være likt presentert når man rapporterer forekomst og vurderer effekten av simulering. Når simulering i andre kontekster skal evalueres, kan anafylaksi og hjerte–lunge-redning i spørreskjemaet erstattes med kontekstspesifikke hendelser fra den aktuelle avdelingen, slik som utfordringer med respirator på intensivavdeling eller mottak av pasienter med respirasjonssvikt i akuttmottak.
Videre tenker vi at vår beskrivelse av oversetting, involvering av ekspertgruppe med I-CVI- og S-CVI-skåring, pilotering og Cronbachs alfa-beregning kan inspirere andre enten i forbindelse med oversetting og bruk av spørreskjemaer eller ved en eventuell tilpasning av skjemaet vi her har presentert.
Ved ønske om å benytte skjemaet oppfordrer vi til å forespørre opprinnelig utvikler Roseann Cannon-Diehl på e-postadressen roseann.cannon@tcu.edu.
Forfatterne oppgir ingen interessekonflikter.
























0 Kommentarer