Pasienten drar i snoren i ett
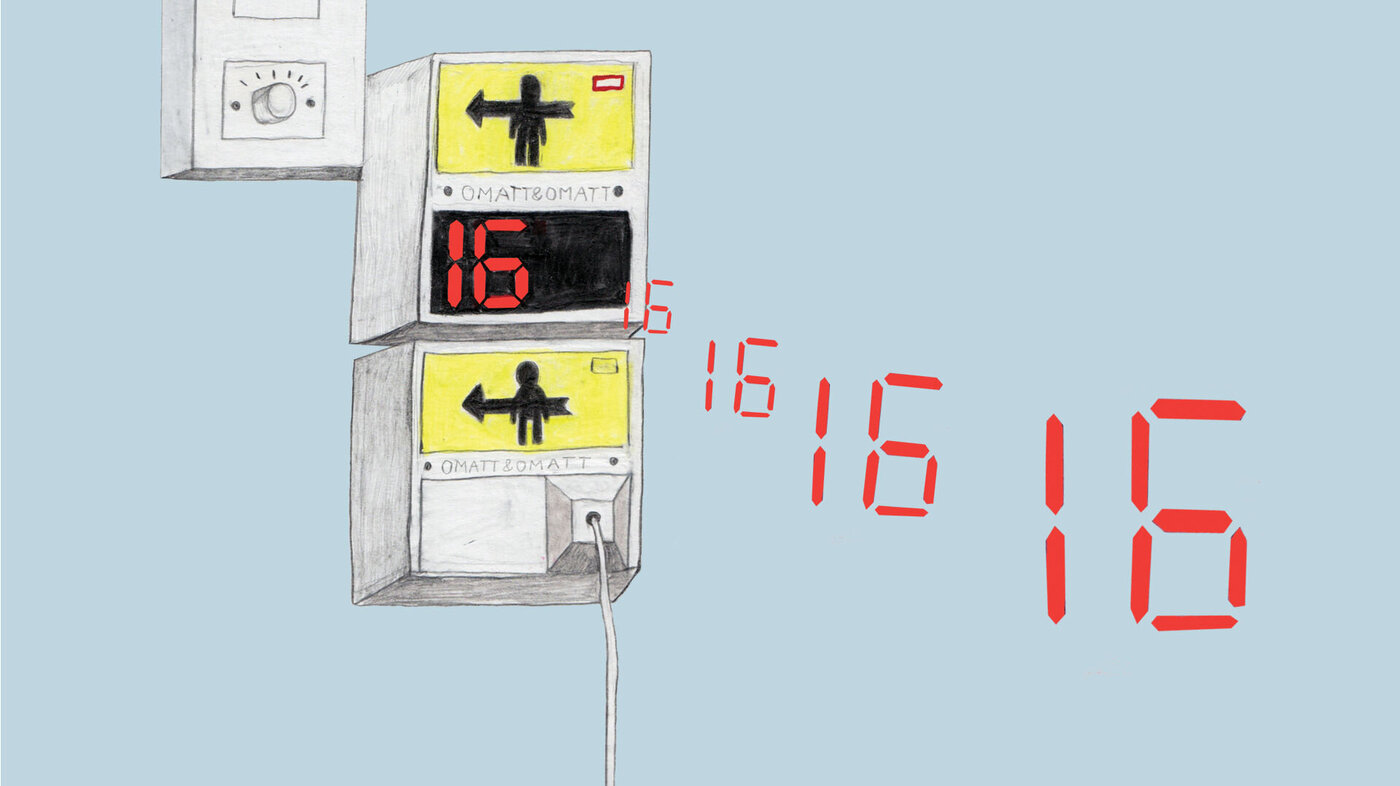
Den gamle, sengeliggende damen holder så hardt i snoren at det ringer hele tiden. Personalet er fortvilet. Hva gjør man?
Rådet for sykepleieetikk har fått spørsmål om hvordan personalet skal forholde seg til en dame på 90 år som er sengeliggende. Hun har ringesnoren festet i dyna slik at hun kan tilkalle hjelp. Om natten er problemet at hun holder ringesnoren så stramt, selv når hun sover, at alarmen hele tiden blir utløst. Hvis nattevaktene løsner snoren, våkner damen.
Etter samtykke har pasienten gått med på å feste snoren til lampen, slik at hun kan holde i snoren, men ikke ringe etter hjelp. Nattevaktene er innom henne hver halve time for å sjekke at snoren virker, og de har blitt informert om at snoren ikke kan tas fra henne. Nattevaktene ønsker en løsning hvor pasienten kan sove trygt og godt uten at de til stadighet må gå innom damens rom for å stenge klokken.
Hvordan oppleves situasjonen?
I saken er det flere berørte parter. For det første er det pasienten det gjelder. Vi har i liten grad en beskrivelse av hvordan hun opplever situasjonen, så vi vet ikke hva pasienten selv ønsker, og hva hun forstår av bruken av ringesnoren. Vi vet ikke hvordan hun selv opplever det når hun våkner flere ganger på natten av at personalet er inne og sjekker. Vi er ikke kjent med om pasientens samtykkekompetanse er vurdert. Vi vet heller ikke om pasienten har pårørende og familie.
Nattevaktene og øvrig personell er også berørte parter. Det beskrives at nattevaktene er «helt fortvilet» over situasjonen.
Leder og ledelse er også parter i saken.
Verdikonflikter
Det er også avgjørende å reflektere over eventuelle verdikonflikter i saken. Rådet for sykepleieetikks verktøykasse er de yrkesetiske retningslinjene, som nå er digitalisert (se www.nsf.no).
I sykepleiens grunnlag står det at sykepleie skal bygge på barmhjertighet, omsorg og respekt for menneskerettighetene. I punkt 2 omtales sykepleieren og pasienten: «Sykepleieren ivaretar den enkelte pasients verdighet og integritet, herunder retten til helhetlig sykepleie, retten til å være medbestemmende og retten til ikke å bli krenket.»
Et punkt er spesielt viktig i denne saken, og det er punkt 2.4: «Sykepleieren fremmer pasientens mulighet til å ta selvstendige avgjørelser ved å gi tilstrekkelig, tilpasset informasjon og forsikre seg om at informasjonen er forstått.»
Rådet forstår det slik at medbestemmelsen er et viktig prinsipp for personalet som har med den 90 år gamle pasienten å gjøre, noe vi understøtter. Medbestemmelse er en viktig verdi og medvirker til god faglig, forsvarlig og omsorgsfull helsehjelp. I denne saken er Rådet imidlertid noe usikker på om pasientens samtykkekompetanse er vurdert dit hen at pasienten er innforstått med at snoren i lampen i praksis ikke har noen verdi.
I tråd med å handle faglig forsvarlig underbygger man også både tillit og trygghet hos pasientene, noe som er avgjørende og viktig i samhandling og for å kunne yte omsorgsfull hjelp.
Lov og etikk samsvarer ikke alltid
Verdier på prøve som drøftes, må også forstås på bakgrunn av annet rammeverk som for eksempel juridiske føringer. Av og til vil det være konflikter mellom føringene, og noen ganger vil det ikke være samsvar mellom det som synes etisk riktig, og for eksempel lovverket. Rådet for sykepleieetikk består av etikere, og har ikke tungt faglig grunnlag innen juss. Allikevel vil vi peke på lover som regulerer både helsepersonells plikter og pasientens rettigheter. Helsepersonelloven og pasient- og brukerrettighetsloven er aktuelle.
Hvordan kan saken løses?
Vi opplever at det ikke er lett å gi konkrete råd fordi vi ikke vet nok om saken. For eksempel har vi ikke informasjon om hvilke tiltak som er forsøkt tidligere, og effekten av disse. Men noen handlingsalternativer og råd har vi drøftet oss frem til.
Det første vi anbefaler, er at det utføres en grundig sykepleiefaglig kartlegging og observasjon av situasjonen. Herunder også at en evaluerer og dokumenterer tiltak som er forsøkt – og de som skal prøves ut for å hjelpe pasienten til nattesøvn.
Still spørsmålet: Hva er god omsorg og faglig forsvarlig helsehjelp til denne pasienten? Grunnleggende sykepleie innebærer også at man hjelper pasienten til søvn og hvile. Spørsmål som Rådet har stilt seg, er blant annet: Hvordan er pasientens tilstand, er hun klar over forskjellen på dag og natt? Blir det dradd i snoren på grunn av søvn eller at vedkommende snur seg? Er denne pasienten redd i mørket og stillhet? Kan familie gi viktig informasjon? Er det gjort forsøk med å sitte hos pasienten på natten og se hva som skjer? Hvordan er bemanningen på natt?
I saken beskrives det at nattevaktene har blitt informert om at ringesnoren ikke kan tas fra pasienten. Det bør tas stilling til om det er andre tiltak som kan iverksettes, slik at pasienten kan varsle dersom hun ikke kan benytte / det ikke fungerer med ringesnoren.
I hvert fylke er det etablert et utviklingssenter for sykehjem og hjemmetjeneste. Kanskje de kan bidra med hjelp til faglig veiledning i saken?
Etisk refleksjon anbefales
Rådet for sykepleieetikk ønsker å oppsummere med et tydelig råd om at det legges til rette for faglig veiledning og systematisk etisk refleksjon for personalet som er involvert i saken. Det må legges til rette slik at nattevaktene kan delta. Dette er et lederansvar. Gjennom refleksjon og veiledning kan personalet i fellesskap belyse saken med mål om å finne løsninger.
I vanskelige saker må man ofte ta et steg tilbake og se saken på nytt. Vi oppfordrer lederne til å legge til rette for at personalet som er involvert, kan reflektere ved hjelp av en etisk refleksjonsmodell, som vi har eksemplifisert. Med det kan personalet komme frem til konkrete handlingsalternativer i større grad enn det vi i Rådet har kunnet gjøre med bakgrunn i de fakta vi har.




























Kommentarer