Personalets erfaringer i to norske sykehus

Studien viser at Liverpool Care Pathaway, styrket beredskapen og økte bevisstheten hos personalet for døende pasienter og deres pårørende.
Introduksjon
Omsorg for døende pasienter og deres pårørende er en av helsetjenestens grunnleggende oppgaver. Hvert år dør nærmere 42.000 mennesker i Norge, de aller fleste i sluttfasen av en kronisk sykdom. Selv om stadig flere dødsfall skjer i sykehjem, skjedde fortsatt 32,5 prosent av alle dødsfall i 2012 i sykehus (1). Det betyr at alle sykehus må ha retningslinjer for omsorgen ved livets slutt.
Liverpool Care Pathway (LCP) for Care of the Dying Patient er en plan for å ivareta døende pasienter og deres pårørende (2,3). Planen er en «integrated care pathway» (standardisert behandlingslinje eller tiltaksplan) (4) som definerer mål for de ulike aspektene av terminalomsorg. Når planen brukes for en døende pasient, fungerer den som en avansert sjekkliste der personalet må ta stilling til om hvert enkelt mål for behandling, pleie og omsorg er oppnådd eller ikke. Hvis målet ikke er nådd, må adekvate tiltak settes i verk og effekten dokumenteres (3,5).
LCP ble utviklet i Liverpool på slutten av 1990-tallet (2). Bakgrunnen var et ønske om at hospicefilosofien kunne prege omsorgen for døende også i travle sykehusavdelinger. LCP legger vekt på tett kommunikasjon med pasient og pårørende for å kunne møte deres preferanser og behov. Andre sentrale elementer er seponering av uhensiktsmessige behandlings- og pleietiltak, forutseende planlegging med tanke på symptomer som kan oppstå, god lindring og oppmerksomhet mot psykososiale og åndelige eller eksistensielle behov (3,5). Etter å ha spredd seg lokalt og nasjonalt brukes LCP i dag i 23 land (6).
I 2007 definerte Haraldsplass Diakonale Sykehus (HDS) i Bergen å gi et behandlingstilbud av høy kvalitet til døende pasienter som ett av sine strategiske mål. Sykehuset valgte, som det første i Norge, å ta i bruk LCP. Planen ble innført ved to pilotposter; den ene var sengeposten ved Sunniva senter for lindrende behandling. Siden 2009 har de fleste sengepostene på HDS brukt tiltaksplanen, og fra 2010 også avdelinger ved Haukeland universitetssjukehus (HUS).
For å se om målet om bedre kvalitet i omsorgen for døende ble nådd, er det gjort en gjennomgang av journaldokumentasjonen ved dødsfall før og etter innføring av LCP på flere av postene. Gjennomgangen har vist forbedring av både rutiner og dokumentasjon etter innføring av tiltaksplanen (upubliserte data). I forlengelsen av dette ønsket vi å evaluere personalets erfaringer, med tanke på videre bruk av planen og innføring i nye avdelinger og institusjoner. Disse erfaringene har blitt ytterligere aktualisert etter at medieoppslag knyttet til bruken av LCP i engelske akuttsykehus førte til en granskingsrapport med påfølgende utfasing av LCP i England i løpet av 2014 (7).
Hensikten med denne studien var å undersøke personalets erfaringer med bruk av LCP ved to norske sykehus. For å innhente erfaringer fra mange i personalet gjorde vi først en spørreundersøkelse. Tema fra spørreundersøkelsen ble så utdypet i et fokusgruppeintervju.
Metode
Spørreundersøkelse
Vi utarbeidet og pilottestet et webbasert spørreskjema med ti spørsmål. Spørsmålene var basert på internasjonale erfaringer med innføring og bruk av LCP (8–10). Målet var å få frem mulige endringer i behandling og pleie etter innføring av tiltaksplanen. Flere av spørsmålene ga mulighet for utfyllende kommentarer.
Seks sengeposter på HDS og to på HUS inngikk i undersøkelsen: En palliativ sengeenhet, en overvåkningsavdeling, fem ulike medisinske sengeposter og en døgnpost på kreftavdeling. Avdelingene hadde brukt LCP fra seks måneder til 3,5 år, halvparten i mer enn to år. Hele pleiepersonalet og legegruppen på disse postene (356 personer) fikk i desember 2010 tilsendt en personlig link til spørreundersøkelsen via e-post, med to automatiske påminnelser. Svarene ble analysert med deskriptiv statistikk i programmet SurveyMonkey.
Fokusgruppeintervju
Ut fra resultatene fra spørreundersøkelsen utarbeidet vi en intervjuguide (tabell 1). Deltakerne måtte ha vært pleiepersonell eller LIS-lege på en av de seks aktuelle sengepostene på HDS lengre enn seks måneder i minst halv stilling. På intervjudagen ble deltakerne valgt ut ved loddtrekning, i den grad bemanningen på den enkelte post tillot det.
Intervjuet ble gjort i oktober 2011 i et stille sidebygg til sykehuset. Sykepleier med erfaring fra metoden ledet intervjuet. Hun kjente ingen av deltakerne fra før. Medintervjuer og førsteforfatter noterte stikkord og kom med oppfølgende spørsmål underveis. Intervjuet varte 37 minutter og ble tatt opp på lydbånd. Intervjuerne gjorde en felles oppsummering i etterkant.
Intervjuopptaket ble transkribert av ekstern sekretær som ikke kjente deltakerne. Analysearbeidet ble gjort ut fra metoden til Krueger og Casey (11). Intervjuerne lyttet til opptaket og leste gjennom datamaterialet og notatene flere ganger. Materialet ble inndelt i naturlige, meningsbærende grupper (enheter) og undergrupper (kategorier) ut fra spørsmålene i intervjuet. Til sist ble det strukturert rundt temaer som dukket opp på tvers av spørsmålene.
Ledelsen ved avdelingene hadde på forhånd gitt tillatelse til å gjennomføre spørreundersøkelsen og fokusgruppeintervjuet. Fokusgruppedeltakerne fikk skriftlig orientering om intervjuet og underskrev samtykkeerklæring.
Resultater
Spørreundersøkelse
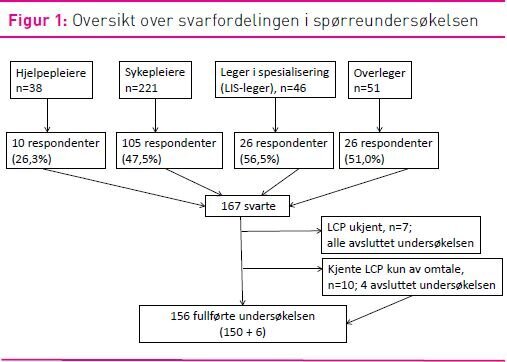
Figur 1 gir en oversikt over deltakerne i spørreundersøkelsen. For en del av spørsmålene er svarene fra hele pleiegruppen, hjelpepleiere og sykepleiere, presentert samlet. For noen av spørsmålene er det bare presentert svar fra sykepleiergruppen fordi svarene fra hjelpepleiergruppen på disse spørsmålene må anses som usikre på grunn av få respondenter og manglende data.
Av dem som kjente til LCP, svarte 89,1 prosent at de hadde brukt tiltaksplanen. En tredjedel av LIS-legene hadde deltatt på undervisning om LCP, mens 3/4 av pleiepersonalet og nesten like mange av overlegene hadde deltatt. I pleiepersonalet oppga 84,9 prosent at de hadde fått opplæring i praktisk bruk av LCP, blant legene 35,5 prosent.
Endret praksis
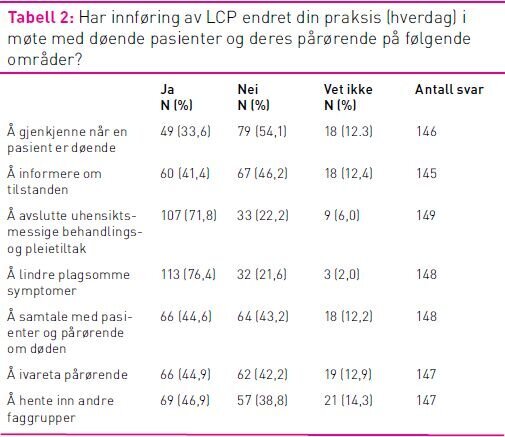
Respondentene ble spurt om innføring av LCP hadde endret deres kliniske praksis på ulike områder. De to områdene der flest svarte bekreftende, var å avslutte uhensiktsmessige behandlings- og pleietiltak og å lindre plagsomme symptomer (Tabell 2). En høy andel av legene, 72,7 prosent av LIS- og 60,9 prosent av overlegene, svarte at de brukte behandlingsalgoritmene for symptomlindring «i stor grad» (12). På spørsmål om det å samtale med pasienter og pårørende om døden hadde endret seg, svarte 52,9 prosent av pleiepersonalet og 26,7 prosent av legene ja. Flest sykepleiere (45,1 prosent) svarte at det å informere om tilstanden var endret, men også en betydelig andel av LIS-legene (40,9 prosent) og overlegene (34,8 prosent) svarte bekreftende på dette. Når det gjaldt ivaretakelse av pårørende, var det også størst endring i pleiegruppen, med ja fra 54,5 prosent. Det å hente inn andre aktuelle faggrupper, som prest, sosionom, fysioterapeut eller palliativt team, var endret for 56,4 prosent av pleiepersonalet etter innføring av LCP, men bare for 27,3 prosent av legene.
I alt 37,2 prosent av sykepleierne og 30,4 prosent av overlegene svarte at det å gjenkjenne når en pasient er døende, var blitt endret etter innføring av LCP. Blant LIS-legene svarte 22,7 prosent ja på dette spørsmålet. Spørreskjemaet ga også mulighet for frie kommentarer: «LCP er et veldig konkret hjelpemiddel som bidrar til at det er lettere for oss å være konkret og presis på alle områder, det blir systematisk og ikke tilfeldig». «LCP gjør at man arbeider mer systematisk, det oppleves positivt.» «Bra hjelpemiddel som nyutdanna.» «Mykje større bevissthet rundt døden som tema.» «Spør nå konsekvent om behov for prest.»
Erfaringer med å bruke LCP
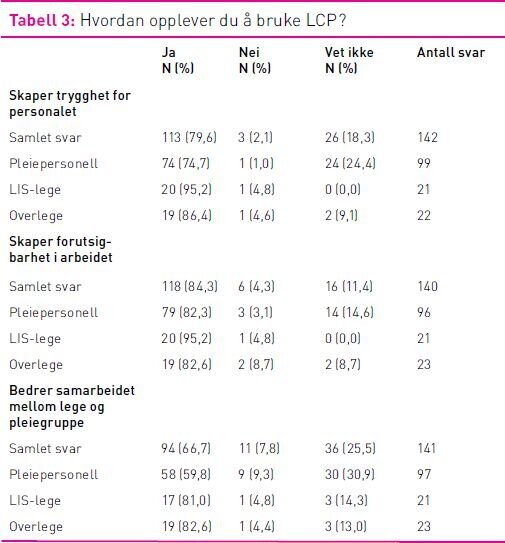
På spørsmål om hvordan de opplevde å bruke LCP, svarte 71,8 prosent av respondentene at LCP bedret dokumentasjonen. Mest positive var overlegene, der 78,3 prosent svarte ja på dette spørsmålet. «(LCP) Forenkler samarbeidet med sykepleierne vesentlig da man har en felles kjent mal.» «Bedrer dokumentasjonen angående konkrete symptom, munnstell og så videre».
Blant LIS-legene svarte 76,2 prosent at LCP opplevdes tidsbesparende: 56,3 prosent av sykepleierne og 45,5 prosent av overlegene svarte det samme. Det var stor enighet om at LCP er lite tidkrevende: 90,0 prosent av LIS-legene, 80,0 prosent av sykepleierne og 71,4 prosent av overlegene svarte ja til dette. Flere erfaringer er presentert i tabell 3.
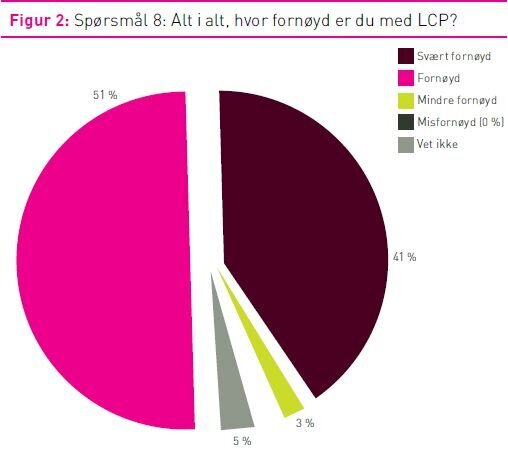
Ett spørsmål omhandlet hvor fornøyd man var med å bruke tiltaksplanen (figur 2). Her var det små forskjeller mellom yrkesgruppene, men LIS-legene utmerket seg ved aller størst tilfredshet med planen: 50,0 prosent «svært fornøyd», 45,5 prosent «fornøyd» og 4,5 prosent «vet ikke».
Samlet sett svarte 94,0 prosent at de ønsket å fortsette med å bruke LCP. På spørsmål om man ønsket endringer i måten LCP ble fulgt opp på i avdelingene, svarte gruppene samlet, 81,4 prosent, at tilgjengelighet til koordinator var god nok. En betydelig andel i hver yrkesgruppe ønsket mer undervisning om LCP: Blant LIS-legene 77,3 prosent, sykepleierne 63,4 prosent og overlegene 52,2 prosent. Cirka halvparten ønsket mer tilbakemelding fra LCP-koordinator, uavhengig av yrkesgruppe: «Undervisning med jevne mellomrom er viktig, spesielt til nye sykepleiere og leger.» «Regelmessig repetisjon og gjennomgang for både pleiere og leger er nødvendig for å opprettholde god bruk!» «Meir konkret evaluering etter bruk.»
Fokusgruppeintervju
Fire av seks mulige sengeposter var representert. De to siste kunne ikke avse personell. Fokusgruppen besto av fire sykepleiere og en LIS-lege, fra ulike avdelinger og aldersgrupper og med ulik fartstid i sykehuset. Alle var etniske nordmenn. Deltakerne var alle aktive og engasjerte, og gruppedynamikken opplevdes som god.
I analysearbeidet fant vi tre framtredende hovedtema fra samtalen: Beredskap, bevisstgjøring og beslutning. Disse temaene kom frem fra alle deltakerne.
Beredskap
Deltakerne uttrykte at de var fornøyd med LCP og hadde gode erfaringer med å bruke planen. De fant den oversiktlig, konkret og enkel å følge: «Det er et veldig trygt verktøy for sykepleierne. Vi vet hva vi skal gjøre når ulike problemer oppstår fordi at det er veldig konkret å følge.» «Det setter litt ramme på hele situasjonen.»
I pleiegruppen opplevde de at LCP skapte rask oversikt over hva som var gjort og hvem som var involvert. Behandling og pleie ble mindre tilfeldig, og ordinasjoner mer entydige enn før: «Jeg syns det har gjort det litt mindre skummelt, at det er litt lettere å forholde seg til pasienten og til pårørende i en situasjon som egentlig ellers er ganske vanskelig.»
Bevisstgjøring
Flere av deltakerne i fokusgruppen sa at de gjennom innføring og bruk av LCP hadde fått bedre innsikt i lindrende behandling, og derved økt kompetanse i terminalomsorg. På den palliative sengeenheten skapte LCP først og fremst trygghet for nyansatte og vikarer. Følgende sitater belyser endret praksis etter innføring av LCP: «Jeg føler i hvert fall det etter vi fikk LCP, at folk dør ikke med antibiotika som henger oppe, for sånn følte jeg det var før.» «Så føler jeg at vi i en travel hverdag blir flinkere og mer omsorgsfulle akkurat med den som er på LCP. En skulle jo gjerne gitt det til alle andre også.»
Endret prioritering og tidsbruk kom også frem: «Selv om vi kanskje ikke har mer tid, så bruker vi mer tid. Vi er mye flinkere med munnstell og alle sånne ting som vi sikkert egentlig skulle vært flinkere med til dagen.»
«Du er inne og snakker med pasienten eller pårørende og da ser du jo på en måte de punktene, om det er noen plager eller om det er fredelig.»
Intervjudeltakerne ga alle uttrykk for at kommunikasjon med døende pasienter og deres pårørende opplevdes utfordrende. Samtidig hadde LCP gjort kommunikasjonen både bedre og lettere, fordi avdelingen nå hadde en felles holdning og ting var mer avklart. Flere ga uttrykk for endrete holdninger og endret fokus i behandling og pleie etter innføring av LCP: «Mer verdig.» «Konsentrert om det som er viktig.» «Mindre detaljfokus på observasjoner.»
Beslutning
Å ta beslutningen om at en pasient er døende, og å holde fast ved den, var et tilbakevendende tema under intervjuet. Beslutningsprosessen opplevdes utfordrende og krevende, spesielt relatert til ikke-kreftpasienter og informasjon til pårørende: «Ja, bestemme seg, nå er vi kommet hit. Det er ikke alltid så lett. Vi har alltid mål om at nå skal du bli frisk igjen. Vi gjør jo alt vi kan for det også, så det er på en måte litt å gi seg for oss da.»
Både bistand fra det palliative teamet, som i større grad er vant til slike situasjoner, og tverrfaglighet i vurderingene ble framhevet som viktig støtte. Pleierne beskrev at de ofte vurderte pasientene som døende tidligere enn legene, og begrunnet det med at de så pasientene kontinuerlig gjennom hele døgnet. De ønsket å bli lyttet til, men forsto at det var legene som satt med avgjørelsen.
Flere utfordringer ble tydeliggjort i forhold til diagnose og høy alder: «De fleste vet jo at kreft, det kan du godt dø av, men det er ikke alle som tenker at du kan dø av hjertesvikt». «Og så er det veldig mange gamle som har vært utrolig syke mange ganger og kviknet til igjen og det er jo vanskelig å vite hva som skal skje denne gangen, da de ble beskrevet som like dårlig for to måneder siden.»
Deltakerne var opptatt av å ta seg tid til de pårørende. Pårørende kan ha behov for gjentatte samtaler der det tydelig formidles at det er legene som til sjuende og sist har ansvaret for beslutningene som skal tas. De kan også trenge ulik tid for å forsone seg med situasjonen.
Diskusjon
Formålet med denne artikkelen er å dele erfaringer personale i to norske sykehus har gjort med bruk av tiltaksplanen LCP. Spørreundersøkelsen viste høy tilfredshet med bruk av planen. Gjennom bruk av LCP hadde personalet blitt mer bevisste på å avslutte uhensiktsmessige tiltak og å gi god symptomlindring. Planen hadde bidratt til bedre struktur i forhold til kommunikasjonen med pasienter og pårørende. Over 90 prosent av respondentene ønsket å fortsette med å bruke LCP. Det utdypende fokusgruppeintervjuet viste at LCP hadde styrket handlingsberedskapen og skapt større bevissthet i forhold til god ivaretakelse ved livets slutt. Utfordringene relatert til å ta beslutningen om når en pasient er døende, syntes i mindre grad endret etter å ha innført tiltaksplanen. Samlet viser resultatene at LCP har bidratt til å styrke palliativ tankegang og kultur på avdelingene, noe som samsvarer med resultater fra andre studier (10, 13–16).
Selv om Nasjonalt handlingsprogram for palliasjon anbefaler bruk av en tiltaksplan for døende, er dette ikke et krav (17). Det er opp til den enkelte institusjon hvordan man velger å organisere omsorgen ved livets slutt. Både ved HDS og HUS var det ansatte med et engasjement for palliasjon som tok initiativ til å innføre LCP, etter hvert støttet av en lokal prosjektsykepleier. Alle postene som deltok i undersøkelsen, hadde valgt å implementere LCP som en del av avdelingens vanlige rutine etter en pilot-/prøveperiode. Spørreundersøkelsen tok utgangspunkt i denne praksissituasjonen og søkte å få frem personalets erfaringer med å bruke LCP, mer enn en utforskende vurdering av selve planen.
Etter at vår undersøkelse ble gjennomført, ble LCP gjenstand for en rekke kritiske medieoppslag i England (18). Kritikken rettet seg mot bruk av planen i engelske akuttsykehus. Det kom frem tilfeller der LCP var blitt brukt sjablongmessig uten individuell tilpasning, eller til pasienter som ikke var døende. På bakgrunn av medieoppslagene besluttet den engelske omsorgsministeren å sette ned et utvalg for å utarbeide en uavhengig granskingsrapport om bruk av LCP i engelske akuttsykehus. Rapporten (Neuberger-rapporten) ble publisert sommeren 2013 (7). Den slo fast at LCP bygger på de beste faglige og etiske prinsipper, og at når planen brukes etter hensikten, får pasientene en god og fredfull død. Men rapporten dokumenterte også tilfeller med bruk av LCP som hadde resultert i dårlig ivaretakelse av døende pasienter. Dette gjaldt særlig der behandling og pleie i utgangspunktet holdt lav kvalitet (7).
Neuberger-rapporten kom med en rekke anbefalinger for bedre å ivareta av døende pasienter i engelske akuttsykehus. De fleste anbefalingene er ikke spesifikt knyttet til LCP, men angår kommunikasjon, kompetanse og organisering av omsorgen ved livets slutt (7). Samtidig ble det bestemt at LCP som sådan skulle fases ut i England i løpet av våren 2014. Dette har ikke skjedd uten protester – mange sykehus har rapportert at de nå står uten kvalitetsverktøy for omsorg til døende (19–21).
Noen av momentene fra diskusjonene i England kom også frem i vår studie. I fokusgruppeintervjuet kom det frem utfordringer knyttet til å kjenne igjen når pasienten er døende, som er en forutsetning for å kunne ta LCP i bruk. Dette kan henge sammen med at det ikke finnes noen entydig definisjon av når terminalfasen eller dødsfasen starter (22). Prognostisering og vurdering er vanskelig og krever erfaring (23,24), og det kan være vanskelig å skille mellom en akutt syk og en døende pasient (25). Flere studier har også vist at forløpet av andre kroniske sykdommer er vanskeligere å prognostisere enn kreft (26–28), samt at helsepersonell generelt er for optimistiske med tanke på overlevelse (26).
Utfordringene knyttet til å erkjenne at pasienten er døende, kan også henge sammen med for sterk betoning av kurativ og livsforlengende behandling og manglende villighet til å skifte behandlingsfokus (27,29,30). Her kan tverrfaglige diskusjoner og involvering av palliativt team være til hjelp. Et problem som kom frem i Neuberger-rapporten, var den dårlige tilgangen til spesialisert palliativ kompetanse. Muligheten for å hente inn «second opinion» bør alltid være til stede når man ønsker å bruke en tiltaksplan for omsorg til døende.
Respodentene i vår undersøkelse var overveldende positive til LCP. Som allerede nevnt, var de ansatt på sengeposter der de ansatte hadde tatt et aktivt valg om å bruke LCP. Vi burde kanskje også ha tatt med personale fra en post som hadde valgt å slutte med LCP etter en prøveperiode, men vi hadde ingen slik post ved våre to sykehus. Vi kan heller ikke se bort fra at måten spørsmålene ble stilt på, kan ha påvirket resultatene. En tredje mulighet er at de deltakende postene hadde en omsorgsfilosofi som lå nær opp til hospicefilosofien og den helhetlige omsorgen som LCP søker å formidle. I den forbindelse er det interessant å observere at endringene som bruk av LCP hadde medført, klarest kom til uttrykk fra generelle medisinske poster.
Erfaringene fra England understreker viktigheten av en grundig implementeringsprosess for LCP (7), noe som også kom frem i vår studie. Basert på en gjennomgang av 58 publiserte studier om LCP, har en gruppe fra Nord-Irland identifisert viktige nøkkelfaktorer som de mener er avgjørende for en vellykket implementering: En dedikert tilrettelegger, utdanning og opplæring av helsepersonell som skal bruke planen, revisjon og tilbakemelding («audit and feedback»), en god organisasjonskultur, tilstrekkelige ressurser og støtte fra sentrale ledere (31). I Norge må alle brukersteder registrere seg før planen tas i bruk, og dokumentere ledelsesforankring, ansvarlig lege, lokal pådriver eller kontaktperson, tilknytning til palliativt fagmiljø og plan for opplæring og videre oppfølging av brukerstedet (5). På denne måten håper vi å forebygge problemer knyttet til dårlig implementering.
Begrensninger ved vår studie er først og fremst den relativt lave svarprosenten. Ut over yrkesgruppe vet vi lite om dem som ikke deltok i undersøkelsen. I legegruppen svarte over 50 prosent, noe som er akseptabelt, mens svarprosenten var lavere i pleiegruppen. Den klare tendensen i svarene og bekreftelsen og underbyggingen fra fokusgruppeintervjuet styrker likevel tilliten til funnene.
Medintervjuer i fokusgruppen hadde fulgt opp avdelingene i forhold til tiltaksplanen. Dette kan ha påvirket resultatene, selv om en annen person ledet intervjuet.
Konklusjon
Denne studien av personalets erfaringer viser at bruk av LCP har skapt en styrket beredskap og en økt bevissthet i omsorgen for døende og deres pårørende. Over 90 prosent av respondentene ønsket å fortsette med bruk av tiltaksplanen. Samtidig opplevde personalet det fortsatt utfordrende å vurdere når en pasient er døende, og dermed ta beslutningen om overgang til terminal pleie og iverksetting av LCP. Tettere samarbeid med sykehusenes palliative team, pasientnær undervisning og opplæring fra erfarne kolleger kan styrke vurderingskompetansen.
Takk til personalet som deltok i spørreundersøkelsen og fokusgruppeintervjuet, og til avdelings- og klinikkledelse som stilte seg positive til studien. Prosjektet har fått støtte fra Helse Vest RHF, Haraldsplass Diakonale Sykehus og Den norske legeforenings fond for pasientsikkerhet og kvalitetsforbedring.
Referanser
1. Statistisk sentralbyrå. www.ssb.no (Nedlastet 30.12.2014).
2. Ellershaw J, Foster A, Murphy D, Shea T, Overill S. Developing an integrated care pathway for the dying patient. Eur J Palliat Care 1997;4:203–7.
3. Ellershaw J, Wilkinson S (eds). Care of the dying: A pathway to excellence. Second edition. Oxford University Press, Oxford. 2011.
4. Biringer E, Klausen OG, Lærum BN, Hartveit M, Vanhaecht K. Betre kvalitet med behandlingsliner. Sykepleien 2013;101:62–4.
5. Kompetansesenter i lindrande behandling Helseregion Vest. Liverpool Care Pathway. Tilgjengelig fra: http://www.helse-bergen.no (Nedlastet 30.12.2014).
6. Ellershaw J, Fürst CJ, Lunder U, Boughey M, Eychmüller S, Hannam S et al. Care of the dying and the LCP in England: an international perspective. Eur J Palliat Care 2013;20:120–3.
7. Neuberger J, Aaronovitch D, Bonser T, Charlesworth-Smith D, Cox D, Guthrie C et al. More care, less pathway: a review of the Liverpool Care Pathway. Department of Health, London. 2013.
8. Gambles M, Stirzaker S, Jack BA, Ellershaw JE. The Liverpool Care Pathway in hospice: an exploratory study of doctor and nurse perception. Int J Palliat Nurs 2006;12:414–21.
9. Jack BA, Gambles M, Murphy D, Ellershaw JE. Nurses’ perception of the Liverpool Care Pathway for the dying patient in the acute hospital setting. Int J Palliat Nurs 2003;9:375–81.
10. Veerbeek L, van Zuylen L, Swart SJ, van der Maas PJ, de Vogel-Voogt E, van der Rijt CCD et al. The effect of the Liverpool Care Pathway for the dying: a multi-centre study. Palliat Med 2008;22:145–51.
11. Krueger RA, Casey MA. Focus groups. A practical guide for applied research. 4th edition. SAGE Publications, California. 2009.
12. Kompetansesenter i lindrande behandling Helseregion Vest. Medikamentskrin voksne. Tilgjengelig fra: http://www.helse-bergen.no(Nedlastet 30.12.2014).
13. O’Hara T. Nurses’views on using the Liverpool Care Pathway in an acute hospital setting. Int J Palliat Nurs 2011,17:239–44.
14. Anderson A, Chojnacka I. Benefits of using the Liverpool Care Pathway in end of life care. Nurs Stand 2012;26:42–50.
15. Boyd K, Murray S. Using end of life care pathways for the last hour or days of life. BMJ 2012;345:e7718.
16. Paulsen SR, Elvestuen IL, Edler-Woll TM, Andersson AM, Abrahamsen J. Kvalitetssikrer omsorg til døende. Sykepleien 2014;102:58–61.
17. Helsedirektoratet. Nasjonalt handlingsprogram for palliasjon i kreftomsorgen. 2007, revidert 2013. IS-2101. Tilgjengelig fra: http://helsedirektoratet.no (Nedlastet 30.12.2014).
18. Mail Online. Tilgjengelig fra: http://www.dailymail.co.uk (Nedlastet 30.12.2014).
19. Regnard C. Blaming care pathway ‘like blaming Highway Code’. Tilgjengelig fra: http://www.bbc.com (Nedlastet 30.12.2014).
20. The Telegraph. Tilgjengelig fra: http://www.telegraph.co.uk (Nedlastet 30.12.2014).
21. Chinthapalli K. The birth and death of the Liverpool care pathway. BMJ 2013;347:f4669.
22. Rogg L Graugaard PK, Loge JH. Physicians› interpretation of the prognostic term «terminal»: a survey among Norwegian physicians. Palliat Support Care 2006;4:273-8.
23. Eychmüller S, Costantini M, Domeisen F. OPCARE9 work package 1 – signs and symptoms of approaching death. Eur J Palliat Care 2012;19:20–3.
24. Al-Qurainy R, Collins E, Feuer D. Dying in an acute hospital setting: the challenges and solutions. Int J Clin Pract 2009;63:508–15.
25. Bloomer MJ, Endacott R, O’Connor M, Cross W. The ‘dis-ease’of dying: Challenges in nursing care of the dying in the acute hospital setting. A qualitative observational study. Palliat Med 2013;27:757–64.
26. Potin D, Jordan N. Issues in prognostication for hospital specialist palliative care doctors and nurses: A qualitative inquiry. Palliat Med 2013;27:165–71.
27. Boyd K, Murray SA. Recognising and managing key transitions in end of life care. BMJ 2010;341:649–52.
28. Ellershaw J, Ward C. Care of the dying patient: the last hours or days of life. BMJ 2003;326:30–34.
29. Veerbeek L, van Zuylen L, Swart SJ, Jongeneel G, van der Maas PJ, van der Heide A. Does recognition of the dying phase have an effect on the use of medical interventions? J Palliat Care 2008;24:94–9.
30. Helsedirektoratet. Beslutningsprosesser ved begrensning av livsforlengende behandling. 2009, revidert 2013. IS-2091. Tilgjengelig fra: http://helsedirektoratet.no (Nedlastet 30.12.2014).
31. McConnell T, O’Halloran P, Porter S, Donnelly M. Systematic realist review of key factors affecting the successful implementation and sustainability of the Liverpool care pathway for the dying patient. Worldviews Evid Based Nurs 2013;10:218–37.





























0 Kommentarer