Personsentrert miljøbehandling skal styrke pasientautonomien i spesialisthelsetjenesten

Et kurs som er utviklet ved Blakstad sykehus, har som mål å øke helsepersonells bevissthet rundt hvordan de utøver miljøbehandling.
Fra 2020 til 2022 utarbeidet en tverrfaglig arbeidsgruppe ved Blakstad sykehus et grunnlagsdokument for miljøbehandling. Det førte til at et todagers grunnkurs med søkelys på personsentrert tilnærming ble utarbeidet for spesialisthelsetjenesten. Kurset tar sikte på å forbedre behandlingen av pasienter med komplekse psykiske helseutfordringer gjennom bedre forståelse og bruk av miljøbehandling.
Grunnlagsdokumentet for miljøbehandling er beskrevet i en tidligere fagartikkel (1). Det består av sju moduler og tar utgangspunkt i en personsentrert tilnærming fremfor en diagnosefokusert tilnærming. Verdiforankring og grunnleggende holdninger fungerer som en rød tråd gjennom kurset. Kursets læringsmål bygger på kjerneferdigheter innen kunnskapsbasert miljøbehandling (2).
Kurset gjennomføres i tillegg til månedlige kurs i det nasjonale opplæringsprogrammet MAP – møte med aggresjonsproblematikk (1, 4). Selv om kurset primært har vært et tilbud innenfor Vestre Viken HF, har andre helseforetak benyttet seg av gjesteplasser. Etter rundt 20 gjennomførte kurs har deltakerne gitt læringsutbyttene karakteren 9 i snitt på en skala fra 0–10, der 10 er toppskår.
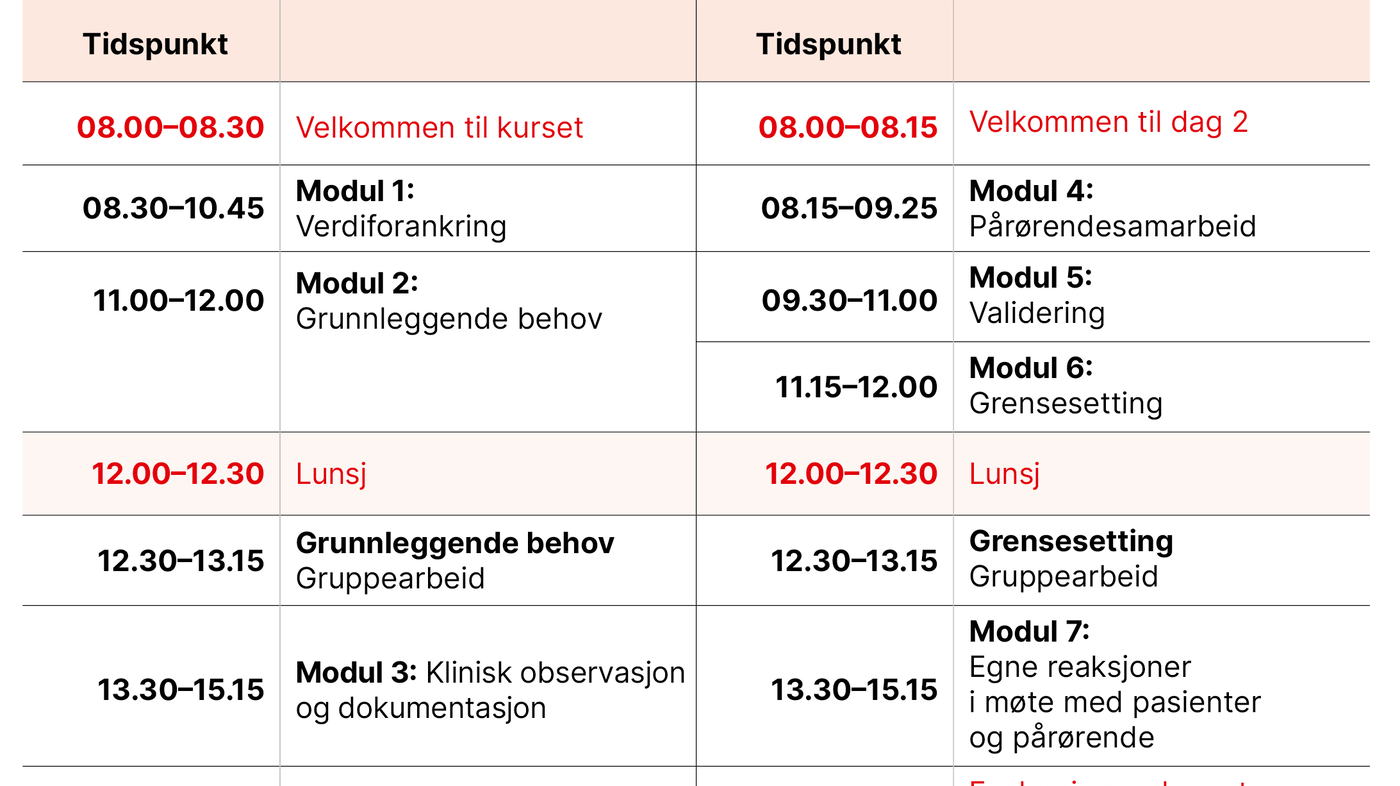
Flere fagforeninger har godkjent kurset som et 15-timerskurs, og kurset vant også posterprisen på den nasjonale sykepleierkonferansen om psykisk helse og rus i 2023. I denne artikkelen gjennomgår vi temaene i kurset, kunnskapsgrunnlaget og de pedagogiske virkemidlene. Tabell 1 viser kursprogrammet.
Hva er betydningen av trygghet og tilhørighet?
Alle mennesker har grunnleggende behov, slik som behov for søvn, aktivitet og ernæring. Behovene påvirker vårt indre følelsesliv. Blir ikke behovene møtt, går det utover helsetilstanden vår (5).
Kursmodulen om grunnleggende behov handler om søvn, aktivitet og ernæring. Den går spesielt inn på hvordan helsepersonell kan møte pasientenes behov for trygghet og tilhørighet. Det emosjonelle klimaet i en døgnseksjon, også kjent som postatmosfæren, er sammen med en traumebevisst tilnærming viktig i denne sammenhengen (6, 7).
Modulen tar videre opp temaet sanseintegrasjon, som handler om menneskets evne til å behandle informasjonen hjernen mottar fra sansene (8). Pasienter kan ha hyper- eller hyposensitivitet for ulike stimuli på grunn av stress og kognitive, perseptuelle og følelsesmessige utfordringer. Modulen avslutter med temaet psykoedukasjon.
Både postatmosfæren, traumebevisst tilnærming og sanseintegrasjon er i ulik grad forbundet med mindre bruk av tvangsmidler, økt trygghet og tilfredshet – og bedre behandlingsresultater (6–8). Psykoedukasjon har vist seg å bidra til redusert symptomtrykk og bedre funksjon over tid hos pasienten (9).
Terapeutiske relasjoner og kommunikasjon er sammenvevd
Terapeutisk relasjon og kommunikasjon mellom helsepersonell og pasienten henger tett sammen og er grunnleggende for vellykket døgnbehandling (2, 10, 11). For å kunne møte pasientenes behov må helsepersonell øve på hva de sier og gjør (handling) og hvordan de sier og gjør det de gjør (holdning).
Holdninger viser til en verdiforankring som skal gjelde for all samhandling utført ved sykehuset (1). Handlinger omhandler spesifikke intervensjoner med tiltenkt intensjon og resultat, jamfør refleksjonsmodellen for kommunikasjon i MAP (4).
Kurset går nærmere inn på holdninger og handlinger ved tre relasjonelle ferdigheter: verdisamtalen, validering og grensesetting. Felles for disse er at de gir helsepersonell muligheten til å øve på konkrete måter å møte pasienter på. De tre ferdighetene utfyller hverandre, slik at dialogen kan tilpasses pasientens behov og samhandlingsstrategi.
Verdisamtalen: Hva er viktig for deg?
Kurset viser hvordan helsepersonell sammen med pasienten kan undersøke hva som er viktig for hen, hvilke handlinger som tar hen i retning av det som er viktig – og hvilke tanker, følelser og handlinger som tar hen vekk fra det som er viktig.
Hensikten er å hjelpe pasienten med å styrke motivasjon og eierskap til å handle i tråd med egne verdier og synliggjøre hindrene som oppstår underveis. Arbeidet med pasientens verdier kan gi retning for behandlingen og styrke samarbeidet mellom pasient og helsepersonell (3, 12–14). Kurset introduserer verdikrysset som et nyttig verktøy i en verdisamtale (se figur 1).
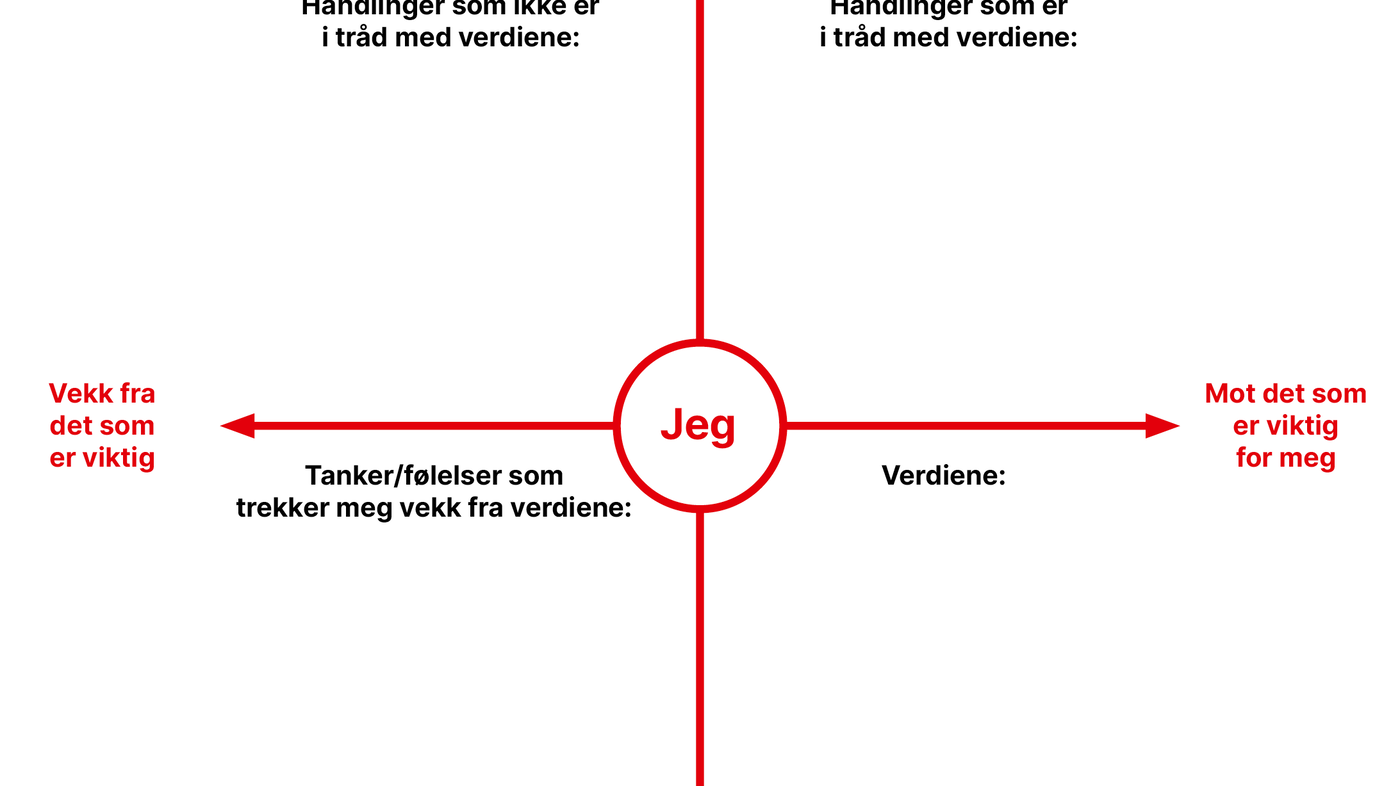
Verdisamtalen er utviklet innenfor basal eksponeringsterapi (BET) (14), mens verdikrysset bygger på ACT Matrix, som er et verktøy innenfor aksept- og forpliktelsesterapi (15). Et eksempel på en verdisamtale er beskrevet i artikkelen «Bedre kommunikasjonsferdigheter kan forebygge vold og trusler» (16).
Verdisamtalen kan hjelpe til med å finne motvekten til handlinger drevet av automatikk og unngåelse, særlig i møte med mennesker som er fanget i destruktive handlingsmønstre (13–16).
Validering og grensetting er grunnleggende
Validering er en grunnleggende ferdighet i mange tilnærminger, blant annet motiverende intervju (MI), basal eksponeringsterapi (BET), dialektisk atferdsterapi (DBT) og mentaliseringsbasert terapi (MBT) (12, 14, 17, 18). Å validere handler om å anerkjenne den andres tanker og følelser som gyldige og formidle at «jeg ser deg».
Ferdigheten krever både å kunne tone seg inn på pasientens indre liv, skille pasientens opplevelse fra sin egen som helsepersonell – og ha ord til å kunne beskrive hva pasienten antakelig opplever (14). Validering kan være relasjons- og alliansebyggende og føre til bedre følelsesregulering og mer positive opplevelser (14, 19, 20).
Grensesetting handler om å tydeliggjøre atferd som bryter med reglene som er ansett som nødvendige for å ivareta et terapeutisk miljø. Hensikten er å informere om spillereglene alle må forholde seg til og dermed styrke pasientens evne til å justere sine handlinger i møte med samfunnets krav og forventninger (16, 21).
Når grenser blir satt på en autoritær måte, kan pasienter ofte reagere med aggresjon (22). For å fremme at pasienten følger fellesreglene, bevare den terapeutiske relasjonen og redusere aggresjon må grensesetting utføres på en empatisk, rettferdig, respektfull og konsekvent måte (4, 22).
Grensesetting krever en koordinert tilnærming i personalgruppen og en kontinuerlig refleksjon rundt hvilke regler som er nødvendige. Modulen går inn på hvordan helsepersonell kan sette grenser ved å forsøke å trekke pasienten ut av situasjonen, orientere om problematisk atferd, veilede om konsekvenser og markere regler som gjelder for alle.
Klinisk dokumentasjon øker faglig bevissthet
Dokumentasjon er et verktøy for samhandling med pasienten og en faglig bevisstgjørende del av miljøbehandlernes arbeid (23, 24). Mens helsepersonell har flere virkemidler tilgjengelig når de videreformidler informasjon muntlig, må skriftlig dokumentasjon og informasjonsformidling være mer presis og tydelig for at leseren skal forstå budskapet (23).
Skriftlig dokumentasjon av arbeidet vil dermed kunne øke helsepersonells faglige bevissthet. Likevel er dokumentasjonen innen psykisk helsevern ofte preget av vage skildringer, varierende begrepsbruk og irrelevant informasjon (23). Ofte mangler beskrivelser av miljøterapeutiske tiltak og hvordan helsepersonell jobber relasjonelt med pasienten (11).
Å involvere pasienten i behandlingsplanlegging og dokumentasjon kan gi pasienten økt innflytelse og forutsigbarhet, bidra til å oppklare misforståelser og fremme refleksjon, læring og mestring (24). Hvordan helsepersonell forstår situasjonen, blir dermed ikke stående som den eneste sannheten.
Modulen trekker frem hvordan miljøbehandlere kan gi plass til pasientperspektivet. I tillegg tar modulen for seg hvordan dokumentasjonen kan spisses og få et faglig løft ved å beskrive en aktuell situasjon, hvilken intervensjon personalet velger og hvilken respons pasienten viser på intervensjonen (25). Slik kan man forsterke intervensjoner som har ønsket effekt – og redusere ineffektive eller uhensiktsmessige tilnærminger.
Pårørendesamarbeid bidrar til bedre behandling
Systematisk pårørendeinvolvering kan forebygge forverring og gi pasienter en opplevelse av å bli bedre forstått av sine nærmeste (26, 27). Samtidig er praksisen ofte lite strukturert (28). Helsepersonell kan særlig oppleve taushetsplikten som et hinder. Modulen har derfor søkelys på pårørendes ulike roller og rettigheter.
Ved å bruke film inviterer kursholderne deltakerne til å reflektere rundt hvordan helsepersonell kan involvere og ivareta pårørende. Det gjør de gjennom å gi generell informasjon, etterspørre pårørendes kunnskap og validere deres opplevelser og behov. Modulen bygger på prosjektet «Bedre pårørendesamarbeid», som også Vestre Viken FH er en del av (29).
I møte med pasienter og pårørende får helsepersonell ulike reaksjoner som kan påvirke den terapeutiske relasjonen og behandlingseffekten (30, 31). Blant annet kan pasientens tidligere livserfaringer vekke ulike følelser og væremåter i møte med helsepersonell. Vi snakker om såkalte overføringsreaksjoner (31).
Tilsvarende kan motoverføringer vekkes hos miljøbehandlere. For eksempel kan en medarbeider kjenne på ubehag fordi en pasient minner hen om en lærer som var uforutsigbar og oppfarende. Å handle ubevisst på motoverføringer, for eksempel ved å være avvisende, kan få alvorlige konsekvenser for pasienten (30). Modulen tar for seg relasjonsarbeid og samspill og hvordan helsepersonell kan jobbe for å identifisere egne reaksjoner og effekt på behandlingen.
Deltakerne får et felles språk
Kursholderne representerer flere profesjoner og fagområder. Det er for å sikre at relevante, tverrfaglige perspektiver blir formidlet. Kontinuitet og kvalitet i opplæringen ivaretas ved at en kurskoordinator, i dette tilfellet medforfatter Trude Cecilie Vesthaug Jensen, har ansvaret for gjennomføringen av alle kurs.
Kurset tar i bruk forskjellige pedagogiske virkemidler med mål om at deltakerne skal ha et størst mulig læringsutbytte (32). Modulene starter med en presentasjon av teorigrunnlaget. Kursholderne knytter teori og praksis sammen, og de inviterer deltakerne inn i en aktiv dialog.
Dialogen skal gi deltakerne en felles forståelse og et felles språk som setter hverdagen deres inn i en faglig kontekst. Teorigjennomgangen følges opp med demonstrasjon og refleksjon rundt filmer som kursholderne har laget med økonomisk støtte fra Marie Lysnes stiftelse.
Slik skal deltakerne kunne se og gjenkjenne terapeutiske verktøy og øke bevisstheten rundt egen praksis. For å bevisstgjøre deltakerne på hvordan de benytter seg av terapeutiske intervensjoner i miljøbehandling, er det lagt inn ferdighetstrening i modulene validering og grensesetting.
For å ta steget videre fra å snakke om verdier til hvordan verdiene blir synlige på handlingsnivå, inviteres deltakerne gjennomgående til å snakke handlingsspråk (13). En deltaker kan for eksempel si: «Når vi møter pasienter, skal vi være likeverdige og empatiske.»
Kursholderen vil følge opp utsagnet med: «Hva gjør en miljøbehandler når hen opptrer empatisk og likeverdig? Hvilke konkrete handlinger kan dere observere?»
Dialogen om for eksempel likeverd konkretiseres i handlinger. Deltakeren tenker seg om og svarer: «Miljøbehandleren setter seg ned sammen med pasienten i stedet for å bli stående og er obs på å snakke hverdagsspråk i stedet for å bruke fagspråk.» Slik skal kurset forberede deltakerne på en klinisk hverdag der de har økt bevissthet om hvordan de handler i tråd med organisasjonens verdier.
Avslutning
Sykehuset jobber nå med å utarbeide implementeringspakker knyttet til både kursmodulene og temaer som ikke fikk plass på kurset. Pakkene vil bestå av en teoridel, kliniske verktøy, scenarioer for ferdighetstrening, demonstrasjonsfilmer for refleksjon og vurderingskriterier til bruk i kompetanseplaner.
For å fremme implementering i praksis vil ressurspersoner få opplæring, og seksjonene vil etablere implementeringsteam. Implementeringsarbeidet skal evalueres regelmessig, slik at man kan følge med på utviklingen av implementeringen i seksjonene.
Forfatterne oppgir ingen interessekonflikter.























0 Kommentarer