Bedre kommunikasjonsferdigheter kan forebygge vold og trusler

Det er utfordrende å opprettholde relasjonen til en pasient som skaper usikkerhet og redsel. Gode intervensjoner kan forebygge voldsepisoder og hjelpe pasienten med å regulere seg selv.
Vold og trusler er en utfordring for relasjonen mellom pasienter og helsepersonell i alle typer helsearbeid. Slik spesielt utfordrende atferd kan forebygges med en kombinasjon av kontekstuell forståelse og spesifikke intervensjoner som styrker alliansen mellom pasienten og helsepersonellet og pasientens evne til selvregulering. Helsepersonell som arbeider med aggresjonsproblematikk, kan dra nytte av kommunikasjonsferdigheter utviklet innen den miljøterapeutiske behandlingsmodellen Basal eksponeringsterapi.
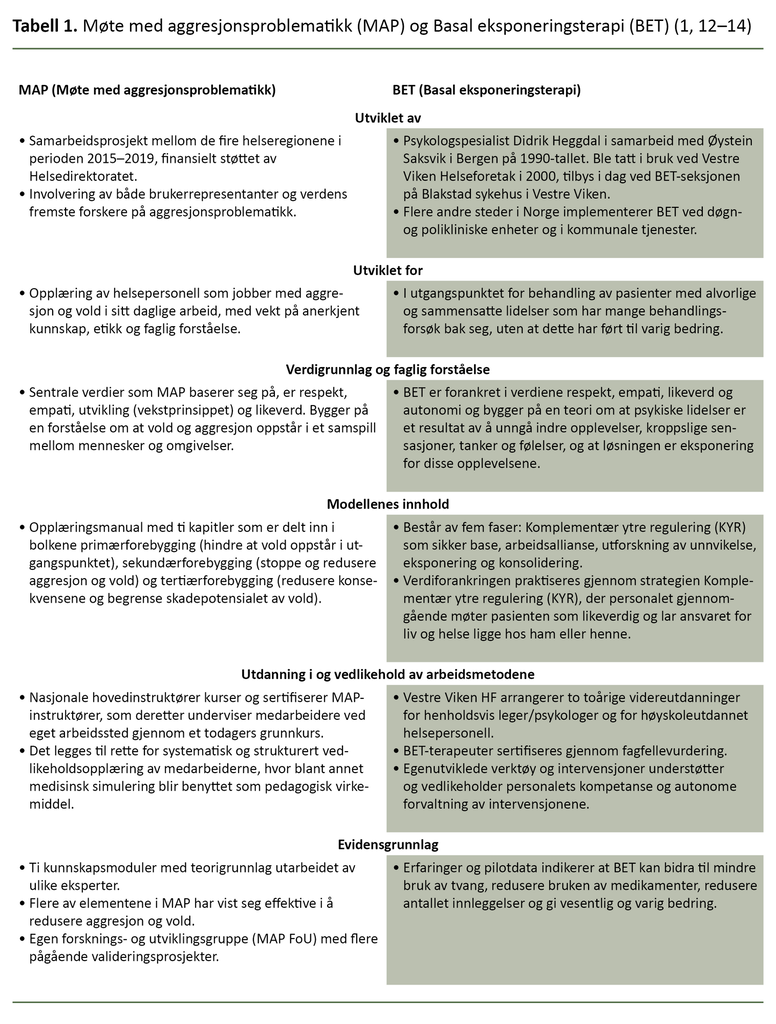
Både behandlingsmodellen Basal eksponeringsterapi (BET) (1) og det teoretiske og kliniske rammeverket Møte med aggresjonsproblematikk (MAP) (2) er utviklet for å møte spesielt utfordrende atferd, deriblant selvskading, suicidal atferd, aggresjon og vold.
BET er en strukturert psykoterapeutisk og miljøterapeutisk behandlingsmodell, mens MAP er et teoretisk og klinisk rammeverk der forskjellige terapeutiske tilnærminger kan anvendes. MAP er anbefalt av Helse- og omsorgsdepartementet og Helsedirektoratet (3, 4). BET har blitt berømmet av Verdens helseorganisasjon, FN og TvangsForsk for å redusere tvangsbruk og fremme menneskerettigheter og recovery (5–7).
Tilnærmingene har verdiene empati, respekt og likeverd til felles. En sentral oppgave for personalet, særlig innen psykisk helsearbeid, er å skape en terapeutisk relasjon og arbeidsallianse rundt behandlingen. Brukermedvirkning og pasientens selvbestemmelse settes høyt i både MAP og BET, også der pasienten viser sterke følelsesuttrykk (8–10). I begge tilnærmingene går man ut fra at bekreftelse av de underliggende følelsene vil kunne forebygge atferdsforstyrrelser (8, 10, 11). Se tabell 1.
Pasienten får hjelp til selvregulering
Vi har valgt fire sentrale BET-intervensjoner og beskriver hvordan intervensjonene kan brukes innenfor rammen av MAP-modellen. Disse blir presentert i egne faktabokser gjennom artikkelen. For å gjøre det så klinisk nært som mulig bygger vi eksemplene rundt en fiktiv case:
Ola er innlagt på en lukket akuttpost innen psykisk helsevern. Han har gjennom årene gjort seg mange erfaringer med tilbud på ulike nivåer av helsetjenesten, og møtt mange forskjellige helsepersonell.
Helsevesenet har forstått og håndtert Olas problemer på ulike måter. Han har fått en rekke medisiner, og ulike råd om hvordan han best kan løse sine utfordringer.
Det har hopet seg opp med negative erfaringer i privatlivet. Ola er trøtt og lei av alt som har med helsevesenet å gjøre. Han blir lett sint og truer og slår når han føler seg krenket. De gangene han har blitt aggressiv, har han opplevd at personalet ble redde for ham.
Det er utfordrende å skulle opprettholde relasjonen til en pasient som skaper usikkerhet og redsel. Det er lett å se Ola som en vanskelig pasient i stedet for et menneske som har det vanskelig. Samhandlingen kan da fort komme inn i en eskalerende spiral av helsepersonellets gjentakende kontrolltiltak og pasientens aggressive motreaksjoner (15).
For å motvirke dette vil vi presentere intervensjoner som vi tenker kan bidra til å fremme pasientens evne til funksjonell selvregulering og forebygge voldsepisoder. Dialogene som eksemplifiserer de valgte intervensjonene, er nedstrippet og kun ment å illustrere anvendelsen på prinsippnivå. I praksis vil samtalene kunne være lengre, mer komplekse og i all hovedsak være rettet mot det relasjonelle møtet med et menneske i en smertefull situasjon.
Samtalen forebygger eskalering
Det er onsdag formiddag og Ola skal få depotmedisin med antipsykotika. Mange ganger før har personalet sagt til ham: «Denne medisinen er viktig for at du skal bli bedre» eller «Vi vil jo bare ditt beste», utsagn som vanligvis ikke gjør at han føler seg sett og hørt.
Plutselig står Ola med knyttet neve i fellesmiljøet. Han er tydelig opprørt.
Ola viser tilløp til aggresjon, og personalet skal forebygge videre eskalering. Etter MAP-modellen tilnærmer man seg situasjonen som sekundærforebygging, der personalet prøver å stoppe og redusere aggresjon og vold (10). Når pasienter kommuniserer med appellerende atferd, krav eller trusler i møte med personalet, responderer man i BET med avgrenset bekreftende kommunikasjon (16). Se faktaboks 1 over.
Slik kunne en samtale med avgrenset bekreftende kommunikasjon se ut:
Ola (skriker av full hals): Jeg vil ut herfra! Hvis du vil slåss, så kom igjen! Dette her finner jeg meg ikke i!
Personalet (responderer rolig): Det høres ut som du sitter med mye sinne.
Ola (skriker like høyt): Er det noe rart? Jeg vil ikke være her. Jeg får jo ikke noe hjelp. Dere forgifter meg med disse jævla narkotikaene.
Personalet (fortsatt rolig): Det er mulig jeg tar feil, men det kan virke som du blir gående rundt med masse frustrasjon.
Ola (litt oppgitt, men med litt lavere stemme): Ja, selvfølgelig er jeg frustrert når dere herser sånn med meg. Det er ingen som bryr seg. Jeg er innesperret, og alle er imot meg. Dere skal jo faen meg hjelpe meg, men det dere gjør, er å plage meg.
Personalet (rolig): Det høres ut for meg som at du føler deg veldig alene. (Pause …) Det må være fryktelig tungt.
Ola (blir roligere): Ja, jeg er jo alene. Ingen som bryr seg. Jeg har jo ingen verken her inne eller der ute.
Personalet (fortsetter rolig): Det høres ut som at du kjenner på mye ensomhet.
Ola (sier rolig, med et stort sukk): Ja, og jeg vil gjerne være i fred nå. Jeg skal legge meg nedpå litt.
Personalet (sier rolig): Selvfølgelig. Vi er her hvis du trenger noe.
Personalet bekrefter pasientens følelser
Eksempelet viser hvordan avgrenset bekreftende kommunikasjon kan bidra til å deeskalere en situasjon som kunne ha eskalert til en voldelig situasjon med muligens påfølgende tvangsbruk.
Ola vet at han vil få sprøyten. Han vet at hans motstand ikke vil endre på det. Hans sinne og frustrasjon vil derfor være et uttrykk for noe mer enn kun en saksorientert protest.
Innerst inne vil alle bli sett og anerkjent for den de er. Ola opplever mest sannsynlig avmakt og umyndiggjøring når han blir tvunget til å få depotinjeksjonen.
Avgrenset bekreftende kommunikasjon handler ikke om å snakke om følelser, men om genuint å prøve å se den andre og å gyldiggjøre den andres opplevelse. I vårt eksempel virker det som om sinne er den følelsen som forstyrrer Ola mest, og at konsekvensen blir at han føler seg isolert og ensom.
I stedet for å gå inn i saken eller å forsvare seg mot Olas anklager bekrefter personalet gjennomgående Olas antatte følelser. Ved å bekrefte og sette ord på følelsene inviteres han inn i et relasjonelt rom der det er plass til det han strever med. Mest sannsynlig føler Ola seg sett i sin ensomhet selv om han ikke der og da kan tilkjennegi dette.
Samtalen klargjør pasientens verdier
Ola har vært innlagt i to dager og traver urolig rundt inne på rommet sitt. Han tar kontakt, og personalet inviterer ham til en prat om hva som er viktig for ham.
Hensikten er å identifisere og klargjøre Olas egne verdier. En slik klargjøring skaper retning i behandlingen for både Ola og personalet, og kan understøtte Ola i å realisere det livet han ønsker å leve. Ola blir overrasket over å få en slik invitasjon, men også nysgjerrig.
For å jobbe effektivt med forebygging av voldsproblematikk fremhever MAP-modellen at risikoprinsippet og vekstprinsippet må balanseres for å gi et helhetlig tilbud til pasienten (17).
Mens risikoprinsippet retter oppmerksomheten mot hva som kan utløse vold og aggresjon og hvordan det kan håndteres, handler vekstprinsippet om å forebygge vold ved å legge til rette for det som oppleves verdifullt og meningsfullt for pasienten selv. I BET tar behandlingen alltid utgangspunkt i pasientens verdier (9, 11).
Slik kunne et utdrag fra en samtale om pasientens verdier (se faktaboks 2) forløpe:
Personalet (stiller de store spørsmålene): Hva er viktig for deg? Hvem ønsker du å være som menneske?
Ola: Hva er viktig for meg? Jeg vil bo for meg selv uten å bli innlagt hele tiden. Jeg vil ha venner, folk jeg kan være sammen med. Jeg vil jo egentlig ikke at andre skal bli skadet eller være redde for meg.
Personalet (utforsker opplevelser som trekker vekk fra verdiene): Det høres ut som at det å være en del av et fellesskap er viktig for deg. Hva er det som kommer i veien for deg når du ønsker å være i et fellesskap med andre mennesker?
Ola: Nei, jeg kan jo bli sint ganske fort når jeg opplever at andre herser med meg. Det er bare det at jeg ikke liker å bli lurt. Da kan jeg fort true og slå.
Personalet (bruker avgrenset bekreftende kommunikasjon): Det høres slitsomt ut.
Ola: Ja, folk unngår meg fordi de er redde. Det er ingen som gidder det på sikt når jeg klikker så fort som jeg gjør iblant. Og så blir jeg innlagt hver gang noen er ute etter meg og føler seg truet.
Personalet (utforsker handlinger som trekker pasienten vekk fra verdiene): Det å true og slå vil altså være handlinger som trekker deg vekk fra det livet du ønsker?
Ola: Ja, det fungerer nok dårlig egentlig.
Personalet (klargjør og forankrer eierskap til funksjonelle strategier pasienten allerede bruker): Når du blir sint, er det noe du gjør som er i tråd med dine verdier?
Ola: Nei, jo noen ganger prøver jeg å snakke om det når jeg blir sint.
Personalet (oppsummerer verdiforankring og forpliktende handlinger): Så å kunne si ifra om hva som gjør deg sint, og hvor vondt det gjør å sitte med det sinnet, fremfor å true og slå ville kunnet styrket dine vennskap og din tilhørighet til et fellesskap?
Ola: Ja, absolutt. Og at vi kanskje kan lage en avtale som gjør at jeg ikke mister kontrollen helt når dere kommer med den jævla sprøyten. Jeg vil ikke være innlagt her så lenge …
Pasientens verdier må knyttes til handling
Eksempelet viser at Ola blir tiltakende engasjert i samtalen når personalet er genuint interessert i hva som er viktig for ham. Pasientens egendefinerte verdier kan gi det terapeutiske arbeidet retning og være motiverende for aktiv samhandling (11).
Hvis helsepersonell blir for opptatt av klinisk behandling uten å ta hensyn til pasientens verdier og livsønsker, kan pasienten bli overkjørt og miste sine verdier av syne (18). Like lite funksjonelt er det når helsepersonell og pasienten kun prater om verdier uten å knytte disse til forpliktende handlinger.
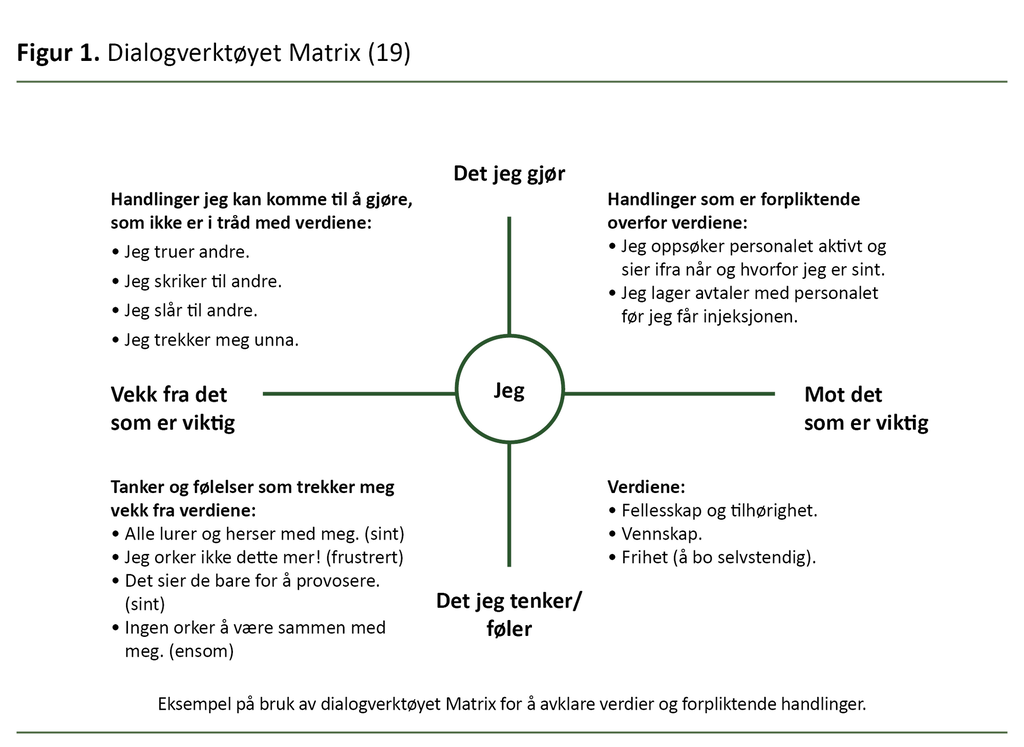
Dialogverktøyet Matrix (19), som vist i figur 1, kan være et nyttig hjelpeverktøy for å visualisere og oppsummere en samtale om verdier og forpliktende handlinger.
Videre benytter MAP et samtaleverktøy som kalles samarbeidsdialog (20, 21). I samtalen kartlegges blant annet potensielle voldsutløsende faktorer, tidlige tegn på forverring og pasientens øvrige preferanser. Målet er å forebygge vold ved å individualisere den miljøterapeutiske tilnærmingen.
Samtaleverktøyene Matrix og samarbeidsdialogen kan komplementere hverandre i arbeidet med å kartlegge og ta pasientens verdier og ønsker på alvor, og dermed tilrettelegge for en mer personsentrert og individualisert tilnærming til pasientene.
Samtalen hjelper pasienten til å regulere seg selv
Personalet hører høye stemmer i miljøet og trekker til situasjonen. Ola kjefter på en medpasient og skal til å angripe vedkommende. Personalet griper raskt inn og holder ham i begge armene. Alarmen blir utløst, og personalet følger Ola til rommet.
I denne situasjonen jobber personalet med tertiærforebygging. Personalet har brukt tvangsmiddelet kortvarig fastholding (21). Når pasientens atferd bryter med det som er akseptabelt i en situasjon, bruker personalet BET-intervensjoner som fremmer autonom regelstyring (22), se faktaboks 3. Hensikten er å avlære dysfunksjonell atferd og hjelpe pasienten til å regulere seg selv.
Slik kan en samtale som fremmer autonom regelstyring, forløpe:
Ola (skriker): Slipp meg! Det er han tullingen sin feil!
Personalet (responderer vennlig og bestemt, mens de holder ham): Helsepersonell er forpliktet til å avverge skade. Det er derfor vi ikke kan slippe deg akkurat nå.
Ola (fortsatt irritert): Han provoserte meg jo til de grader. Det er han som bør sperres vekk, ikke jeg!
Personalet (fortsetter like rolig og vennlig): Du var i ferd med å angripe, og ifølge norske lover er vi nødt til å gripe inn.
Ola (begynner å roe seg ned): Faen, altså. Det var jo ikke meningen å ville slå. Jeg ble så provosert at jeg ikke klarte å stoppe, skjønner du? Når den tullingen provoserer meg slik, så er det så vanskelig å holde tilbake.
Personalet (legger inn en bekreftelse): For meg høres det ut som om du er fortvilet.
Ola (responderer rolig): Vi snakket jo om at jeg ikke ville bli sånn som jeg var nå. Faen, altså. Jeg får det ikke til.
Personalet fortsetter med avgrenset bekreftende kommunikasjon.
Negativ atferd mister sin funksjon
Eksempelet viser at helsepersonell kan unngå maktkamper og vedlikeholde relasjonen med pasienten når dysfunksjonell atferd møtes med regelstyring, her ved å referere til at helsepersonell er forpliktet til å følge lovverket. Det avgjørende er at begrunnelsen legges utenfor relasjonen (som helsepersonell er vi forpliktet til å avverge skade).
Pasienten kan likevel oppfatte dette som uempatisk og avvisende. Det er derfor viktig å ha en vennlig og ikke belærende fremtoning.
Det skilles mellom atferd og følelser. Atferd som ikke er akseptabel, møtes saklig, mens Olas følelser møtes med avgrenset bekreftende kommunikasjon. Slik kan Ola få hjelp til å utvikle sin evne til selvregulering innenfor samfunnets regler og rammer, det vi kan kalle autonom regelstyring. Atferden vil da kunne miste sin funksjon og avta (22).
Samtalen forsterker pasientens løsninger
Det er onsdag formiddag og Ola skal igjen få depotinjeksjonen. Denne gangen har Ola laget en avtale med personalet om at Ida skal sette sprøyten, og at han får gå ut alene uten følge av personalet, etter at injeksjonen er satt. Situasjonen går rolig for seg.
MAP-modellen inneholder ingen spesifikke intervensjoner for situasjoner der pasienten løser en utfordrende situasjon på en annerledes og mer funksjonell måte enn tidligere. Her kan BET bidra med løsningsfokuserte intervensjoner (23), se faktaboks 4.
Målet er å understøtte den funksjonelle mestringen, slik at pasienten handler i tråd med sine overordnede verdier. Ved bruk av løsningsfokuserte intervensjoner identifiserer og forsterker personalet og pasienten løsninger pasienten allerede anvender.
Løsningsfokuserte intervensjoner fremmer eierskap og mestringstillit ved at personalet legger ansvaret for suksessen til pasienten. Slik kunne en løsningsfokusert intervensjon forløpe:
Ola: I morges så fikk jeg sprøyten, men det gikk greit denne gangen.
Personalet (utforsker her-og-nå-situasjonen): Hva var det du gjorde da?
Ola (får beskrive selv): Nei, jeg sa ifra til Ida i morges at jeg ville at hun skulle gi meg den, og at de måtte la meg få gå ut alene etterpå, så da ble det sånn.
Personalet (gjenforteller): Så den depotinjeksjonen var en vanskelig situasjon for deg, men så sa du ifra til Ida i morges og dere lagde en avtale som gjorde at du tok imot sprøyten? Er det riktig forstått? Hva skjedde så?
Ola: Nei, det skjedde ingenting. Jeg fikk sprøyten av Ida, og så gikk jeg meg en tur.
Personalet (utforsker en liknende situasjon fra tidligere): Hvis du ser deg selv for en måned tilbake, hva ville du gjort i en tilsvarende situasjon da?
Ola (får beskrive selv): Nei, da holdt jeg neven opp i ansiktet til Per. Og jeg skrek til dere, truet med å slå …
Personalet (kontrasterer forskjellen): Så for en måned siden hadde du kommet med trusler. I motsetning til i dag, der du var i forkant og sa ifra til personalet hva du trengte. Det virker for meg som at det du gjorde i dag, er mer i tråd med det som er viktig for deg. Og det du gjorde, gjorde du til tross for at det med depotinjeksjoner er fryktelig vanskelig for deg … Det er jammen imponerende, synes jeg.
Ola (får eie suksessen): Ja, jo da … Det er vel egentlig det.
Eksempelet viser hvordan løsningsfokuserte intervensjoner kan bidra til at pasienten får et tydeligere blikk på hvilke konsekvenser ulike handlinger har, og hvordan han eller hun selv kan velge å handle i tråd med verdiene sine. Ved å se på Ola som en autonom person som tar valg, kan personalet og Ola sammen reflektere over hva han gjorde som var funksjonelt, og hjelpe ham med å ta eierskap over sin egen behandling.
Intervensjonene vil virke over tid
Vi har presentert fire intervensjoner utviklet i BET som er forankret i verdiene empati, respekt og likeverd, og som kan brukes innenfor MAP-modellen. Hensikten er å fremme pasientens evne til funksjonell selvregulering og forebygge voldsepisoder. Intervensjonene vil virke over tid og kunne være nyttige for helsepersonell generelt, uavhengig av arbeidssted.
Implementering av intervensjonene krever ledelsesforankring, koordinering i behandlingsteamet og opplæring og vedlikehold av kliniske ferdigheter (24). Her sørger både MAP og BET for klinisk ferdighetstrening med feedback (12, 21, 25) og bruk av Dynamisk kompetanseplan, et kompetanseutviklingsverktøy utviklet i BET, som er innført i MAP (20, 24).
Referanser
1. Heggdal D, Fosse R, Hammer J. Basal exposure therapy: a new approach for treatment-resistant patients with severe and composite mental disorders. Front Psychiatry. 2016;7:198.
2. SIFER, Nasjonalt kompetansesenternettverk for sikkerhets-, fengsels- og rettspsykiatri. MAP – Møte med aggresjonsproblematikk. Oslo: Nasjonalt kompetansesenternettverk for sikkerhets-, fengsels- og rettspsykiatri; 2019. Tilgjengelig fra: https://sifer.no/map/ (nedlastet 14.04.2021).
3. Meld. St. 7 (2019–2020). Nasjonal helse- og sykehusplan 2020–2023. Oslo: Helse- og omsorgsdepartementet; 2020. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/nasjonal-helse--og-sykehusplan-2020-2023/id2679013/ (nedlastet 15.01.2021).
4. Helsedirektoratet. Nasjonale faglige råd for forebygging og riktig bruk av tvang i psykisk helsevern for voksne. (Høringsutkast). Oslo: Helsedirektoratet; 2021. Tilgjengelig fra: https://www.helsedirektoratet.no/horinger/nasjonale-faglige-rad-for-forebygging-og-riktig-bruk-av-tvang-i-psykisk-helsevern-for-voksne (nedlastet 09.04.2021).
5. United Nations General Assembly. Report of the special rapporteur on the rights of persons with disabilities. Human Rights Council, Forty-third session. Genève, Sveits; 2020. Tilgjengelig fra: https://undocs.org/en/A/HRC/43/41/Add.3 (nedlastet 15.01.2021).
6. TvangsForsk. Ny bok med erfaringer fra Basal eksponeringsterapi. Tromsø: Tvangsforskningsnettverket; 2020. Tilgjengelig fra: https://www.tvangsforskning.no/aktuelt/ny-bok-med-erfaringer-fra-basal-eksponeringsterapi/ (nedlastet 15.01.2021).
7. Funk M, Drew N. WHO Good practice guidance on community based mental health services promoting human rights and recovery. Genève, Sveits; Verdens helseorganisasjon; under publisering.
8. Heggdal D, Hammer J, Alsos TH, Malin I, Fosse R. Erfaringer med å få og ta ansvar for bedringsprosessen og sitt eget liv gjennom basal eksponeringsterapi (BET). Tidsskrift for psykisk helsearbeid. 2015;11(2):119–28.
9. Heggdal D, Hammer J. En innføring i Basal eksponeringsterapi (BET). I: Hammer J, Heggdal D, Ludvigsen K, red. Inn i katastrofelandskapet. Erfaringer fra Basal eksponeringsterapi. Oslo: Abstrakt forlag; 2020. s. 25–42.
10. Paterson B. Deeskalering. I: Nag T, Kristiansen GMB, Viste L, Fotland TS, Kjærvik K, Holtskog TE, et al., red. MAP – Møte med aggresjonsproblematikk. Opplæringsmanual versjon 1.0. Oslo: SIFER; 2019. s. 119–39. Tilgjengelig fra: https://sifer.no/wp-content/uploads/2021/02/MAP-Kapittel-5.pdf (nedlastet 18.04.2021).
11. Ludvigsen K, Heggdal D, Hammer J. Anerkjennelse, ansvar og aksept. I: Hammer J, Heggdal D, Ludvigsen K, red. Inn i katastrofelandskapet. Erfaringer fra Basal eksponeringsterapi. Oslo: Abstrakt forlag; 2020. s. 133–48.
12. Hammer J, Fosse R, Lyngstad Å, Møller P, Heggdal D. Effekten av komplementær ytre regulering (KYR) på tvangstiltak: en retrospektiv undersøkelse. Tidsskrift for Norsk psykologforening. 2016;53(7):518–29.
13. Hammer J, Heggdal D, Lillelien A, Lilleby P, Fosse R. Drug-free after basal exposure therapy. Tidsskr Nor Legeforening. 2018;138(6).
14. Hammer J, Ludvigsen K, Heggdal D, Fosse R. Reduksjon av unngåelsesatferd og innleggelser grunnet villet egenskade etter Basal Eksponeringsterapi. Suicidologi. 2017;21(1):20–7.
15. Hammer J, Heggdal D, Ludvigsen K. Psykisk helsevern. I: Hammer J, Heggdal D, Ludvigsen K, red. Inn i katastrofelandskapet. Erfaringer fra Basal eksponeringsterapi. Oslo: Abstrakt forlag; 2020. s. 119–32.
16. Heggdal D. Basal Exposure Therapy (BET). Basic principles and guidelines. 2012. Tilgjengelig fra: https://vestreviken.no/Documents/Helsefaglig/BET%20-%20Basal%20eksponeringsterapi/BET%20principles%20and%20guidelines.pdf (nedlastet 15.01.2021).
17. Hoff HA. Voldsrisiko: vurdering og håndtering. I: Nag T, Kristiansen GMB, Viste L, Fotland TS, Kjærvik K, Holtskog TE, et al., red. MAP – Møte med aggresjonsproblematikk. Opplæringsmanual versjon 1.0. Oslo: SIFER; 2019. s. 50–71. Tilgjengelig fra: https://sifer.no/wp-content/uploads/2021/02/MAP-Kapittel-2.pdf (nedlastet 12.04.2021).
18. Løkke JA, Salthe G. Sjekkliste for målrettet tiltaksarbeid: fra normative og deskriptive premisser til tiltak og evaluering. Norsk tidsskrift for atferdsanalyse. 2012;39(1):17–32.
19. Polk KL, Schoendorff B, Webster M, Olaz FO. The essential guide to the ACT Matrix: a step-by-step approach to using the ACT Matrix model in clinical practice. Oakland: New Harbinger Publications; 2016.
20. TvangsForsk. Nye e-læringskurs i Helse Sør-Øst. Tromsø: Tvangsforskningsnettverket; 2020. Tilgjengelig fra: https://www.tvangsforskning.no/portfolio/nye-e-laeringskurs-i-helse-sor-ost/ (nedlastet 15.01.2021).
21. Holtskog TE. Håndteringsstrategier i kritiske situasjoner. I: Nag T, Kristiansen GMB, Viste L, Fotland TS, Kjærvik K, Holtskog TE, et al., red. MAP – Møte med aggresjonsproblematikk. Opplæringsmanual versjon 1.0. Oslo: SIFER; 2019. s. 196–216. Tilgjengelig fra: https://sifer.no/wp-content/uploads/2021/02/MAP-Kapittel-8.pdf (nedlastet 12.04.2021).
22. Törneke N, Luciano C, Salas SV. Rule-governed behavior and psychological problems. International Journal of Psychology and Psychological Therapy. 2008;8(2):141–56.
23. De Shazer S, Dolan Y, Korman H, Trepper T, McCollum E, Berg IK. More than miracles: the state of the art of solution-focused brief therapy. New York: Routledge; 2012.
24. Heggdal D, Svergja T. Basal eksponeringsterapi (BET) – implementeringsmanual. Drammen: Vestre Viken HF; 2014. Tilgjengelig fra: https://vestreviken.no/Documents/Helsefaglig/BET%20-%20Basal%20eksponeringsterapi/BET%20Implementeringsmanual.pdf (nedlastet 15.01.2021).
25. Heggdal D. Basal eksponeringsterapi (BET) – manual for feedbackbasert kollegaveiledning. Drammen: Vestre Viken HF; 2014. Tilgjengelig fra: https://vestreviken.no/Documents/Helsefaglig/BET%20-%20Basal%20eksponeringsterapi/BET%20Veiledningsmanual.pdf (nedlastet 15.01.2021).























0 Kommentarer