Video på legevaktsentralene gir mer presise vurderinger og færre unødige oppmøter

Bruken av video stiller samtidig høye krav til teknisk kvalitet, digital kompetanse og opplæring for at pasientsikkerheten skal ivaretas.
I årene fremover vil helsesektoren møte både en øking i antall eldre og mangel på personell. Derfor må vi finne mer effektive måter å yte helsehjelp på. Hensikten med denne studien var å utforske hvordan sykepleiere opplever å bruke video i pasientvurderingen på legevaktsentralene. Video kan bidra til bedre vurdering av pasienter, men det er behov for større studier om pasientsikkerhet. Det er også behov for mer forskning på hvor godt video fungerer ved vurdering av syke barn.
I årene som kommer, vil helsesektoren i Norge stå overfor store utfordringer, som flere eldre og mangel på helsepersonell (1, 2). Regjeringen ser på digital omsorg som en viktig løsning for å møte disse komplekse utfordringene.
Bruk av video kan redusere behovet for fysisk kontakt mellom pasienten og helsepersonellet (3). Legevaktsentral (LVS) er en lovpålagt kommunal tjeneste som skal registrere, prioritere, iverksette og følge opp henvendelser om behov for øyeblikkelig hjelp fra publikum (4). Hva operatøren beslutter, avhenger av hvilke helseplager innringeren beskriver (5).
Video gir utfordringer i bruk
Det er flere utfordringer ved dagens bruk av video på LVS. Det er begrenset informasjon om hvordan video påvirker pasientbehandlingen, ressursbruk, sikkerhet og risiko for uønskede hendelser (6).
Noen hovedutfordringer er helsepersonells kunnskap om videoverktøy, hvordan holdninger kan påvirke digital kompetanse, og overgangen fra fysiske til digitale møter. Det er også en risiko for digitalt utenforskap – særlig blant eldre som ikke har samme digitale kompetanse som den yngre befolkningen (7, 8).
I tillegg har ledere ansvar for å ivareta sikkerheten for både ansatte og pasienter, samtidig som de må håndtere begrensede ressurser (1, 2).
Sykepleiere ved LVS deltar i studie
Deltakerne i denne studien er sykepleiere som jobber ved ulike legevaktssentraler i Norge (se tabell 1).
I studien brukes begrepet video om selve løsningen som undersøkes – en praksis der LVS kopler opp kamera uten lyd for å vurdere pasienten. Hensikten er å kunne se innringeren, og det gjøres ikke opptak av dette.
Studien har et kvalitativt utforskende design. Det er brukt semistrukturerte forskningsintervjuer, og analysen er gjennomført med refleksiv tematiske analyse (9, 10).
Intervjuguiden bygger på det teoretiske rammeverket Technology Acceptance Model (TAM), som forklarer bruk av informasjonsteknologi. TAM er en av de mest brukte modellene innen forskning på brukeraksept (11–13).
For at helsepersonell skal kunne yte god helsehjelp, må nødvendige helseopplysninger være tilgjengelige. Norm for informasjonssikkerhet og personvern i helse- og omsorgssektoren (1) stiller krav til at virksomheter har gode tekniske og organisatoriske løsninger for å ivareta informasjonssikkerhet og personvern ved behandling av helse- og personopplysninger.
Gode helsetjenester forutsetter at relevante pasientopplysninger kan deles. Når en pasient ringer LVS, trenger operatøren tilgang til journalen for å få oversikt over viktige helseopplysninger. Dersom pasienten ikke samtykker til deling av opplysninger, kan det bli vanskeligere å vurdere situasjonen, fordi tidligere sykehistorie da ikke er tilgjengelig.
Video krever trygghet og kompetanse hos operatøren
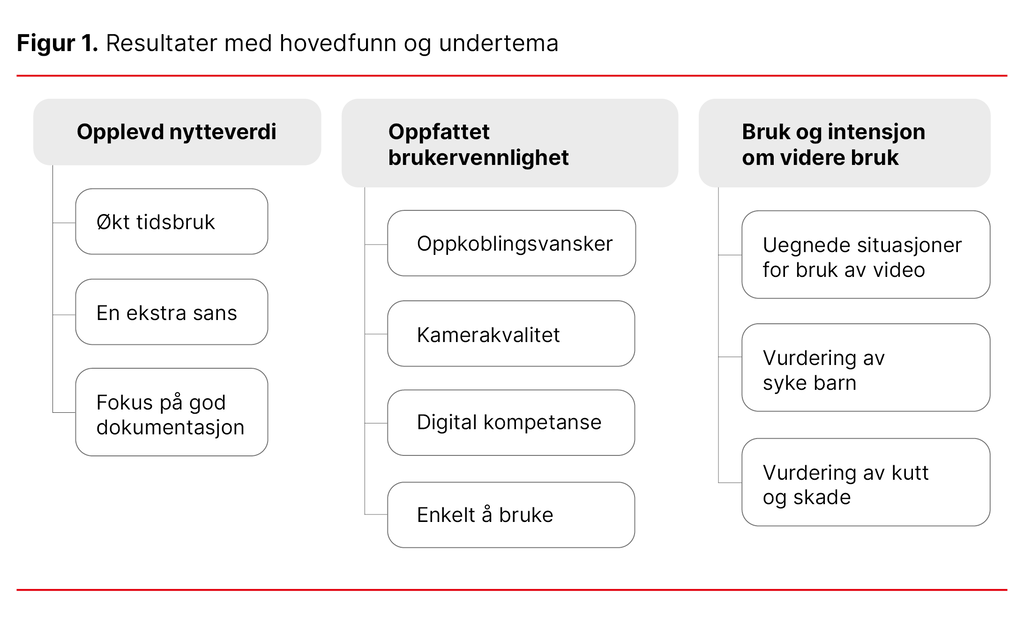
Etter analysen ble følgende hovedfunn og undertema skrevet ut (se figur 1).
Video egner seg særlig godt om natten, når bemanningen ofte er lavere. Da kan video være et nyttig hjelpemiddel for å vurdere om pasienten må komme inn med en gang, eller om det kan vente til dagtid.
«Responstiden har gått ned, samtidig som at videovurderingen tar lengre tid, for jeg må stille flere spørsmål når noe ikke stemmer» (informant 3).
Video er intuitivt og enkelt å bruke, men det er viktig at operatøren føler seg trygg på bruken av det. Det tar lengre tid å kople opp video når operatøren må forklare innringeren hvordan kameraet fungerer. I tillegg kan tekniske problemer gjøre det vanskelig å få tilkoplingen til å fungere, og oppkoplingen kan ta tid.
Under selve samtalen kan bildekvaliteten være en utfordring. Bildet kan være for kornete eller for uklart til å kunne gjøre en god vurdering av for eksempel en skade.
Sykepleiere bruker video som støtte i beslutninger om barn
«Det var en mor som ringte, hvor barnet sov. Mor syntes barnet hadde rask pust og var usikker på om dette kunne vente med å undersøkes eller ikke. Da jeg så barnet på video, observerte jeg rask respirasjon og markerte inndragninger. Barnet hadde økt pustearbeid, som jeg egentlig ikke forventet å se. Dette var en situasjon jeg vanligvis ville vurdert å avvente med å komme til legevakten, men på grunn av observasjonene ba jeg dem om å komme» (informant 1).
Innringerne opplever en trygghet når de både blir hørt og sett. For operatøren gir video mulighet til å bekrefte eller avkrefte det innringeren forteller. Video brukes ofte ved vurdering av syke barn, og det er et meget godt verktøy til denne pasientgruppen – spesielt når foreldrene er usikre eller stresset.
«Når det ringer bekymrede foreldre, er de raske med å kople seg opp med video når jeg ber om det. De føler en trygghet ved at vi faktisk ser barnet. Jeg ser en liten gutt som ser på meg og smiler. Han puster helt fint, og jeg ser ingen inndragninger. Foreldrene blir da roligere» (informant 2).
Verktøyet passer ikke for alle pasientgrupper
Det kan være utfordrende å bruke video ved LVS når innringeren ikke har digital kompetanse. Dette gjelder ofte den eldre generasjonen, fordi de ikke alltid får til selve oppkoplingen. De kan ha vansker med å godta lenken som blir sendt, uten at de legger på telefonsamtalen.
Video er heller ikke alltid egnet når innringeren har en psykisk lidelse. I situasjonen som handler om suicidalitet eller selvskading, kan video forverre tilstanden. Da er samtalen ofte viktigere enn det som kan observeres visuelt.
Det kan også være utfordrende å bruke video når innringeren har språkutfordringer. Samtidig kan det av og til være nyttig, fordi operatøren kan forklare bedre når de ser innringeren.
Lange køer og responstid utfordrer legevaktsentralen
Med opplevd nytteverdi (perceived usefulness) menes at brukeren må oppleve at teknologien faktisk hjelper dem med å løse en utfordring eller nå et mål (14). Det handler om i hvilken grad en person tror at bruken av et bestemt system vil forbedre deres ytelse (13). Ifølge Davis (14) vil en høy nok nytteverdi føre til at brukeren tar teknologien i bruk for å oppnå ønsket resultat.
Bemanningen ved LVS er lavere om natten enn på dagtid. Bruk av video er da et godt verktøy for å kunne begrense oppmøte på legevakten i de situasjonene det ikke vurderes som akutt.
Det hevdes at mange oppsøker legevakten unødig, noe som understøttes av lange ventetider (15). Lange pasientlister på legevakten kan føre til at pasienter med alvorlige skader må vente lenger, samtidig som at de som ikke trenger akutt helsehjelp, også opplever lang ventetid (15).
Innringere kan også oppleve lang responstid på LVS. Dette stiller større krav til hvordan tjenesten organiseres, samt til bemanning og svartid (16).
Video krever god bildekvalitet og dekning
Dokumentasjon skal bidra til at pasienter får helsehjelp av god kvalitet, og den skal være til støtte for helsepersonellet i arbeidet sitt (1). Å ivareta pasientens personvern er viktig for pasientsikkerheten, og opplysningene må være relevante, korrekte og oppdaterte (1, 17).
Dokumentasjon av hva de faktisk ser på video, er ekstra viktig, siden videoen ikke lagres. Kvaliteten på videoen kan være redusert som følge av lav båndbredde (18). For at vurderingen skal være mulig, kreves det god dekning både hos operatøren og innringeren (11).
Hvis videokvaliteten er dårlig, kan det bli vanskelig for operatøren å dokumentere skader eller utslett nøyaktig (3). For å kunne gjøre en god vurdering, må teknologien være brukervennlig og teknisk støtte være på plass (19).
Manglende digital kompetanse hemmer bruk av video
Hvis sykepleiere ikke har tilstrekkelig digital kompetanse, kan det påvirke hvorvidt de ønsker å bruke videoløsningen (7). Både telefon- og videovurderinger bør inngå som en obligatorisk del av opplæringen ved LVS (3).
En av årsakene til at den digitale kompetansen er god ved LVS, er at det stilles krav om e-læring i bruk av videoverktøy. Likevel er det usikkerhet rundt om sykepleiernes generelle digitale ferdigheter påvirker holdningen deres til slike systemer (20).
James og medarbeidere (7) peker på at holdninger kan ha stor betydning for om digitale tjenester tas i bruk i helsesektoren. Motstand mot endringer, som for eksempel innføring av video, fremstår som en sentral utfordring.
For å kunne gi gode helsetjenester må relevante pasientopplysninger kunne deles, og både pasientene og helsepersonellet må ha tillit til systemene (1).
Video sparer både tid og ressurser i helsetjenesten
Bruk av video på LVS gjør det mulig for operatøren å få mer informasjon om både pasienten og situasjonen (6). Samfunnet vil kunne spare ressurser ved at mindre alvorlige tilfeller kan håndteres på et lavere omsorgsnivå – samtidig som pasienten får rett hjelp, til rett tid, av rett instans (6).
Ved vurdering av syke barn kan bruk av video styrke pasientsikkerheten, fordi det øker sjansen for at barnet får riktig hjelp raskt.
Økt etterspørsel etter helsetjenester krever mer effektiv bruk av ressurser, og helsepersonell har blitt tvunget til å levere omsorg på avstand (7, 19). Ved å bruke video til å vurdere en skade kan man spare innringeren for en unødvendig reise til legevakten – noe som sparer både tid og ressurser.
Digitalt utenforskap skaper utfordringer
Digitalt utenforskap blir ofte en utfordring når alderen øker og helsen svekkes. Blant personer over 80 år er det 30 prosent som ikke bruker digitale tjenester, og kun et fåtall som er aktive brukere (21).
Dette kan gjøre bruk av video utfordrende for eldre som kontakter LVS. Det er usikkerhet knyttet til hvordan pasientsikkerheten ivaretas for eldre som har lav digital kompetanse.
Førstegenerasjons innvandrere fra ikke-vestlige land er blant de mest sårbare gruppene for digitalt utenforskap (8). Samtidig viser studien at video i noen tilfeller kan gjøre kommunikasjonen enklere for innringere med språkutfordringer. Når operatøren kan se innringeren, blir det lettere å forklare tiltak ut fra det som observeres.
Bruk av video kan øke pasientsikkerheten
På grunn av studiens begrensede omfang kan det ikke konkluderes med at video alene styrker pasientsikkerheten for alle pasientgrupper. Likevel tyder funnene på at video kan bidra til økt pasientsikkerhet ved vurdering av enkelte sykdomstilstander. Dette skyldes at sykepleierne på LVS får et bedre informasjonsgrunnlag før de tar en beslutning.
De forskningsetiske retningslinjene har lagt vekt på informantenes rett til selvbestemmelse, autonomi og vern av privatliv. Siden det var få aktuelle informanter ved hver LVS, er det gitt begrenset informasjon om deltakerne for å sikre anonymitet (10).
Jeg vurderte også om datainnsamlingen kunne berøre temaer som kunne være vanskelige for informantene å bearbeide i etterkant (10).
Ifølge personopplysningsloven har alle rett til et privatliv og til å bestemme over egne personopplysninger. For å samle inn data om informantene måtte jeg ha en god og lovlig grunn og sikre at informasjonen ble behandlet på en trygg og forsvarlig måte.
Studien etterlyser mer forskning på pasientsikkerhet
Bruk av video til pasientvurdering ved LVS ser ut til å være et nyttig verktøy for dem som har tatt tjenesten i bruk. Det oppleves som spesielt godt egnet ved vurdering av syke barn, fordi både operatøren og foreldrene føler økt trygghet i beslutningsprosessen.
Likevel er det behov for større studier for å si mer sikkert hvordan video påvirker pasientsikkerheten. Det trengs også mer forskning på hvor godt egnet video faktisk er i vurdering av syke barn.
Bildekvalitet og oppkopling er avgjørende for at videovurdering skal kunne gjennomføres. Det bør rettes mer oppmerksomhet mot bedre tilkoplingsmuligheter, raskere oppkopling og høyere bildekvalitet.
Video tar mer tid, men kan redusere oppmøter
Erfaringer tyder på at video kan være et viktig kommunikasjonsverktøy som påvirker operatørens vurdering av hastegrad og valg av tiltak. Vi trenger derfor mer kunnskap om hvordan video påvirker pasientene, operatørene og ressursbruken. Slik innsikt kan bidra til mer effektive og pålitelige arbeidsmetoder.
Bruk av video til pasientvurdering tar mer tid, men denne ekstra tidsbruken kan være hensiktsmessig hvis det fører til færre fysiske oppmøter på legevakten. Det er behov for videre forskning på om video faktisk reduserer ventetiden, og hvordan denne ventetiden henger sammen med responstid og vurdering av hastegrad.
Deltakerne i studien opplever at de har god digital kompetanse, og holdningen til bruk av nye digitale tjenester er positiv. For at helsepersonell skal kunne ta i bruk slike tjenester, må det legges til rette med nødvendige ressurser, riktig utstyr og god opplæring.
Det er behov for videre undersøkelser om leders rolle og ansvar ved implementering av nye digitale tjenester i helsesektoren – og hva det innebærer.
Forfatteren oppgir ingen interessekonflikter.






























0 Kommentarer