Pasienters erfaringer med postoperativ smertebehandling ved hofte- og kneprotesekirurgi
Sammendrag
Bakgrunn: Akselererte pasientforløp ved hofte- og kneprotesekirurgi er implementert ved flere norske helseforetak. Dette innebærer tilpasset preoperativ informasjon, multimodal smertelindring, minimal bruk av invasive teknikker, rask mobilisering og et kortvarig sykehusopphold. Behandlingen forutsetter et tett tverrfaglig samarbeid og aktiv pasientdeltakelse. Tidligere studier viser gode medisinske og kostnadsbesparende resultater, men det er gjort få kvalitative studier av pasientenes erfaringer.
Hensikt: Hensikten med studien var å beskrive hvordan pasienter erfarer å medvirke i den postoperative smertebehandlingen ved hofte- og kneprotesekirurgi.
Metode: Studien fulgte et kvalitativ beskrivende design. Ti semistrukturerte intervjuer ble foretatt tredje postoperative dag av pasienter som hadde gjennomgått hofte- eller kneprotesekirurgi. Det ble videre gjort en kvalitativ innholdsanalyse av datamaterialet.
Resultater: Studien viste at flere av deltakerne ikke var optimalt smertelindret under mobilisering, men at de fleste likevel gjennomførte opptreningsprogrammet. Deltakerne beskrev ulike oppfatninger og handlingsmønstre innenfor egen smerterapportering, samt uklare rutiner for bruk av smertekartleggingsverktøy.
Konklusjon: Studien belyser aktuelle utfordringer knyttet til akselererte pasientforløp, der det forventes en aktiv deltakelse i postoperativ mobilisering og smerterapportering. Siden flere av pasientene erfarte smerter ved mobilisering, anbefales videre kvalitative og kvantitative studier som kartlegger pasientens erfaringer med smerte- og smerterapportering både under og etter sykehusoppholdet.
Referer til artikkelen
Sjøveian A, Leegaard M. Pasienters erfaringer med postoperativ smertebehandling ved hofte- og kneprotesekirurgi. Sykepleien Forskning. 2015;10(2):168-174. DOI: 10.4220/Sykepleienf.2015.54454
Bakgrunn
Ved artrose i hofte- og kneledd er leddprotesekirurgi en godt dokumentert behandlingsmetode som på sikt fremmer smertelindring, bedret funksjonsevne og livskvalitet (1,2). Inngrepet medfører samtidig sterke postoperative smerter, og opptreningen krever optimal smertebehandling (3,4). Flere norske helseforetak har de siste årene implementert akselererte behandlingsforløp ved hofte- og kneprotesekirurgi. Etter innføringen av samhandlingsreformen (5) stilles også nye krav til pasientens videre rehabiliteringsforløp. Gjennom systematisk litteratursøk i databasene Cochrane, Cihnal, Medline, Pubmed og SweMed+ er det funnet at akselererte pasientforløp har en medisinsk og økonomiske gevinst (6–8). Innen hofte- og kneprotesekirurgi er det utviklet standardiserte behandlingslinjer gjennom det pre-, per- og postoperative forløpet, og sykehusoppholdet er blitt forkortet fra seks–tolv til omtrent to–fire døgn (9). Behandlingen består av multimodal smertebehandling med minimal bruk av opioider og intravenøs behandling, tidlig oppstart av peroral ernæring og analgetika, og minimal bruk av urinkatetre og sårdren. Målet er å begrense den kirurgiske stressresponsen, fremme tidlig mobilisering og gjenvinne kroppens normalfunksjoner etter kirurgi (7,8,10).
Rapid Recovery Program (11) er et tilpasset forløp ved hofte- og kneprotesekirurgi. Programmet innebærer målrettet preoperativ pasientundervisning hvor kontroll og kunnskap om behandling og opptrening overføres til pasienten. I tillegg til de medisinske behandlingsprinsippene er gruppedynamikk mellom deltakerne, planlagt utskrivelsesdag og pasientens rolle som partner i behandlingen sentral (11). Sykepleierens ansvar og funksjon i akselererte pasientforløp er spesielt knyttet til målrettet preoperativ undervisning og postoperativ smertelindring (6,12–14). Hensikten med undervisningen er å forberede pasienten til inngrepet, motivere til deltakelse i det postoperative smerte- og opptreningsprogrammet, samt å planlegge hjemmesituasjonen (14).
En oppfølgingsstudie av 4500 pasienter framhever viktigheten av at postoperativ mobilisering starter innen de første tre til fem timene etter hofte- og kneproteseinngrep. Pasientene vurderte at preoperativ undervisning og oppmuntring fra medlemmene i behandlingsteamet var sentralt i behandlingen (6). I tillegg er optimal smertelindring avgjørende for målrettet opptrening og aktiv pasientdeltakelse (12,13). Smertebehandlingen krever et tett samarbeid mellom kirurger, anestesipersonell, sykepleiere og fysioterapeuter (15), samt at pasienten involveres (11,16,17). Kvalitative studier har vist at pasienter forventes å delta aktivt for å nå bestemte mål ved akselererte pasientforløp, men det er gjort lite forskning sett fra pasientens ståsted (16,18).
Pasienters rett til medvirkning i egen behandling og pleie er forankret i lovgivningen, og bygger på autonomiprinsippet (19–21). En begrepsanalyse utført av sykepleiere (22) konkluderer med at følgende forhold må være til stede for reell pasientmedvirkning: en etablert relasjon mellom sykepleier og pasient, overgivelse av makt og kontroll fra sykepleier til pasient, delt informasjon og kunnskap, og aktiv pasientdeltakelse i både intellektuelle og fysiske aktiviteter.
Vår tidligere studie (23) viste at sykepleiere registrerte post-operative smerter etter protesekirurgi, samt at sykepleiere og pasienter kunne ha ulik forståelse for bruk av smertekartleggingsverktøy.
Hensikten med denne studien var å kartlegge hvordan pasienter erfarer å medvirke i post-operativ smertebehandling ved hofte- eller kneprotesekirurgi. Pasientens egenrapportering er vurdert som sentral i medvirkningen. Dette leder til følgende forskningsspørsmål:
1) Hvordan erfarer pasienten postoperative smerter?
2) Hvordan rapporterer pasienten sin smerteopplevelse til sykepleieren?
Etiske vurderinger
Studien er godkjent av personvernombudet for forskning (NSD), og ivaretar krav til frivillighet, informert samtykke og konfidensialitet (24,25). REK (26) har vurdert studien som et kvalitetsforbedringsprosjekt.
Metode
Denne studien ble gjennomført høsten 2013 ved en ortopedisk sengepost i Norge. Studien fulgte et kvalitativt beskrivende design (27,28) med semistrukturerte dybdeintervjuer (29). I samarbeid med sengepostens enhetsleder ble ti pasienter inkludert i studien. Inklusjonskriteriene var at pasientene hadde gjennomgått hofte- eller kneprotesekirurgi i et akselerert behandlingsforløp, og var inneliggende i sykehus.
Pasientene deltok i et planlagt opptreningsprogram fra operasjonsdagen og frem til utskrivelse fjerde postoperative dag (se tabell 1). En til to uker før operasjonen deltok pasientene på en felles forberedelsesdag, der de mottok målrettet undervisning av sykepleier, ortoped og fysioterapeut. Sentrale temaer var protesens funksjon, smertebehandling, mobilisering og planlegging av hjemmesituasjonen. Pasientens ansvar for å rapportere smerte ble vektlagt. Sykepleier informerte om smertekartleggingsverktøyet Numeric rating scale (NRS), en tallskala fra 0–10 som indikerer smertens styrke fra ingen til verst tenkelige smerte (30–32). Målet med postoperativ smertebehandling er at NRS-verdien ikke overstiger 3 (33). Intervjuene ble foretatt av førsteforfatter tredje postoperative dag, og varte i 40–60 minutter. Det ble brukt intervjuguide der hovedområdene inkluderte studiens forskningsspørsmål. Deltakerne mottok informasjonsskriv om studien på forberedelsesdagen (se tabell 2).
Analyseprosessen startet i intervjusituasjonen der deltakerne delte sine erfaringer (29). Det ble brukt lydbåndopptak. Førsteforfatter transkriberte hvert intervju ordrett, og utførte en «spot-check» der utdrag av transkriptet ble lest mens lydopptaket ble avspilt (34). To av de transkriberte intervjuene ble sendt til gjennomlesning av annenforfatter. Det samlete transkriptet ble først grovkategorisert under hver av deltakerne, og videre sortert under forskningsspørsmålene og intervjuguiden. Meningsbærende enheter, de deler av teksten som gir innhold og sammenheng, ble merket med farge. Enhetene ble videre fortettet og omskrevet slik at det sentrale innholdet ble bevart, og deltakernes anonymitet ble ivaretatt (29). Noen sitater ble stående i sin helhet for å brukes som illustrasjoner. Annenforfatter kontrollerte utdrag fra den fortettete teksten og sammenliknet med originaltranskriptet. Meningsenhetene ble videre sortert under tre beskrivende kategorier. Den underliggende meningen og røde tråd i kategoriene dannet tre temaer (35) (se tabell 3).
Presentasjon av funn
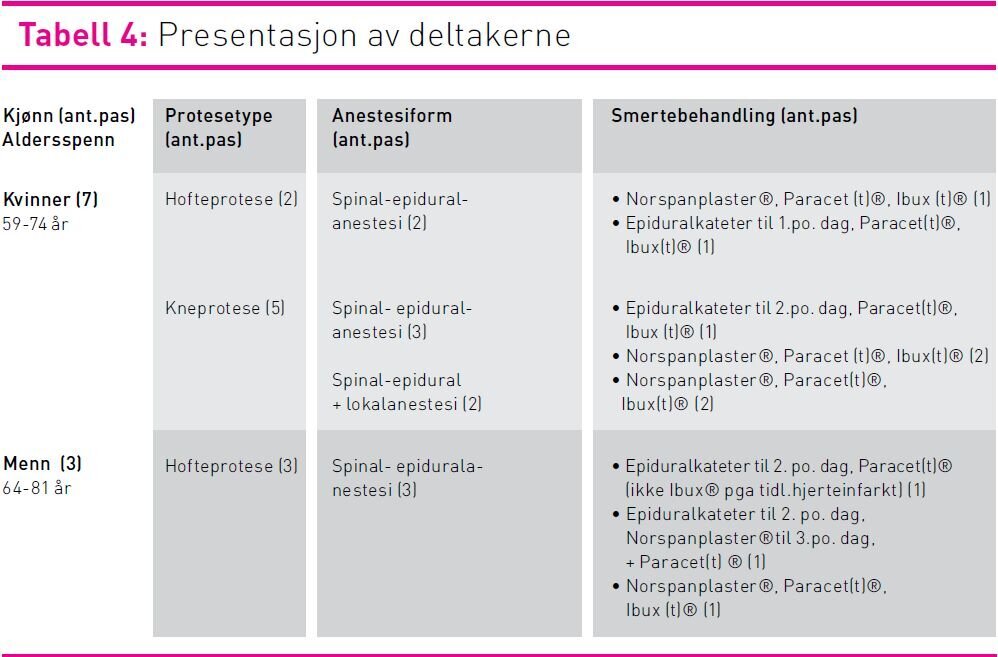
Deltakerne i studien besto av sju kvinner og tre menn i alderen 59–81 år, som fulgte et akselerert pasientforløp. Tre var yrkesaktive og resten pensjonister. Alle hadde hatt artrosesmerter i flere år. Smertebehandlingen var noe ulik grunnet pågående revidering av retningslinjene. Pasientene skulle utskrives til hjemmet fjerde postoperative dag, eller bo midlertidig hos andre familiemedlemmer (se tabell 4).
Tema 1: Pasienter erfarte smerte ved mobilisering
Flere av deltakerne erfarte smerter ved mobilisering første og andre postoperative dag, og NRS-verdien kunne da ligge på 5–8. Noen erfarte også forsinket mobilisering på grunn av kvalme og svimmelhet det første døgnet, samt bevegelsesbegrensning ved bruk av epiduralkateter. Den tredje postoperative dag gjennomførte åtte av deltakerne trappetrening med fysioterapeut, og to utsatte dette på grunn av svimmelhet og kvalme. To av deltakerne med kneprotese gjennomførte sykkeltrening tredje postoperative dag. De tre andre utsatte dette på grunn av stivhet, hevelse og smerte ved bøying.
De fleste deltakerne beskrev avtakende smerteintensitet tredje postoperative dag, men noen hadde fremdeles smerter ved bevegelse. En av pasientene med kneprotese beskrev beinet som en «tung og stiv tømmerstokk» når hun satt lenge i stol, og anga NRS-verdi på 6–8 ved bevegelse. Seks–sju av deltakerne var forberedt på postoperative smerter, og tre forventet lite eller minst mulig smerte. Seks av deltakerne framhevet viktigheten av å rapportere smerte, og fire til fem framhevet viktigheten av trening og bevegelse både før og etter inngrepet.
Deltakerne var informert om nedtrappingsregimet for analgetika både i postoperativ fase og etter hjemreise. Alle var innstilt på å trene videre hjemme, men samtidig uttrykte fem deltakere at opptreningstiden i sykehus er for kort. Følgende sitat illustrerer dette: «Men hadde jeg vært her et par dager til så hadde jeg vært mye bedre i beinet før jeg kommer hjem, for smertene vil jo avta for hver dag, ikke så stiv og tung i beinet».
Tema 2: Tilbakeholden versus aktiv deltakelse i smerterapporteringen
Deltakerne formidlet ulike oppfatninger og handlingsmønstre i smerterapporteringen. Noen var klar over sitt ansvar med å rapportere smerter, men var likevel tilbakeholdne. Andre ventet med å rapportere smerter, og håpet at smertene skulle gå over. Noen aksepterte smerter i aktivitet, men ikke i hvile. Andre viste en mer aktiv deltakelse, og framhevet viktigheten av å forebygge smertetopper: «Jeg liker ikke å mase heller, men jeg vet jo det, de presiserer jo det hele tiden at det er ikke mas».
En deltaker hadde oppfattet at man ikke kunne få ekstra smertestillende utover de faste ordinasjoner: «Men du får jo ikke noe mer smertestillende – for det skal jo trappes ned».
En annen uttrykte: «Jeg ber ikke om smertestillende før jeg virkelig trenger det, det sitter liksom innebygget at man ikke skal ta mer enn nødvendig».
En deltaker erfarte at det tok tid før tablettene virket og hadde sterkere smerter enn hun hadde forventet. Hun aksepterte smerter etter å ha sett modell av kneprotesen, samt at hun «visste at det ville bli bedre». Angående mobilisering fulgte hun instrukser fra personalet da «de vet best». Samtidig formidlet hun til personalet at hun ville vente med å komme opp dersom hun hadde smerter.
Andre deltakere var tydelige på sitt ansvar i smerterapporteringen. «Hvis jeg føler at jeg får for lite så må jeg si ifra, det synes jeg må være mitt ansvar å gjøre, for det kan ikke de ha peiling på».
En annen deltaker framhevet at hun var direkte ovenfor sykepleierne og rapporterte «uakseptable» smerter. «Da sier jeg det at ‹jeg har gørvondt, jeg har så vondt at jeg kommer ikke ut av senga sjøl›. Da skjønner dem at da har jeg vondt». Deltakeren brukte sjelden NRS i smerterapporteringen, men beskrev under intervjuet at NRS-verdien kunne øke til 6–7 ved gange, og sank til 3 etter medisinering. Hun kunne da formidle til sykepleierne at «tabletten har funka».
En annen deltaker erfarte ofte smerter når medisinrunden nærmet seg, men bedring etter en time. Hun ba aktivt om smertestillende en time før den ordinære medisinrunden på morgenen for å gjennomføre morgenstellet. Vedkommende tilpasset også tid for egentrening til analgetika hadde begynt å virke, men kunne erfare smerter under trening med fysioterapeuten.
En deltaker uttrykte at: «Man kan ikke forvente å få hjelp hvis man ikke sier ifra». Vedkommende erfarte sterke smerter første postoperative dag, og fikk god hjelp etter å ha rapportert dette til sykepleierne. Deltakeren var bevisst på å rapportere smerten før den økte i styrke, samt å veksle mellom aktivitet og hvile.
Tema 3: Uklare rutiner for bruk av NRS
Deltakerne erfarte at sykepleierne oppfordret dem til å rapportere smerte både på oppvåkningsavdelingen og i sengeposten. De opplevde å bli trodd på smerteopplevelsen sin, og at sykepleierne var opptatt av å forebygge smertetopper.
Ni av deltakerne framhevet at den preoperative forberedelsesdagen bidro til god informasjon om selve inngrepet, protesens funksjon, postoperativ opptrening, smertebehandling og videre behandlingsforløp. Fem av deltakerne husket ikke om NRS-skalaen ble presentert på forberedelsesdagen eller ble anvendt postoperativt. To deltakere trodde at NRS-skalaen kun ble brukt på oppvåkningsavdelingen og det første post-operative døgnet i sengeposten. Fem av deltakerne framhevet at sykepleierne ofte brukte NRS-skalaen i smertekartleggingen.
En deltaker erfarte at NRS-skalaen kun ble brukt ved behovsmedisiner, men ikke konsekvent. Vedkommende husket ikke om NRS-skalaen ble presentert på forberedelsesdagen, men synes den var logisk å bruke: «De spør hvordan smerten er, forklar den i forhold til 0–10, og så sier jeg det, hva jeg syns da, så det var den skalaen de kommer med da. Så får jeg vel styrken etter den skalaen jeg sier da, antakelig. Når de har vært inne har jeg sagt 8». Andre deltakere erfarte at sykepleierne stilte spørsmål som «hvordan går det?», «har du like vondt?». Da kunne de svare «det går greit», «det verker», «det murrer», eller «det er veldig vondt».
Noen deltakere formidlet uklare kriterier for å rapportere smerter. «Nei jeg bare sier ‹det hjalp meg ikke så mye, jeg må ha litt mer til å dempe smertene med›. Nei, jeg har ikke noen kriterier for å si det, jeg kan ikke bedømme det, men det er når jeg kjenner at det er vondt».
Noen av deltakerne beskrev en egen forståelse av NRS-skalaen, og hadde egne kriterier for å be om smertestillende. En deltaker framhevet at hun ikke brukte NRS i dialog med sykepleier, men husket skalaen fra tidligere proteseoperasjon, og hadde egne kjennetegn for når NRS var over 5. Hun ba om smertestillende ved NRS på 7–8, og ved NRS under 7 ventet hun på at smertene skulle går over av seg selv.
Andre deltakere syntes NRS-skalaen var vanskelig å forstå, og at det er for mange nivåer. En uttrykte: «Men jeg ville kanskje si at jeg ville foretrukket tre: Lite, middels og mye».
Diskusjon
Studien viste at flere av deltakerne erfarte smerte, kvalme og svimmelhet under postoperativ mobilisering, og noen ble forsinket i opptreningen. Noen ønsket et lengre sykehus- eller rehabiliteringsopphold. Deltakerne beskrev ulike tilnærminger i egen smerterapportering, samt uklare rutiner for bruk av smertekartleggingsverktøy.
Ett av kriteriene for pasientmedvirkning er «pasientens aktive deltakelse i både intellektuelle og fysiske aktiviteter» (22). Studien viste at pasientene deltok aktivt i de fysiske aktivitetene, men det er uklart hvordan de ble involvert i avgjørelser knyttet til smertebehandling og utskrivelse.
Studien viste ingen tydelige mønstre når det gjaldt smerteopplevelse ved enten hofte- eller kneproteseinngrep, og heller ingen sammenheng mellom smerteopplevelse og aktiv deltakelse i smerterapporteringen. Tidligere forskning viser at spesielt etter kneprotesekirurgi erfarer pasienter et høyt smertenivå det første postoperative døgnet (36). I tillegg til smerter er svimmelhet og generell muskelsvakhet også registrert det første døgnet. Videre studier innen disse områdene anbefales (7,8).
Sahlsten (22) framhever betydningen av «overføring av ansvar» ved at sykepleieren oppmuntrer pasienten til å ta ansvar for egenomsorg og andre aktiviteter han kan mestre. Deltakerne i denne studien framhevet nytten av den pre-operative informasjonsdagen. De husket at det ble presisert at de måtte rapportere smerten før den ble for sterk, og at optimal smertelindring var en forutsetning for opptreningen. Denne formen for «delt informasjon og kunnskap» (22) ble likevel ulikt praktisert av deltakerne. Deltakerne rapporterte smerten, ut ifra ulike kriterier for et akseptabelt smertenivå, og noen aksepterte sterkere smerte enn andre. Flere av deltakerne var bevisst sitt ansvar med å rapporterte smerte både ved hjelp av NRS og verbale beskrivelser.Andre var mer tilbakeholdne. Det kan være personavhengige forhold og ulike oppfatninger hos deltakerne som påvirker denne ulikheten. Betydningen av preoperativ undervisning som kunnskapskilde er beskrevet i tidligere forskning (6). Samtidig belyser en tidligere studie at ved gruppeundervisning har deltakerne ulike mestringsstrategier for hvor mye, og for hvor detaljert informasjon de klarer å absorbere. Deltakerne kan også tolke det som formidles ut fra egne forestillinger (37).
Ifølge Redmann kan læring beskrives som «a change in an individual caused by experience and do not include changes caused by development» (38) s. 21. Dette kan forstås slik at den kunnskapen som formidles av sykepleier i preoperativ fase ikke omsettes til aktiv læring før pasienten erfarer den post-operative smerten, og handler på bakgrunn av denne erfaringen.
Deltakernes tilbakeholdenhet kan forstås på bakgrunn av alder og tidligere smertetilstander. Pasienter som har hatt smerter i flere år utvikler ofte strategier for å mestre smertene (39). Den akutte smertebehandlingen av eldre i sykehus er kompleks på grunn av fysiologiske aldersforandringer og farmakologiske faktorer. I tillegg spiller holdninger, oppfatninger, og den eldre pasientens sosiale konstruksjon i sykehussammenheng en viktig rolle, da eldre ofte inntar en underdanig rolle (40). Vår studie viste ikke om deltakerne hadde kunnskap om fysiologiske skadevirkninger av ubehandlet postoperativ smerte, derav faren for å utvikle langvarige smertetilstander (41).
I tillegg til nytten av preoperativ informasjon, viste studien at enkelte brukte sin erfaringskunnskap fra tidligere inngrep, samt generelle erfaringer med å forebygge smerte før aktivitet. En tidligere studie (42) belyser at i tillegg til de faktorer som er relatert til selve smerteopplevelsen etter kirurgi, er tidligere smerteerfaringer og relasjonen og tillitsforholdet mellom pasient og helsepersonell, avgjørende for pasientens smertehåndtering.
Et forhold som kan virke motstridende i denne studien var at deltakerne ble gitt ansvar i smerterapporteringen, men samtidig beskrev de uklare kriterier og metoder for å rapportere smerten. NRS-skalaen ble ikke anvendt regelmessig av sykepleierne, noen deltakere syntes skalaen var vanskelig å bruke og valgte egne beskrivelser. Kitcatt (17) framhever at regelmessig kartlegging og dokumentasjon er kjernen i effektiv smertebehandling, samt at pasienten involveres i størst mulig grad. Haig (43) belyser at dersom pasienten er en reell partner i smertebehandlingen ville han krevet adekvat smertelindring, forventet å få sin smerte kartlagt, og at den kartlagte smerte blir tatt på alvor. Manglende bruk av smerteskala i postoperativ smertebehandling problematiseres også i en tverrsnittsstudie utført i norske sykehus (33). En nyere studie (44) framhever at bruk av NRS har en sentral plass i smertebehandlingen, men det er samtidig behov for dialog mellom pasient og helsepersonell. Det vektlegges at pasienten bør gis anledning til å beskrive smerten mer detaljert, og sammen med sykepleier sette et felles mål for smertebehandlingen (44).
Ifølge flere begrepsanalyser (22,45,46) handler pasientmedvirkning først og fremst om relasjonen mellom sykepleier og pasient, og de øvrige komponenter i begrepet er underordnet. Vår studie viste at tidsrammen på fire døgn kunne begrense muligheten for å etablere en relasjon til sykepleierne, og at kommunikasjonen om smerter ofte kunne bli generell. Deltakerne opplevde likevel at sykepleierne var opptatt av å forebygge smerter, og at sykepleierne trodde på deres smerteopplevelse.
Når det gjaldt hjemreise uttrykte flere bekymring over at opptreningssenteret i fylket var nedlagt etter innføring av samhandlingsreformen. Noen ønsket også å bli bedre smertelindret før hjemreise. Studien belyser dilemmaet mellom kravet til intensiv opptrening og kortvarig sykehusopphold, samtidig som noen kan trenge et forlenget rehabiliteringstilbud.
En tidligere studie (47) framhever at kvinner, pasienter som bor alene, pasienter med betydelige smerter, og pasienter avhengig av krykker før innleggelse, kan ha behov for et lengre sykehusopphold etter protesekirurgi. Dette er vurderinger som i større grad bør vektlegges i planleggingen av pasientforløpet.
Deltakerne i denne studien opplevde at deres smerterapportering var et viktig utgangspunkt for sykepleiernes smertevurdering. Samtidig belyser studien noen utfordringer ved selve behandlingsopplegget, der multimodal smertebehandling tilsier begrenset bruk av opioider og intravenøs behandling (7). Det kan se ut som pasientens medvirkning og handlingsrom blir begrenset til å rapportere smerter og be om ekstra doser innenfor de rammene som er satt.
En studie (16) rettet mot akselererte pasientforløp ved tarmkirurgi, viser at pasienter kan oppleve et spenningsforhold mellom krav til aktiv deltakelse og det fysiske ubehaget som inngrepet medfører. Det anbefales derfor videre studier innen temaet pasientmedvirkning ved akselererte pasientforløp.
Studiens styrke var deltakernes nærtidsopplevelse av situasjonen. En mulig begrensning var at noen av deltakerne lette etter ord som beskrev erfaringene. Studiens overførbarhet er også begrenset da kun ti pasienter deltok i studien. Det tas forbehold om at selve intervjusituasjonen kunne påvirke noen av svarene, og at deltakerne ville formidle et godt inntrykk.
Konklusjon
Studien peker på utfordringer ved implementering av akselererte pasientforløp. Det forventes at pasientene innenfor et kort tidsrom skal delta aktivt for å nå bestemte mål, samtidig som studien viste at flere erfarte smerter ved bevegelse. Det anbefales videre kvalitative og kvantitative studier som kartlegger pasientens erfaringer med smerte- og smerterapportering både under og etter sykehusoppholdet.
En stor takk går til avdelingens ledelse, og til pasientene som bidro med sine erfaringer!
Marit Leegaard har ikke hatt noe redaksjonelt ansvar for denne artikkelen, etter som hun er medforfatter.
Referanser
1. McHugh GA, Luker KA. Influences on individuals with osteoarthritis in deciding to undergo a hip or knee joint replacement: A qualitative study. Disability & Rehabilitation. 2009;31:1257–66.
2. Van Herck P, Vanhaecht K, Deneckere S, Bellemans J, Panella M, Barbieri A, et al. Key interventions and outcomes in joint arthroplasty clinical pathways: a systematic review. J Eval Clin Pract. 2010;16:39–49.
3. Horlocker T. Pain Management in Total Joint Arthroplasty: A Historical review. Orthopedics 2010, volume 3.
4. Pasero C, McCaffery M. Orthopaedic Postoperative Pain Management. Journal of Perianesth Nurs. 2007;22:160–74.
5. HOD. Stortingsmelding nr. 47. Samhandlingsreformen (2012). https://www.regjeringen.no/nb/dokumenter/stmeld-nr-47-2008-2009-/id5672… (Nedlastet 02.03.15)
6. Malviya A, Martin K, Harper I, Muller S, Emmerson K, Partington P, et al. Enhanced recovery program for hip and knee replacement reduces death rate. Acta Orthop. 2011;82:577–81.
7. Husted H. Fast-track hip and knee arthroplasty: clinical and organizational aspects. Acta Orthop (Supplement). 2012;83:2–38.
8. Kehlet H, Thienpont E. Fast-track knee arthroplasty – status and future challenges. Knee. 2013; 20 (Sep;20 Suppl 1):29–33.
9. Husted H, Lunn T, Troelsen A, B KB, Gaarn-Larsen L, Kehlet H. Why still in hospital after fast-track hip and knee arthroplasty? Acta Orthopaedica. 2011;82:679-84.
10. Fredheim OMS, Borchgrevink P, Kvarstein G. Behandling av postoperativ smerte i sykehus. Tidsskr Nor Legeforen. 2011;131(18):1772–6.
11. Gordon D, Malhas A, Goubran A, Subramanian P, Messer C, Houlihan-Burne D. Implementing the Rapid Recovery Program in primary hip and knee arthroplasty in a UK state run hospital. European Journal of Orthopaedic Surgery and Traumatology. 2010; 21 (3): 151–8.
12. Sharma V, Morgan P, Cheng E. Factors Influencing early Rehabilitation After THA Clin Orthop Relat Res. 2009;467:1400–11.
13. Kehlet H, Søballe K. Fast-track hip and knee replacement – what are the issues? Acta Orthopaedica. 2010;Sect. 271–2.
14. Westby MD. Rehabilitation and Total Joint Arthroplasty. Clinics in geriatric medicine. 2012;28(3):489–508.
15. White PF, Kehlet H. Improving postoperative pain management: what are the unresolved issues? Anesthesiology. 2010 Jan;112:220–5.
16. Norlyk A, Harder I. Recovering at home: participating in a fast-track colon cancer surgery programme. Nurs Inq. 2011;18:165–73.
17. Kitcatt S. Concepts of pain and the surgical patient. In: Pudner R, Ramsden I, editors. Nursing the surgical patient. Edinburgh: Elsevier; 2010.
18. Westby MD, Backman CL. Patient and health professional views on rehabilitation practices and outcomes following total hip and knee arthroplasty for osteoarthritis:a focus group study. BMC Health Services Research. 2010;11;10:119.
19. HOD. Lov om pasient- og brukerrettigheter (1999). http://www.lovdata.no/all/nl-19990702-063.html (Nedlastet 02.03.15).
20. Norsk, sykepleierforbund. Yrkesetiske retningslinjer for sykepleiere (2011). https://wwwnsfno/Content/785285/NSF-263428-v1-YER-hefte_pdfpdf2011. (Nedlastet 03.03.15).
21. Pedersen R, Hoffmann B, Mangset M. Pasientautonomi og informert samtykke i klinisk arbeid. Tidsskr Nor Laegeforen. 2007;127:1644–47.
22. Sahlsten MJ, Larsson IE, Sjostrom B, Plos KA. An analysis of the concept of patient participation. Nursing Forum. 2008;43:2–11.
23. Sjøveian A, Leegaard M. Hvordan kan sykepleieren fremme pasientmedvirkning i postoperativ smertebehandling? Sykepleien forskning 2012;4:380–7.
24. Fontana A, Frey J. The Sage handbook of qualitative research. In: Denzin NK, Lincoln YS, editors. Thousand Oaks, Calif.: Sage; 2005.
25. NSD. Norsk samfunnsvitenskapelige datatjeneste. http://www.nsd.uib.no/ (Nedlastet 02.03.15)
26. REK. Regionale komiteer for medisinsk og helsefaglig forskningsetikk. https://www.etikkom.no/FBIB/Praktisk/Forskningsetiske-enheter/Regionale… (Nedlastet 02.03.15)
27. Sandelowski M. Whatever happened to qualitative description? Research in Nursing & Health. 2000 Aug;23:334–40.
28. Polit DF, Beck CT. Nursing research: generating and assessing evidence for nursing practice. Philadelphia, Pa.: Wolters Kluwer/Lippincott Williams & Wilkins; 2008.
29. Kvale S, Brinkmann S. Interview: introduktion til et håndværk. København: Hans Reitzel; 2009.
30. Noble B, Clark D, Meldrum M, Have HT, Seymour J, Winslow M, et al. The measurement of pain, 1945–2000. Journal of Pain and Symptom Management 2005;29 14–21.
31. Breivik H, Borchgrevink PC, Allen SM, Rosseland LA, Romundstad L, Hals EKB, et al. Assessment of pain. Br J Anaesth. 2008 Jul;101:17–24.
32. International Association for the study of pain. http://www.iasp-pain.org/org. (Nedlastet 01.09.14).
33. Fredheim OMS, Kvarstein G, Undall E, Stubhaug A, Rustøen T, Borchgrevink PC. Postoperativ smerte hos pasienter innlagt i norske sykehus. Tidsskr Nor Legeforen. 2011;131:1763–7.
34. MacLean L, Meyer M, Estable A. Improving Accuracy og Transcrips in Qualitative Research. Qualitative Health Research. 2004;14:113–23.
35. Lundman B, Graneheim UH. Kvalitativ innehållsanalys. Tillämpad kvalitativ forskning inom hälso- och sjukvård. Lund: Studentlitteratur; 2008. p. S. 159–72.
36. Munk S, Dalsgaard J, K KB, Andersen I, Hansen T, Kehlet H. Early recovery after fast-track Oxford unicompartmental knee arthroplasty. 35 patients with minimal invasive surgery. Acta Orthop. 2008;159–72.
37. Kruzik N. Benefits of preoperative education for adult elective surgery patients. AORN Journal. 2009 Sep;90:381–7.
38. Redmann BK. The practice of patient education. St. Louis, Missouri Mosby; 2001.
39. Torvik K, Bjøro K. Smerte hos eldre. I: Rustoen T, Wahl AK, editors. Ulike tekster om smerte Fra nocisepsjon til livskvalitet. Oslo: Gyldendal Norsk Forlag AS; 2008.
40. Prowse M. Postoperative pain in older people: a review of the literature. J Clin Nurs. 2007;16:84–97.
41. Kehlet H, Jensen T, Woolf C. Persistent postsurgical pain: risk factors and prevention. The Lancet. 2006;367:1618–25.
42. Older C, Carr E, Layzell M. Making sense of patients› use of analgesics following day case surgery. J Adv Nurs Mar; 2010;66:511–21.
43. Haigh C. Editorial: This might hurt ... a reflection on pain management in the 21st century. J Clin Nurs. 2008:1961–2.
44. Eriksson K, Wikström L, Årestedt K, Fridlund B, Broström A. Numeric rating scale: patients› perceptions of its use in postoperative pain assessments. Appl Nurs Res. 2014;Feb;27:41–6.
45. Cahill J. Patient participation: a concept analysis. J Adv Nurs. 1996 Sep;24:561–71.
46. Gallant MH, Beaulieu MC, Carnevale FA. Partnership: an analysis of the concept within the nurse–client relationship. J Adv Nurs. 2002;40:149–57.
47. Husted H, Holm G, Jacobsen S. Predictors of length of stay and patient satisfaction after hip and knee replacement surgery: fast-track experience in 712 patients. Acta Orthop. 2008;79(2):168–73.






















0 Kommentarer