Morsmelkdonorers motivasjon og erfaringer med donasjon og legemiddelbruk
Sammendrag
Bakgrunn: Morsmelk er tilpasset spedbarns ernæringsmessige behov og er særlig viktig for premature. Når morsmelk ikke er tilgjengelig, kan donormelk fra melkebanker være et viktig alternativ. Potensielle morsmelkdonorer må gjennomgå en grundig vurdering av både helsen sin og legemiddelbruk, da mottakerne av donormelken er sårbare. All bruk av legemidler og urter i donasjonsperioden må oppgis, og både kronisk og sporadisk bruk kan føre til eksklusjon. Kunnskapen om norske donorerfaringer og håndtering og vurdering av legemidler er begrenset.
Hensikt: Studiens hensikt var å utforske morsmelkdonorenes motivasjon og erfaringer med morsmelkdonasjon samt å kartlegge deres bruk av legemidler, kosttilskudd og naturpreparater i donasjonsperioden. Vi ønsket samtidig å få kunnskap om hvordan morsmelkdonorene vurderer og håndterer slik bruk i donasjonsperioden.
Metode: Studien har et kvalitativt design og bygger på semistrukturerte, individuelle dybdeintervjuer. Intervjuene ble transkribert og analysert ved hjelp av systematisk tekstkondensering. Totalt 15 morsmelkdonorer ved Oslo universitetssykehus ble intervjuet i januar–februar 2025.
Resultater: Morsmelkdonorene hadde både altruistisk og pragmatisk motivasjon og opplevde donasjonen som meningsfull, men tidvis tidkrevende og praktisk utfordrende. De mest brukte kosttilskuddene var D-vitamin, multivitaminer, omega-3 og jern. To av morsmelkdonorene oppga at de brukte urter under donasjonen, henholdsvis gjennom kosttilskudd og urtete. Bruk av milde smertestillende legemidler, som paracetamol og ibuprofen, samt vaksiner og nesespray var utbredt blant donorene. Morsmelkdonorene viste likevel stor forsiktighet når det gjaldt legemidler. Flere valgte å tilpasse, utsette eller unngå bruk, selv når legemidlene var forenlige med morsmelkdonasjon.
Konklusjon: Morsmelkdonorene var i stor grad motivert av altruisme, og donasjonen ble beskrevet som semikrevende. Studien viser at donorene benyttet kosttilskudd under ammeperioden for å ivareta sin egen helse og fremme melkekvaliteten samt brukte legemidler ved behov, i tråd med gjeldende retningslinjer for morsmelkdonasjon. Deres tilnærming til legemiddelbruk var preget av et sterkt ansvar for mottakernes sikkerhet, med grundige risikovurderinger og stor grad av tilbakeholdenhet.
Referer til artikkelen
Bazaz S, Grøvslien A, Nordeng H. Morsmelkdonorers motivasjon og erfaringer med donasjon og legemiddelbruk. Sykepleien Forskning. 2026;21(104727):e-104727. DOI: 10.4220/Sykepleienf.2026.104727
Introduksjon
Morsmelk er en unik, biologisk tilpasset ernæringskilde som fremmer vekst og utvikling hos sped- og småbarn (1, 2). Den er særlig viktig for syke nyfødte og premature barn, som ofte har spesielle helseutfordringer og behov for tett oppfølging (3). Når mødre ikke kan gi egen melk, kan donormelk fra melkebankene være et verdifullt alternativ.
I Norge er det etablert tolv melkebanker, som er tilknyttet nyfødtintensivavdelingene ved landets største sykehus. Melkebankene mottar melk fra frivillige kvinner og distribuerer den videre til premature og syke nyfødte over hele landet (4). For å ivareta mottakernes sikkerhet må kvinner som ønsker å donere morsmelk, gjennomgå en grundig vurdering av helse, livsstil og legemiddelbruk før de kan bli morsmelkdonorer (4).
For morsmelkdonorer stilles det strengere krav til legemiddelbruk enn for andre ammende generelt fordi premature har redusert evne til å bryte ned legemidler og dermed høyere risiko for bivirkninger (5, 6). Morsmelkdonorer er derfor forpliktet til å oppgi all bruk av legemidler og naturpreparater, både før og under donasjonsperioden, siden både kronisk og sporadisk bruk kan gjøre dem uegnede til å donere (4).
Morsmelkdonasjon er en frivillig og vederlagsfri handling (4). En personlig motivasjon er derfor avgjørende for at kvinner velger å donere. Internasjonale studier viser at motivasjonen i hovedsak er altruistisk, knyttet til et ønske om å hjelpe andre og bidra til noe meningsfullt (7–9).
Samtidig viser en internasjonal oversiktsstudie fra 2025 at utilstrekkelig tilrettelegging og begrenset støtte fra helsevesenet kan skape usikkerhet og redusere motivasjonen (9). Til tross for flere internasjonale studier foreligger det fortsatt begrenset kunnskap om motivasjonen og erfaringene til norske donorer, noe som understreker behovet for forskning i en nasjonal kontekst.
Legemiddelaspektet ved morsmelkdonasjon er også lite belyst, både i nasjonal og internasjonal kontekst. Internasjonale studier viser at ammende generelt utviser forsiktighet ved legemiddelbruk (10, 11). Det er imidlertid lite undersøkt hvordan kvinner i donorrollen vurderer og håndterer legemidler under donasjon. Økt kunnskap på dette området er avgjørende for å sikre en trygg, forsvarlig og kunnskapsbasert donasjonspraksis.
I denne konteksten defineres legemidler som stoffer som kan brukes til å forebygge, lindre, lege eller diagnostisere sykdom hos mennesker (12). Kosttilskudd defineres som næringsmidler som supplerer det vanlige kostholdet (13), og naturpreparater som plante-, dyre- eller mineralbaserte produkter som ikke er godkjent som legemidler (14).
Hensikten med studien
Hensikten med studien var å undersøke morsmelkdonorenes motivasjon og erfaringer ved melkebanken på Oslo universitetssykehus (OUS), med særlig vekt på deres bruk og håndtering av legemidler, kosttilskudd og naturpreparater i donasjonsperioden. For å belyse hensikten undersøkte vi følgende forskningsspørsmål:
- Hva motiverer kvinner til å donere morsmelk, og hvilke erfaringer har de med donasjonsprosessen ved melkebanken på Oslo universitetssykehus?
- Hvordan håndterer morsmelkdonorer bruk av legemidler, kosttilskudd og naturpreparater i donasjonsperioden?
Metode
Studien har et kvalitativt design og benyttet semistrukturerte intervjuer.
Rekruttering
Morsmelkdonorene ble rekruttert gjennom formålsrettet rekruttering og utvelgelse i samarbeid med melkebanken ved OUS. Kvinner som hadde donert morsmelk i perioden 2024–2025 ved OUS, ble informert om studien og invitert til å delta via e-post av lederen for morsmelkbanken, som er andreforfatter.
De som ønsket å delta, fikk deretter tilsendt et informasjonsskriv og samtykkeskjema. Ut fra etiske vurderinger ble donorer som hadde mistet egne barn, ikke forespurt om å delta for ikke å påføre dem unødig belastning.
Datainnsamling
Vi benyttet en semistrukturert intervjuguide til å samle inn intervjudata fra 15 studiedeltakere. Guiden ble utviklet av oss i samarbeid med studiens brukerrepresentant, som hadde egenerfaring som morsmelkdonor i 2024. Utarbeidelsen fulgte en systematisk prosess, og intervjuguiden ble pilottestet to ganger i samarbeid med brukerrepresentanten for å sikre tydelighet, relevans og brukernærhet. Den omfattet temaer som: 1) motivasjon og erfaringer knyttet til donasjon, 2) bruk av kosttilskudd, naturpreparater og legemidler, og 3) holdninger og vurderinger relatert til legemiddelbruk under donasjon.
Intervjuene ble tatt opp som lydopptak ved hjelp av Nettskjema-diktafon, som er Universitetet i Oslos (UiO) løsning for sikkert lydopptak (15). Intervjuene ble i hovedsak gjennomført digitalt via Zoom, med unntak av ett, som foregikk fysisk. Den digitale tilnærmingen ble valgt på grunn av geografiske avstander og tidsbegrensninger hos morsmelkdonorene. Førsteforfatteren gjennomførte samtlige intervjuer.
Transkriberingen ble gjennomført av førsteforfatteren samme dag eller dagen etter intervjuene. Lydopptakene ble automatisk transkribert ved hjelp av NB Whisper verbatim (16). Den automatiske transkripsjonen ble deretter nøye gjennomgått, anonymisert og korrigert for å sikre nøyaktighet og konfidensialitet, i tråd med Malterud (17).
Analysering av data
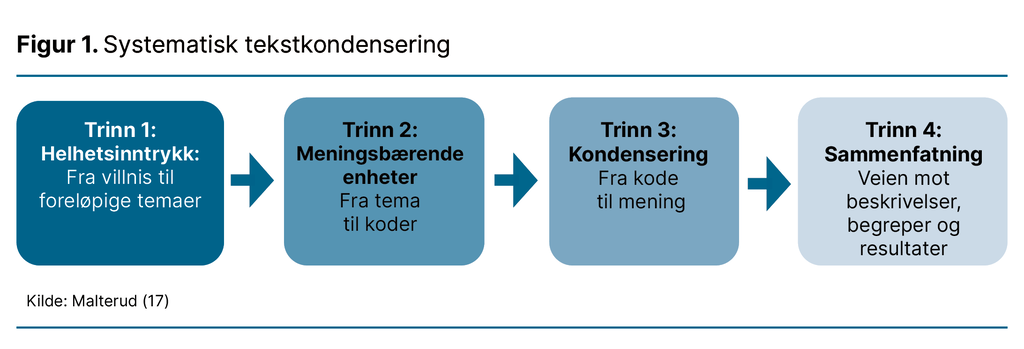
Det transkriberte datamaterialet ble analysert med systematisk tekstkondensering (STC), som beskrevet av Malterud. Analysen besto av fire trinn (17) (figur 1).
I det første trinnet dannet vi oss et helhetsinntrykk ved at vi leste gjennom datamaterialet to ganger, samtidig som vi noterte foreløpige temaer. I det andre trinnet ble tekst som var relevant for de foreløpige temaene og forskningsspørsmålene, identifisert og fargekodet.
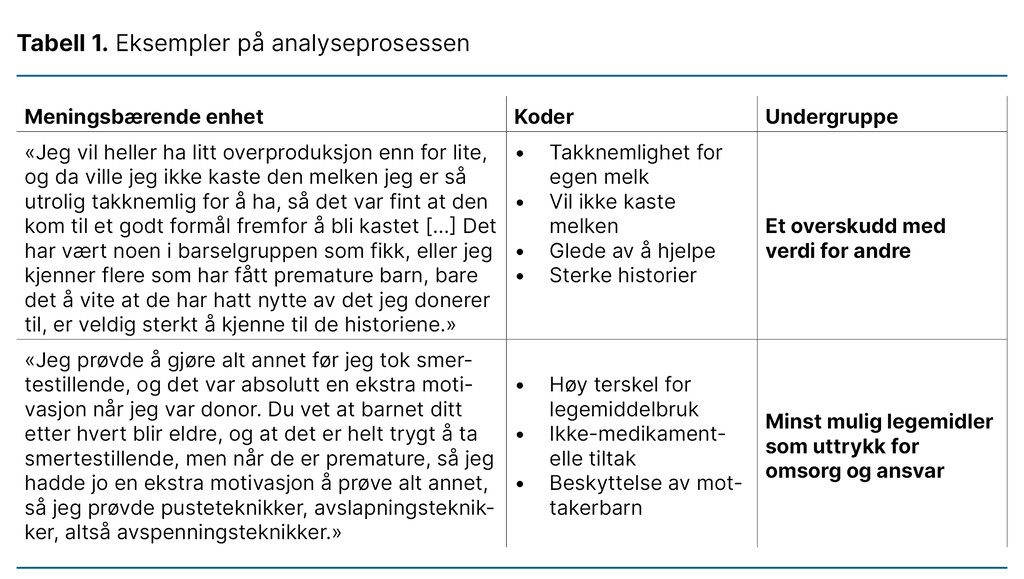
I det tredje trinnet abstraherte vi meningsinnholdet fra de meningsbærende enhetene og sorterte det i undergrupper. For hver undergruppe utarbeidet vi et kondensat. I det siste trinnet ble kondensatene omformet til en analytisk tekst som dannet grunnlaget for resultatene. Tabell 1 viser eksempler på analyseprosessen.
Etiske overveielser
Studien ble godkjent av personvernombudet (PVO) ved OUS (saksnummer 24/23840), meldt til Sikt – Kunnskapssektorens tjenesteleverandør (referansenummer 672172) og vurdert å være utenfor mandatet til Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK) (søknadsnummer 860459).
Sikkerheten og personvernet til morsmelkdonorene ble ivaretatt i samsvar med forskningsetiske retningslinjer ved Universitetet i Oslo (UiO) (18). Vi innhentet skriftlig samtykke til deltakelse før intervjustart, og alle personopplysninger og lydopptak ble behandlet konfidensielt og lagret sikkert. Det var ikke mulig å knytte transkribert datamateriale til spesifikke morsmelkdonorer.
Resultater
Vi intervjuet til sammen 15 morsmelkdonorer fra januar til februar 2025. Sju av kvinnene var aktive morsmelkdonorer på intervjutidspunktet, mens de øvrige åtte hadde vært det i løpet av det siste året. Kvinnene hadde en gjennomsnittsalder på 33,4 år med gjennomsnittlig donasjonstid på 5,7 måneder.
Intervjuene hadde en samlet tid på 512 minutter og utgjorde 124 sider med transkribert tekst. Dataanalysen resulterte i fem hovedgrupper med tilhørende undergrupper (tabell 2).
Motivasjon for morsmelkdonasjon
Morsmelkdonorene fortalte at deres overskudd av morsmelk var en viktig motivasjonsfaktor for donasjon. Flere av donorene ønsket ikke å kaste overskuddsmelken og opplevde donasjonen som en meningsfull måte å bruke den på til «de som har en tøffere start på livet».
Flere uttrykte omtanke for belastningen til foreldrene til premature og sårbare barn. Når overskuddet først var der, føltes det naturlig å gi melken videre. En morsmelkdonor, i sitatene merket med «MD», uttrykte det slik:
«Motivasjonen min var å kunne bidra med melk for dem som har tidligfødte, så babyen får en god start på livet, og mor får tid til å få egen produksjon i gang uten å tenke altfor mye på det med melken» MD15.
For andre var motivasjonen for donasjon knyttet til positive erfaringer med helsevesenet og helsepersonell, noe som utløste takknemlighet og et ønske om å bidra:
«Jeg følte meg veldig trygg og godt ivaretatt under fødsel, så jeg hadde på en måte et stort behov for å gi noe igjen og vise takknemlighet til det de hadde gjort for meg» MD10.
En krevende, men meningsfull donasjon
Morsmelkdonasjonen ble beskrevet som utfordrende, men meningsfull. Hygieneprosedyrene og leveringen ble fremhevet som spesielt tidkrevende, og enkelte beskrev prosedyrene som «et ork» og «ekstra jobb». De opplevde både avstand og tidsbruk som barrierer.
Mange erfarte likevel at donasjonen ble mindre krevende når de etablerte gode rutiner. Flere reduserte stresset knyttet til levering ved å samle melken over tid og levere sjeldnere. En donor fortalte:
«Jeg pleier å samle det opp, for vi bor på den andre siden av byen, og det tar en stund å komme seg til Rikshospitalet [...] det har blitt mer en stor batch enn at det blir så ofte» MD5.
Til tross for utfordringene var morsmelkdonorene takknemlige for støtten og fleksibiliteten fra personalet ved melkebanken. Flere beskrev donasjonsprogrammet som både lavterskel og tillitsbasert. På spørsmål om donasjonen hadde vært utfordrende, svarte en donor:
«Eh nei, fordi det er sånn at du ikke gjør noe med press. Jeg må ikke levere i perioder der jeg ikke kan» MD5.
Bruk av kosttilskudd og naturpreparater
Majoriteten av donorene brukte kosttilskudd i amme- og donasjonsperioden. De vanligste kosttilskuddene var D-vitamin, multivitaminer, tran eller omega-3 og jern. En av donorene brukte et multivitamintilskudd som også inneholdt urter.
Morsmelkdonorenes bruk av kosttilskudd varierte. Enkelte tok slikt tilskudd regelmessig som en del av egen helserutine, mens andre brukte det for å dekke spesifikke behov knyttet til amming og donasjon. Bruken ble ofte begrunnet med egne vurderinger av behov, anbefalinger for ammende, kostholdsvaner eller råd fra helsepersonell og melkebanken:
«Melkebanken sa at det er veldig viktig med vitamin D, så da tok jeg det og var flink til å ta D-vitamin og tranpiller mens jeg donerte melk» MD10.
To av donorene brukte ikke kosttilskudd under donasjonen og uttrykte en viss tilbakeholdenhet. En av dem fremhevet særlig at hun var usikker på hva som var trygt å ta, og at det var enklere å avstå, for «da vet man at man er good»:
«Det er noe med det at ikke finnes noen liste som man får på at dette kan du ta, og dette kan du ikke ta, og da er det enklere å ikke ta noe» MD5.
Bruk av naturpreparater var lite utbredt blant donorene, og flere var skeptiske. Enkelte fortalte at de drakk te med kamille, sitron eller ingefær, men fortalte at det ikke ble gjort av medisinske årsaker. Kun én donor beskrev bruk av urtete i donasjonsperioden, men understreket at bruken var restriktiv og basert på grundige vurderinger av trygghet:
«Jeg har jo kun drukket te som man vet mye om [...] Jeg har sjekket omtrent alt jeg har puttet i munnen, 50 ganger. Jeg har vært veldig restriktiv og jeg har holdt meg til tre forskjellige typer: gresk fjellte, peppermyntete og ammete» MD11.
Bruk av legemidler under donasjonen
To morsmelkdonorer brukte legemidler mot sine kroniske sykdommer. En brukte Levaxin og insulin mot henholdsvis lavt stoffskifte og diabetes type 1, mens den andre brukte minipiller mot endometriose. En tredje donor brukte Ventoline mot astma, men kun ved behov. Kvinnene beskrev godkjenningsprosessen som «grundig, men ukomplisert».
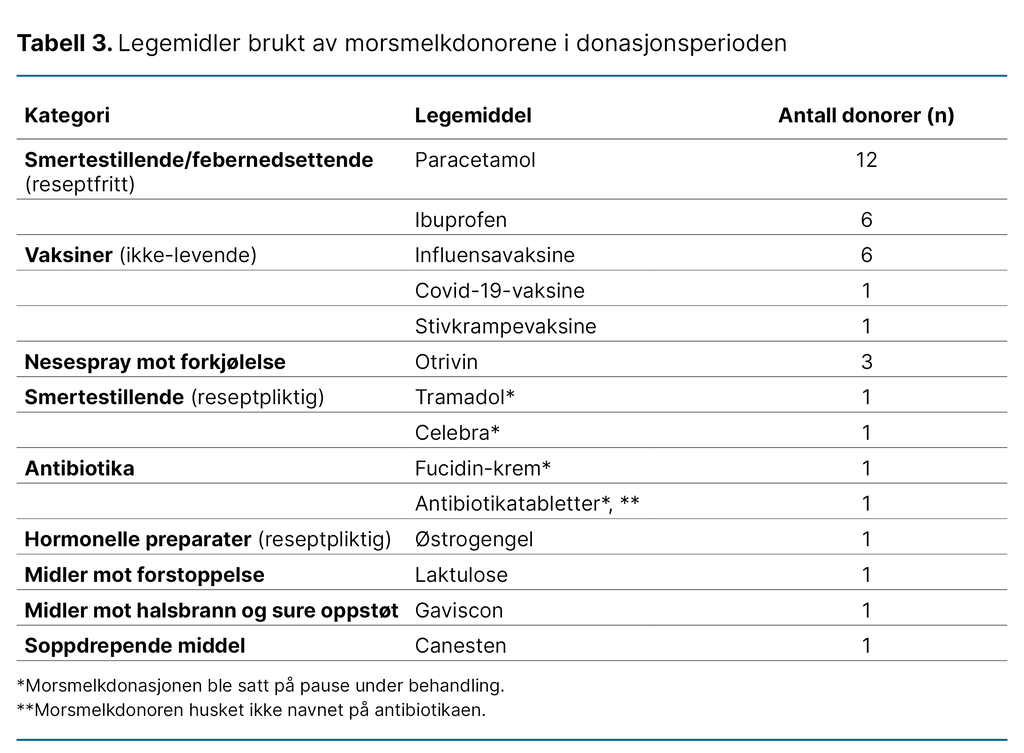
Flere av morsmelkdonorene hadde ulike helseplager i donasjonsperioden, som førte til sporadisk og behovsbasert bruk av legemidler. De mest brukte legemidlene var paracetamol, ibuprofen, vaksiner og slimavsvellende nesespray (tabell 3).
Ammerelaterte plager, hodepine og infeksjonssymptomer var de vanligste helseplagene som førte til legemiddelbruk blant morsmelkdonorene. Mindre plager ble ofte håndtert med ikke-medikamentelle tiltak som hvile, væskeinntak, brystmassasje og hyppigere amming, mens mer uttalte plager medførte behov for legemidler.
Hos flertallet ble legemiddelbruk omtalt som siste alternativ når andre tiltak ikke ga tilstrekkelig lindring:
«Jeg kan ha en del vondt i hodet og ikke alltid ty til Paracet bare fordi det er en enkel løsning, men kanskje ekstra restriktiv nå med tanke på amming og donasjonen [...] Jeg prøver å unngå det, og da har jeg heller drukket vann, tatt en tur ut, prøvd å sove» MD4.
Blant morsmelkdonorene som brukte legemidler, var det vanligste handlingsmønsteret å sette donasjonen på pause. Flere beskrev melken som «ødelagt», og beslutningen om å stoppe donasjonen midlertidig ble ofte begrunnet ut fra moralske og etiske vurderinger av mulig risiko for mottakerne. Flere fortsatte likevel å amme egne barn under sykdom og legemiddelbruk, med begrunnelsen om at de «har vært gjennom alt, så da kan de jo bruke alt mulig, da»:
«Jeg lot være å donere melk fra når jeg hadde Ibux i kroppen. Jeg tok Ibux en kveld, og da brukte jeg ikke melken jeg pumpa morgenen etter» MD12.
Enkelte utviklet egne rutiner for å redusere legemiddelkonsentrasjonen i morsmelken ved å tilpasse pumpingen til legemiddelinntaket. Andre fulgte melkebankens retningslinjer og merket posene ved legemiddelbruk:
«Jeg prøvde å ha maks avstand mellom pumping og inntak av smertestillende, eller minimumsavstand, altså pumpe omtrent samtidig sånn før det går over i blodet, og jeg markerte all melken som jeg tok, med ‘Paracet’» MD11.
Enkelte var ikke alltid klar over at visse preparater de brukte – ofte lokaltvirkende legemidler og vaksiner – ble regnet som legemidler. En donor reflekterte over at dette faktumet trolig ble oversett fordi man ofte «forholder seg litt annerledes til tabletter sammenliknet med andre medikamenter».
Tilnærming til legemiddelbruk
Morsmelkdonorene var bevisste på at legemidler kunne påvirke kvaliteten på morsmelken. Mange uttrykte et behov for å innhente informasjon og søkte råd fra ulike kilder, blant annet RELIS, Trygg Mammamedisin, helsepersonell og melkebanken. Felleskatalogen og pakningsvedlegg ble også nevnt som nyttige informasjonskilder.
Uklare eller motstridende råd fra fastlegen og andre kilder førte til usikkerhet rundt legemiddelbruken for enkelte av kvinnene, noe som førte til at de selv måtte vurdere bruken under amming. For to donorer førte dette til at behandlingen ble utsatt eller at ammingen midlertidig ble avbrutt:
«Jeg endte med å stoppe for jeg kjente at jeg ikke var så komfortabel med det, spesielt siden han ikke var så kjent med østrogenbehandling at jeg tenkte at jeg bare får vente til vi er ferdige med å amme» MD8.
Flere erfarte at annet helsepersonell var mer tilgjengelig og nyttig når det gjaldt spørsmål om amming og legemiddelbruk. En donor beskrev at fastlegen i liten grad ga tilpasset veiledning, og fortalte følgende:
«Det gir meg ikke så mye hjelp når det står at jeg skal snakke med legen, og han bare leser opp hva som står i brukerveiledningen […] så jeg kontaktet helsesykepleier og ammehjelpen, og de var mer spesifikke» MD1.
Morsmelkdonorene beskrev at de var restriktive og tilbakeholdne til legemiddelbruk under donasjonen, hovedsakelig for å sikre trygg melk til mottakerne. En donor fortalte at informasjonen hun fikk fra melkebanken om mottakernes sårbarhet, gjorde sterkt inntrykk og økte bevisstheten rundt egen legemiddelbruk:
«Jeg prøvde å gjøre alt annet før jeg tok smertestillende, og det var absolutt en ekstra motivasjon da jeg var donor. Du vet jo at barnet ditt etter hvert blir eldre, og at det er helt trygt å ta smertestillende, men når de er premature, så hadde jeg jo en ekstra motivasjon til å prøve alt annet» MD11.
For enkelte medførte morsmelkdonasjonen at de måtte avstå fra visse legemidler for å kunne fortsette å donere. En donor fortalte at hun valgte å ikke ta Cetirizin, fordi det ikke var forenlig med morsmelkdonasjon:
«De allergipillene tok jeg ikke i det hele tatt, så da fikk jeg heller gå og klø i munnen og klø i øya. Men det tenkte jeg at var verdt det – jeg ville ikke utsette disse babyene for at de skulle bli ekstra trøtte» MD7.
Diskusjon
Motivasjon og erfaringer
Funnene i studien vår viser at morsmelkdonorene både motiveres av et ønske om en pragmatisk løsning på overskuddsmelken og et ønske om å hjelpe andre. Dette funnet samsvarer med funn i to svenske studier av Blomqvist og Olsson (19, 20) samt andre internasjonale studier (7–9), som alle fremhever praktiske og altruistiske motiver. Kvinnene i vår studie uttrykte samtidig en sterk omtanke for mottakernes pårørende og beskrev donasjonen som en måte å støtte familier på i en sårbar og belastende livssituasjon.
Videre tyder våre funn på at positive erfaringer, støtte og takknemlighet overfor helsevesenet og helsepersonell bidrar til å styrke motivasjonen for å donere morsmelk. Funnet er i tråd med en oversiktsstudie av Mahdikhani og medarbeidere (9), som viser at støtte fra helsepersonell kan være avgjørende for donorers motivasjon. Dette funnet kan tyde på at helsepersonell som møter fødende og ammende, spiller en sentral rolle i å fremme både positive donoropplevelser og rekruttering til melkebankene.
Donasjonsprosessen ble opplevd som tidvis krevende. Både våre funn og flere internasjonale studier (8, 19, 20) viser at hygieneprosedyrene og leveringen av melken er blant de mest utfordrende aspektene ved donasjonen. Ettersom morsmelkdonasjon er frivillig og vederlagsfri (4), er det viktig å identifisere barrierene som donorene møter.
En britisk tverrsnittsstudie fra 2025 viser at logistiske barrierer kan redusere donormotivasjonen (21). Likevel klarte morsmelkdonorene i studien vår å overkomme barrierene. Flere uttrykte takknemlighet for melkebankens støtte og fleksibilitet, som gjorde det mulig å etablere egne rutiner og en mer håndterbar donasjon.
En studie av Candelaria og medarbeidere (22) fant at støtte og veiledning fra sykepleiere var avgjørende for motivasjonen til morsmelkdonorer. Dette funnet understreker hvor viktig det er med støttende helsepersonell og fleksible donasjonssystemer som kan tilpasses individuelle behov og fremme en mer tilgjengelig donasjonspraksis som også er lavterskel.
Bruk av kosttilskudd, naturpreparater og legemidler
Majoriteten av donorene brukte minst ett kosttilskudd i donasjonsperioden, noe som samsvarer med internasjonale studier som viser utbredt bruk av kosttilskudd blant ammende (11, 23, 24). To donorer uttrykte usikkerhet knyttet til bruk, noe som samsvarer med funn fra en tyrkisk undersøkelse som påpeker at ammende er skeptiske til om det er trygt å bruke kosttilskudd (24).
Blant donorene i vår studie var bruken av urtemedisiner lav, med kun to donorer som oppga slik bruk. Imidlertid viser internasjonale studier fra Tyrkia (24), Australia (25) og Italia (26) at ammende i langt større grad benytter urtemedisiner. I en nasjonal studie fra 2011 oppga 37,3 prosent av kvinnene at de hadde brukt urtemedisiner i en tidligere ammeperiode (27), noe som tyder på at naturpreparater er utbredt blant ammende generelt sett.
Selv om få morsmelkdonorer rapporterte om bruk av urter, forekom det likevel noen tilfeller av slik bruk. Det kan tyde på at enkelte ikke håndterte eller reflekterte over urter på samme måte som legemidler. Derfor kan det være nyttig å minne om at retningslinjene også gjelder for urter og naturpreparater (4).
Mangel på tydelige og enhetlige retningslinjer for urtebruk og kosttilskudd kan skape usikkerhet og føre til utilsiktet bruk. Det viser at det er behov for klare retningslinjer som kan sikre trygg praksis og redusere risikoen for misforståelser eller ulik tolkning. Våre funn indikerer også at helsepersonell som møter donorer, kan spille en nøkkelrolle i å veilede dem og henvise til gjeldende retningslinjer for morsmelkdonasjon.
Et gjennomgående prinsipp blant donorene var «minst mulig legemidler», som er i tråd med funn fra den systematiske oversiktsstudien til Spiesser-Robelet og medarbeidere (10). Den viser at ammende unngår å bruke legemidler for å beskytte barnet mot unødvendig eksponering (10). Dette reflekteres i våre funn, der donorene beskriver at de har et omsorgsansvar overfor mottakerne. Derfor foretar de grundige risikovurderinger for mottakernes sikkerhet og anser legemiddelbruk som siste utvei.
Legemidlene som ble brukt av morsmelkdonorene i studien vår, var i samsvar med norske retningslinjer (4). Selv om bruken stort sett lå innenfor retningslinjene (4), justerte flere tidspunktet for inntak eller tok en midlertidig pause fra donasjonen som et forsiktighetsgrep. Dette funnet samsvarer med internasjonale funn om at ammende ofte er tilbakeholdne med legemidler, selv når bruken er forenlig med amming (10, 11).
En av morsmelkdonorene i vår studie avsto fra å bruke Cetirizin mot allergi, da legemiddelet ikke var forenlig med donasjon. Ifølge gjeldende norske retningslinjer er det kun lokale allergipreparater som er tillatt, mens internasjonale retningslinjer, som britiske (28) og italienske anbefalinger (29), tillater bruk av ikke-sederende antihistaminer som Cetirizin. Selv om legemiddelbruken blant donorene er begrenset, er det viktig at retningslinjene oppdateres jevnlig slik at de samsvarer med ny kunnskap og internasjonal praksis.
Styrker og begrensninger ved studien
En styrke ved studien er den kvalitative tilnærmingen, som åpnet for fleksible og nyanserte samtaler. Det var også en styrke at vi hadde en bevisst refleksiv holdning, der vår rolle og forforståelse ble vurdert aktivt gjennom hele forskningsprosessen. Bruken av pilotintervjuer, løpende transkribering og justering av intervjuguiden bidro til økt datakvalitet, mens involveringen av en brukerrepresentant sikret tematisk relevans og nærhet til brukerne.
I studien benyttet vi digitale verktøy for å gjennomføre intervjuene. En fordel med digitale intervjuer er økt geografisk tilgjengelighet og fleksibilitet for informantene (30), særlig i en travel hverdag. Samtidig medførte den digitale gjennomføringen en metodisk begrensning fordi den reduserte muligheten for å tolke nonverbale signaler og bygge relasjon til informantene.
Begrenset intervjuerfaring, tekniske utfordringer og forstyrrelser underveis kan ha påvirket datainnsamlingen negativt. Kartleggingen av legemidler, kosttilskudd og naturpreparater var basert på selvrapportering, noe som forutsetter både korrekt hukommelse og ærlig gjengivelse. Det kan ikke utelukkes at enkelte deltakere hadde vansker med å huske bruk, legemiddelnavn eller dosering, noe som kan ha redusert datanøyaktigheten (31).
Videre begrenser rekruttering fra én enkelt melkebank studiens overføringsverdi, da funnene kan være påvirket av lokale rutiner, praksis og informasjonsformidling som ikke nødvendigvis er representative for andre melkebanker, nasjonalt eller internasjonalt.
Konklusjon
Denne studien er den første i norsk kontekst som kvalitativt utforsker motivasjon, erfaringer og legemiddelbruk blant morsmelkdonorer. Donorene ved Oslo universitetssykehus beskrev både praktiske og altruistiske motiver, der ønsket om å bruke overskuddsmelk og hjelpe sårbare barn og foreldre sto sentralt. De opplevde donasjonen som meningsfull, men også tidvis krevende, særlig knyttet til krav om hygiene og levering.
Bruken av kosttilskudd var utbredt, særlig D-vitamin, omega-3, multivitaminer og jern, mens naturpreparater ble mindre brukt. Donorene var svært bevisste på og ansvarlige i legemiddelbruken. De brukte hovedsakelig milde smertestillende som ibuprofen og paracetamol, vaksiner og slimavsvellende nesespray. Alle ble brukt i tråd med gjeldende retningslinjer.
Funnene peker på at det er behov for fleksible og individuelt tilpassede donasjonssystemer som kan senke terskelen for deltakelse og fremme en mer inkluderende melkebankpraksis. De understreker også hvor viktig det er at retningslinjene for morsmelkdonasjon oppdateres regelmessig, særlig for bruk av kosttilskudd, naturpreparater og legemidler, for å sikre samsvar med oppdatert kunnskap og internasjonal praksis.
Studien gir helsepersonell innen nyfødtavdelinger, barselomsorg og morsmelkbanker verdifull kunnskap om morsmelkdonasjon, som kan gi bedre veiledning, oppfølging og rekruttering av donorer.
Takksigelser
En stor takk til morsmelkdonorene ved OUS for deres bidrag i intervjuene. Vi takker også brukerrepresentanten i studien, Karoline Steffensen, for nyttige innspill i arbeidet med utformingen av intervjuguiden.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap
Hensikt, Sammendrag: Endret fra "naturmedisiner" til "naturpreparater" (10.02.2026)


















0 Kommentarer