Poliklinikken må utnyttes som praksisarena for sykepleierstudenter

Stadig mer behandling og pleie flyttes til poliklinikker og dagenheter. Kunnskap om poliklinisk pasientbehandling bør integreres i program for bachelor i sykepleie.
Innen spesialisthelsetjenesten overtar poliklinikker og dagenheter stadig flere av oppgavene som før ble utført på sengeposter. Nye nasjonale retningslinjer for grunnutdanningene i helse- og sosialfag utfordrer utdanningene til å tenke nytt om sykepleierstudentenes praksisstudier i spesialisthelsetjenesten. Kunnskap og kompetanse om poliklinisk pasientbehandling og praksisstudier i denne typen kliniske enheter er mer aktuelt enn noensinne og bør integreres i program for bachelor i sykepleie.
I denne fagartikkelen presenterer vi erfaringer vi har gjort fra et prosjekt ved to sykepleierutdanninger i Bergen. Erfaringene viser at poliklinikk som praksisarena for veiledet praksis kan innfri mange av fagplanens læringsutbyttebeskrivelser, i tråd med rammeplanens krav til veiledet somatisk praksis.
Det kreves imidlertid at høyskolene og praksisfeltet forbereder og organiserer praksisstudiene på poliklinikk godt, og at studentene får veiledning og tid til klinisk resonnering underveis.
Bakgrunn
Utdanning av sykepleierstudenter er regulert av Rammeplan for sykepleierutdanning (1). Med utgangspunkt i rammeplanen utarbeider universitetene og høyskolene fagplaner som viser hvordan studieprogrammene operasjonaliseres og tilrettelegges.
Læringsutbyttebeskrivelser, basert på nasjonalt kvalifikasjonsrammeverk for livslang læring, beskriver hva alle som har fullført en utdanning, skal ha lært i utdanningsløpet og i praksisperioder (2).
For å møte fremtidens helseutfordringer er det viktig med god kvalitet og tilstrekkelig relevans i sykepleierstudentenes praksisstudier (3, 4). Innen spesialisthelsetjenesten flyttes stadig mer behandling og pleie fra sengeposter til poliklinikker. Antallet sengeplasser reduseres, samtidig som antallet studenter i helsefagutdanningene øker.
Omfanget av obligatorisk praksis i somatisk spesialisthelsetjeneste for sykepleierstudenter er derimot ikke endret (5). Når pasientbehandlingen dreies fra sengepost til poliklinikk og dagbehandling, må lærestedene og sykehusene i samarbeid sørge for at klinisk praksis for sykepleierstudenter planlegges og gjennomføres i tråd med denne utviklingen.
På poliklinikk utføres det konsultasjoner og behandling som ikke krever seng eller overnatting, og enhetene er ofte bemannet av sykepleiere som har lang erfaring og høy kompetanse. Det finnes læringssituasjoner for sykepleierstudenter på disse avdelingene som per i dag ikke utnyttes optimalt.
For å utforske og vurdere om poliklinikker er egnet for veiledet praksis for sykepleierstudenter, valgte Haukeland universitetssjukehus, Haraldsplass Diakonale Sykehus, Høgskulen på Vestlandet og VID vitenskapelige høgskole (begge campus Bergen) å gjennomføre et prosjekt. Erfaringer og evalueringer fra dette Poliklinikk-prosjektet danner bakgrunnen for denne artikkelen.
Tidligere forskning
Foreløpig finnes det lite forskning på temaet læringsmuligheter for sykepleierstudenter i poliklinikk. En dansk litteraturstudie viser at sykepleiere i poliklinikk ikke får tilstrekkelig tid til å utøve sykepleie og omsorg i de korte pasientmøtene. Pasienters forventninger til sykepleieren er ofte å bli godt informert, lyttet til og veiledet gjennom en undersøkelse. Sykepleie i det korte møtet er ikke en spesiell form for sykepleie, men stiller økte krav til sykepleierens relasjonelle og kommunikative kompetanse (6).
Masteroppgaven til Kjølsås (7) viser at økningen i poliklinisk virksomhet ved sykehusene fører til at sykepleietjenesten får nye oppgaver, hvor målet er å hjelpe pasienten slik at undersøkelser og behandling kan gjennomføres på en god og trygg måte. Til tross for sykepleierens intensjon om å møte pasientens individuelle behov kan travelhet og tidspress i poliklinikken føre til at dette ikke alltid er mulig å få til (7).
Metode
Poliklinikk-prosjektet ble gjennomført i perioden våren 2011 til våren 2012. Forfatterne av denne artikkelen hadde hovedansvaret for gjennomføringen.
Studentene som deltok, kom fra Høgskulen på Vestlandet og VID vitenskapelige høgskole (begge campus Bergen) og var i sitt andre studieår. Prosjektet ble gjennomført over fire påfølgende praksisperioder hvor til sammen 51 studenter hadde praksisstudier på poliklinikker, enten ved Haukeland universitetssjukehus eller ved Haraldsplass Diakonale Sykehus.
Læringsutbyttebeskrivelser for poliklinikkene ble utarbeidet med utgangspunkt i eksisterende læringsutbyttebeskrivelser for sengepostene og tilpasset pasientgrupper og læringsmuligheter på den enkelte poliklinikken, i samarbeid med sykepleierne der.
Før praksisstudiene fikk studentene en times informasjon om poliklinikk og hvilken funksjon sykepleiere har der. De fikk, i likhet med studentene som skulle på sengepost, også annen relevant informasjon om praksisstudier. Noen kontaktsykepleiere på poliklinikk fikk tilbud om kurs i veiledningspedagogikk i forkant av oppstarten av prosjektet.
Studentene i poliklinikken ble, på lik linje med de studentene som var i vanlige somatiske avdelinger, fulgt opp gjennom praksisperioden av lærer og kontaktsykepleier. Det ble i tillegg til vurderingssamtaler mellom student, lærer og kontaktsykepleier lagt til rette for veiledningssamtaler og klinisk refleksjon.
For å evaluere prosjektet ble det etter hver praksisperiode sendt et spørreskjema med åpne og lukkede spørsmål til studentene og kontaktsykepleierne. Total svarandel var 76 prosent hos studentene (n = 51) og 65 prosent hos kontaktsykepleierne (n = 51). Femten lærere deltok i prosjektet og evaluerte via fokusgruppeintervju og evalueringsskjema med åpne spørsmål (svarandel: 86 prosent).
Det ble gjort deskriptive analyser av kvantitative data fra spørreskjemaene og en kvalitativ innholdsanalyse (8, 9) av tekst fra de åpne spørsmålene i spørreskjemaene samt det som kom frem i intervju og evalueringsskjema fra lærerne.
Resultater
Forberedelser før praksis i poliklinikk
Mange av studentene fortalte at de savnet mer spesifikk undervisning og informasjon om poliklinisk virksomhet og hva som var sykepleierens funksjon i poliklinikk, i forkant av praksisstudiene. En student skrev for eksempel: «Vi kunne fått en egen, mer tilpasset plan for praksis for poliklinikk.»
Flere av lærerne ga tilbakemelding om at undervisningen ved høyskolen i for stor grad var rettet mot at studentene skulle i praksis på sengepost. De fleste kontaktsykepleierne mente at poliklinikk var en god praksisarena for studentene, forutsatt at lærer, kontaktsykepleier og praksissted var godt forberedt og tydelig på hva studentene skulle ha som læringsmål.
Veiledning i poliklinikk
De fleste studentene var fornøyde med veiledningen fra de ansatte i poliklinikken (se figur 1).
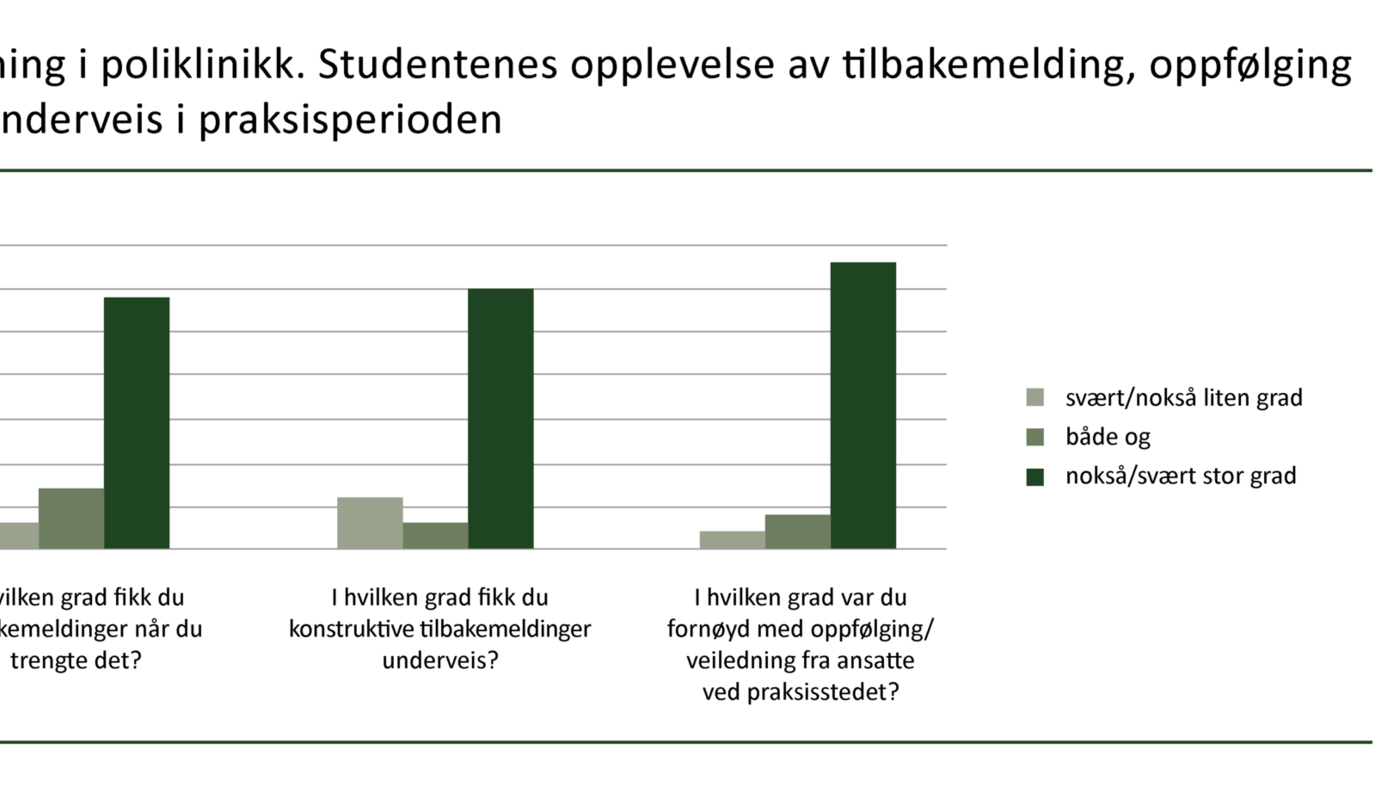
I intervju med lærerne kom det frem at de opplevde at de hadde en annen rolle i poliklinikken enn på sengepost. De opplevde at det var et større behov på poliklinikken for at læreren satte av tid til veiledning og klinisk refleksjon blant studentene.
Studentene trengte mer veiledning for å se læringspotensialet og kople læringsutbytter til ulike rutineoppgaver, og de trengte hjelp til å knytte teori til praktiske situasjoner som de deltok i. Lærerne opplevde at det var nyttig å ha med kontaktsykepleierne i klinisk refleksjon med studentene.
Læringsutbytteoppnåelse i poliklinikk
Studentene opplevde at praksisstudier på poliklinikk bidro til utvikling og oppnåelse av flere læringsutbytter (se figur 2).
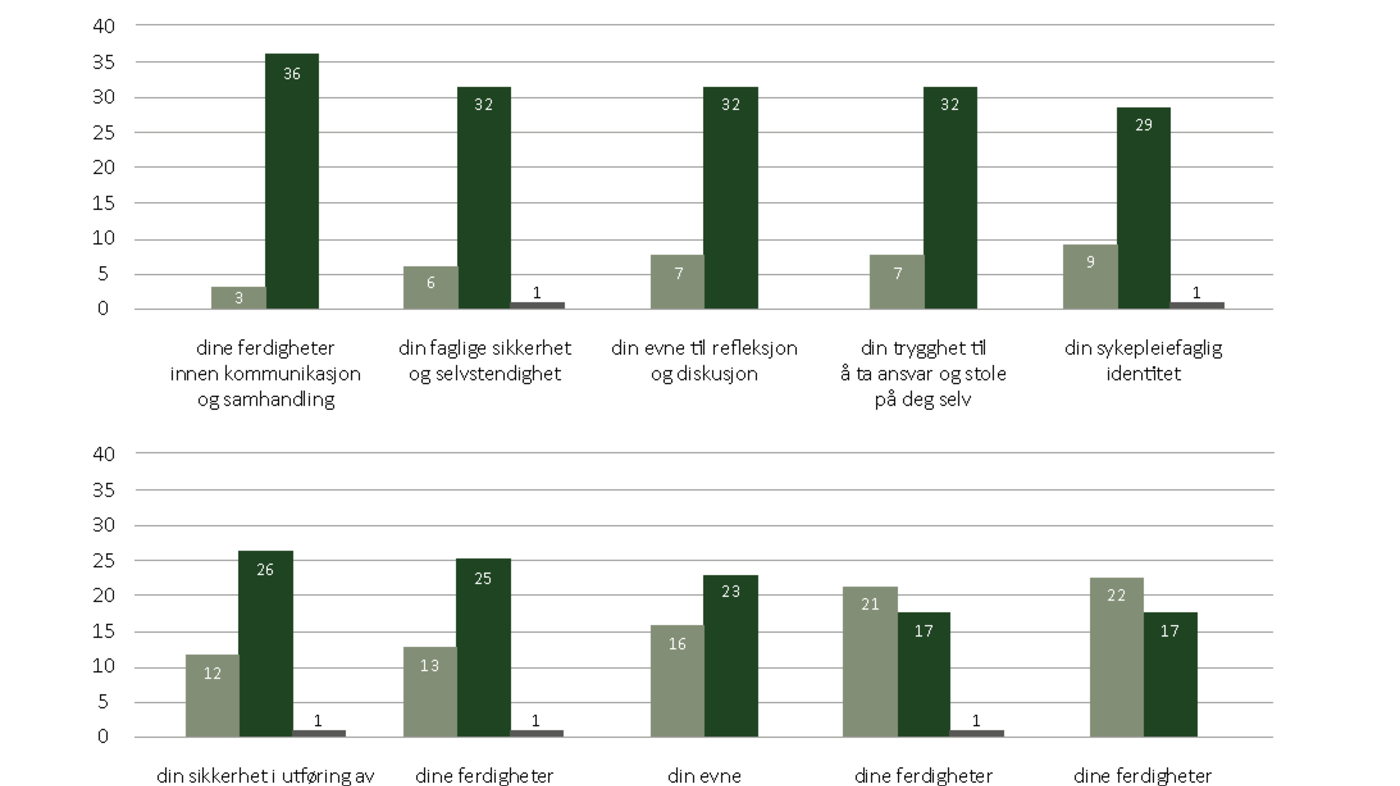
Innenfor ferdigheter som klinisk observasjon, fordeling og delegering av arbeid samt medikamenthåndtering rapporterte studentene derimot til en viss grad om manglende muligheter til å oppnå læringsutbytter i poliklinikk.
Lærerne evaluerte poliklinikk som en god arena for studentene til å se pasienten, og pasientens behov for sykepleie, i et helhetlig perspektiv. Både studenter, lærere og kontaktsykepleiere beskrev utfordringer knyttet til de korte pasientmøtene. En sykepleier skrev: «I de korte pasientmøtene er det en utfordring for studenten å innta rollen som sykepleier, og ikke bare være observatør.»
Diskusjon
Sykepleierutdanningens samfunnsoppdrag er blant annet å utdanne sykepleiere med kompetanse som vil bli etterspurt i fremtidens helsevesen. I sykepleierutdanningen har poliklinikk frem til nå stort sett vært brukt som hospiteringsplass og ikke som arena for veiledede praksisstudier. Å veilede sykepleierstudenter var derfor nytt og ukjent for noen av sykepleierne i disse enhetene.
Flere av kontaktsykepleierne uttrykte i sine evalueringer underveis i prosjektet at de manglet et vokabular og konkrete veiledningsferdigheter for å ivareta studentene. De kjente seg usikre på hva studentene og høyskolen forventet av dem, og de ga uttrykk for at de trengte hjelp av lærer til å identifisere læringssituasjoner. For å imøtekomme dette fikk kontaktsykepleierne i løpet av prosjektperioden tilbud om et to dagers kurs i veiledningspedagogikk.
Forberedelser før praksisstudier i poliklinikk
Studentene i vårt prosjekt ønsket seg mer konkret undervisning, gjerne av en sykepleier som jobber i poliklinikk. De foreslo at viktige sider ved sykepleierens funksjon og arbeid kunne blitt eksemplifisert, artikulert og synliggjort i forkant av praksis.
Dette viser at undervisningen som gis i bachelorutdanningen, ikke nødvendigvis alltid er i tråd med utviklingen i helsevesenet. Poliklinikker har annerledes arkitektur, organisering og tidsaspekt enn tradisjonelle sengeposter. Pasientmøtene er korte, og pasientene «har klær på» og er ofte oppegående. Sykepleien som utøves, er ofte mer spesialisert og derfor mer utfordrende for studentene både å se og forstå.
Holmsens studie (10) om hva som påvirker sykepleierstudentenes trygghet og læring i klinisk praksis, viser nettopp at god planlegging og organisering i forkant av praksisstudiene har stor betydning. Studentene trenger å vite hva de går til, hvilke pasientgrupper de vil møte, hvilke forkunnskaper det er behov for, og hvilke ferdigheter poliklinikken forventer at de skal kunne og ha beredskap i forhold til. En opplevelse av trygghet vil kunne bidra til at studentene våger å være mer aktivt involvert i sin egen læring.
Kontaktsykepleierne på poliklinikkene trenger også informasjon om hvor studentene er i sine studieforløp, og om hvilke læringsutbytter som skal nås gjennom praksisperioden. Lærestedene må utarbeide tydelige læringsutbyttebeskrivelser for praksisstudier i samarbeid med sykepleierne i poliklinikkene for å sikre at praksisperioden blir relevant. For studentene er det nødvendig å få spesifikke læringsutbyttebeskrivelser som speiler autentiske yrkessituasjoner, da målet med veiledede praksisstudier blant annet er å oppnå yrkeskompetanse (1).
Kombinerte stillinger
Viktigheten av et faglig samarbeid mellom lærestedene og praksisfeltet er fremhevet i merknad 7 tredje ledd til studietilsynsforskriften § 2-3 (11): «Det er viktig for kvaliteten i studietilbudet at det jevnlig foregår en faglig interaksjon mellom kompetansepersoner i praksisfeltet og sentrale kompetansepersoner som har hovedstilling ved institusjonene.»
For å styrke det faglige samarbeidet anbefaler rapporten Kvalitet i praksisstudiene i helse- og sosialfagutdanningene (3) blant annet økt bruk av kombinerte stillinger, hvor man har stillingsprosenter både i universitets- og høyskolesektoren og i helsetjenesten. Dette kan bygge bro mellom den praktiske og den teoretiske delen av utdanningen og forbedre kvaliteten i sykepleierstudentenes læring i praksisperiodene.
Veiledning og klinisk resonnering
Å sette av tid til refleksjon kan være utfordrende i en travel hverdag i poliklinikk hvis det ikke er prioritert og avsatt tid for den enkelte kontaktsykepleieren. Studentene har behov for tilbakemeldingene som gis i veiledningssamtalene, og slike læringsprosesser krever tid. Dette kommer frem i forskningslitteraturen om veiledning (12).
Kontaktsykepleiere og lærere i prosjektet erfarte at det spesielt i starten av praksisstudiene kunne være en utfordring at studentene ble stående som passive observatører. Mangel på tid sammen med kontaktsykepleier og tid til klinisk resonnering rundt de ulike faglige aspektene som inngår i pasientmøtene, kan være til hinder for læring i poliklinikk.
Studentene lærer sykepleiefaget på flere måter i praksisstudiene: gjennom å lese teori, ved deltakelse i praktisk yrkesutøvelse, i samspill med andre studenter og ved refleksjon over erfarte situasjoner. Christiansen understreker i sin artikkel at medstudenter og pasienter er viktige aktører for studentenes læring (13).
I prosjektet ble det lagt til rette for ukentlig veiledning og klinisk refleksjon i møter mellom student, lærer og kontaktsykepleier. Målet var gjennom dialog å bevisstgjøre studenten sine kunnskaper, ferdigheter og holdninger, slik at de kunne bruke dette i konkrete møter med pasientene.
Dette bidro til at studentene kunne se flere faglige komponenter og nyanser i de polikliniske konsultasjonene, samt se de korte møtene som en del av et helhetlig pasientforløp. Studentene oppdaget på denne måten sammenhenger mellom teori og praksis.
Kontaktsykepleierne rapporterte om stor grad av relevans og nytte av kurset i veiledningspedagogikk. Det ga dem enkle verktøy som de kunne bruke i veiledning av studentene. Det er gjennom refleksjon over pasientsituasjoner studenten har deltatt i, sammen med kontaktsykepleier eller lærer, at det skjer en kontinuerlig personlig og faglig utvikling samtidig med at den kliniske kompetansen utvikles (14).
Hvilke læringsutbytter kan oppnås i poliklinikk?
I dag har sykepleiere en viktig rolle i å utøve helhetlig pleie og omsorg for pasienter i poliklinikk, blant annet ved å koordinere, planlegge, informere, undervise, støtte og veilede gjennom utredning, undersøkelser og behandling over tid.
Ved noen poliklinikker har sykepleierne i økende grad også et delansvar for behandling og oppfølging av pasienter og gjennomfører selvstendige konsultasjoner med føring av DRG-koding som grunnlag for aktivitetsbasert finansiering (ISF). Denne rolleendringen er det viktig å synliggjøre, slik at studentene kan forstå hva sykepleie i poliklinikk innebærer (7).
Flertallet av studentene i prosjektet opplevde at praksisstudier på poliklinikk bidro til at flere læringsutbyttebeskrivelser ble oppnådd. Eksempelvis fikk ferdigheter innen kommunikasjon og samhandling, evne til refleksjon, faglig trygghet og selvstendighet og trygghet til å ta ansvar og stole på seg høy skår.
Disse ferdighetene er sentrale elementer i sykepleieres funksjon. De favner viktige kunnskaper og ferdigheter som studentene kan overføre til andre praksisarenaer, og som kan bidra til utvikling av yrkesidentitet og modning inn i en fremtidig yrkesrolle.
Flere studenter rapporterte om at de fikk lite erfaring med enkelte prosedyrer, som eksempelvis medikamenthåndtering. Noen opplevde at praksis i poliklinikk i liten grad bidro til at de fikk erfaring med arbeidsledelse eller dokumentasjon av sykepleie.
Helhetlige praksisløp
Lærestedene må sørge for at studentene har mulighet til å oppnå alle læringsutbytter som er knyttet til praksisstudier, i løpet av utdanningsløpet. Dette kan for eksempel bli gjort ved at det blir utarbeidet helhetlige praksisløp som sikrer at studentene gjennom sitt treårige studieløp får varierte praksiserfaringer som i sum bidrar til at læringsutbytter blir innfridd.
Godt læringsutbytte gjennom praksisstudier i poliklinikk forutsetter at studentene selv tar initiativ til å lære ved å være delaktige, engasjerte og aktive i praksisperioden. Kontaktsykepleierne kan legge til rette for at studentene selv må oppdage og reflektere i de praksissituasjonene de deltar i (15).
Praksisstudiene skal styrke studentenes kunnskaper om arbeidsfeltet og legge til rette for trening i reelle pasientsituasjoner. Sykepleieteoretikeren P. Benner sier at hensikten med praksisstudier er å «lære ved å gjøre, observere og delta i et arbeidsfellesskap» (16). Slik kan studentene forberede seg til yrket de skal ut i.
Konklusjon
Våre erfaringer med dette prosjektet er at studenter, kontaktsykepleiere og lærere opplevde poliklinikken som en god arena for sykepleierstudenter til å lære om somatisk sykepleie i. Prosjektet viser at det er mulig å oppnå de fleste av fagplanens læringsutbyttebeskrivelser, i tråd med rammeplanenes krav til veiledet praksis, i somatiske poliklinikker.
Det krever imidlertid at lærestedene og praksisfeltet forbereder praksisstudiene i poliklinikk godt. Det må undervises og informeres spesifikt om sykepleierens rolle og funksjon i poliklinisk arbeid, og det må utarbeides spesifikke læringsutbyttebeskrivelser for den enkelte poliklinikken.
Kontaktsykepleierne bør tilbys kurs i veiledningspedagogikk. Lærerne må veilede og legge til rette for klinisk refleksjon sammen med studentene og kontaktsykepleierne, slik at studentene ser sammenhengen mellom teori og praksis.
Kunnskap og kompetanse om poliklinisk pasientbehandling og praksisstudier i denne typen kliniske enheter er mer aktuelt enn noensinne og bør integreres i program for bachelor i sykepleie.
Takk til prosjektgruppens representanter fra Haraldsplass Diakonale Sykehus, Haukeland universitetssjukehus, Høgskolen Betanien og Haraldsplass Diakonale Høgskole, som tilbake i 2011 initierte arbeidet med å prøve ut poliklinikker og dagpost som arena for veiledet praksis i somatiske sykehus.
Referanser
1. Kunnskapsdepartementet. Rammeplan for sykepleierutdanning. Oslo: Kunnskapsdepartementet; 2008. Tilgjengelig fra: https://www.regjeringen.no/globalassets/upload/kd/vedlegg/uh/rammeplaner/helse/rammeplan_sykepleierutdanning_08.pdf (nedlastet 21.08.2019).
2. Kunnskapsdepartementet. Kvalifikasjonsrammeverk for livslang læring. Oslo: Kunnskapsdepartementet; 2011. Tilgjengelig fra: https://www.nokut.no/nkr (nedlastet 08.02.2019).
3. Universitets- og høgskolerådet. Veiledende retningslinjer for utdanning og kompetansevurdering av praksisveiledere i helse- og velferdstjenestene. Oslo: Universitets- og høgskolerådet; 2018. Tilgjengelig fra: https://www.uhr.no/_f/p1/i6d7c80b4-ff82-4c28-a7b2-47d2ea3d438d/ny_nettversjon_veiledende_nasjonale_retningslinjer_for_praksisveilederutdanning_krav_til_praksisveilederes_kompetanse.pdf (nedlastet 16.10.2019).
4. Kunnskapsdepartementet. Nasjonale retningslinjer for helse- og sosialfagutdanningene (RHETOS). Oslo: Kunnskapsdepartementet. Tilgjengelig fra: https://www.regjeringen.no/no/tema/utdanning/høyere-utdanning/utvikling-av-nasjonale-retningslinjer-for-helse--og-sosialfagutdanningene/id2569499/ (nedlastet 09.02.2019).
5. Meld. St. 47 (2008–2009). Samhandlingsreformen. Rett behandling – på rett sted – til rett tid. Oslo: Helse- og omsorgsdepartementet; 2009.
6. Bundgaard K, Nielsen KB, Sørensen E. Kort & godt? Om korttidsafsnit og korttidssygepleje. Klinisk Sygepleje. 2011;4:18–29.
7. Kjølsås W. Hva er sykepleie i somatisk poliklinikk? (Masteroppgave.) Universitetet i Tromsø, Institutt for helse- og sosialfag; 2016.
8. Leech NL, Onwuegbuzie AJ. A typology of mixed methods research designs. Quality & Quantity. 2009; 43(2): 265–75.
9. Malterud K. Kvalitative metoder i medisinsk forskning. En innføring. 3. utg. Oslo: Universitetsforlaget; 2011.
10. Holmsen TL. Hva påvirker sykepleierstudentenes trygghet og læring i klinisk praksis? Vård i Norden . 2010;30(1):24–8.
11. Forskrift 7. februar 2017 nr. 137 om tilsyn med utdanningskvaliteten i høyere utdanning (studietilsynsforskriften). Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2017-02-07-137 (nedlastet 22.02.2019).
12. Eide H, Eide T. Kommunikasjon i relasjoner. Oslo: Gyldendal Akademisk; 2017.
13. Christiansen B. Den gode, profesjonelle samtalen – hvordan lærer sykepleierstudenter av og med hverandre? Norsk pedagogisk tidsskrift. 2006;1:17–28.
14. Lauvås K, Lauvås P. Tverrfaglig samarbeid – perspektiv og strategi. 2. utg. Oslo: Universitetsforlaget; 2004.
15. Grenstad NM, Sandven GJ. Å lære er å oppdage: prinsipper og praktiske arbeidsmåter i konfluent pedagogikk. Oslo: Didakta; 2008.
16. Benner P, Sutphen M, Leonard V, Day L. Educating nurses: a call for radical transformation. San Francisco: Jossey-Bass; 2010.




















Kommentarer