Sykepleier- og farmasistudenter lærte mye av hverandre i praksisstudiet

Sykepleierstudenter og farmasistudenter fikk stort utbytte av å samarbeide når de hadde praksis på sykehus. De fikk bedre forståelse for hverandres arbeid og delte kunnskap om pasientbehandling og medisinering.
Sykepleierstudenter på Hjertemedisinsk sengepost på UNN har deltatt i tverrprofesjonelt samarbeidsprosjekt med masterstudenter i klinisk farmasi. Samarbeidet handlet om å utføre screeninger i pasientsikkerhetsprogrammet «I trygge hender». Studentene oppdaget at felles kartlegging var viktig for samarbeid og behandling av pasienten. Det ga økte kunnskaper. Farmasistudentene ble bedre integrert i avdelingen. Deres kompetanse ble tydeligere, og det bidro til økt forståelse av deres profesjon.
Med samhandlingsreformen ble tverrprofesjonelt samarbeid for å kunne forebygge og komme i gang med tidlig behandling satt på dagsorden (1). I utdanningsmeldingen og Nasjonal helse- og sykehusplan er det blitt tydeliggjort at utdanningene må se til at behovet for kompetanse samstemmer med framtidens helse- og velferdsbehov, og tverrprofesjonell samhandling er en sentral tematikk også i disse dokumentene (2, 3).
Ved Universitetssykehuset Nord-Norge (UNN) og Universitetet i Tromsø (UiT) er tverrprofesjonelt samarbeid et satsingsområde og flere prosjekt er gjennomført (4, 5). For sykepleiere i spesialisthelsetjenesten består mye av arbeidet i å koordinere og samhandle med andre yrkesprofesjoner på en måte som gagner pasienten.
Kliniske farmasøyter blir i økende grad involvert i spesialisthelsetjenesten, ofte i tverrfaglige team rundt pasienten (6, 7). Denne kompetansen er helt sentral for å oppnå optimal legemiddelbruk- og håndtering (8). Kliniske farmasøyter kan forbedre kvaliteten av legemiddelbruken både klinisk og økonomisk (9). Imidlertid krever dette deltakelse og samarbeid med andre profesjoner.
I rapporten «Kvalitet i praksisstudiene i helse- og sosialfaglig høyere utdanning: Praksisprosjektet» fra Universitets og høgskolerådet var målet å heve kvaliteten og sikre relevansen i praksisstudiene for de ulike helse- og sosialfagutdanningene. Dette for å møte framtidens kompetansebehov, samt oppfylle krav om å etablere kombinerte stillinger for å ivareta utvikling og samarbeid mellom universitet og høyskoleutdanning og praksisfelt (10).
Kombinerte stillinger er allerede etablert på UNN og UiT. Dette er med på å skape felles forståelse mellom utdanning og praksisfelt om læring og utvikling i praksisstudier, noe som i sin tur skaper muligheter for å legge til rette for spennende tverrprofesjonelle læringssituasjoner (11).
I trygge hender
Pasientsikkerhetsprogrammet «I trygge hender» er et femårig (2014–2018) nasjonalt program som har tre hovedmål: redusere pasientskader, bygge varige strukturer for pasientsikkerhet og forbedre pasientsikkerhetskulturen i helsetjenesten. Pasientsikkerheten skal styrkes ved målrettede tiltak i hele helsetjenesten (12, 13).
På Hjertemedisinsk sengepost ved UNN har man valgt ut følgende fokusområder fra pasientsikkerhetsprogrammet: samstemming av legemiddellister, screening av ernæringstilstand, forebygging av fall og trykksår, forebygging av infeksjoner som ved sentralt og perifert venekateter, urinveisinfeksjoner og indikasjon for innleggelse av urinkateter.
Med dette som utgangspunkt ble målene i vårt prosjekt kort oppsummert:
- Få økte teoretiske kunnskaper, få praksiserfaring og økt forståelse i fokusområder fra pasientsikkerhetsprogrammet
- Delta aktivt i tverrfaglig samarbeid
- Intervjue og samtale med pasienter
- Mengdetrening i bruk av screeningverktøy og dokumentasjon
- Gjøre observasjoner, vurderinger og sette i verk relevante tiltak
- Analysere og reflektere kritisk omkring screening og funn
- Følge opp funn og rapportere videre
Kvalitetshjulet
I prosessen med utviklingen av det tverrprofesjonelle samarbeidsprosjektet har vi benyttet trinnene i kvalitetshjulet: plan, do, study og act som bygger på Demings sirkel,også navngitt som PDSA-sirkel (PUKK-sirkel på norsk) (14). Modellen er videreutviklet av kunnskapssenteret og viser til en sirkel med de fem fasene: forberede, planlegge, utføre, evaluere/vurdere og følge opp. Sirkelen viser en kontinuerlig prosess i systematisk forbedringsarbeid (15). Vi har i vårt tverrprofesjonelle prosjekt brukt en modifisert modell som viser trinnene vi har gjennomført (figur 1).
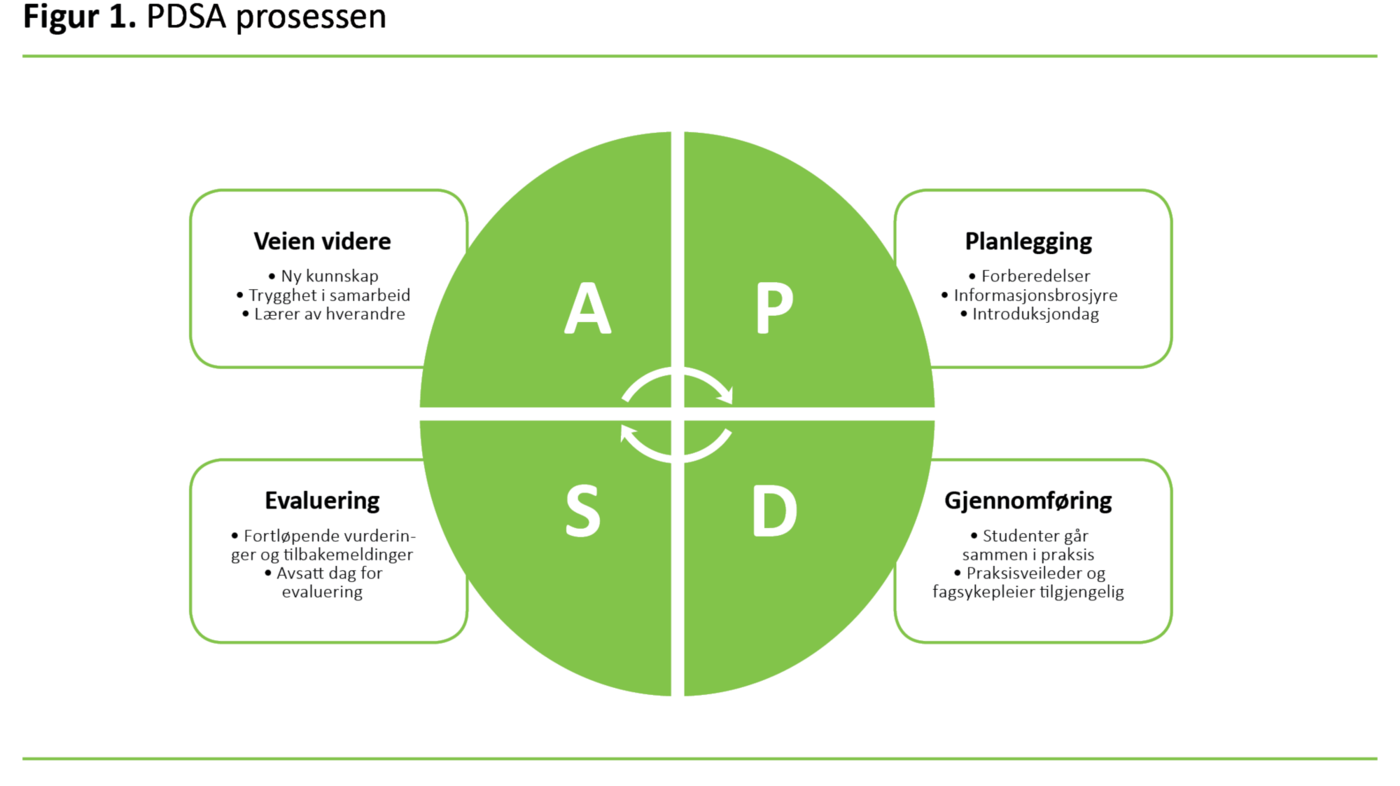
Planlegging
Vi gjennomførte høsten 2016 og 2017 prosjektet på Hjertemedisinsk sengepost på UNN. Der deltok 20 andreårs bachelorstudenter i sykepleie og fire førsteårs masterstudenter i klinisk farmasi. Prosjektets varighet var tre uker, og studentene samarbeidet to dager hver uke. Personalet på avdelingen ble informert om prosjektet, for å kunne bistå med utvalg av pasienter, hjelp og veiledning. Prosjektmidler ble satt av til å kjøpe fri praksisveileder og fagsykepleier til veiledning, refleksjon og evaluering, samt ha et overordnet ansvar underveis.
Studentene ble informert om prosjektet før første møte med praksis og de fikk en informasjonsbrosjyre om prosjektet. Videre deltok de på en felles introduksjonsdag. Der fikk de informasjon om pasientsikkerhetsprogrammet og repetisjon og påfyll av teori rundt de ulike fokusområdene. I tillegg fikk studentene muligheten til å praktisk øve på å bruke de ulike screeningverktøyene og lære mer om hvordan dette skal dokumenteres.
Gjennomføring
Studentene ble satt sammen i tverrfaglige par, hvor de skulle samarbeide om de utvalgte fokusområdene. Videre skulle studentene selv ta ansvar for å oppsøke hverandre og få utført ulike screeninger.
Det var egne digitale screeningverktøy for ernæring, fall og trykksår som de skulle benytte seg av. Målet var at alle studentene skulle ha samlet data i de ulike fokusområdene, samt prøvd å utføre screeningene før prosjektet sluttet.
Sentralt for fremdriften av prosjektet var frikjøp av tid for praksisveileder og fagsykepleier, slik at de kunne veilede og reflektere med studentene rundt observasjoner og tiltak de gjorde.
Forløpende tilbakemedinger
Evalueringen av prosjektet ble gjort fortløpende underveis gjennom spontane muntlige tilbakemeldinger fra studenter og personell på avdelingen, samt observasjoner som ble gjort fra frikjøpte sykepleierveiledere. Underveis i prosjektet ble det gjort noen få justeringer, som at veiledere gikk inn og styrte hvilke studenter som skulle gå sammen, klarerte hvilke screeninger som skulle prioriteres og hvor funn skulle dokumenteres.
På forhånd var det avtalt tidspunkt for evaluering av prosjektet som helhet med studenter, veiledere i praksis, lærer i kombinert stilling og ansvarlige lærere for studenter i klinisk farmasi.
Diskusjon
Å skape naturlig tverrfaglig samarbeid som gir læring
Det sentrale i vårt prosjekt har vært å skape naturlige og lærerike tverrfaglige samarbeidsmuligheter mellom de to profesjoner som var samtidig ute i praksis. Fokusområdene i pasientsikkerhetsprogrammet ble nøkkelen til det naturlige samarbeidet siden begge parter skulle utføre legemiddelsamstemming . Dette er i tråd med anbefalinger fra Universitet og høgskolerådet om relevans og kvalitet omkring samhandling og pasientsikkerhet (10).
Få av de deltakende studentene hadde hørt om pasientsikkerhetsprogrammet. En teoretisk gjennomgang med praktiske øvelser på introduksjonsdagen var derfor nødvendig. Studentene fikk muligheten til å lese seg opp teoretisk på fokusområdene for å kunne være forberedt. Dette ble påpekt av studentene som viktig, for å kunne gjøre observasjoner og komme med relevante tiltak.
Introduksjonsdagen bidro også til at studentene ble kjent med hverandre, noe som skapte trygghet og ufarliggjorde det å ta kontakt. Dette var viktig for farmasistudentene siden de kun var i praksis to dager i uken, mens sykepleierstudentene gikk i turnus. Farmasistudentene opplevde prosjektet som en døråpner til en praksis de var ganske ukjent med. De ble raskere invitert til samarbeid og dermed bedre integrert i avdelingen.
Nivåforskjellen i hvor langt studentene var kommet i utdanningen ble uvesentlig. Sykepleierstudentene trengte å lære seg mer om innsamling av informasjon om medisiner og hvordan medisiner teoretisk virker og forholder seg til hverandre, for å kunne gjøre gode observasjoner av pasienten. Farmasistudenten trengte på sin side viktige data om pasienten i sin legemiddelsamstemming, for å kunne gjøre sin legemiddelgjennomgang og ivareta pasientens medisinering.
Studentene fikk i fellesskap praktiske erfaringer i det å observere og samtale med pasientene. Dette var utfordrende for studenter i klinisk farmasi siden de ikke var vant til å være på sykehusavdelinger.
Å samtale og intervjue pasienten
For å kunne gjennomføre screening hos en pasient trenger man informasjon både om og fra pasienten. Når to profesjoner møtes oppstår mye læring i å kommunisere. Skal man samtale med pasienten eller intervjue?
Studentene i vårt prosjekt lærte av hverandre og ble selv mer bevisst på hvordan de ordla seg for å få til en god kommunikasjon. I begynnelsen gikk studentene mer direkte til verks ved å stille konkrete spørsmål til pasienten likt et intervju med spørsmål og svar. Etter hvert opplevde studentene at kommunikasjonen med pasienten ble mer en målrettet «naturlig» samtale. En student sa: «En samtale ble ikke lenger bare en samtale, men også en kilde til informasjon».
Sykepleierstudentene ble gjennom å observere farmasistudenten, mer bevisst på hvilke spørsmål, hvordan og hvorfor de stilte disse til pasienten ved medikamentsamstemming. De observerte at farmasistudenten brukte mer vanlige ord som pasienten er kjent med, i det å få pasienten til å redegjøre for sine medisiner.
Hos farmasistudentene var det utfordrende å selv ta ansvar for å gå inn og møte og få en god samtale med pasienten. Det er mer naturlig at pasienten/kunden tar kontakt med dem ved uthenting av medisiner. Dette var noe sykepleierstudenten kunne veilede farmasistudenten på. Gjennom å lære seg hvordan man kan tilnærme seg pasienten på en tillitsfull måte, opplevde farmasistudentene å få tilgang til mer informasjon som var viktig i deres arbeid.
Studentene erfarte i fellesskap at den trygge samtalen med pasienten var med på å skape et helhetlig bilde av pasienten. Her kunne man avdekke problemstillinger i pasientens egen medikamentadministreringen, for eksempel at pasienten bare tar tabletten annenhver dag eller at pasienten plages med svimmelhet. Studentene oppdaget at samtalen bidro med viktige data som ble reflektert over, analysert og vurdert til en felles forståelse i oppfølgningen av pasienten.
Screening og dokumentasjon
Studentene fikk mengdetrening i å bruke screeningverktøy og oppdaget underveis at de ulike screeningverktøyene er hjelpemidler, ikke en fastsatt fasit. Refleksjon og analysering over funnene som ble gjort var viktig. Farmasistudenten uttrykte at det var nyttig å være med sykepleiestudenten for å få det helhetlige synet av pasienten. De så for eksempel nytten av at pasienten var ernæringsscreenet eller fallscreenet innen de utførte medikamentsamstemming.
Når studentene fikk økte kunnskaper om fokusområdene i pasientsikkerhetsprogrammet, ble også kartleggingen av pasienten og pasientens behov bedre. Screeninger og utveksling av informasjon og kunnskap mellom studentene bidro til større fokus på observasjon, raskere tiltak og bedre oppfølgning av pasienten.
Underveis fikk studentene god trening i å bruke ulike typer av sykepleiedokumentasjon og lære seg hvor viktig det er å dokumentere riktig. Erfaringen med at det som ikke var dokumentert var ikke gjort, var nyttig. Studentene ble mer bevist på hva de skulle dokumentere, hvorfor og hvordan dette skulle rapporteres videre til andre yrkesgrupper.
Medikamenter og observasjon
Sykepleierstudentene fikk økte kunnskaper om medikamenter, både med å lese mer teori og gjennom diskusjon med farmasistudentene. De fikk også øvelse i å observere virkning og bivirkninger som legemidler kan påføre pasientene. Sykepleierstudentene fikk god veiledning fra farmasistudentene i det å forstå interaksjoner mellom ulike legemidler. Ny kunnskap for sykepleierstudentene var også at andre preparat som kosttilskudd påvirker pasientens medisinering.
For farmasistudenten ble ikke bare legemiddelet til pasienten sentralt, men også forståelsen omkring det arbeidet som utføres av sykepleiere på avdelingen. Farmasistudentene fikk erfare sykepleierens arbeid med å observere, komme med tiltak og følge opp pasienten som får legemiddelet. Sykepleier- og farmasistudentene så nytten av å ha felles møter hvor pasienten og pasientens medisinering ble diskutert for å få en optimal medikamentell- og sykepleiebehandling. Dette samsvarer med føringer i «Nasjonal helse- og sykehusplan» om å jobbe tverrprofesjonelt og mer helhetlig omkring pasientens behov (3).
Lærte av hverandre
Både sykepleier- og farmasistudentene var enige om at de hadde lært mye av samarbeidet. De hadde fått et annet blikk på hverandres profesjon og arbeidsoppgaver. Sykepleierstudentene så viktigheten av å ha kliniske farmasøyter i praksis. En sykepleierstudent sa: «De kunne rydde i pasientenes legemiddellister».
Farmasistudentene hadde oppdaget at sykepleieren har oversikt over hele avdelingen organisatorisk, både for pasienter, pårørende men også annet personell. Farmasistudentene mente at sykepleieren sin rolle på en sykehusavdeling er å være en viktig koordinator. En farmasistudent sa: «Det ikke sykepleieren vet om hva som foregår på avdelingen – vet ingen».
Ga økt kvalitet
Det tverrprofesjonelle samarbeidet mellom sykepleierstudenter og studenter i klinisk farmasi ga økt læring i å samhandle og veilede hverandre i direkte møter med pasienten. Vi vil påstå at tverrprofesjonelt samarbeid er med på å øke kvaliteten i praksisstudiene for de profesjoner som deltar.
En utfordring underveis for studentene var å finne balanse mellom andre oppgaver som det forventes av utdanningene at de utfører i praksis og å delta i prosjektet. Studentene etterlyste også mer struktur og styring på de dagene de var sammen, så frikjøp til veiledning av studenter er viktig.
Studentene ga uttrykk for at de ønsker mer samarbeid på tvers av profesjoner, fordi det øker kvaliteten på deres praksis, og forbereder dem på den virkelighet de vil møte når de er ferdigutdannet.
Det tverrfaglige samarbeidet bygget bro mellom de ulike profesjonene, både mellom studenter i praksis og mellom de ulike universitetsutdanningene. Terskelen for å ta kontakt blir mindre når man kjenner til hverandre og har fått bedre forståelse av hva den andre part kan bidra med. Det er med på å åpne for flere muligheter i fremtiden til å utvikle nye områder å samarbeide på.
Takk til de ansatte på Hjertemedisins sengepost og fagsykepleier Elisabeth Valanes ved Hjertemedisinsk sengepost. Beate H. Garcia, Førsteamanuensis, Institutt for farmasi, Kjell H Halvorsen, Førsteamanuensis Institutt for farmasi og Tove Aminda Hanssen Førsteamanuensis Institutt for Helse og omsorgsfag ved UiT.
Referanser:
1. Meld. St. nr. 48 (2008–2009). Samhandlingsreformen. Oslo: Helse og omsorgsdepartementet; 2009.
2. Meld. St. nr. 13 (2011–2012). Utdanning for velferd. Samspill i praksis. Oslo: Kunnskapsdepartement; 2012.
3. Meld. St. nr. 11 (2015–2016). Nasjonal helse- og sykehusplan. Oslo: Helse- og omsorgsdepartement; 2016.
4. Cheetham BN. Får innsikt i hverandres fag. Oslo: Sykepleien; 2016. Tilgjengelig fra: https://sykepleien.no/forskning/2016/09/tverrprofesjonell-laering-mellom-sykepleie-og-medisinstudenter (nedlastet 06.09.2017).
5. Norbye B, Gudmundsen AC. Ny kunnskap etter tverrfaglig praksis.Sykepleien. 2016;104(6)(46 47) Tilgjengelig fra: https://sykepleien.no/forskning/2016/05/tverrfaglig-praksis (nedlastet 06.09.2017).
6. Giverhaug T. Farmasøyt på Hjertesviktpoliklinikk UNN. NFT 2007;(1):23. Tilgjengelig fra: http://www.farmatid.no/artikler/fag/farmasoyt-pa-hjertesviktpoliklinikken-unn (nedlastet 03.10.2017).
7. Johansen PC. Vil legge til rette for økt livskvalitet. Pingvinavisa. 28.08.2018. Tilgjengelig fra: https://www.pingvinavisa.no/kvalitetssikrer-legemiddelbruk-i-ny-studie/ (nedlastet 15.08.2019).
8. Meld. St. nr. 28 (2014–2015). Legemiddelmeldingen – Riktig bruk – bedre helse. Oslo: Helse- og omsorgsdepartementet; 2015.
9. Pretsch P, Hertzenberg SW, Humerfelt S. Klinisk farmasøyt forbedrer legemiddelbruken i sykehus. Oslo: Tidsskrift Norsk Lægeforening; 2004 august;(124):1923–5.
10. Universitets- og høgskolerådet. Kvalitet i praksisstudiene i helse- og sosialfaglig høyere utdanning: Praksisprosjektet. Oslo: UHR; 2015.
11. Grongstad M, Olsen K, Hanssen TA. Å bygge bro mellom utdanning og praksis. Sykepleien; 2018; 106(65022)(e-650222). Tilgjengelig fra: https://sykepleien.no/forskning/2018/01/kombinerte-stillinger-bygger-bro-mellom-utdanning-og-praksis (nedlastet 19.1.2018).
12. Helse- og omsorgsdepartementet. Pasientsikkerhetsprogrammet I trygge hender 24/7. Oslo: Helse og omsorgsdepartementet; 2014. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/Pasientsikkerhetsprogrammet-I-trygge-hender-24-7/id2005291/ (nedlastet 23.02.2017).
13. Helse- og omsorgsdepartementet. I trygge hender 24/7, pasientsikkerhetsprogrammet [internett]. Oslo: Helsedirektoratet; 2010. [oppdatert 28.09.17; sitert 23.02.2017]. Tilgjengelig fra: http://www.pasientsikkerhetsprogrammet.no/om-oss/om-pasientsikkerhetsprogrammet/i-trygge-hender-24-7
14. Frich J. Metode og verktøy for kvalitetsforbedring. Oslo: Det medisinske fakultet UiO; 2011. Tilgjengelig fra: https://www.med.uio.no/studier/ressurser/fagsider/klok/info-fagplanutvalg/verktoy-og-metoder.html (nedlastet 19.01.2018).
15. Konsmo T, de Vibe M, Bakke T, Udness E, Eggesvik S, Norheim G, et al. Modell for kvalitetsforbedring; utvikling og bruk av modellen i praktisk forbedringsarbeid. Notat nr.1. Oslo: Kunnskapssenteret; 2015. Tilgjengelig fra: https://www.fhi.no/globalassets/kss/filer/filer/publikasjoner/notater/2015/modell-for-kvalitetsforbedring--utvikling-og-bruk-av-modellen-i-praktisk-forbedringsarbeid.pdf (Nedlastet 19.1.2018).























0 Kommentarer