Det bør opprettes et nasjonalt kompetansesenter for barnepalliasjon

Barnepalliasjon er et krevende tverrfaglig felt. Et overordnet nasjonalt ansvar for kompetansen på feltet kan sikre barn og familie god kvalitet i den palliative oppfølgingen.
I denne artikkelen argumenterer vi for et nasjonalt barnepalliativt kompetansesenter med en hospiceenhet. Det er fordi det er ønskelig å samle spisskompetanse og bidra til god arbeidsdeling i helsetjenesten; relevant kompetanse skal komme alle til nytte, ikke minst de barna og deres familier som fortrinnsvis ønsker å bo hjemme. Dette stiller store krav til samhandling mellom lokal helsetjeneste i kommunene og spesialisthelsetjenesten. Tilbudet bør være en offentlig finansiert helsetjeneste.
Den 20. desember 2017 ble en NOU om palliasjon til alvorlig syke og døende ferdigstilt og avgitt til Helse- og omsorgsdepartementet (1). I mandatet sto det at ekstra oppmerksomhet skulle rettes mot barn.
Endelig har barnepalliasjon kommet på den politiske agendaen, og Helsedirektoratet har utarbeidet en nasjonal faglig retningslinje for palliasjon til barn og unge uavhengig av diagnose (2). Helseregionene skal danne regionale barnepalliative team, men dette arbeidet er ikke kommet i gang fordi det mangler et oppdrag og bevilgninger fra Helse- og omsorgsdepartementet.
LES: Vil gi mer og bedre palliativ behandling
Nasjonalt ansvar
Palliasjon til barn er et felt som har vært i utvikling i mange år, men i Norge eksisterer det ikke noen god struktur eller plan for det palliative arbeidet. Både i den nasjonale retningslinjen og nå i NOU-en anbefales det å danne regionale barnepalliative team.
I desember 2017 ble de elleve første sykepleierne med videreutdanning i barnepalliasjon uteksaminert fra Høgskolen i Oslo og Akershus (nå Oslomet – storbyuniversitetet).
Men hva nå? Vi savner en plan og et overordnet nasjonalt ansvar – og ønsker at det dannes et nasjonalt kompetansesenter for barnepalliasjon. Dette må gjerne være tilknyttet et hospice for barn. Men egne barnehospice er noe som ikke eksisterer i Norge per i dag.
Samle kompetansen
Barnepalliasjon er et krevende tverrfaglig felt som stiller krav til bred kunnskap og erfaring hos helsepersonellet. For å sikre barn og familie god kvalitet i den palliative oppfølgingen er det nødvendig å samle kompetansen. Som nevnt finnes det ikke egne hospice for barn i Norge. Det er foreløpig heller ikke gjort noen politiske vedtak om dette, men Foreningen for barnepalliasjon planlegger å etablere et hospice for barn i Helse Sør-Øst innen få år (3).
LES: Vi skal etablere Norges første hospice for barnepalliasjon
Vi vil diskutere om dagens organisering er tilstrekkelig for å møte de faktiske behovene hos alvorlig syke og døende barn og deres familier: Hva om et hospice for barn kan bli et tilbud som også kan omfatte et nasjonalt kompetansesenter for barnepalliasjon i Norge?
Et hospice som også inkluderer et nasjonalt kompetansesenter for barn, vil kunne være et sted for avlastning, utredning, behandling av palliative behov og eventuelt terminal pleie til barn og unge og deres familier. I tillegg til den kliniske virksomheten tenker vi at et nasjonalt kompetansesenter tilknyttet et barnehospice kan samordne de regionale barnepalliative teamene, koordinere kompetanse og styrke samhandlingen mellom kommune- og spesialisthelsetjenesten.
Barnepalliasjon
Tall fra Folkehelseinstituttet viser at det dør drøyt 200 barn i Norge hvert år. Omkring halvparten av disse dør i sitt første leveår. Medisinske fremskritt, tidligere diagnostisering og bedre oppfølging gjør at eksempelvis spedbarn lever lenger (4). Det finnes ikke norske registre over hvor mange barn som har behov for palliasjon, men Helsedirektoratet anslo i 2016 antallet til rundt 3500 barn, basert på tall overført fra Wales.
Palliasjon er et tverrfaglig behandlingstilbud som søker å forbedre livskvaliteten til individer med enten en livstruende tilstand (LTT) eller en livsbegrensende tilstand (LBT), lindre fysisk smerte og plagsomme symptomer samt å imøtekomme psykiske, sosiale og åndelige behov (5).
Verdens helseorganisasjon (WHO) definerer palliasjon som aktiv behandling, pleie og omsorg for barn med livstruende og livsbegrensende sykdom med kort forventet levetid. Palliativ behandling er den optimale og helhetlige behandlingen av barns kropp, sjel og eksistensielle behov, og involverer støtte til familien gjennom hele sykdomsperioden samt ettervern til familien (6).
Barnepalliasjon er ikke det samme som voksenpalliasjon. Tradisjonelt har palliasjon handlet om terminal pleie av kreftpasienter (7).
Unike utfordringer
Når det gjelder barn, er alle de forskjellige diagnosene en av utfordringene vi står overfor. Bare rundt 30 prosent i denne gruppen har kreft. Resten har en kombinasjon av ulik patologi, hovedsakelig nevrodegenerativ, metabolsk eller genetisk sykdom (5). Diagnosene kan være arvelige, og andre barn i familien kan ha, eller ha dødd av, samme sykdom.
Det er i tillegg flere andre faktorer som skiller palliasjon til barn fra palliasjon til voksne (5, 8):
- Antallet barn som dør, er begrenset.
- Barn kan kanskje oppleve at de nærmer seg døden flere ganger.
- Det er et begrenset antall medikamenter som er tilpasset barn.
- Utviklingsfaktorer: Barn er i kontinuerlig fysisk, emosjonell og kognitiv utvikling og har ulik forståelse og ulike behov gjennom livsløpet.
- Familien spiller en vesentlig større rolle. Foreldre er sterkt involvert i alle avgjørelser om behandling og omsorg.
- Barnepalliasjon er et nyere felt.
- Ventesorg er en anerkjent sorg som man møter ved alvorlig sykdom, og begrepet blir ofte brukt i forbindelse med barn med palliative behov.
- Lovmessige og etiske utfordringer er forskjellige fra dem som gjelder for voksne.
- De sosiale utfordringene er annerledes. Det er svært utfordrende for familien å opprettholde det sosiale livet både på skolen og på jobb. Herunder kommer søskens behov.
Barnehospice
Vi har hatt hospice for voksne i Norge i mange år. Det finnes også palliative enheter tilknyttet sykehus eller sykehjem. Det nærmeste vi kommer tjenester som er av en slik karakter for barn, er avansert hjemmesykehus og barne- og avlastningsboliger. Men det er ikke tilrettelagt for hele familier å bo i barne- og avlastningsboliger. Det er heller ikke tilrettelagt for hele familien å være samlet når et barn er innlagt på sykehus.
Vi vil argumentere for et hospice i tilknytning til Oslo universitetssykehus (OUS), hvor det utføres flere landsdekkende operasjoner og behandlinger. Det vil forenkle muligheten til å inkludere barn fra hele landet, siden de allerede er pasienter med tilknytning til OUS.
Hospicet bør være offentlig drevet fra dag en, og samhandling mellom aktører i spesialist- og kommunehelsetjenesten bør stå i sentrum. Videre ser vi for oss et nasjonalt kompetansesenter, som kan sikre implementering av den nye retningslinjen og et tilnærmet likt tilbud i hele Norge.
Barnehospicet kan være et sted hvor man gir hjelp til symptomlindring og avlastning i tillegg til terminal palliativ behandling. I og med at Norge er et langstrakt land, er det vanskelig å tilby hospice i nærheten av hjemmet til mange av barna det gjelder. Man kan derfor tenke seg et hospice for barn med nasjonalt kompetansesenter for barnepalliasjon som et spesialisert tilbud, slik som Frambu er en del av den nasjonale kompetansetjenesten for sjeldne diagnoser. Oppholdene på hospice er i utgangspunktet planlagte og for hele familien, og de kan strekke seg fra dager til uker.
Familiene vil møte helsepersonell med ekspertkunnskap på området, de vil få en pause i hverdagen, og de vil treffe andre familier i samme situasjon.
På hospicet skal det være et tverrfaglig team bestående av minimum lege, sykepleier, psykolog og sosionom. Det vil også være tilknyttet fysioterapeut, klinisk ernæringsfysiolog, prest og andre relevante yrkesgrupper (2).
Kompetansesenter
Kompetansetjenesten skal basere seg på den samlede kompetansen og drives etter den nye retningslinjen for barnepalliasjon. Nasjonalt kompetansesenter for barnepalliasjon skal bidra til økt kvalitet i symptomlindring til barn gjennom forskning, utvikling, kommunikasjon og formidling.
Tjenesten skal bidra til at barna får et likeverdig, helhetlig og individuelt tilpasset tilbud. Målgruppene er brukere, deres familie og tjenesteapparatet på ulike nivåer.
Å formidle kunnskap om barnepalliasjon til tjenesteytere med behandlingsansvar vil bidra til å bedre kvaliteten på tjenestene til barn og unge med behov for palliativ innsats. Brukermedvirkning skal styrke kunnskapsgrunnlaget.
Den 1. januar 2018 kom det en lovendring i helsepersonelloven § 10 b, «Helsepersonells plikt til å bidra til å ivareta mindreårige barn som er etterlatte etter foreldre eller søsken» (9). Lovendringen skal sikre at søsken og barn som pårørende blir ivaretatt, ved at helsepersonell nå er pliktige til dette. Det bør sikres at det utarbeides like rutiner i hele Norge, slik at søsken og barn får den oppfølgingen som trengs.
Her kan hospice ha møter og kurs for søsken som pårørende og sikre at de blir fulgt opp.
Organisering
Vi tror at for å sikre lik kompetanse, pleie og omsorg i hele landet blir det viktig å ha et nasjonalt kompetansesenter. Dersom det ikke er noen som har et nasjonalt ansvar, kan det utvikle seg forskjellige behandlingstilbud. De regionale teamene bør samarbeide og utarbeide like opplegg tilpasset sine regioner, og ikke sitte på hver sin tue og gjøre nesten den samme jobben. Vi ser også viktigheten av klinisk virksomhet, og av den grunn bør et nasjonalt kompetansesenter samlokaliseres med et barne- og ungdomshospice.
Det kommer frem i retningslinjen at erfaring med nasjonale kompetansenettverk er nyttig (2). Dette er helt i tråd med det vi tenker. Det nasjonale kompetansesenteret bør ha et særskilt ansvar for fag- og kompetanseutvikling i Norge og være rådgivende for de regionale og lokale barnepalliative teamene i spesialist- og kommunehelsetjenesten.
De regionale barnepalliative teamene skal samarbeide med lokalsykehusene i sin region. Der det finnes avansert hjemmesykehus for barn, skal de også være samarbeidspartnere, sammen med lokale barnepalliative team og kommunehelsetjenesten. Dette er illustrert i figuren nedenfor:
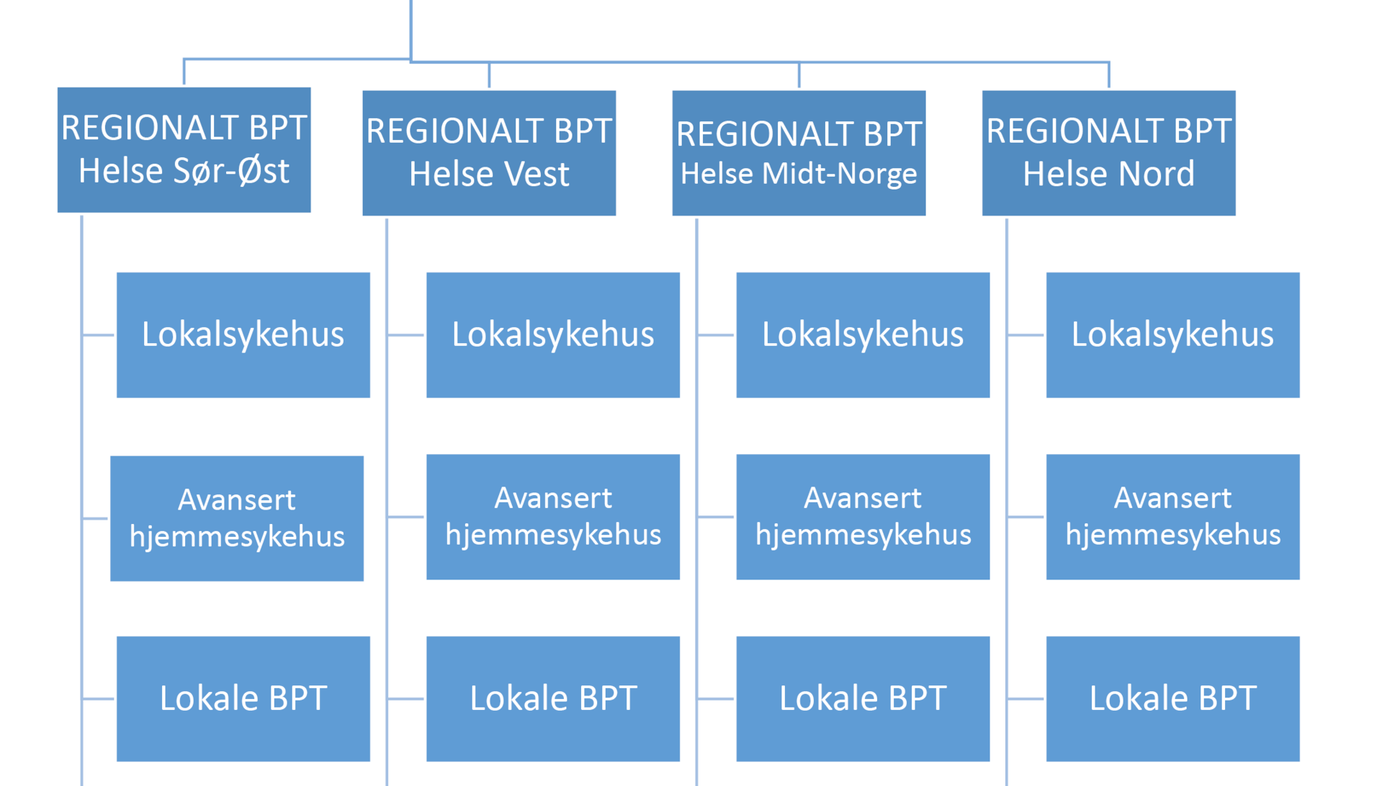
Vil være hjemme
Forskning viser at de fleste vil være hjemme lengst mulig. Men det lar seg ikke alltid gjøre. Avhengig av barnets tilstand kan dette ønsket raskt forandre seg (11). Til tross for at familien ønsker å ha den siste tiden sammen hjemme, viser tall fra Folkehelseinstituttet at de fleste barn i Norge dør på sykehus.
Helsedirektoratet ønsker at barn skal få tilbud om tilrettelegging for hjemmedød. De viser til en studie fra seks land, inkludert Norge, hvor det kommer frem at barns død i hjemmet, med god støtte til familien, har positiv innvirkning på foreldres og søskens sorgreaksjoner (12, 13).
Akutt sykdomsforverring kan føre til sykehusinnleggelse. Det er ofte slik at kronisk syke dør på barneavdelinger eller en intensivavdeling, etter at man trekker tilbake behandling når alt er utprøvd og det ikke finnes mer håp.
Slik vi ser det, er dette en uriktig bruk av ressurser og har sin årsak i mangel på et annet tilbud. Trygghet er en forutsetning for at barnet kan være hjemme med familien den siste fasen i livet. For å oppnå dette kreves kompetanse og erfarne og egnede profesjonelle i spesialisthelsetjenesten og kommunehelsetjenesten samt i tverrfaglig koordineringsgruppe.
Det kan være lettere å få til palliativ behandling til barn i hjemmet fordi barn har pårørende som stiller opp i større grad enn hos voksne og eldre (13). Likevel er hjemmedød i Norge ofte basert på engasjerte foreldre og enkeltpersoner i det offentlige (5).
Erfaringer fra land som har kommet lenger innen palliasjon til barn, viser at det er viktig med individuelle planer. De individuelle planene lages av det barnepalliative teamet i samarbeid med familien og trenger en koordinator, for eksempel en sykepleier fra teamet.
Brobygger
Slik vi foreslår i denne artikkelen, ser vi for oss et hospice for barn som et alternativ til sykehusinnleggelse. Institusjonen må samarbeide med kommunale tjenester og primærhelsetjenesten. Det er en utfordring at populasjonen i Norge er så liten, så det taler for at et nasjonalt kompetansesenter samarbeider med liknende ressurssentre i andre land.
Et hospice for barn og unge vil være en brobygger mellom sykehus og den kommunale helsetjenesten. Ikke alle familier tør å ha sitt syke barn hjemme i den terminale fasen. Individuelle behov må vektlegges, og det må være tilgang til ekspertise innen barnepalliasjon hele døgnet.
Et hospice skal være et senter for smertebehandling og palliativ medisin for barn og unge. Barna er i forskjellige utviklingsfaser, og behovene endrer seg etter hvor i utviklingen de er. Forløpene kan strekke seg over lang tid. Stressnivået er høyere for barn, og det tar lengre tid å oppnå trygghet med familien enn det gjør med voksne (11). Familieperspektivet inkluderer også omsorgen for søsken.
Oppgaver som bør ivaretas av det nasjonale kompetansesenteret, kan være:
- å bygge opp og formidle kompetanse
- å overvåke og formidle resultater
- å delta i forskning og etablere forskernettverk
- å bidra i relevant undervisning
- brukerrettet kursvirksomhet
- utarbeiding av informasjonsmateriell
- samarbeidsmøter med de regionale barnepalliative teamene
- å veilede dem som jobber med barnepalliasjon, slik at de klarer å stå i de krevende situasjonene i hverdagen
- telefonstøtte
- å iverksette tiltak for å sikre likeverdig tilgang til nasjonale kompetansetjenester, etter pasientforløpsmodellen for barnepalliasjon sine fire faser:
- pre- og perinatal diagnose
- diagnose eller erkjennelse av en livstruende eller livsbegrensende tilstand
- å leve med en livstruende eller livsbegrensende tilstand
- erkjennelse av at barnets død nærmer seg, terminalfase og død
Telefonstøtte
I en australsk undersøkelse (14) blir viktigheten av telefonstøtte belyst. Flere hospice og sykehus for barn tilbyr denne støtten. Familien kan ringe inn for støtte og veiledning hele døgnet. Det er et enkelt, effektivt og verdifullt tilbud som familiene og omsorgsteamet har adgang til uavhengig av avstanden til sykehuset. Omkring halvparten av telefonkonsultasjonene ble utført uten videre intervensjoner.
Årsakene til telefonsamtalene kunne deles opp i fire kategorier. Disse var kommunikasjon, praktiske problemer, symptomlindring og emosjonell støtte. Omtrent halvparten av samtalene kom fra familien, resten fra støtteapparatet. Geografisk kan det være store avstander fra der barnet bor, til nærmeste barneavdeling. Dette gjelder også for Norge. Vi mener at et tilbud om telefonstøtte for familiene eller omsorgsapparatet bør være en av oppgavene til et hospice for barn og/eller det regionale BPT.
Bare det å vite at man kan ringe et sted for støtte hele døgnet, er med på å gi trygghet. I studien kom det frem at de fleste samtalene var på morgenen eller kvelden og i helger, svært få på nattestid. Personalet som skal gi telefonstøtte, må ha kompetanse innen palliasjon til barn og ha gode evner innen kommunikasjon (14).
Konklusjon
I denne artikkelen argumenterer vi for et barnepalliativt senter tilknyttet Oslo universitetssykehus / Rikshospitalet (OUS/Rh), som skal sikre et optimalt barnepalliativt tilbud nasjonalt. For å få det til er viktige forutsetninger knyttet til det å ha spisskompetanse og god arbeidsdeling i helsetjenesten. Det barnepalliative tilbudet skal sikres for hele landet, samtidig som relevant kompetanse skal kunne distribueres lokalt, siden barna ønsker å bo hjemme så sant de kan, og så lenge det er mulig – sammen med sine familier.
En slik ambisjon for det barnepalliative tilbudet stiller store utfordringer til hvordan denne helsetjenesten skal utformes, og til at de forskjellige tjenestenivåene faktisk samhandler, i et samspill mellom lokalt og sentralt nivå, fra kommunehelsetjeneste og lokalsykehus til OUS/Rh, som har landsdekkende funksjoner.
For de barna som behøver den kompetansen OUS/Rh kan tilby, bør det barnepalliative tilbudet som her er gjort rede for, være et tillegg til de landsdekkende funksjonene som OUS/Rh allerede har. Ved å bygge et kompetansesenter og hospice vil en også sikre nødvendige kliniske funksjoner for de barna og deres familier som trenger denne hjelpen aller mest.
Referanser
1. NOU 2017: 16. På liv og død – Palliasjon til alvorlig syke og døende. Oslo: Departementenes sikkerhets- og serviceorganisasjon, Informasjonsforvaltning; 2017. Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/nou-2017-16/id2582548/ (nedlastet 29.06.2018).
2. Helsedirektoratet. Nasjonal faglig retningslinje for palliasjon til barn og unge uavhengig diagnose. Oslo: Helsedirektoratet; 2017. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/palliasjon-til-barn-og-unge (nedlastet 29.06.2018).
3. Foreningen for barnepalliasjon. – fordi livet er skjørt. Årsrapport 2017. Foreningen for barnepalliasjon; 2016. Tilgjengelig fra: https://barnepalliasjon.no/wp-content/uploads/2018/03/FFB_arsmelding2017.pdf (nedlastet 29.06.2018).
4. Norgeshelsa.no. Antall spedbarn som dør halvert på 20 år. Tilgjengelig fra: https://tinyurl.com/yanerlpr (nedlastet 29.06.2018).
5. McNamara-Goodger K, Feudtner C. Historikk og epidemiologi. I: Goldmann A, Hain R, Liben S, red. Grunnbok i barnepalliasjon. Oslo: Kommuneforlaget; 2016.
6. Verdens helseorganisasjon. WHO definition of palliative care. Tilgjengelig fra: http://www.who.int/cancer/palliative/definition/en/ (nedlastet 29.06.2017).
7. Spathis A, Harrop E, Robertshaw C, Elverson J, Lapwood S. Learning from paediatric palliative care: lessons for adult practice. Palliative Medicine. 2012;26(6):777–9.
8. Synkron Media. Barnepalliasjon. Mer enn omsorg ved livets slutt. Informasjonshefte om lindrende behandling og omsorg for barn og unge. 2016.
9. Lov 2. juli 1999 nr. 64 om helsepersonell m.v. (helsepersonelloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-64 (nedlastet 12.03.2018).
10. Raunkjær M. Lukashuset: en 1 års evaluering. Nyborg: REHPA – Videncenter for Rehabilitering og Palliation; 2016.
11. Haugen DF, Jordhøy MS, Engstrand P, Hessling SE, Garåsen H. Organisering av palliasjon i og utenfor sykehus. Tidsskr Nor Legeforen. 2006;126:329–32.
12. Pousset G, Bilsen J, Cohen J, Addington-Hall J, Miccinesi G, Onwuteaka-Philipsen B, et al. Deaths of children occurring at home in six European countries. Child Care Health Dev. 2010 mai;36(3):375–84.
13. Raunkiær M. Palliativ indsats til familier med børn og unge med livsbegrænsende eller livstruende tilstande – et litteraturstudie. København: PAVI, Videncenter for Rehabilitering og Palliation, Statens Institut for Folkesundhed, Syddansk Universitet; 2015. Tilgjengelig fra: http://pavi.dk/Files/Udgivelser%20PAVI/Palliativ%20indsats%20til%20familier%20med%20b%C3%B8rn%20og%20unge%20med%20LLT.pdf (nedlastet 03.09.2018).
14. Bradford N, Irving H, Smith AC, Pedersen L-A, Herbert A. Palliative care afterhours: a review of a phone support service. J Pediatr Oncol Nurs. 2012 mai–juni;29(3):141–50.


























0 Kommentarer