Fødselsomsorgen blir mer medikalisert og kan utsette kvinner og barn for unødvendig risiko
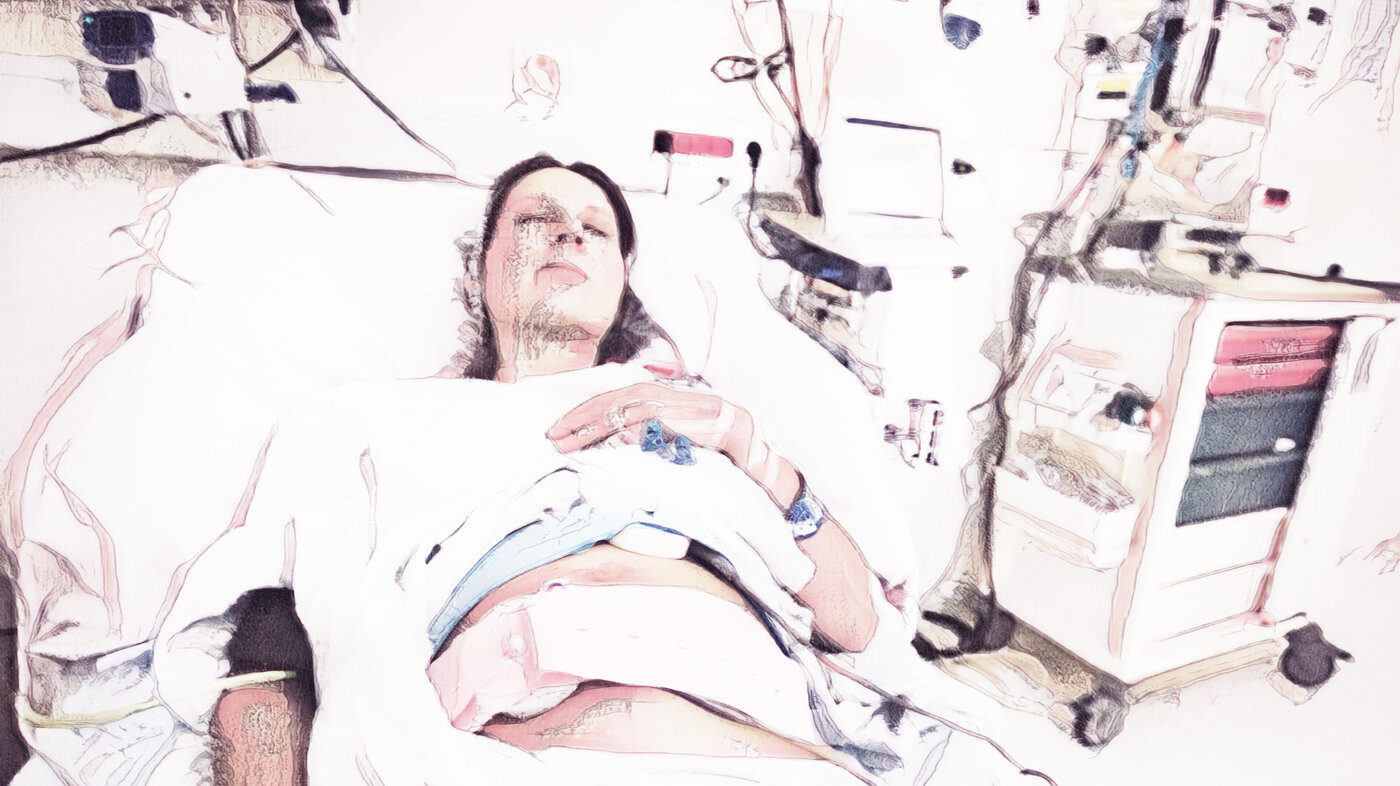
Det økende antallet igangsatte fødsler forsterker presset på fødeklinikkene, mens stengingen av ABC-avdelingen hindrer videre utvikling av en mer naturlig fødselsomsorg.
Medikaliseringen av fødselsomsorgen har økt kraftig de siste 20 årene, og mange fødsler igangsettes unødvendig. Nasjonale retningslinjer skal motvirke denne trenden, men det er vanskelig å følge dem. Det gjelder spesielt i fødeklinikkene som skal ivareta helt friske kvinner til termin og alvorlig syke høyrisikofødende i én og samme avdeling. Høye induksjonstall belaster fødeavdelingene og fører til risikofylte fødsler med et økt antall alvorlige konsekvenser for mor og barn.
Medikaliseringen av fødselsomsorgen er omfattende, og induksjonstallene i de store fødeklinikkene stiger til ubegripelige høyder. Det har skjedd en dobling i antallet fødsler som igangsettes i løpet av de siste 20 årene, og tallene stiger (1).
Vi har fått vår aller første nasjonale faglige retningslinje for fødselsomsorgen (2). Arbeidet med denne har blant annet vært motivert av behovet for å motvirke den stadig økende medikaliseringen av fødselsomsorgen.
Retningslinjen peker på seleksjon av gravide og fødende, differensiering av fødselsomsorgen, kontinuitet i perinatalomsorgen og sterkere pasientmedvirkning som sentrale virkemidler. Det er et paradoks at retningslinjen kommer året etter at flaggskipet for nettopp denne modellen, ABC lavrisikoavdeling for gravide/fødende og barselfamilier på Ullevål sykehus, ble nedlagt.
Induksjoner legger beslag på store ressurser
Jordmødre og leger løper fortere enn de klarer i fødeklinikkene. Mange orker ikke mer og slutter. En annen årsak til at erfarne jordmødre slutter i fødeklinikkene, er at de ikke i tilstrekkelig grad opplever å jobbe med jordmorfaget. «Obstetrisk sykepleie» er blitt et mye brukt nyord blant erfarne jordmødre, som forteller at de ikke lenger har faglig autonomi i fødeklinikkene.
De høye induksjonstallene er en sterk driver i den medikaliserte fødselsomsorgen og legger beslag på store ressurser i fødeavdelingene. Det er etter min mening på høy tid å advare gravide mot induksjoner som ikke har sterke og klare medisinske indikasjoner. Jeg jobber som kommunejordmor og går på hjemmebesøk til de gravide jeg har fulgt gjennom svangerskapet.
Påfallende ofte hører jeg om vanskelige opplevelser etter induksjoner. Som oftest på grunn av langvarige, utmattende forløp med komplikasjoner som store blødninger, operative forløsninger, utmattet mor, påvirket barn, ammeutfordringer og så videre.
Kvinnene eller parene har gjerne spørsmål til forløpet dersom komplikasjoner har oppstått, men epikrisene er ofte fattig lesning for den som ønsker å forstå. I situasjoner hvor komplikasjoner har oppstått, opplevelsene ble vanskelige og forløpet smertefullt å se tilbake på, har kvinnene eller parene virkelig ikke krefter til å gi tilbakemelding til sykehuset.
Jordmødre forteller om daglige diskusjoner
Mange sier også at leger og jordmødre reddet både mor og barn fra katastrofe da den fødendes kropp sviktet. De som uttrykker dette, har ofte liten innsikt i at de uheldige konsekvensene etter induksjonen i liten grad handler om kvinnens kropp.
I perioder induseres nå over 30 prosent av fødslene i kvinneklinikkene (1). De høye tallene begrunnes med at gravide er blitt eldre, sykere og mer overvektige. I samarbeidsmøter mellom sykehus og primærhelsetjenesten forteller fagansvarlige at mange gravide selv insisterer på å bli indusert fordi de er slitne og lei av svangerskapsplagene.
Jordmødrene i avdelingen forteller om daglige diskusjoner på vaktrommet om de aktuelle induksjonene og begrunnelsene for disse. De forteller at det ofte er «summen av alt» som avgjør at fødslene settes i gang: litt lite fostervann, sliten mor, gravide som kjenner litt mindre liv ved trivsels- og terminkontrollen, «relativ overtid» fire dager etter termindato, i kombinasjon med stigende – ikke nødvendigvis høyt – blodtrykk, «rolig i fødeavdelingen i dag» og så videre.
Min datters historie belyser temaet
Da min egen datter fødte sitt første barn, fikk jeg innsikt i «hele historien» og flomlys på fødselsinduksjoner. Datteren min ønsker at hennes historie brukes i håp om å belyse temaet for andre gravide og påvirke praksis i en retning av en mer skånsom fødselsomsorg.
Hun kom helt frisk, med en sprek baby i magen, til trivselskontroll fire dager etter termindato. Hun ble «strippet», og vannet gikk morgenen etter. Hun kom til rutinemessig kontroll den påfølgende dagen og møtte til avtalt tid for induksjon med mensmurringer og kontraksjoner to dager etter vannavgangen.
Jeg visste ikke at gravide med timeavtale ikke får en samtale og en grundig individuell vurdering før metode blir valgt for fødselsinduksjon. Jeg visste ikke at jordmødre på selvstendig grunnlag kan indusere fødsel hos en gravid med potente medikamenter uten å vurdere cervix-modning to døgn etter vannavgang og med tette kontraksjoner registrert på CTG.
Jeg visste ikke at et forslag om oksytocinstimulering fra paret selv ville bli avvist som uaktuelt i en situasjon som denne. Jeg ante ikke at myndige, friske kvinner ikke blir hørt når de viser motstand mot en foreslått intervensjon som er diskutabel, og i tillegg ber om et høyst relevant alternativ.
Jeg føler meg som «jordmora fra urtiden», for jeg husker at vi var redde for overstimulering ved induksjoner i min tid som jordmor i ordinær fødeavdeling. Vi diskuterte Bishop-skår i team, informerte kvinnen om hva vi tenkte, forespeilet henne sannsynlig forløp og sørget for at hun var enig i planen før induksjonen ble iverksatt. Kunne det vært meg som innenfor denne praksiskulturen insisterte på den hormontabletten?
Hun åpnet seg i en hensynsløs fart
Paret foreslo som nevnt å prøve oksytocindrypp fremfor Angusta, vel vitende om oksytocinets korte halveringstid. Forslaget ble avvist uten begrunnelse. Datteren min felte noen tårer og svelget tabletten. Stormrier satte inn etter svært kort tid. Ristoppende medikamenter ble gitt intravenøst uten effekt. Hun åpnet seg i en hensynsløs fart.
Barnet tålte ikke ristormen og ga tydelig beskjed om det mens hodet ennå sto høyt i bekkenet. Legene som la episiotomi og prøvde å forløse babyen vaginalt, først med vakuum, så med tang, beklaget i ettertid at fødselen endte med sectio grad 1.
Det er bra de gjorde det, men jeg tenkte at det var ubegripelig at ingen tok initiativ til å beklage den manglende vurderingen før valg av induksjonsmetode og den manglende involveringen av datteren min og hennes partner. Jeg var sjokkert og fortvilet over det som hadde skjedd.
Jeg tenkte at denne praksisen var direkte farlig, som å sende piloter i lufta uten navigeringsutstyr. Det ville representert et alvorlig avvik fra alle prosedyrer. Men nei – reaksjonene jeg møtte da jeg i ettertid snakket med fagansvarlige i kvinneklinikken, peker i retning av «shit happens» og «det var da voldsomt som hun tente». Som om det var den fødende det var noe galt med – og ikke induksjonen.
Morens obstetriske helse er for all tid negativt påvirket
Ved sectio grad 1, også kalt «katastrofesnitt», skal barnet ut som fort som overhodet mulig. Det er ikke tid til å vaske mors hud før buken åpnes. Den gravide får narkose, og ingen av foreldrene er «til stede» under forløsningen.
Gutten ble innlagt på nyfødtintensivavdeling, fikk sepsisbehandling og store behandlingsdoser morsmelkerstatning i fem døgn. Fire av fem nyfødte får unødvendig antibiotikabehandling, ifølge Christian Magnus Thaulows doktorgradsavhandling (3), men gutten var røft behandlet, CRP-verdiene steg, og legene turte ikke la være å behandle ham.
Datteren min fikk infeksjon i sectiosåret. Nattlig retur til sykehuset etter utskrivning for poliklinisk vurdering og behandling med tabletter var ikke tilstrekkelig. Et par uker etter den første antibiotikakuren ble hun reinnlagt på gynekologisk sengepost med alvorlig, systemisk infeksjon. Hun fikk bredspektret antibiotika intravenøst og dren i bukmuskulaturen. Hardt opparbeidet fullamming ble avbrutt. Hun kastet melk, som gutten protesterte høylytt mot, og hun var ikke klarert med tanke på infeksjonen før seks uker etter fødselen.
Dette skjer i «verdens beste fødselsomsorg», der resultatene måles i overlevelsestall. «Frisk mor og friskt barn» ble utskrevet fra sykehuset. Gutten har etter behandlingen i nyfødtperioden økt risiko for å utvikle diverse autoimmune sykdommer og funksjonsforstyrrelser som ADHD (3).
Morens obstetriske helse er for all tid negativt påvirket. Disse risikofaktorene blir ofte ikke tatt hensyn til av fødselshjelperne i akutte situasjoner, men de bør vurderes grundig av helsemyndighetene og helsebyråkratene.
Hvordan havnet vi her?
Å ivareta friske kvinner gjennom svangerskap og fødsel av en frisk baby er jordmorfagets selvstendige ansvarsområde. Hvordan havnet vi her? Hvorfor klarer vi ikke som fagutøvere å verne den friske gruppen av gravide og fødende på en bedre måte?
I de store fødeklinikkene intervenerer vi i dag med medisinske tiltak i flere enn halvparten av de førstegangsfødendes fødselsforløp. Dermed har jordmødrene i disse avdelingene mistet naturens gjennomsnittlighet av syne, og det er vanskelig å få bred erfaring med det fysiologiske, uforstyrrede fødselsforløpet.
Jeg har jobbet ni år i ordinær fødeavdeling og ni år på ABC. Overgangen bød på krevende avlæring. Jeg klarte det kun med myndig hjelp og veiledning fra erfarne jordmorkolleger som var spesialister i uforstyrret fødsel. Det tok lang tid før jeg klarte å stole på at det er trygt å ikke gjøre innkomst-CTG av lavrisikofødende. Likedan å forstå at det i gjennomsnitt tar mer enn en time for en førstegangsfødende å trykke ut barnet sitt uten oksytocinstimulering.
Det var lenge vanskelig å observere en slapp nyfødt uten å bli stresset det første minuttet etter et helt ukomplisert fødselsforløp. Jeg tror ikke jeg er så annerledes enn andre jordmødre med lang erfaring fra ordinære fødeavdelinger. Jordmødre i fødeklinikkene har en unik rolle. De jobber rent forebyggende med de friskeste av de friske, samtidig som de noen ganger må overvåke livstruende patologi og drive med avansert livredning.
Jeg mener det er et nesten umenneskelig krav til yrkesutøvelse, og jeg tror differensiering av fødselsomsorgen har dårlige kår dersom jordmødre som jobber med lavrisikofødende, ikke skjermes fra alvorlig fødselspatologi ved at vi har separate avdelinger for høyrisiko- og lavrisikofødsler.
Klarer vi å bevare det normale i fødselsomsorgen?
Finansieringsmodellen i helsevesenet var som kjent en driver for nedleggelsen av ABC-avdelingen. Den var ikke inntektsbringende for sykehuset. Hvis noen som leser denne teksten, kjenner en samfunnsøkonom som kan regne på hva sykehuset fikk i inntekt da datteren min fødte og i ukene etter, vil hun mer enn gjerne gi vedkommende fullt innsyn i sin journal med alle kodede intervensjoner og legge regnestykket frem for bevilgende myndigheter.
I NOU-en «Den store forskjellen» pekes det nettopp på at den forebyggende innsatsen i fødselsomsorgen ikke belønnes tilstrekkelig, og at redusert innsatsstyrt finansiering (ISF) etterspørres til fordel for basisbevilgning (4).
ISF ble redusert fra 50 til 40 prosent i 2023, og regjeringen skriver i sin stortingsmelding (5) at de vil redusere den til 30 prosent fra 2025, «for å legge til rette for økt faglig kvalitet i fødselsomsorgen». Så gjenstår det å se om dette vil påvirke praksis i retning av å bevare det normale i fødselsomsorgen.
Min datters opplevelse har fått meg til å endre praksis
Jeg har endret praksis i jobben min som kommunejordmor etter at datteren min fødte. Jeg advarer kvinner aktivt mot å be om induksjon, og jeg informerer om hva de risikerer dersom det ikke er klare medisinske indikasjoner for å sette i gang fødselen. Jeg tenkte det ville være en vanskelig balansegang å informere uten å skremme dem som faktisk ender i en nødvendig induksjon med gode medisinske begrunnelser, men det er mindre utfordrende enn jeg hadde fryktet.
Jeg bruker stadig mer tid på å forklare hvorfor det er en meningsfull og viktig oppgave å holde ut plager, slitenhet, smerter, søvnvansker og frustrasjoner ved termin. Når jeg informerer om tilbudet om trivselskontroll på sykehuset, advarer jeg friske gravide mot stripping.
Jeg informerer spesielt førstegangsfødende om at de risikerer utmattende maserier og/eller vannavgang uten rier med økt fare for infeksjon og dermed induksjon før overtidig svangerskap. Jeg snakker mer konsekvent om seksuell nytelse, bryststimulering og håndmelking som oksytocinfremmende aktiviteter til dem som vil ha råd for å unngå overtidige svangerskap, og stadig oftere til dem som ikke ber om råd.
Vi klaget til statsforvalteren
I samråd med datteren min ble vi enige om å klage på induksjonen og manglende pasientmedvirkning til statsforvalteren. I sitt siste tilsvar til statsforvalteren beklager fagansvarlig obstetriker at det ikke ble dokumentert hvorfor datteren min ikke ble vaginalundersøkt før induksjonen, og at det ikke ble notert at hun uttrykte motstand mot å ta tabletten.
Hun anerkjente at fødselsforløpet antakelig skyldtes induksjon med Angusta, men poengterte at en vaginalundersøkelse før induksjonen kunne ha økt sjansen for infeksjon, og at det kunne ha tatt lengre tid å få i gang fødselen med oksytocininfusjon.
Legen skrev også at en vaginalundersøkelse før oppstart av induksjon i dette tilfellet uansett ville ha medført bruk av Angusta, fordi Bishop-skåren var under 8 da hun ble flyttet til fødeavdelingen kort tid etter å ha tatt tabletten. Dette er fornuftige svar, men vitner også om pasientrettighetenes dårlige kår i fødeklinikken.
Parets innvendinger tillegges ingen vekt i tilsvaret. Bishop-skår er en subjektiv vurdering og bør ses i sammenheng med alle andre relevante og individuelle faktorer i situasjonen. En vaginalundersøkelse alene kunne kanskje i dette tilfellet ha bidratt til rier hos den «lett antennelige» gravide.
Fødselsforløpet og komplikasjonene i ettertid, med de alvorlige konsekvensene det fikk for den nye familien, understreker uansett betydningen av å gjøre det vi kan for å få ned tallet på fødselsinduksjoner.
Vi trenger en mer skånsom fødselsomsorg
Begrepet «obstetrisk vold» diskuteres heftig i fagkretser for tiden og skaper steile fronter. Ordet gir inntrykk av at det er en intensjon om å skade. Jeg synes derfor begrepet er lite konstruktivt for å belyse dilemmaene i norsk fødselsomsorg.
Jeg ønsker en debatt der etterlevelse av våre ferske retningslinjer for fødselsomsorgen settes i sentrum, og jeg drømmer om en mer skånsom fødselsomsorg for kvinner og familier når det ligger til rette for et uforstyrret fødselsforløp.
Når vi gir svangerskaps- og fødselsomsorg, bør vi ha søkelys på hva som hemmer og fremmer helse i et livslangt perspektiv. Helhetlige og individuelle vurderinger og pasientmedvirkning bør være helt grunnleggende praksis.
Jeg håper at dette innlegget kan motivere mine kolleger i svangerskapsomsorgen til å advare mot stripping ved terminkontroll og bidra til å motivere slitne gravide til å holde ut plagene fremfor å be om induksjon av fødsel.
Jeg ønsket å beskytte familien
Jeg ble både farmor og mormor i løpet av fem uker sommeren for to år siden. Gutten som er omtalt her, har en fetter som ble født på ABC. Da mammaen hans ble gravid igjen, strevde hun med valg av fødested fordi ABC var nedlagt. Det var også høyst usikkert om hun fikk fødeplass på Luna, som er en fødestue med selekterte fødende i den ordinære fødeavdelingen på Bærum sykehus.
Jeg tilbød meg å betale det det koster å få hjelp av jordmødrene i Min Fødsel dersom svangerskapet forløper komplikasjonsfritt frem mot fødselsstart. Her jobber jordmødre som er spesialister på å ivareta uforstyrrede fødsler for lavrisikofødende kvinner. De fleste av dem er tidligere ABC-jordmødre.
Jeg ønsket virkelig å beskytte svigerdatteren min, babyen, storebroren hans og sønnen min fra risikoen for unødvendige medisinske inngrep under fødselen og de mulige skadelige og utmattende konsekvensene av dem. Jeg drømmer om at de ferske retningslinjene motiverer helseforetakene til å sørge for at hjemmefødsel blir et tilbud til alle som ønsker det og kvalifiserer for det, ikke bare til dem som kan betale.
Forfatteren oppgir ingen interessekonflikter
























4 Kommentarer
Siri von Krogh
,En veldig god artikkel som tar opp et av de viktigste emnene i fødsels Norge. Hvor har det blitt av fødekvinnen og hvor har det blitt av jordmors autonomi? Tusen takk for at dere deler! Dette må vi diskutere videre!
Kristin
,Dette er ganske skummel lesing!
Min setefødsel, som ble satt i gang grunnet "stort barn" (3755g) endte i Secio grad 1, med lite informasjon og ingen medbestemmelsesrett.
Nå er jeg høygravid med neste seteleie og har fått sv dia, som er godt regulert og barnet er normalt stort. Sett bort ifra mine personlige traumer i forbindelse med fødsel, har jeg blitt forespeilet at jeg uansett hva SKAL settes i gang uke 38. Jeg ønsker ikke det, så lenge barnet ikke viser noen indikasjon på dette, men det virker som om jeg faktisk fysisk må både lukke ben og munn for å ikke mot min vilje få medisiner. Jeg synes det er vanskelig å få snakke med noen som gjør noe annet enn å følge veileder, som sier SETT I GANG!
når jeg nå leser dette, blir jeg ganske skremt og forstår plutselig hvorfor så mange fødende velger å gå helt bort fra fødselsomsorgen, noe som jo heller ikke er bra.
At et svangerskap er slitsomt på slutten, bør man heller kommunisere at er sånn, og at det får man bare tåle de siste ukene...
Jeg vil bare føde barnet mitt, så naturlig og normalt som mulig og for all den unngå keisersnitt, noe de fleste tar for gitt at jeg faktisk vil ha. At det er en kjempe stor operasjon som man ikke får sykmelding for, slik at pappa kan være hjemme og hjelpe til med, snakkes ikke om....
Nei, jeg tror vi med noen justeringer kunne hatt en prima fødselsomsorg i Norge, men så bommer vi på oppløpet.
Kirsten Berge
,Hurra for deg🌺
Marianne
,Hadde tilsvarende opplevelse for datter i fjor. Skremmende for vordende foreldre og besteforeldre. Lav bemanning pga ferietid gjorde ikke saken bedre. Takk for at du deler.