Prostatakreft: – Mange opplever urinlekkasje som mer belastende enn ereksjonssvikt
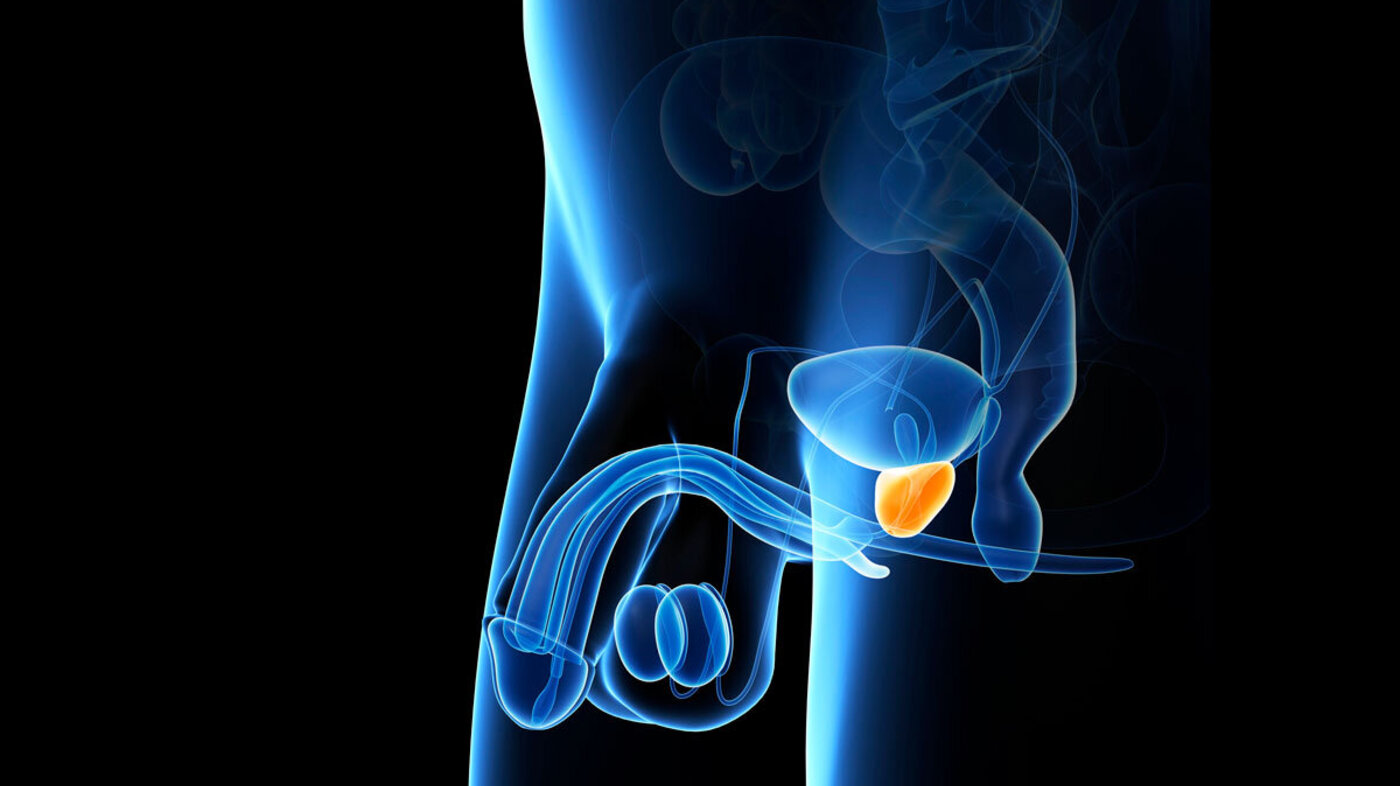
90 prosent av prostatakrefttilfellene oppstår etter fylte 60 år, men noen få under 45 år får også sykdommen.
Prostatakreft er den hyppigste kreftformen blant menn i de fleste landene i den vestlige delen av verden. Og nordmenn ligger blant de øverste på listen over dødelighet av prostatakreft. i 2017 fikk 4983 menn diagnosen, og rundt 900 døde av sykdommen.
Senter kuttet ventetiden
Prostatasenteret på OUS Aker ble etablert i 2014 på oppdrag fra Helse Sør-Øst. Hovedmålet var å sikre at pasienter med prostatakreft fikk et bedre utrednings- og behandlingsforløp. Forskning var også en viktig del av tankegangen for opprettelsen av senteret.
På det regionale senteret samarbeider radiologer, patologer, onkologer og andre som jobber for å få til en bedre pasientflyt. En sykepleier koordinerer flyten mellom de ulike avdelingene. Tverrfaglige møter mellom faggruppene sikrer god pasientbehandling og flyt. I tillegg samarbeider de med fastleger og avtalespesialister.
Klarer ikke holde tidsfristene
Åshild Irene Erikstad er sykepleier og tidligere forløpskoordinator ved Prostatasenteret.
– Det viktigste vi gjør her på prostatasenteret, er å prøve å få utredningen strømlinjeformet og at pasientene ikke skal vente.
Hun forteller at før prostatasenteret fantes, måtte pasientene vente lenge. De fikk ikke noe spesiell oppfølging, og det tok lang tid å bli utredet. Selv om ikke senteret greier å holde tidsfristene i pakkeforløpet i dag, har ventetiden gått ned.
Her kan du se hva sykepleiere bør vite om senskader etter kreftbehandling
Forventninger til pakkeforløpet
Noen pasienter har høye forventninger til pakkeforløpstiden. Det synes Erikstad er vanskelig, fordi den ikke er juridisk bindende.
– Mange leser om pakkeforløpene og blir litt skuffet når de må vente lenger enn det pakkeforløpet tilsier, sier hun.
– Pakkeforløpet er også for dem som har residiv, ikke bare de som har mistanke om kreft i første omgang, sier hun.
Erikstad sier hun skulle ønske at det var et eget opplegg for pasientene med tilbakefall.
– Pakkeforløpet skulle vært mer skreddersydd til denne gruppen. Det er veldig individuelt hva de skal ha av oppfølging, sier Erikstad.
Oslo universitetssykehus startet 1007 pakkeforløp for prostatakreft mellom januar og november i 2018.
Alene om utprøvende behandling
Erikstad forteller at pasientene har flere behandlinger de kan velge mellom, som kikkhullsoperasjon med robot (RALP), strålebehandling og hormonbehandling. Den nyeste formen for behandling er høyintensiv fokusert ultralyd (HIFU). Det er en utprøvende behandling og ennå ikke en standard behandlingsmetode for prostatakreft.
– Det er bare vi som utfører HIFU-behandling i Norge i dag, sier Erikstad.
Hun forteller at metoden gjør det mulig å kun behandle den delen av prostatakjertelen som er rammet av kreft (fokal behandling), i motsetning til standardbehandling, der hele prostatakjertelen behandles eller fjernes.
Uroterapeuter følger opp pasientene
Alle pasienter som skal opereres for prostatakreft med RALP-operasjon ved urologisk poliklinikk på OUS Aker blir fulgt opp av en spesialsykepleier (uroterapeut) både før og etter operasjonen.
Henrikke Ulstein er en av tre uroterapeuter som jobber her.
– Som uroterapeut kan jeg bidra til at pasienten får mer kunnskap om de mest vanlige bivirkningene etter en prostatakreftoperasjon, som urinlekkasje og ereksjonssvikt, men også om muligheter for hjelp, sier Ulstein.
Gir trygghet og samtale før og etter operasjon
Hun forteller om hvor viktig det er å vite at behandlingen som gis til prostatapasienter ofte gir problemer med urinlekkasje, ereksjonsproblemer og også psykisk påkjenning. Sykepleierens rolle i møte med disse pasientene er i stor grad å bryte tabuer og hjelpe pasienten å snakke om hvordan de har det og hva de opplever som et problem før og etter behandling.
– Mange kan føle at det er tungt psykisk etter operasjonen, og det er viktig å understreke for pasienten at dette er vanlig, forklarer Ulstein.
Hun sier at det å skape en trygghet og en god samtale med pasientene før operasjonen kan bidra til at de lettere kan ta kontakt for mer støtte og rådgivning senere.
Er ærlig om bivirkninger
Ulstein forteller at samtalen foregår én til én og går for det meste ut på å forklare hvorfor urinlekkasje og ereksjonsproblem kan oppstå, samt å gi eventuelle råd og formidle informasjon om tiltak som pasienten kan utføre selv.
– Jeg er alltid ærlig om at man ikke vet hvor store bivirkninger man får etter en operasjon, sier Ulstein.
Ikke alle ønsker hjelp
Hun sier det er viktig at samtalene er individuelt tilpasset, slik at pasientene får den informasjonen de trenger. Hun forteller også at man ikke må ta det for gitt at alle ønsker hjelp med ereksjonen eller informasjon om ereksjonsfremmende behandling.
– Mange pasienter opplever urinlekkasjen som mer belastende enn ereksjonssvikten. Urinlekkasjen kan også gjøre at pasienten utsetter å starte med ereksjonsfremmende behandling, sier hun.
Ulstein forteller at det er mye skam og tabuer knyttet til ereksjonssvikt og det å bruke hjelpemidler.
– Det er viktig å snakke om ereksjonssvikt og å tørre å ta ordene i egen munn, ellers så tør heller ikke pasienten å ta opp dette.
Bekymrede pasienter på telefonen
Kreftsykepleier Anne Sæther Grasdal har prostatakreft som ett av sine kunnskapsfelt. Hun jobber i Kreftforeningen, som har et tilbud fra fagfolk via telefon, e-post eller chat for alle som trenger svar eller informasjon om kreft. Der kan man snakke med spesialsykepleiere, jurister og sosionomer.
Mange menn ringer hit for å spørre om prostatakreft.
– De er bekymret for tiden etter behandling, for bivirkninger og hvordan de skal leve. De er selvfølgelig også bekymret for om de blir friske av det, sier Grasdal.
Pårørende føler seg satt på siden
Grasdal forteller at også pårørende til menn med prostatakreft av og til ringer dem.
– De føler seg ofte satt på siden. De føler at de ikke skal bruke pasientens tid hos helsepersonell på å spørre, men de er en viktig aktør, sier hun.
Hun anbefaler pasientene å ta med partneren eller pårørende på infomøte på sykehuset.
Stor utfordring å velge mellom behandlinger
Grasdal mener det er viktig at pasientene får svar på det de lurer på, spesielt om de forskjellige behandlingene. Det er ofte en stor utfordring å måtte velge mellom strålebehandling og operasjon. Pasientene tenker mye på bivirkningene og på om den ene behandlingen gir bedre sjanse for overlevelse enn den andre.
– De får for mye info på en gang. De får vite at de har kreft og skal fordøye en så alvorlig opplysning. Heldigvis er det flere som har muligheter til å snakke med sykepleier ved sykehuset etterpå, sier Grasdal.
Anbefaler bekkenbunnstrening
Hun forteller at det er mange som får hormonbehandling, og at dette gir bivirkninger. De som har kreft med spredning, får hormoner for å dempe testosteronet. Dette påvirker seksuallivet, som er et annet viktig tema for pasientene.
– De mister energi. De merker at de blir daffe, og det går utover seksuell lyst. De kan bli impotente etter operasjon, fordi nerver ligger så nær prostatakjertelen, forklarer Grasdal.
I tillegg får mange urinlekkasje etter operasjonen. Mennene anbefales bekkenbunnstrening med tanke på opptrening både før og etter operasjonen for å minske disse bivirkningene.
Grasdal sier at pasientene informeres om at de kan snakke med og få gode råd og informasjon av sexologer.
Seksualitet blir ofte utelatt
– For helsepersonell er det veldig viktig å kunne snakke om seksualitet som en naturlig del når de skal sjekke ut hvordan pasienten og pårørende har det. Det blir ofte utelatt, fordi det ikke er innarbeidet over alt, sier Grasdal.
– Alle mennesker har ulike måter å takle utfordrende situasjoner på. Graden av åpenhet om egen sykdom er forskjellig. Vi som helsepersonell kan anbefale dem å prøve ut åpenheten, men ikke presse på, sier Grasdal.
Les også:
Prostatakreft: – Sykepleieren kan ta vare på pårørende,
det har vi leger gjort for lite

























0 Kommentarer