Valgets kval

"Du har kreft." Beskjeden er vanskelig nok å takle. Så kommer valgene du skal ta. Hans Fredrik Donjem er en av dem som ville valgt annerledes hvis han visste det han vet nå.
I 2013 oppdaget Hans Fredrik Donjem (71) blod i avføringen. Hans første innskytelse var at han sannsynligvis hadde fått tarmkreft.
– Både min far og bestefar fikk tarmkreft og døde av det, sier han.
Den tidligere rådmannen i Levanger kommune fikk raskt en MR-undersøkelse ved Sykehuset Levanger.
– Jeg fikk beskjed om at de hadde funnet noen polypper, men de var ikke ondartete. Jeg hadde altså ikke tarmkreft.
Selv om det var gode nyheter, indikerte PSA-testen at han kunne ha prostatakreft.
Lite er bra
– Levanger er et lite sykehus, så legene snakker sammen. De organiserte det slik at når jeg skulle ta biopsi for å få avklart eventuell prostatakreft, fjernet de polyppene i tarmen samtidig.
Biopsien bekreftet kreft i prostata.
– Jeg sto da overfor to valg: operasjon eller stråling.
Hans Fredrik Donjem visste i utgangspunktet ingenting om prostatakreft, behandlingsforløp eller konsekvenser. Diagnosen prostatakreft uten spredning kan deles inn i to ulike risikogrupper: prostatakreft lavrisiko og prostatakreft middels/høy risiko. Det betyr at det er ulike behandlingsmuligheter for de ulike risikogruppene og at selve behandlingen kan gis på ulik måte. Derfor er det også ulike beslutningsstøtteverktøy for disse to risikogruppene.
– Jeg var i villrede. Hva skulle jeg velge? Hva var best behandling? Informasjonen jeg fikk opplevdes som mangelfull, og det var ingen leger som kunne eller ville hjelpe meg med å ta et valg. Jeg skulle ønske jeg hadde noen å snakke med som kunne gi meg kvalifiserte råd om min spesifikke situasjon.
Operasjon eller stråling?
Donjem fikk beskjed om at begge behandlingsmetodene hadde bivirkninger som urinlekkasje og impotens.
– En lege sa at ved stråling kunne jeg i tillegg risikere problemer med tarmlekkasje. Det hadde jeg ikke lyst til, så derfor gikk jeg for operasjon. Jeg tenkte at det kanskje var best å fjerne alt i en runde. Stråling er ofte langvarig behandling, og bivirkningene kommer gradvis og forverres ofte over tid, sier han.
Det tok en måned fra han fikk kreftdiagnosen, i august 2013, til han fikk time for operasjon på St. Olavs Hospital i Trondheim. Men St. Olavs godkjenner ikke Levangers MR-undersøkelse, så de ville ta sin egen.
Snakker ikke sammen
– I motsetning til Sykehuset Levanger, er St. Olavs et stort sykehus hvor fagfolk ikke snakker sammen. Det var derfor helt umulig for meg å få MR-time ved St. Olavs tidsnok til å få gjort operasjonen til timen jeg hadde fått i september. For at jeg skulle slippe å utsette operasjonen, måtte jeg selv ordne det slik at jeg fikk en time på Namsos sykehus. St. Olavs godkjenner deres undersøkelse. Mitt møte med St. Olavs er ikke positivt. Det er rett og slett et for stort sykehus, mener han.
Donjem ble operert med en da Vinci-robot.
– De stakk seks pinner i magen min, og kirurgen satt litt unna og styrte roboten mens han så på skjermer, forteller han.
– Hvordan har du hatt det etter operasjonen?
– Jeg har nok vært heldig. Jeg har hatt forholdsvis lite plager, så operasjonen var vellykket.
Men han innrømmer at han har fått kjenne på de vanlige bivirkningene med urinlekkasje og impotens.
– Jeg fikk tilbud om en ny operasjon dersom urinlekkasje ble en plage. Jeg har valgt å ikke gjøre det, for jeg har det under kontroll, sier han.
Leder de med prostatakreft
Donjem er i dag leder for Prostatakreftforeningen (PROFO) og har etter hvert gjort seg mange tanker rundt prostatakreftbehandling som han ikke hadde da han selv fikk diagnosen.
– Jeg fikk ikke nok opplysninger om behandlingene som finnes.
– Hva tenker du på da?
– For eksempel fikk jeg ikke vite noe om brakyterapi. Det er en behandling jeg først fikk høre om etter at jeg var operert.
– Hva er det?
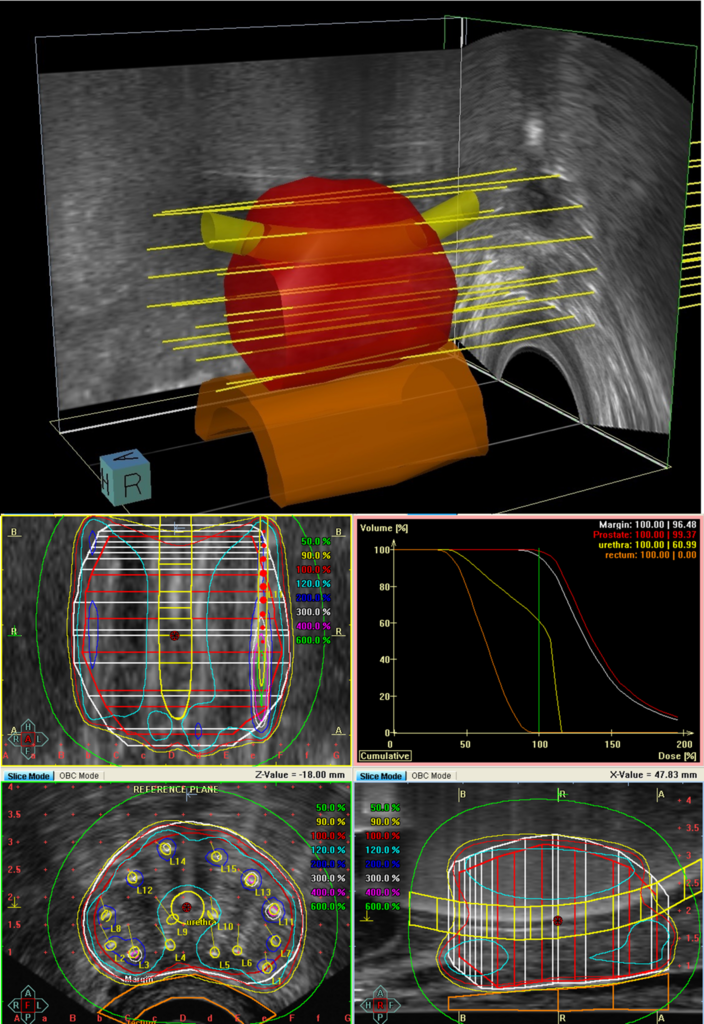
– Vanlig stråling skjer utenfra og inn. Ved brakyterapi skjer strålingen inne i kroppen. Det er bare Radiumhospitalet som tilbyr slik behandling. Ut fra det jeg har hørt og lest, er bivirkningene mindre enn ved den behandlingen jeg har vært igjennom.
Ville valgt annerledes
– Betyr det at du ville valgt annerledes dersom du fikk velge på nytt?
– Ja, jeg tror kanskje jeg ville valgt brakyterapi derom jeg fikk valget i dag, sier han.
På internett, blant annet på sykehusets egne nettsider, finnes det informasjon om stråling, operasjon og overvåkning som behandling for prostatakreft. Informasjon om behandling med brakyterapi finner man bare på Oslo universitetssykehus (Radiumhospitalet) sine nettsider.
– Når jeg snakker med folk som har gjennomført slik behandling, kommer de stort sett fra Østlandet. De andre sykehusene som tilbyr prostatakreftbehandling nevner ikke dette som et alternativ en gang, sier han.
– Hvorfor er det slik?
– Nei, det vet jeg ikke.
Vil ha flere sentre
Donjem har engasjert seg i kampen for prostatakreftpasientene. Noe av bakgrunnen for det er at han selv skulle ønske ting var annerledes da han selv fikk diagnosen.
– Jeg skulle ønske det var flere sykehus som opprettet prostatakreftsentre slik de har gjort på Haukeland sykehus. Der jobber de flerfaglig i multidisiplinære team. Det betyr at du som pasient kan stille spørsmål og få svar fra urolog, sexolog, onkolog radiolog og sykepleier. Da er du som pasient i sentrum.
Det at helsepersonell må bli flinkere til å samarbeide på tvers, er noe han brenner for. Han er positiv til pakkeforløp.
– Men vi i PROFO har sett på om sykehusene klarer å holde behandlingsfristene. Her er det store forskjeller, sier han.
Ifølge kartleggingen inngår 70 prosent av prostatakreftpasientene i et pakkeforløp.
– Tallene vi har viser at vi på landsbasis bare fikk 45 prosent behandling innen fristen, sier Donjem.
Aleris er et privat sykehus som tilbyr prostatakreftoperasjon – i utlandet.
– De har en avtale med en klinikk som heter Martiniklinikken som ligger i Hamburg. Kjendiser har stått fram i media og fortalt om operasjon i Tyskland. Det skaper et inntrykk av at privat behandling i utlandet er bedre enn den som vi andre får her hjemme ved offentlige sykehus, sier han.
– Er behandlingene bedre i Tyskland?
– Det vet jeg ingenting om. Jeg har mistanke om at de norske er like bra. Men det er trist om tilliten til norske sykehus svekkes. Vi får et todelt helsevesen bestående av dem som kan betale og vi andre som må ta det vi får. Det liker jeg ikke, sier Donjem.

På tråden
Hvis du noen gang har ringt Kreftlinjen, er det meget mulig at du kan ha snakket med sykepleier Anne Sæther Grasdal. Hun forteller til Sykepleien at Hans Fredrik Donjems historie ikke er unik.
– Mange av prostatakreftpasientene som ringer til oss står midt oppe i behandlingsvalget. Skal de gå for «aktiv overvåkning», kirurgi eller stråling?
– Hva anbefaler dere?
– Vi kan ikke gi anbefalinger, men vi kan være en samtalepartner som er med på å reflektere og hjelpe dem med å finne gode spørsmål som de bør stille til legen sin, sier Grasdal.
Samarbeid mellom lege og pasient
Hun sier det kan være en god idé å be om en ekstra timeavtale med lege på sykehus.
– Fastlegene vet ofte for lite fordi prostatakreft er så spesialisert, sier Grasdal.
For det som er felles for mange, er nettopp som Donjem forteller; de har for lite informasjon til å ta et kvalifisert valg.
– Ansvaret for å ta et behandlingsvalg bør være et samarbeid mellom pasienten og legen. Noe de sammen skal diskutere seg frem til, sier hun.
– Er det mange som angrer på valgene de har tatt?
– Vi oppfordrer pasientene til å stå for det valget de tar. Jeg har også sjekket med mine kolleger, og inntrykket er generelt at de oftest tar kontakt før behandling fordi de er usikre på hva de bør velge. Hva som skjer etterpå, vet vi ikke så mye om, sier Grasdal.
Ikke gi dem illusjoner
Men av dem som ringer inn etter behandling er det flere som sier at de skulle ønske at de var litt mer forberedt på bivirkningene som kommer i ettertid.
– Jeg tenker det er viktig at helsepersonell er flinke til å informere om bivirkninger. Uansett hvilken behandling de velger, vil det medføre bivirkninger. Det er viktig å ikke gi dem illusjoner om at når behandlingen er over, er livet akkurat som før diagnosen, sier hun.

Brakyspesialisten
Wolfgang Lilleby er en av tre onkologer som utfører innvendig strålebehandling, brakyterapi, for menn med prostatakreft. En behandling som kun utføres ved Radiumhospitalet og etter det Sykepleien erfarer, informerer ikke andre sykehus prostatakreftpasienter om denne typen behandling.
– Det er en behandlingsform som ikke er så akseptert i Norge, sier Lilleby.
Han tror det skyldes mangel på kunnskap og interesse. At andre sykehus ikke informerer om behandlingen, tror han kan ha økonomiske årsaker.
– Hvorfor skal for eksempel St. Olavs Hospital sende «sine» pasienter til Radiumhospitalet når de selv har et behandlingstilbud som de mener er likeverdig? Å sende pasienter til et annet sykehus for behandling er dyrt. Du blir fort upopulær hos ledelsen dersom du sender bort pasienter og belaster deres budsjett.
Rett behandling til rett pasient
– Er brakyterapi bedre enn annen tradisjonell stråling eller operasjon?
– God onkologi er å utrede pasienten godt slik at pasienten får den behandlingen som er mest riktig. Da kan brakyterapi være et godt tilbud for noen. Brakyterapi er mer skånsom stråling etter som den skjer mer målrettet med rask stråledosefall.
Lilleby sier det vanligvis er svært få bivirkninger umiddelbart etter inngrepet. Det er hans egne observasjoner, men dette stemmer også med internasjonale publikasjoner.
– Noen vil kunne føle litt ubehag eller ømhet bak pungen noen dager etter brakybehandlingen. Noen opplever også å få litt blod i urinen, og at det svir litt under vannlating.
Lilleby sier at det generelt er liten forskjell på bivirkningene etter kombinasjon av innvendig og utvendig stråbehandling, og utvendig stråbehandling alene, men dette undersøkes nå grundig av en doktorgradsstipendiat ved Radiumhospitalet.
– Oftest vil det bli færre bivirkninger fra blæren og endetarm etter innvendig enn ved utvendig stråbehandling, sier han.
Autonomi – ikke alltid til pasientens beste
Lilleby er vant til at pasienter vil at han skal si hvilken behandling han ville valgt dersom det var han som hadde prostatakreft.
– Det kan jeg ikke gjøre når det gjelder studier. Jeg kan kun informere nøytralt om hvilke behandlinger pasienten kan velge mellom og hvilke bivirkninger som er dokumentert.
Og her ligger noe av problemet: Lilleby mener at pasientens rett til å bestemme behandling ikke alltid er til pasientens beste.
– I utgangspunktet tenker de fleste at selvbestemmelse kun er positivt, men det kan være en ulempe når det kommer til forskning, sier han.
Han føler selv på akkurat dette i forbindelse med et forskningsprosjekt som skal sammenlikne kirurgisk behandling mot strålebehandling blant pasienter som har lokalavansert prostatakreft.
– Hvis man skal kunne si hvilken behandling som er best, er det viktig med god forskning og dokumentasjon. Å gjennomføre randomiserte studier i stor målestokk er blitt tilnærmet umulig, nettopp på grunn av pasientens rett til å velge behandling. Jeg har holdt på i to år med å samle inn respondenter til en skandinavisk studie. Vi har per i dag i underkant av 200, men trenger 1200. I randomiserte studier er pasienten kvalifisert til begge behandlingene, men hva pasienten får, avgjøres av loddtrekning. Det betyr at pasienten sier fra seg retten til å velge. Tradisjonelt har tankegangen i Skandinavia vært at det er viktig å delta i forskning fordi det vil hjelpe andre pasienter som kommer etter. Denne holdningen er på vei ut.
Lilleby forteller at for 15 år siden sa ni av ti ja til å delta i forskningsprosjekter. I dag sier to av fem det samme. Nå spøker det for hele forskningsprosjektet.
– Med den takten vi har på å skaffe respondenter, vil det ta ti år å få med mange nok. Med dagens medisinske utviklingstempo er det altfor lang tid, sier han.

Trening gjør mester
Kjendiser har stått frem og fortalt om hvor fantastisk behandling de har fått i utlandet.
– Er tilbudet Martiniklinikken i Hamburg og Johns Hopkins Hospital i USA bedre enn i Norge?
– I Norge vil man helst ikke snakke om resultater. Man skal ikke snakke om hvem som er best og verst i klassen. Ved Martiniklinikken er kulturen motsatt. De har spesialisert seg på blant annet prostatakreftoperasjoner og har bygget opp et senter som sikrer et stort pasientgrunnlag. Det er jo gjerne slik at for å bli best, må man trene, trene trene. Resultatene til Martiniklinikken ligger åpent tilgjengelig, og de er gode. Det samme er tilfellet for Johns Hopkins Hospital.
Ledig kapasitet
Lilleby skulle gjerne hatt flere pasienter selv og tror at mange av dem som reiser ut for å få behandling, kunne vært aktuelle for brakyterapi.
– I dag har vi 50 pasienter, men har kapasitet til 150, sier han.
Lilleby mener likevel det ikke er slik at det bare er rike mennesker som kan reise til utlandet for behandling.
– Alle pasienter får et grunnstøttebeløp. Det er bare om behandlingen koster mer du eventuelt må betale, sier han.
– Hva er ditt råd til prostatakreftpasienter som nå står i den vanskelige situasjonen at de skal ta et valg om stråling, brakyterapi, operasjon, eller overvåkning?
– Jeg ville googlet legen og sett om han eller hun har publisert sine resultater fra behandling. Dersom noen sier de er best, ville jeg bedt om å få se dokumentasjon på at de faktisk er best på det de gjør, sier han.
Menneske vs. maskin
I tillegg til alle faglige diskusjoner, er det ikke til å stikke under en stol at også fagmiljøene «kriger» internt om hvem som kan behandle pasienter best. Da Vinci-roboten som brukes ved prostatakreftoperasjoner, er et eksempel.
– Det skapes et inntrykk av at å bli operert av en maskin er bedre enn tradisjonell åpen operasjon. Så langt er det ingen dokumentasjon på at det faktisk stemmer. Ved Martiniklinikken tilbys både åpen kirurgi og robotassistert inngrep. Kirurgen skal være hands-on, sier Lilleby.
I tillegg er en slik robot svært dyr.
– Jeg tror vi betalte 15 millioner for roboten. I tillegg kommer serviceavtale som vi må betale 1 million i året for.
– Hva med brakyterapi, er det dyrt?
– Jeg betjener en maskin til 1,5 millioner. Jeg trenger bare en anestesisykepleier utenom meg selv til å gjennomføre narkosen, så i forhold til en robot er det ikke dyrt, sier Lilleby.


























0 Kommentarer