Sykepleieres evne til å lukte er nyttig, men ikke eneste vei til diagnose

Poenget er ikke å føre bevis for hva sykepleiere kan lukte eller ikke, men hvordan sanselige ferdigheter utvikles i samspillet mellom erfaringsbasert og teoretisk kunnskap, skriver Hanna Marie Ihlebæk.
Det var med stor interesse jeg leste Enoksen og Lindbæks innspill til formidlingssakene på Forskning.no og Sykepleien.no, der min studie av sykepleieres bruk av sansene, deriblant luktesansen, blir omtalt.
Kunnskap som kan forhindre feil bruk av antibiotika, er viktig og bør gjøres kjent. Enoksen og Lindbæk bruker presentasjonen av min forskning som et eksempel på hvorfor myten om at sykepleiere kan lukte urinveisinfeksjon, lever videre.
Muligens er dette i hovedsak ment som en pekefinger til fremstillingene av forskningsfunnene på Sykepleien.no/Forskning.no. Jeg har allikevel et behov for å kommentere noen momenter i deres argumentasjon.
Luktesansen brukes sammen med andre sanser
I forskningsartikkelen min, som Enoksen og Lindbæk forhåpentligvis har lest, er ikke poenget å føre bevis for hva sykepleiere kan lukte eller ikke. Det jeg ønsker å løfte frem, er hvordan sanselige ferdigheter utvikles i samspillet mellom erfaringsbasert kunnskap fra det kliniske arbeidet med pasienter og teoretisk kunnskap om kroppens fysiologi og patologi.
Ferdighetene læres over tid ved at sanseinntrykk enten bekreftes eller avkreftes, for eksempel gjennom sammenstilling med resultater fra tester og målinger eller annen type informasjon om pasientene og sykdomsutviklingen. Studien viser også at luktesansen ble brukt sammen med andre sanser.
Når sykepleierne agerte på noe basert på hva de kunne sanse, var det gjerne på bakgrunn av kombinasjonen av en rekke sanseinntrykk. I tillegg var det helt sentralt å lytte til pasientens opplevelse av sin egen helsetilstand. Ikke minst var det også viktig å diskutere den samlede kunnskapen om pasientens tilstand med andre sykepleiere og leger.
Disse funnene stemmer godt overens med det Enoksen og Lindbæk mener er nødvendig for å diagnostisere og behandle urinveisinfeksjon og for å unngå feil bruk av antibiotika. Som de selv påpeker, er det flere usikre momenter enn luktesansen i identifiseringen av denne type infeksjon.
Indikatorene må ses i sammenheng
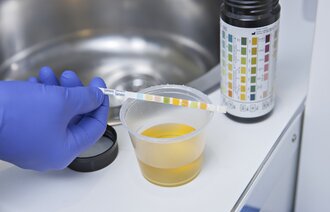
Heller ikke en urinstrimmelundersøkelse kan påvise forskjeller mellom asymptomatisk bakteriuri og bakteriell infeksjon. En mistanke om bakteriell infeksjon kan bare stadfestes gjennom påvisning av symptomer fra pasientens urinveier.
Men selv denne kilden til innsikt er forbundet med usikkerhet fordi pasienter av ulike årsaker kan ha vansker med å forstå og dermed formidle sine plager eller beskrive symptomer. Usikkerheten knyttet til alle disse indikatorene og behovet for å se dem i sammenheng var kjent blant de sykepleierne jeg intervjuet og observerte.
Jeg opplevde ikke at lukt av urinveisinfeksjon og strimmelundersøkelse ble brukt som den eneste bevisførselen overfor leger, eller at leger igangsatte antibiotikabehandling på bakgrunn av disse indikasjonene alene, selv om jeg ikke kan si at det aldri skjer. Det betyr ikke at evnen til å lukte var unyttig.
Identifiseringen av lukt kunne nettopp utløse nødvendige undersøkelser av pasientenes vannlatingsmønstre og indikasjoner på svie og smerte kombinert med strimmelundersøkelse. Det var denne samlede informasjonen som ble lagt fram for legene, som til syvende og sist er ansvarlige for ordinering av antibiotika.
Sykepleiere og leger må diskutere sammen
Når Enoksen og Lindbæk påpeker at leger fortsetter å skrive ut slik behandling til pasienter som ikke trenger det, tror jeg med bakgrunn i min forskning at problemet er mer komplekst enn at sykepleiere mener at de kan lukte urinveisinfeksjon, eller at forskningsartikler ikke leses godt nok.
Å kunne identifisere en infeksjon krever blant annet at sykepleiere har tid og kompetanse til å kartlegge pasientenes symptomer, og at pasientene kan redegjøre for disse. Sykepleiere og leger må også lytte til hverandre og ha tid og anledning til å diskutere seg frem til om det foreligger en berettiget mistanke i hvert enkelt tilfelle.
Dette er reelle utfordringer som påvirker muligheten til å ta gode beslutninger. Poenget med forskningsartikkelen min var altså ikke å avsløre om urinveismyten er sann. Som forsker er jeg heller ikke opptatt av å holde den i live.
Studien min av hvordan sansekunnskap brukes og læres, avdekket at diagnostisering er komplekse prosesser, der ingen enkeltstående indikator vil være tilstrekkelig informasjon for å ta en beslutning. Det mente altså heller ikke sykepleierne i min studie.
Det betyr ikke at sansekunnskap i klinisk arbeid ikke er viktig, noe jeg håper og tror at Enoksen og Lindbæk kan være enig i.



















0 Kommentarer