Helsepersonells forventninger til e-konsultasjon – en kvalitativ studie
Sammendrag
Bakgrunn: Digitale tjenester har potensial til å erstatte og effektivisere områder av helsetjenesten, redusere helseutfordringene samfunnet står overfor, samt gi pasienten bedre muligheter til å medvirke i egne behandlingsvalg. Stadig flere pasienter får tilbud om digital pasientportal og e-konsultasjon i tillegg til, eller i stedet for, tradisjonelle konsultasjoner på sykehus. Tilbudet i en digital pasientportal varierer, men i hovedsak får pasienter tilgang til egne helseopplysninger og mulighet til å kommunisere asynkront med sine behandlere.
Hensikt: Hensikten med studien er å utforske helsepersonells forventninger til å implementere og bruke asynkron, tekstbasert e-konsultasjon i en digital pasientportal ved poliklinisk oppfølging av pasienter med en alvorlig kronisk sykdom.
Metode: Studien har et utforskende kvalitativt design, der vi gjennomførte ni semistrukturerte, individuelle intervjuer av helsepersonell som skulle ta i bruk e-konsultasjon. Utvalget besto av sykepleiere (n = 4) og leger (n = 5). Materialet ble analysert med tematisk innholdsanalyse.
Resultat: Hovedtemaene som kom frem i analysen, var følgende: Seleksjon av pasienter, Faglig forsvarlig helsehjelp og Reorganisering av praksis. Informantene mente at pasienter som får tilbud om oppfølging via e-konsultasjon, må selekteres. Pasientene må oppfylle visse kriterier, spesielt ha tilstrekkelige norskkunnskaper, digitale ferdigheter og høy grad av helsekompetanse og -informasjonsforståelse. Informantene var bekymret for hvorvidt tekstbasert e-konsultasjon ivaretar krav om faglig forsvarlighet, ettersom muligheten til å observere og gjøre kliniske undersøkelser reduseres. Selv om e-konsultasjon kan være egnet til å effektivisere det daglige arbeidet, forventet informantene at en innføring vil endre rutiner og kreve en reorganisering av praksis.
Konklusjon: Helsepersonell er opptatt av hvorvidt e-konsultasjon sikrer faglig forsvarlig helsehjelp, samtidig som de forventer at den kan endre praksis og organiseringen av helsetjenesten. Det bør derfor være en viktig prioritet fremover å lytte til helsepersonell både når digitale tjenester implementeres, brukes og utvikles videre, for å sikre at det ytes faglig forsvarlig helsehjelp.
Referer til artikkelen
Thorshov T, Moen A, Børøsund E. Helsepersonells forventninger til e-konsultasjon – en kvalitativ studie. Sykepleien Forskning. 2021;16(86348):e-86348. DOI: 10.4220/Sykepleienf.2021.86348
Helse- og omsorgstjenesten blir stadig mer digitalisert (1). Digitale tjenester har potensial til å overta og effektivisere områder av helsetjenesten, redusere helseutfordringene i samfunnet, effektivisere pasientforløp og gi pasienten bedre muligheter til å medvirke i behandlingsvalg. Samtidig er det viktig å sikre at pasienter har tilgang til enkle og trygge digitale tjenester for å styrke brukermedvirkningen (2).
Denne studien undersøker helsepersonells forventninger til å ta i bruk asynkron, tekstbasert e-konsultasjon i en digital pasientportal. Pasienter med en alvorlig, kronisk sykdom ønsket et tilbud om en mer fleksibel poliklinisk oppfølging ved at noen kontroller flyttes til en digital pasientportal istedenfor tradisjonell konsultasjon.
Digital pasientportal
Digitale pasientportaler gjør det mulig for pasienter å se sin egen helseinformasjon, bestille resepter og ha tekstbasert elektronisk konsultasjon (e-konsultasjon) med helsepersonell. E-konsultasjon innebærer sikker asynkron kommunikasjon med behandlere (3).
På tross av omfattende forskning på digitale tjenester i helsesektoren beskriver få studier betydningen av slike tjenester, fordi metodene for å evaluere og undersøke effekten er oppstykket og fragmentert (4). Det er imidlertid dokumentert at bruken av tjenester i en digital pasientportal kan forbedre pasientens mestringsfølelse og kontroll over egen helse, dersom den er tilpasset den enkelte pasientgruppen (5, 6).
Bruk av e-konsultasjon kan også forbedre pasientsikkerheten og den kliniske omsorgen og styrke beslutningstakingen hos pasienter med kroniske sykdommer, der egenoppfølging og egendisiplin har stor betydning (7).
Flere områder i primær- og spesialisthelsetjenesten i Norge har tatt i bruk e-konsultasjon, og alt tyder på at bruken vil øke fremover (8). Bare som følge av covid-19-pandemien økte antallet e-konsultasjoner i Norge med 300 prosent fra uke 11 til 12 i 2020 (9).
Pasientens forutsetninger
Å styrke pasientens mestringsevne regnes som de viktigste målene med digitale helsetjenester (10), slik at pasienten settes bedre i stand til å ta kontroll over egen helse (11). Pasienter som aktivt benytter pasientportaler, forteller om mer brukermedvirkning, selvkontroll og engasjement rundt egen helse (12).
Slik bruk forutsetter imidlertid at portalenes brukervennlighet og funksjonalitet samsvarer med pasientens helseinformasjonsforståelse (12). Helsekompetanse eller helseinformasjonsforståelse kan defineres som «personers evne til å forstå, vurdere og anvende helseinformasjon for å kunne ta kunnskapsbaserte beslutninger relatert til egen helse» (1, s. 5).
Yngre pasienter med høy digital kompetanse, helseinformasjonsforståelse og kronisk sykdom benytter i større grad en digital pasientportal enn andre pasientgrupper (13). Pasienter som anvender en digital pasientportal, har også større tillit til behandlerne sine (3).
Mestringsevne, helseinformasjonsforståelse, etnisitet, utdannelse og kunnskap om egen sykdom beskrives som faktorer som påvirker pasienters bruk og nyttiggjørelse av en digital pasientportal (7, 14).
Studier viser at pasienter som ikke bruker slike tjenester ofte, er usikre på hvorvidt personsensitive opplysninger blir behandlet konfidensielt, kan ha dårlig erfaring eller er ikke klar over tilbudet (15, 16).
Helsepersonells forventninger og erfaringer
Flere faktorer har betydning for hvorvidt e-konsultasjon i en digital pasientportal innføres og tas i bruk. At det avsettes nok tid til grundig opplæring og informasjon, er – i tillegg til helsepersonells ferdigheter – en viktig forutsetning (7, 10).
Helsepersonells digitale kunnskap og motivasjon, holdninger til innovasjon og endring samt engasjement anses som tilretteleggere for bruk og har betydning for hvorvidt pasientene vil bruke portalene (16). Mangel på ressurser, grad av tilgjengelighet og fravær av oppfattet nytteverdi anses som barrierer (17).
Helsepersonell mener at pasientens grad av helseinformasjonsforståelse er avgjørende for hvorvidt de anvender digitale tjenester (16). Samtidig antar de at enkelte pasienter ikke kommer til å bruke e-konsultasjon, fordi de ikke er i stand til det eller ikke er interesserte (10, 18).
Forskning viser også at helsepersonell frykter at deres profesjonelle autonomi trues når pasienten får en mer aktiv rolle i e-konsultasjonen (10). Under covid-19-pandemien viser en spansk studie en drastisk økning i antallet e-konsultasjoner som følge av tiltak for sosial distansering, der tidligere opplevde barrierer mot implementering tilsynelatende er borte eller redusert (19).
Hensikten med studien
Hensikten med studien var å utforske helsepersonells forventninger til å innføre og bruke asynkron e-konsultasjon i en digital pasientportal ved poliklinisk oppfølging av pasienter med en alvorlig kronisk sykdom.
Metode
Studien har et utforskende kvalitativt design med semistrukturerte, individuelle intervjuer som metode for datainnsamling.
Utvalg og prosedyre
Informantene ble rekruttert ved en poliklinisk avdeling på et sykehus i Norge. Avdelingslederen fikk informasjon om studien og videreformidlet henvendelsen om å delta i studien. Ni av elleve mulige informanter samtykket til å delta. Både sykepleiere (n = 4) og leger (n = 5) deltok. Sju var kvinner og to menn.
Poliklinikken skulle delta i et pilotprosjekt og ta i bruk e-konsultasjon via en digital pasientportal i oppfølgingen av et utvalg pasienter som aktivt ba om et e-konsultasjonstilbud. E-konsultasjonen skulle bestå av asynkron skriftlig kommunikasjon mellom pasienter og behandlere.
Pasienten skulle fylle ut et digitalt skjema før konsultasjonen. Dette skjemaet var basert på helsepersonellets daværende rutine for fysisk konsultasjon med pasienter som har den aktuelle sykdommen. Helsepersonellet ville få beskjed når pasienten hadde sendt skjemaet, og kunne besvare og stille spørsmål, fornye resepter og avtale videre behandling.
Datainnsamling
Datainnsamlingen ble gjennomført ved å bruke en semistrukturert intervjuguide (vedlegg 1). Førsteforfatteren utførte intervjuene på informantenes arbeidssted høsten 2019. Ingen av forfatterne hadde noen relasjon til informantene. Vi gjorde lydopptak, som varierte i lengde fra 13 til 45 minutter (gjennomsnittlig 27,5 minutter). Opptakene ble transkribert ordrett.
Dataanalyse
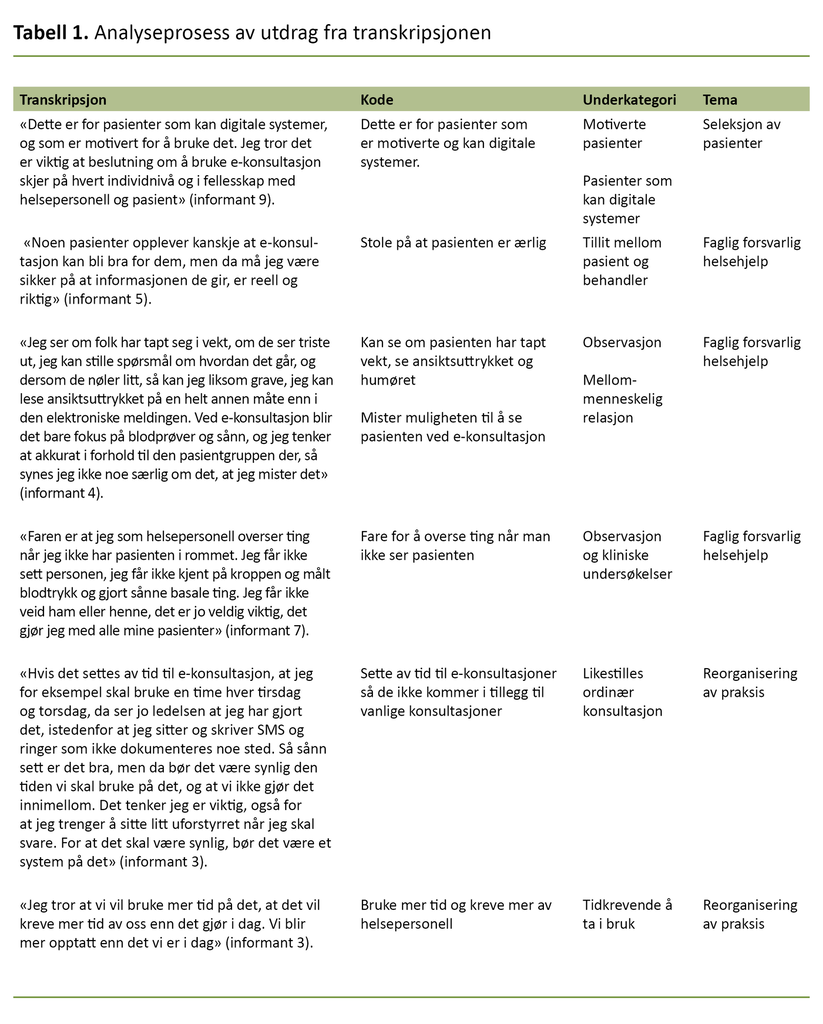
Vi kodet og tematisk analyserte det transkriberte datamaterialet etter fremgangsmåten til Braun og Clarke (20). Først ble meningsbærende enheter i transkripsjonen identifisert og kodet. Deretter tematiserte vi kodene i ulike underkategorier, som ble samlet til tre hovedtemaer (tabell 1).
Etiske overveielser
Det var frivillig å delta i studien. Deltakerne ble informert om studien og signerte på samtykke. Alle opplysninger ble anonymisert og behandlet konfidensielt. Vi utførte lydopptakene via en mobil enhet og sendte dem direkte til Tjenester for sensitive data (TSD) ved Universitetet i Oslo.
Studien var godkjent av Norsk senter for forskningsdata (NSD) (referansenummer 428901) og personvernombudet ved det aktuelle sykehuset (referansenummer 19/21438).
Resultater
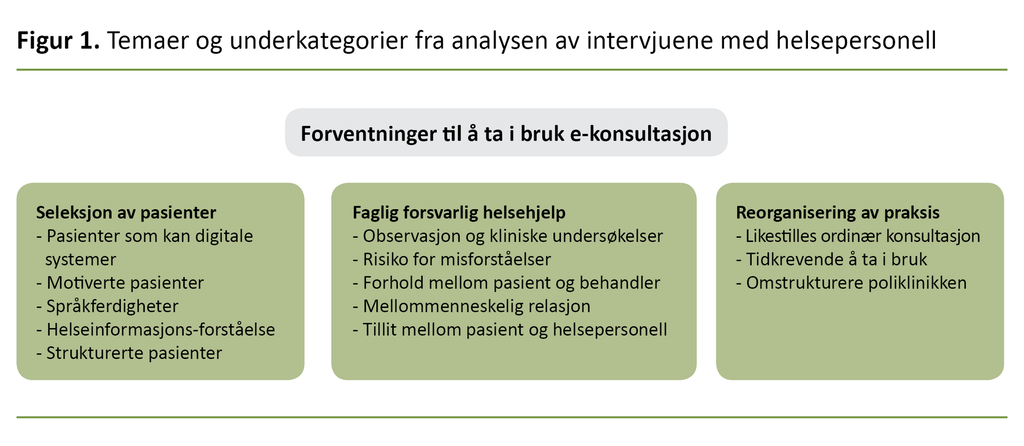
Informantene fortalte om flere forhold som hadde betydning for hvorvidt de skulle ta i bruk e-konsultasjon via en digital pasientportal. Hovedtemaene som kom frem i analysen, var følgende: Seleksjon av pasienter, Faglig forsvarlig helsehjelp og Reorganisering av praksis (figur 1).
Seleksjon av pasienter
Informantene fremhevet at et tilbud om e-konsultasjon er mest egnet for pasienter som selv ønsker en slik oppfølging, og at de må oppfylle visse kriterier eller forutsetninger: «Dette er for dem som går én gang i året, men som ikke synes det er noen vits, og som føler seg friske. De må jo sikkert være litt interessert, for det er jo litt å sette seg inn i, du må jo ha en PC, du må jo kunne skrive norsk, så det er absolutt ikke noe for alle» (informant 1).
Flere informanter, både sykepleiere og leger, forventet at kommunikasjonen med pasienter via e-konsultasjon kunne bli uoversiktlig dersom pasientene ikke er strukturerte: «Når du skal sitte og skrive og chatte med en pasient, så kan det bli veldig mye frem og tilbake hvis de ikke er veldig ryddige» (informant 2).
En annen informant sa: «Forventningene mine er at pasientene er klar over hva det går ut på, slik at de ikke forventer å få mer hjelp fra oss eller kan bruke det hyppigere enn det som er utgangspunktet» (informant 5).
Disse utsagnene viser at informantene var opptatt av at pasienter som skal få tilbud om e-konsultasjon, har de nødvendige ressursene, er interesserte, har tilstrekkelige norskferdigheter og forstår og aksepterer premissene. I tillegg bør de være i stabil fase av sykdommen. Informantene mente derfor at pasienter må selekteres til tilbudet basert på hvorvidt de oppfyller disse kriteriene.
Faglig forsvarlig helsehjelp
Informantene fremhevet at fravær av kliniske undersøkelser og observasjoner kan medføre at pasientene over tid kan bli sykere fordi innarbeidede rutiner ved standard konsultasjon utgår: «Det er klart det er farer ved ikke å se pasienten. Det kan ha skjedd noe med medisiner eller bivirkninger som de ikke har tenkt på å spørre om, og ikke merket selv» (informant 2).
En annen sa dette: «Det er fint å se pasienten, for da ser man kroppsspråk, hvordan pasienten har det, endringer i vekt, utseende, hud, alle disse praktiske tingene som man ikke klarer å se når man skriver til hverandre» (informant 5).
Økt risiko for misforståelser var også noe informantene pekte på og var bekymret for: «Det jeg synes er dumt med det, er at ting kan misforstås. Sender du et skriftlig svar, så vet du ikke om mottakeren har forstått det du har skrevet, så lenge de ikke svarer tilbake og spør da, men kanskje tror at de har forstått det, men jeg vet jo ikke om de har forstått» (informant 3).
Økt risiko for misforståelser var også noe informantene pekte på og var bekymret for.
Alle informantene var bekymret for hvordan bruk av e-konsultasjon kan påvirke forholdet de har til pasientene, og forårsake mulige negative innvirkninger på behandlingen og oppfølgingen: «Jeg tror vi overser veldig mye, og at vi i tillegg mister en sånn kontakt som vi har når vi sitter sammen i samme rom» (informant 9).
Det ble også poengtert at pasienter kan ha behov for den sosiale og mellommenneskelige kontakten som ligger i fysiske konsultasjoner: «Vår jobb er å gjøre deres tilværelse så normal som mulig. For enkelte er vi de eneste i verden som vet at de har denne sykdommen» (informant 2).
Samtidig var det flere som trodde at bruk av e-konsultasjon kan føre til at pasientene tør å åpne seg mer: «For noen kan det jo være en bedre måte å tørre å åpne seg på, hvor de synes det er lettere å prate om vanskelige ting når man fysisk ikke sitter sammen. Det er kanskje lettere å skrive enn å si det face to face» (informant 5).
Informantene var altså opptatt av mulighetene eller vilkårene for hvorvidt faglig forsvarlig helsehjelp ivaretas ved bruk av e-konsultasjon, når muligheten til å observere pasienten direkte reduseres.
I tillegg var de bekymret for at digital kommunikasjon kan påvirke den mellommenneskelige relasjonen og dermed ha negative konsekvenser for pasienten. På den annen side ble det også påpekt at pasienter kan oppleve det som enklere å åpne seg når de bruker e-konsultasjon.
Reorganisering av praksis
Flere trodde at det ville bli tidkrevende både å implementere og yte helsehjelp via e-konsultasjon: «Det må ta mer tid, for nå skal pasienten skrive spørsmålet sitt, og så skal jeg vente på at det kommer opp på min skjerm, så skal jeg skrive tilbake. At pasienten slipper å komme hit, er effektivt for ham, men jeg tror ikke det blir mer effektivt for meg. Jeg tror det blir mer jobb» (informant 1).
Mange fremhevet at e-konsultasjon ikke nødvendigvis ville effektivisere arbeidshverdagen, men dersom det gjorde det, kunne det frigjøre tid: «Jeg tror ikke det blir mindre å gjøre, men hvis det er innenfor visse rammer, kan det bli et greit supplement. Hvis vi sparer tid, kan vi bruke den tiden på pasienter som er mer trengende» (informant 9).
Mange fremhevet at e-konsultasjon ikke nødvendigvis ville effektivisere arbeidshverdagen.
En annen informant sa dette: «Jeg har ikke så store forventninger, med mindre det erstatter noe annet, og det tror jeg ikke det vil gjøre. Jeg tror det blir enda en kanal å forholde seg til» (informant 6).
Informantene var også opptatt av å lage rutiner for å bruke e-konsultasjon: «Vi må jo legge om arbeidssituasjonen vår. Hvis vi skal sitte med dette, må vi ha mulighet til å sitte helt uforstyrret.Vi må lage noen rutiner på hvordan vi vil ha det» (informant 5).
At e-konsultasjoner likestilles med ordinær konsultasjon, både tidsmessig og økonomisk, var noe alle informantene mente var viktig: «At det blir satt av tid i timebok, og at det blir betalt for på lik linje som en fysisk konsultasjon, slik at det ikke blir usynlig merarbeid» (informant 8).
Oppsummert forventet ikke informantene at e-konsultasjon vil erstatte andre kommunikasjonskanaler eller effektivisere arbeidet, og de mente at den må likestilles med ordinær konsultasjon.
Diskusjon
Faktorer som forventes å påvirke e-konsultasjon
Informantene pekte på flere viktige forutsetninger for at pasienter skal få tilbud om e-konsultasjon: et veletablert og stabilt behandlingsforløp, medisiner som administreres etter forordning og gjennomføring av nødvendig egenobservasjon. Disse momentene viser at sykdomsinnsikt og høy grad av helseinformasjonsforståelse øker sannsynligheten for å anvende og nyttiggjøre seg e-konsultasjon (27).
Når pasientene følges opp digitalt, må de selv observere og vurdere symptomer i større grad enn tidligere. De må kunne formidle endringer til helsepersonell og forstå det som blir kommunisert tilbake, hvilket innebærer både gode språkferdigheter og akseptabel helseinformasjonsforståelse (14, 21, 22).
Når pasientene følges opp digitalt, må de selv observere og vurdere symptomer i større grad enn tidligere.
Pasientene må ha et grunnleggende nivå av digital og teknisk kompetanse, interesse for digitale tjenester og tilgang til PC eller smarttelefon for å logge seg på pasientportalen (16).
Helsepersonell må videre ha tillit til at pasientene har tilstrekkelig forståelse for sin egen helsesituasjon, og at de deler relevante opplysninger. I en studie hvor pasienter med diabetes fikk veiledning av helsepersonell via e-konsultasjon, var det avgjørende at det første møtet var ansikt-til-ansikt (23).
Slik ble et empatisk forhold etablert, og sammen kunne de legge en hensiktsmessig plan for en vellykket digital veiledning. Asynkron e-konsultasjon bør derfor settes inn i en behandlingskontekst der pasienten og helsepersonellet kjenner hverandre fra tidligere.
Et annet sentralt funn i denne studien er informantenes bekymring for at faglig forsvarlig helsehjelp ikke ytes i tilstrekkelig grad ved e-konsultasjon. Denne bekymringen knyttes spesielt til at muligheten for kliniske observasjoner og undersøkelser reduseres, og at endringer eller symptomer hos pasienten dermed oppdages senere enn ved ordinære konsultasjoner. Det kan kreve andre ferdigheter av helsepersonellet å avdekke symptomer og behov hos pasienten via e-konsultasjon (24).
Informantene pekte også på faren for misforståelser, ettersom det blir vanskeligere å vite om pasienten har forstått informasjonen. E-konsultasjon stiller også krav til at pasienten klarer å gjøre seg forstått skriftlig. Det er dokumentert at helsepersonell er opptatt av formuleringer og ofte tilpasser språket for å unngå misforståelser ved bruk av e-konsultasjon.
I tillegg er det lettere å oppdage om pasienten har forstått det som blir formidlet ansikt-til-ansikt, enn ved skriftlig kommunikasjon, som fremheves som en kvalitet ved fysisk konsultasjon (17, 21, 24). Hensiktsmessig seleksjon av pasienter som får tilbud om e-konsultasjon, der man legger vekt på språkferdigheter, helseinformasjonsforståelse og motivasjon, kan være avgjørende for å sikre faglig forsvarlighet og redusere forekomsten av misforståelser.
Informantene antok at det var trygt å bruke e-konsultasjon, og at personvernet var ivaretatt, og pekte på at portalen må være både lett og rask å bruke for at den skal være faglig nyttig. Tidligere forskning fremhever at de digitale tjenestene må være effektive og brukervennlige for at de skal anvendes, og at utviklingen av slike tjenester bør involvere pasienter og helsepersonell for at dette skal oppnås (6, 15).
Informantene antok at det var trygt å bruke e-konsultasjon, og at personvernet var ivaretatt.
Informantene antok at få pasienter ville ønske å benytte seg av tilbudet, fordi de trodde at pasienter foretrekker direkte kommunikasjon med helsepersonell. Dette synet understøttes i forskning, der pasienter som ikke benytter e-konsultasjon, sier at de foretrekker fysisk konsultasjon, og tror at forholdet til helsepersonell vil endres (3, 25, 26). Pasienter som har benyttet digitale tjenester, opplever imidlertid større tilfredshet og er beskrevet som mer aktive i beslutningsprosesser (22, 27).
Informantene anså at det sosiale og mellommenneskelige samspillet som oppstår i den fysiske konsultasjonen, var sentralt i helsehjelpen til den aktuelle pasientgruppen. Mens noen trodde at pasientene ville bli ærligere og ta opp problemstillinger de ellers ikke ville spurt om i en e-konsultasjon, var andre bekymret for at pasientene kunne bli mer isolert fordi de mister en mulighet til å dele erfaringer om sykdommen.
Informantene i studien forventet at forholdet til pasientene ville endres med e-konsultasjon, noe som samsvarer med forventningene til helsepersonell i en finsk studie om implementering av en digital pasientportal (10).
E-konsultasjonens forventede nytteverdi
Informantene forventet en omlegging av praksis når e-konsultasjon ble innført, og var opptatt av å videreføre kvalitetene ved tradisjonell konsultasjon. De antok at e-konsultasjon ville medføre økt arbeidsmengde fordi pasientene får enda en kanal å nå helsepersonellet på. Dette synet støttes i en studie der helsepersonell uttrykte bekymring for ikke-intenderte konsekvenser ved å bruke e-konsultasjon (28).
Informantene fryktet at pasientene som benyttet den nye konsultasjonsformen, likevel måtte ringe avdelingen for å avklare misforståelser i meldingsutvekslingen, da ikke alt kan avklares digitalt. Også McInnes og medarbeidere beskriver en slik bekymring (29).
For å unngå merarbeid mente informantene at bruken av tjenester i en digital pasientportal må ha tydelige retningslinjer som pasienter og helsepersonell er innforstått med. Tydelige rammer for bruk anses som viktig for å unngå økt arbeidsmengde (28).
Informantene mente dessuten at de digitale konsultasjonene må likestilles med ordinære konsultasjoner, både økonomisk og tidsmessig, noe som støttes i en annen norsk studie (26).
Informantene så ingen umiddelbar nytteverdi med e-konsultasjon i eget arbeid, men trodde derimot at den kan være nyttig for pasientene. De mente også at dersom den kan effektivisere arbeidet, kan den frigjøre tid som kan brukes på pasienter som trenger mer oppfølging. Dette var imidlertid sagt før covid-19-pandemien.
Behovet for løsninger som ikke krever oppmøte, har nå blitt høyaktualisert, og de kan ha en helt annen opplevd nytteverdi i dag. Mange av covid-19-tiltakene baserer seg på synkron videokonsultasjon og ikke asynkron, tekstbasert, prosedyrestyrt kommunikasjon. Erfaringer fra det siste året kan ha påvirket helsepersonellets forventninger til hvorvidt pasienter vil ønske å benytte e-konsultasjon.
Studiens begrensninger
Flere resultater fra denne kvalitative studien, slik som reorganisering av praksis og seleksjon av pasienter, sammenfaller med tidligere forskning. Det styrker funnenes troverdighet. Funnene kan derfor ha en viss overføringsverdi til andre polikliniske avdelinger som skal ta i bruk e-konsultasjon til pasienter med kronisk sykdom.
En svakhet ved studien er at dataene er hentet fra kun ni informanter ved en poliklinisk avdeling. Disse informantene hadde imidlertid god kjennskap til den aktuelle praksisen og representerte både sykepleiere og leger, noe som kan styrke studiens troverdighet.
Førsteforfatteren utførte intervjuene og transkripsjonene. Deler av kodingen og analysen ble utført i samarbeid av medforfatterne for å kvalitetssikre arbeidet. Materialet ble samlet inn høsten 2019. Covid-19-erfaringene våren 2020 kunne ha påvirket informantene, selv om det er grunn til å tro at funnene om faglig forsvarlig helsehjelp ikke ville ha endret seg.
Konklusjon
Det viktigste funnet i denne studien er informantenes bekymring for hvorvidt tekstbasert e-konsultasjon sikrer faglig forsvarlig helsehjelp. De pekte derfor på at helsekompetanse, seleksjon av pasienter og omorganisering av praksis var viktig for en vellykket bruk av e-konsultasjon, der faglig forsvarlighet ivaretas.
Mer forskning på e-konsultasjon og digitale pasientportaler, og spesielt ulik funksjonalitet og metoder som måler effekt, er nødvendig for å forstå kompleksiteten rundt bruken.
Videre er helsepersonells og pasienters erfaringer med å bruke e-konsultasjon viktig i videre utvikling og bruk av digitale tjenester, slik at de tilfredsstiller krav om pasientsikkerhet og forsvarlighet, og samtidig oppleves som nyttige og effektive for både pasienter og helsepersonell.
Referanser
1. Helse og omsorgsdepartementet. Strategi for å øke helsekompetansen i befolkningen 2019–2023. Oslo: Helse- og omsorgsdepartementet; 2019. Tilgjengelig fra: https://www.regjeringen.no/contentassets/97bb7d5c2dbf46be91c9df38a4c94183/strategi-helsekompetanse-uu.pdf (nedlastet 10.11.2020).
2. Meld. St. 9 (2012–2013). Én innbygger – én journal. Digitale tjenester i helse- og omsorgssektoren. Oslo: Helse- og omsorgsdepartementet; 2012.
3. Anthony D, Campos-Castillo C, Lim P. Who isn't using patient portals and why? Evidence and implications from a national sample of US adults. Health Affairs. 2018;37(12):1948–54. DOI: 10.1377/hlthaff.2018.05117
4. O’Connor S, Hanlon P, O’Donnell CA, Garcia S, Glanville J, Mair FS. Understanding factors affecting patient and public engagement and recruitment to digital health interventions: a systematic review of qualitative studies. BMC Med Inform Decis Mak. 2016;16(1):120. DOI: 10.1186/s12911-016-0359-3
5. Lancaster K, Abuzour A, Khaira M, Mathers A, Chan A, Bui V, et al. The use and effects of electronic health tools for patient self-monitoring and reporting of outcomes following medication use: systematic review. J Med Internet Res. 2018;20(12):e294. DOI: 10.2196/jmir.9284
6. Huygens M, Vermeulen J, Swinkels I, Friele R, de Witte L. Expectations and needs of patients with a chronic disease toward self-management and eHealth for self-management purposes. BMC Health Serv Res. 2016;16(1):232. DOI: 10.1186/s12913-016-1484-5
7. Zanaboni P, Ngangue P, Mbemba GIC, Schopf TR, Bergmo TS, Gagnon MP. Methods to evaluate the effects of internet-based digital health interventions for citizens: systematic review of reviews. J Med Internet Res. 2018;20(6):e10202. DOI: 10.2196/10202
8. Helsedirektoratet, Direktoratet for e-helse. Rapport. E-konsultasjon – Helsedirektoratet og Direktoratet for e-helse. E-konsultasjon og triage hos fastlege 2019 [internett]. Oslo: Helsedirektoratet, Direktoratet for e-helse; 01.11.2019 [oppdatert 05.12.2019, sitert 10.11.2020]. Tilgjengelig fra: https://www.helsedirektoratet.no/rapporter/e-konsultasjon-helsedirektoratet-og-direktoratet-for-e-helse
9. Direktoratet for e-helse. Kraftig økning i bruk av digitale helsetjenester under koronakrisen [internett]. Oslo: Direktoratet for e-helse; 30.11.2018 [oppdatert 05.12.2019, sitert 10.11.2020]. Tilgjengelig fra: https://ehelse.no/aktuelt/korona-okt-bruk-av-digitale-helsetjenester-i-befolkningen
10. Kujala S, Hörhammer I, Kaipio J, Heponiemi T. Health professionals' expectations of a national patient portal for self-management. Int J Med Inform 2018;117:82–7. DOI: 10.1016/j.ijmedinf.2018.06.005
11. Verdens helseorganisasjon (WHO). Ottawa: WHO; 1986. Tilgjengelig fra: https://www.who.int/teams/health-promotion/enhanced-wellbeing/first-global-conference (nedlastet 10.11.2020).
12. Tulu B, Trudel J, Strong DM, Johnson SA, Sundaresan D, Garber L. Patient portals: an underused resource for improving patient engagement: an underused resource for improving patient engagement. Chest. 2016;149(1):272–7. DOI: 10.1378/chest.14-2559
13. Hoogenbosch B, Postma J, De Man-Van Ginkel JM, Tiemessen NAM, Van Delden JJM, Van Os-Medendorp H. Use and the users of a patient portal: cross-sectional study. J Med Internet Res. 2018;20(1):e262. DOI: 10.2196/jmir.9418
14. Javier SJ, Troszak LK, Shimada SL, McInnes DK, Ohl ME, Avoundjian T, et al. Racial and ethnic disparities in use of a personal health record by veterans living with HIV. J Am Med Inform Assoc. 2019;26(8–9):696–702. DOI: 10.1093/jamia/ocz024
15. Otte-Trojel T, de Bont A, Rundall TG, van de Klundert J. What do we know about developing patient portals? A systematic literature review. J Am Med Inform Assoc. 2015;23(e1):e162–8. DOI: 10.1093/jamia/ocv114
16. Kooij L, Groen WG, van Harten WH. Barriers and facilitators affecting patient portal implementation from an organizational perspective: qualitative study. J Med Internet Res. 2018;20(5):e183. DOI: 10.2196/jmir.8989
17. Zhao JY, Song B, Anand E, Schwartz D, Panesar M, Jackson GP, et al. Barriers, facilitators, and solutions to optimal patient portal and personal health record use: a systematic review of the literature. AMIA Annu Symp Proc. 2018;2017:1913–22. Tilgjengelig fra: https://pubmed.ncbi.nlm.nih.gov/29854263/ (nedlastet 10.11.2020).
18. Grünloh C, Myreteg G, Cajander Å, Rexhepi H. «Why do they need to check me?» Patient participation through eHealth and the doctor-patient relationship: qualitative study. J Med Internet Res. 2018;20(1):e11. DOI: 10.2196/jmir.8444
19. Sust PP, Solans O, Fajardo JC, Peralta MM, Rodenas P, Gabaldà J, et al. Turning the crisis into an opportunity: digital health strategies deployed during the COVID-19 outbreak. JMIR Public Health Surveil. 2020;6(2):e19106. DOI: 10.2196/19106
20. Braun V, Clarke V. Using thematic analysis in psychology. Qual Res Psychol. 2006;3(2):77–101. DOI: 10.1191/1478088706qp063oa
21. Irizarry T, Dabbs AD, Curran CR. Patient portals and patient engagement: a state of the science review. J Med Internet Res. 2015;17(6):e148. DOI: 10.2196/jmir.4255
22. Kruse CS, Bolton K, Freriks G. The effect of patient portals on quality outcomes and its implications to meaningful use: a systematic review. J Med Internet Res. 2015;17(2):e44. DOI: 10.2196/jmir.3171
23. Brandt CJ, Søgaard GI, Clemensen J, Søndergaard J, Nielsen JB. Determinants of successful eHealth coaching for consumer lifestyle changes: qualitative interview study among health care professionals. J Med Internet Res. 2018;20(7):e237. DOI: 10.2196/jmir.9791
24. Das A, Faxvaag A, Svanæs D. The impact of an eHealth portal on health care professionals’ interaction with patients: qualitative study. J Med Internet Res. 2015;17(11). DOI: 10.2196/jmir.4950
25. Zickmund S, Hess R, Bryce C, McTigue K, Olshansky E, Fitzgerald K, et al. Interest in the use of computerized patient portals: role of the provider–patient relationship. J Gen Intern Med. 2008;23(supplement 1):20–6. DOI: 10.1007/s11606-007-0273-6
26. Lyles CR, Allen JY, Poole D, Tieu L, Kanter MH, Garrido T. «I want to keep the personal relationship with my doctor»: understanding barriers to portal use among African Americans and Latinos. J Med Internet Res. 2016;18(10). DOI: 10.2196/jmir.5910
27. Wong JIS, Steitz BD, Rosenbloom ST. Characterizing the impact of health literacy, computer ability, patient demographics, and portal usage on patient satisfaction with a patient portal. JAMIA Open. 2019;2(4):456–64. DOI: 10.1093/jamiaopen/ooz058
28. Miller DP jr., Latulipe C, Melius KA, Quandt SA, Arcury TA. Primary care providers' views of patient portals: interview study of perceived benefits and consequences. J Med Internet Res. 2016;18(1):e8. DOI: 10.2196/jmir.4953
29. McInnes DK, Solomon J, Bokhour B, Asch S, Ross D, Nazi K, et al. Use of electronic personal health record systems to encourage HIV screening: an exploratory study of patient and provider perspectives. BMC Res Notes. 2011;4:295. DOI: 10.1186/1756-0500-4-295





















0 Kommentarer