Smitteforebyggende tiltak peroperativt
Studien viser varierende praksis blant ulike medlemmer av operasjonsteamet når det gjelder smitteforebyggende tiltak peroperativt.
Bakgrunn: Artikkelen tar utgangspunkt i samfunnets- og sykehusets perspektiv på infeksjonsforebyggende arbeid (jf. kampanjen «I trygge hender 24-7»), en stadig økende forekomst av smittsomme sykdommer og resistente bakterier, samt interesse for eksisterende utøvelse og overholdelse av smitteforebyggende tiltak på operasjonsstuen.
Hensikt: Artikkelen søker å belyse faktorer som i ulik grad vil påvirke den praktiske gjennomføringen av smitteforebyggende tiltak.
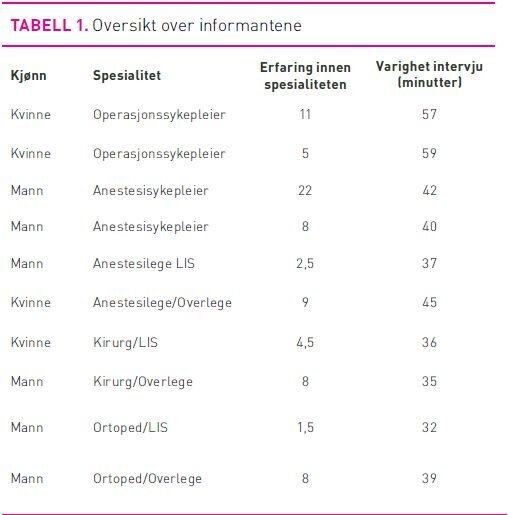
Metode: Det ble gjennomført kvalitative dybdeintervjuer med ti medlemmer av operasjonsteamet. Data er analysert etter fenomenologisk-hermeneutiske prinsipper, inspirert av Granheim & Lundman.
Resultater: Studien avdekker flere forhold som har konsekvenser for hvorvidt man iverksetter smitteforebyggende tiltak peroperativt: Utdanningsbakgrunn, kjennskap til prosedyrene, i hvilken grad man føler seg forpliktet til å etterleve prosedyrene, informasjonsoverføring og ansvarsfordeling. Det framkommer klare forskjeller mellom gruppene sykepleiere og kirurger/ortopeder, hvor operasjonssykepleiere er i en særstilling.
Konklusjon: Det viser seg at flesteparten av medlemmene i operasjonsteamet kan lite om tiltak som skal iverksettes ved ulike former for smitte. De oppsøker heller ikke denne kunnskapen, men setter sin lit til at operasjonssykepleiere forbereder og informerer om tiltakene. Dette viser til et behov for økt oppmerksomhet på det felles ansvar man har for smitteforebygging i en operasjonsavdeling.
Introduksjon
I arbeidet med infeksjonsforebyggende tiltak har oppmerksomheten helt siden den gang Lister mfl. oppdaget mekanismene bak smitteoverføring på 1800-tallet, vært rettet mot å forebygge forekomst av nosokomiale infeksjoner hos pasienter (1). I de senere år har helsearbeideres bevissthet om egen risiko for å bli smittet av sykdommer fra pasientene øket. Statistikk viser en økende forekomst av yrkesrelatert smitte av hiv, Hepatitt-B virus og Hepatitt-C virus anslått til henholdsvis 0,3 prosent, 6–30 prosent og 1–10 prosent (2–6). I de vestlige land har overforbruk og feilbruk av antibiotika skapt økende problemer med multiresistente bakterier som gule stafylokokker, og enterokokker (7).
Helse- og omsorgsdepartementet har utarbeidet «Lov om vern mot smittsomme sykdommer» (8). I 1997 fastsatte Arbeidstilsynet «Forskrift om vern av arbeidstakere mot farer ved arbeid med biologiske faktorer». Formålet var å beskytte arbeidstakernes helse og sikkerhet, og forebygge mot farer som oppstår ved eksponering for biologiske faktorer i arbeidsmiljøet. I tillegg har «Forskrift om smittevern i helsetjenesten» (9) som formål å forebygge og begrense forekomsten av infeksjoner i helsetjenesten. I januar 2011 ble pasientsikkerhetskampanjen «I trygge hender 24/7» lansert, etter oppdrag fra Helse- og omsorgsdepartementet. Et sentralt punkt i kampanjen er «Trygg kirurgi», hvor et av fokusområdene er å forebygge infeksjoner hos pasienter (10,11).
Ved operative inngrep er personalet eksponert for potensielle smittekilder, som kroppsvæsker, sårsekret og blod. I tillegg benyttes skarpe og skjærende gjenstander som øker risikoen for smitteoverføring. Ifølge Health Protection Agency (HPA) ville 20 prosent av alle hendelser som medførte smitte, rapportert fra operasjonsavdelinger i UK i tidsrommet 2000 til 2007, vært mulig å forebygge ved hjelp av ulike forholdsregler (12). Eksempler på slike forholdsregler kan være bruk av doble hansker, som reduserer faren for smitteoverføring ved stikkskader (13–21). Bruk av «no-touch»-teknikk, hvor skarpe eller skjærende gjenstander aldri overleveres fra hånd til hånd, eller det å bruke butte nåler ved kirurgiske inngrep, er også tiltak som kan redusere faren for slike skader (22,23). «No-touch»-teknikk er også del av eksisterende prosedyre ved blodsmitte ved aktuelle sykehus (24). Andre aktuelle tiltak med dokumentert effekt er bruk av sprutsikkert munnbind og/eller åndedrettsvern (25). I tillegg finnes en rekke nasjonale og internasjonale retningslinjer med henvisninger til smitteforebyggende tiltak (26–30).
Forskning viser til interprofesjonelle forskjeller i forhold til etterlevelse av, og kunnskap om standard forholdsregler og smitteforebyggende tiltak både i og utenfor operasjonsavdelinger (31–35). Cutter & Jordan (31) hevder at kun 10 prosent av personalet i operasjonsavdelingen konsekvent følger alle forholdsreglene, og at dette avhenger av den enkeltes individuelle vurdering av smittefaren. De påpeker også at kirurger er mindre tilbøyelige til å følge prosedyrer og til å delta ved ulik opplæring og undervisning. Osborne (32) viser til at man i mindre grad iverksetter forebyggende tiltak i de tilfeller hvor dette virker forstyrrende på andre plikter under operasjonen. Forskning viser også at tidsmangel, økonomiske hensyn og det at beskyttelsesutstyr ikke er tilgjengelig oppgis som årsaker til at prosedyrer ikke følges (31).
Studiens hensikt
Smitte kan overføres fra pasient til personale, mellom helsepersonell og fra helsepersonell til pasient. For å hindre spredning av smitte er det viktig å iverksette tiltak slik at man hindrer dette. I vårt arbeid som henholdsvis anestesi- og operasjonssykepleier har vi fått inntrykk av at gjennomføring av smitteforebyggende tiltak varierer, og at medlemmene av operasjonsteamet har ulik oppfatning av viktigheten av å iverksette forebyggende tiltak. Vi ønsket å gjennomføre en undersøkelse for å se om vårt inntrykk stemte.
Studiens hensikt er å belyse ulike forhold som kan ha konsekvenser for personalets ivaretakelse av smitteforebyggende tiltak peroperativt.
Metode
Det ble i perioden september 2013–januar 2014 gjennomført individuelle, semistrukturerte dybdeintervjuer i tråd med anbefalinger for gjennomføring av kvalitative forskningsintervjuer (36). Intervjuguiden ble utformet med bakgrunn i teori, og utprøvd ved hjelp av et «prøveintervju». Prøveintervjuet fungerte som en rettesnor for å oppklare eventuelle uklarheter, og medførte en konkretisering av ulike forhold som omhandler peroperativ smitteforebygging. Intervjuet startet med et åpent spørsmål om informanten kunne beskrive hva han eller hun la i begrepet smittevern. Videre ble temaer som utdanning, kjennskap til ulike prosedyrer og differensiering mellom ulike smitteformer fokusert. Det ble hele veien stilt utdypende spørsmål som «Kan du beskrive dette nærmere?».
Vi foretok et stratifisert utvalg, siden vi ville sikre oss informanter fra hver profesjonsgruppe: operasjonssykepleier, anestesisykepleier, anestesilege og kirurg. I tillegg ble det differensiert mellom allmennkirurg og ortoped, og mellom lege i spesialisering (LIS) og overlege. Innenfor hvert stratum ble det så foretatt tilfeldig trekking (36) av to informanter. Utvalget besto dermed av ti informanter. I alt fire som ble trukket ut takket nei til å delta, hvorav to anestesisykepleiere og to ortopeder.
Intervjuene ble foretatt på sykehuset, utenfor operasjonsavdelingens lokaler, i informantens arbeidstid. Dette for å sikre rekruttering til studien. Åtte intervjuer ble gjennomført med begge forfattere til stede, mens to av intervjuene ble gjennomført av henholdsvis operasjonssykepleier (overlege anestesi) og anestesisykepleier (overlege kirurg).
For å sikre data fra intervjuene ble det gjort lydopptak med bruk av digital opptaker. Intervjuene varte fra 32 til 59 minutter.
Analyse
Materialet er bearbeidet og fortolket innenfor en fenomenologisk-hermeneutisk tradisjon (37). I analysen av det empiriske materiale er det lagt vekt på ordrett transkripsjon. Identifiserte meningsenheter er kondensert så nært opp til informantens utsagn som mulig. Det er foretatt en innholdsanalyse av det transkriberte materiale inspirert av Granheim & Lundman (38). For å beskrive variasjonen i datamaterialet ble kodene sortert i ulike kategorier ut fra likhet og ulikhet. Innholdet ble delt inn i et manifest og et latent innhold, der det manifeste innholdet beskriver det som er skrevet i teksten, mens det latente innholdet innebærer en tolkning av tekstens doble budskap (38).
Første trinn i analyseprosessen var å lese gjennom hele det transkriberte intervjumaterialet for å danne et helhetsinntrykk. Det neste trinnet var å bestemme meningsenheter og å forkorte dem til kondenserte meningsenheter, som deretter ble sammenfattet og gruppert til et høyere nivå (abstrahert). Ved neste trinn i analyseprosessen ble det vurdert likheter og ulikheter i koder, og det ble abstrahert i underkategorier videre til kategorier.
Etiske forhold
I forkant av gjennomføring ble det innhentet godkjenning fra Helseforetakets forskning- og utviklingsavdeling (FOU), samt Norsk samfunnsvitenskapelig datatjeneste (NSD). Det ble sendt ut et informasjonsbrev til alle informantene med en beskrivelse av studien, samt informasjon om deres rett til frivillig deltakelse og til å trekke seg når som helst. Skriftlig informert samtykke ble innhentet fra alle. En etisk betenkelighet var at forfatterne også har rolle som kollegaer. Tilsynelatende la ikke dette noen demper på informantenes uttalelser, idet både positive og negative forhold kom frem. Det er tilstrebet ivaretakelse av anonymitet. Derfor settes ikke alder i sammenheng med kjønn, spesialitet og erfaring. Materiale fra analysen er ikke presentert for informantene i ettertid. Det vil derfor være mulighet for feiltolkning av materiale, som forfatterne må ta på sin kappe.
Resultater
Alder og kjønn hadde ikke noen innvirkning på informantenes svar. Det var stor grad av samsvar mellom de to informantene i samme profesjonsgruppe.
Hva er smittevern?
Informantene ble innledningsvis bedt om å beskrive hva de la i begrepet smittevern. En av operasjonssykepleierne definerte smittevern slik: «Det betyr alt, egentlig, i en operasjonsavdeling. I forhold til å forebygge infeksjoner, mest for pasient, men også for ansatte. At vi har rutiner for å beskytte oss selv også, i tillegg til å ha rutiner for å hindre at pasientene får infeksjoner». To anestesileger, en anestesisykepleier og en kirurg nevnte tilsvarende faktorer i sin definisjon; som å forebygge infeksjoner og å ikke spre smitte mellom personalet, fra pasient til personale og omvendt. De resterende informantene uttrykte en mer uklar definisjon av begrepet smittevern. En anestesisykepleier sa for eksempel at «Smittevern forbinder jeg med det som blir laget av regler og prosedyrer og sånn. Altså ikke hvordan jeg håndterer det til daglig, men prosedyrene og reglene for avdelingen. Og at noen har en smittevernfunksjon». Mens en ortoped definerte smittevern som «Det å være steril. Alt skal vaskes og skrubbes ordentlig. Passe på å ikke være borti ting inne på operasjonsstua. Slike ting synes jeg er viktig».
Utdanningsbakgrunn
Informantene ble bedt om å beskrive i hvilken grad smittevern ble vektlagt både under deres grunnutdanning og ved videreutdanning eller spesialisering. Begge operasjonssykepleierne oppga at dette temaet ble betydelig vektlagt, og sterkt fokusert. Sju informanter oppga derimot at dette temaet ble vektlagt i liten eller svært liten grad. Som en kirurg sa: «Det er et tema en eller annen gang. Men, man sier det i forbifarten … Det var ikke så stor vekt på det». I tillegg til operasjonssykepleierne var det kun en ortoped som oppga å ha hatt undervisning eller fokus på smittevern under studiet, men da kun under introduksjoner i operasjonsavdeling: «Vi hadde mye om det i studietida. De gangene vi fikk være med på operasjoner og sånn, så var de veldig nøye på det ... Ellers var det lite fokus på smitte og smittevern».
Kjennskap til prosedyrer
Av legene var det kun en anestesilege som oppga å ha lest noen av smittevernprosedyrene som finnes i avdelingen. Ingen av legene hadde oppsøkt disse, men antok at de var å finne i det elektroniske kompetansesystemet, EK. På direkte spørsmål «Kjenner du innholdet i de ulike smittevernprosedyrene i avdelingen?», svarte de kort og greit: «Nei». En av kirurgene sa: «Jeg tror generelt sett leger er veldig dårlig på EK. Jeg tror at av ti stykker er åtte ikke inne på EK. Vi tar det ikke på samme måte på alvor som andre, selv om vi er med på å lage prosedyrer». Begge anestesisykepleierne så på prosedyrene som finnes i papirversjon hengt opp i avdelingen. De oppga også at de syntes det er vanskelig å finne frem i EK, og at de sjelden oppsøker dette: «Jeg synes EK er vanskelig altså …. Det er ikke så lett å finne frem». Begge operasjonssykepleierne kjente til prosedyrene, og brukte EK regelmessig.Når vi spurte hvorvidt informantene kjente til prosedyren ved stikkskade oppga kun en ortoped og en kirurg å ikke kjenne til denne.
Etterlevelse av prosedyrer
Til tross for at mange av informantene oppga å ikke kjenne til prosedyrene ved ulike typer smitte, viste det seg at alle tok visse forholdsregler ved operasjon på smittebærende pasient. Begge anestesisykepleierne oppga at de sjekker prosedyren i papirform når de skal ha en pasient med smitte, og at de iverksetter tiltak som å bruke hansker og å dekke til eget utstyr med plast. Sju av ti informanter framhevet at operasjonssykepleiere er tillagt mye av ansvaret for at prosedyrer følges og tiltak iverksettes. Overlege anestesi sa: «Alle har et ansvar, men jeg tror man legger mye ansvar på operasjonssykepleierne. Alle har jo et selvstendig ansvar, men i realiteten blir det nok lagt over på dem». Dette stemte godt overens med den opplevelsen operasjonssykepleierne selv hadde: «Min personlige mening er at det er vi operasjonssykepleiere som, om vi ikke har ansvaret, har tatt ansvaret». De uttrykte også en viss frustrasjon i forbindelse med dette: «Jeg føler at det ikke er noen som helst slags deltakelse fra den andre part. De løfter ikke ut en stol, de fjerner ikke en hanske…». En anestesisykepleier uttrykte det slik: «Jeg bruker den frakken jeg blir tilbudt». Ortoped overlege påpekte også: «Jeg mener det ligger på avdelingssjefnivå. Prosedyrene er der sikkert, men de blir jo ikke fulgt, og da er det avdelingssjefen som har ansvar for det».
Når de ble spurt om de opptrådte ulikt ved ulike former for smitte kom det frem at tre informanter iverksatte samme tiltak uavhengig av hvilken type smitte pasienten hadde. Bortsett fra de to anestesisykepleierne brukte alle informantene doble hansker ved blodsmitte. Alle oppga bruk av smittefrakk, egne sko og munnbind som forebyggende tiltak ved smitte. Kun en operasjonssykepleier og en kirurg kjente til «no-touch-teknikken».
Informasjonsoverføring
Pasienter som skal til operasjon meldes til avdelingen i et «Operasjonsbestillingsskjema», som skal inneholde nødvendig informasjon om pasienten, som sykdomstilstand, operasjonsfelt og -type. Her kan den kirurgen som skal operere pasienten fylle ut hvorvidt inngrepet er urent. Det finnes også en mulighet for å legge inn kritisk informasjon som allergier og smitte. I tillegg finnes et felt for merknader. I intervjuene framkom det at alle opplever en svikt i systemet for melding av pasienter med smitte til operasjon. Fire av informantene oppga at dette ikke står oppført i kritisk informasjon. Alle informantene oppga at de må lete litt for å finne denne informasjonen: «Jeg går først inn på meldeskjema og ser hva operatør har fylt ut. Og det kan jo være mangelfullt. Eller så kan det være at noen har lest et notat, og at det går til teamet. Og så går man og spør operatør.» Det framkom også at det ikke alltid er den som skal operere som selv fyller ut meldeskjemaet, men at den legen som legger inn pasienten ved ankomst sykehus fyller det ut.
Diskusjon
Våre funn viser en utfordring i forhold til kunnskap om, og etterlevelse av smittevernprosedyrer i operasjonsavdelingen. Tidligere studier er gjort på etterlevelse av prosedyrer blant operasjonssykepleiere versus kirurger. Denne undersøkelsen viser at det er forskjeller mellom alle de ulike profesjonene i operasjonsteamet. Vi valgte å differensiere mellom allmennkirurg og ortopedisk kirurg. Vi hadde en tanke om at ortopeder ville fokusere mer på smitteforebyggende tiltak, siden store deler av deres inngrep omfatter innsetting av implantat. I slike tilfeller vil det kunne ha enda større konsekvenser dersom pasienten utvikler en infeksjon; reoperasjon, lengre sykehusopphold og økt mortalitet. Våre funn viser at det ikke eksisterer noen forskjell verken i forhold til kunnskap om smitteforebyggende tiltak generelt, om prosedyrer for smitteforebygging eller etterlevelsen av disse mellom ulike grupper kirurger.
Hva er smittevern?
Alle informantene definerer begrepet smittevern ulikt. Det kommer frem at operasjonssykepleierne anser smittevern som helt essensielt i alt arbeidet på operasjonsstuen. Dette samsvarer med den sterke fokuseringeng de har hatt på smittevern under sin videreutdanning. Blant legene, hvor de fleste oppgir å ha hatt svært lite fokus på smittevern under utdanningen, defineres smittevern mer upresist, fra vask på avdelingen og ivaretakelse av sterilitet, til utvikling av prosedyrer. Det viser seg at de som har hatt formell undervisning i emnet anser det som spesielt viktig, og det er også de som har mest kunnskap om innholdet i prosedyrene. Til tross for at forskning viser til økt bevissthet blant helsearbeidere om egen risiko for smitte (1) viser våre funn at kun halvparten av informantene oppgir dette som en del av smittevernsarbeidet i operasjonsavdelingen.
Manglende kunnskap
Den enkelte helsearbeider har en lovpålagt plikt til å forebygge overføring av smittsomme sykdommer (8,9). Lov om helsepersonell (39) stiller også krav til helsepersonell om faglig forsvarlighet ut fra kvalifikasjoner. Til tross for dette framkommer det at kun halvparten av våre informanter har kunnskap om innholdet i smittevernprosedyrene i avdelingen. «No-touch»-teknikk er prosedyre i avdelingen ved blodsmitte, likevel var det bare to av informantene i vårt utvalg som hadde kjennskap til denne teknikken, og kun en som bevisst tok den i bruk. Aktuelle studier viser at ingen av kirurgene kjenner smittevernprosedyrene i avdelingen. De er heller ikke sikre på hvor de kan finne prosedyrene, men antar at de finnes i EK. Dette kan ses i sammenheng med det Cutter og Jordan (31) fant: at kirurger er mindre tilbøyelige til å følge prosedyrer og delta ved opplæring i slike. Når det gjelder prosedyren ved stikkskader var bildet et annet: Åtte av ti hadde kjennskap til denne. Tre av informantene hadde selv opplevd å stikke seg på utstyr som kniv eller sprøytespiss etter å ha brukt det på en pasient. Betyr det at sjansen for at man faktisk leser prosedyrer øker proporsjonalt med risikoen for å bli smittet? Manglende kunnskap om forebyggende faktorer og tiltak kan medføre at man fokuserer for lite på det å melde fra til operasjonsstuen at en pasient er smittebærende. Et problem per i dag er at det ikke alltid er den kirurgen som skal operere som fyller ut meldeskjema til operasjon. Dette øker risikoen for at tiltak ikke iverksettes og øker smittefaren for personalet.
Skjev ansvarsfordeling
Prosedyrene følges i stor grad under operative inngrep. Tiltak med dokumentert smitteforebyggende effekt (13–25), med unntak av «no-touch», nevnes av alle informantene som viktige peroperative forholdsregler når pasienten er smittebærende. Ved gjennomføring av smitteforebyggende tiltak er det operasjonssykepleierne som oppgis å få og ta mest ansvar for gjennomføringen. Dette kan komme av at de faktisk innehar størst kompetanse på området, og samtidig at de vises den tillit at «det er dem som kan det best». Utsagn fra operasjonssykepleier viser at det kan oppleves som en belastning å stå alene med ansvaret, idet de også må sørge for at andre i operasjonsteamet følger prosedyrene.
Konsekvenser
Tidsmangel, økonomiske hensyn og mangel på utstyr, som tidligere forskning viser til, oppgis ikke av våre informanter som bakgrunn for at man ikke følger prosedyrer. Manglende kunnskap om smittevern medfører svikt i etterlevelsen av prosedyrene, eventuelt at man overlater til operasjonssykepleier å sørge for at disse følges (32). I tillegg vil svikt i informasjonsoverføring fra innleggende lege til operasjonsavdelingen medføre at tiltak ikke blir iverksatt. Dette medfører en økt risiko for at smittsomme sykdommer vil spres fra pasient til personale, og også via personalet til pasienter.
Metodekritikk
Utvalget i denne studien er relativt lite. Likevel mener vi å ha påpekt interessante forskjeller, idet svarene innad i de ulike profesjonsgruppene hadde stor grad av samsvar. At forfatterne representerer to ulike grupper: operasjonssykepleier og anestesisykepleier, anser vi som en styrke. Man unngår at informantene går i forsvar eller opplever spørsmål som et angrep. At vi var to både i intervjusituasjonen og senere ved analyse, styrker studiens validitet og reliabilitet. Tidligere forskning har sett på etterlevelse av smittevernprosedyrer blant operasjonssykepleiere og kirurger. Styrken i denne studien er at vi har sett på alle medlemmene av operasjonsteamet.
Svakheten i studien er at vi kun har tatt for oss ett sykehus. Kunnskap og praksis som framkommer kan være en konsekvens av andre forhold, som for eksempel lokale kulturer eller andre organisasjonsspesifikke forhold. Det er derfor ikke grunnlag for å generalisere våre funn. Det ville være interessant å gjennomføre en komparativ studie for å undersøke hvorvidt slike forhold eksisterer også ved andre operasjonsavdelinger.
Konklusjon
Vi har ikke funnet lignende studier fra operasjonsavdelinger verken nasjonalt eller internasjonalt. Tidligere studier har sett på etterlevelse av standard forholdsregler, men ikke belyst forhold som kan forklare dette. Det framkommer at informantene i liten grad har kunnskap om smittevernprosedyrene i avdelingen. Sykepleierne kjenner dem best, og spesielt operasjonssykepleiere både får og tar ansvar for gjennomføring av smitteforebyggende tiltak. Vi mener dette viser til et behov for å fokusere på smitteforebyggende arbeid fra ledelsens side, og å sørge for opplæring og oppfølging av hele operasjonsteamet slik at smittevernsprosedyrene blir fulgt. Det er også viktig å få denne kunnskapen videre til innleggende leger, slik at informasjon om at pasient er smittebærende overbringes på en bedre måte. Smittevern er et felles ansvar som alle burde bli gjort bevisste på.
Takk til Professor Egil Skorstad for gode råd og innspill.
Referanser
1. Greundemann BJ, Fernsberg B. Comprehensive perioperative nursing. Principles. Boston: Jones & Bartlett. 1995.
2. Centres for Disease Control and Prevention. Public health services guidelines for the management of health care workers exposures to hiv and recommendations for postexposure prophylaxis. Morb Mortal Wkly Rep MMWR 1998;47:33.
3. Centres for Disease Control and Prevention. Recommendations for prevention and control of hepatitis C virus (HCV) infection and HCV related chronic disease. Morb Mortal Wkly Rep MMWR 1998;47:39.
4. National Centre in hiv. Edidemiology and Clinical Research. Australian health surveillance report 1999;5:6.
5. Joint working party of the Hospital Infection Society and the Surgical Infection Study Group: Risks to surgeons and patients from hiv and hepatitis: guidelines on precautions and management of exposure to blood or body fluids. BMJ 1992;305:1337.
6. Puro V, Petrosillo N, Ippolito G. Risk og hepatitis C seroconversion after occupational exposures in health care workers: Italian Study Group of Occupational Risk of hiv and other bloodborne Infections. Am J Infect Control 1995;23:273.
7. www.fhi.no
8. Helse- og omsorgsdepartementet. Lov om vern mot smittsomme sykdommer. (1994). Tilgjengelig fra: http://lovdata.no/cgi-wift/wiftldles?doc=/app/gratis/www/docroot/for/sf…;. (Nedlastet 14.03.2014).
9. Helse- og omsorgsdepartementet. Forskrift om smittevern i helsetjenesten 610/2005. Folkehelseavdelingen. 2005.
10. Saunes IS, Krogstad U. Valg av innsatsområder i den nasjonale sikkerhetskampanjen. Rapport fra Kunnskapssenteret 1/2011. 2011.
11. Lauvrak V, Jeppesen E, Krogstad U. WHO sjekkliste for Trygg kirurgi. Metodevarsel 1/2010. Tilgjengelig fra: www.kunnskapssenteret.no/Publikasjoner/WHO+sjekkliste+for+trygg+kirurgi. 8393.cms. (Nedlastet 14.03.2014).
12. www.hpa.org.uk
13. Philips S. The comparison of double gloving to single gloving in the theatre environment. AFPP 2011;21:10–15.
14. Laine T. Glove Perforation in Surgery: The Importance of Double Gloving and The Effect on Surgical Site Infections. Diss. Turun Yliopiston Julkaisuja Annales. Universitatis Turkuensus, Turku. 2004
15. Tanner J, Parkinson H. Double gloving to reduce surgical cross-infection. Cochrane Database of Systematic Reviews 2006; 3.
16. Caillot J, Paparel P, Arnal E, Schreiber V, Voiglio EJ. Anticipated Detection of Imminent Sugeon–Underglove System. World J of Surgery 2006;30:134–8
17. Naver LPS, Gottrup F. Incidense of glove perforations in gastrointestinal surgery and the protective effect of double gloves: a prospective randomized controlled study. Eur J Surg 2000;166:293–5.
18. Thomas S, Agarwal M, Mehta G. Intraoperative glove perforation- single versus double gloving in protection against skin contamination. Postgrad Med J 2001;77:458–60.
19. Murta EFC, Silva CS, Juior ORA. Frequency of glove perforation and the protective effect of double gloves in gynaecological surgery. Arch Gynecol Obstet 2003;268:82–4
20. Malhotra M, Sharma JB, Wadhwa L, Arora R. Prospective study of glove perfoartion in gynecological and obstetrical operations: Are we safe enough? J of obstetrics and gynecological research 2004;30(4):319–22.
21. Hagen GØ, Arntzen H. Risiko for perforasjon av operasjonshansker. Tidsskr for DNLF 2007;127:856–8.
22. Cocconi L, Claypool M, Stevens W. Prevention of Transmissible Infections in the Perioperative setting. AORN Journ 2010;92:519.
23. Parantainen A, Verbeek JH, Lavoie MC, Pahwa M. Blunt versus sharp sutur eneedles for preventing percutaneous exposure in surgical staff. Cochrane Database of Systematic Reviews. 2011.
24. Sykehuset Østfold. EK: Prosedyre ved blodsmitte
25. Ny europeisk standard. EN14683:2005 for kirurgisk munnbind.
26. WHO. Guidelines on Hand Hygiene in Health care. First Global Patient Safety challenger. «Clean Care is Safer care». Geneva. 2009.
27. Folkehelseinstituttet. Rettleiar til forskrift om smittevern i helsetenesta. Oslo. 2006.
28. Pratt RJ, Pellowe CM, Wilson JA, Loveday HP, Harper P, Jones SR, McDougall C, Wilcox MH. National Evidence-based Guidelines for Preventing Healthcare-Associated Infections in NSH Hospitals in England. Journal of Hospital Infection 2007;65:1–59.
29. Berland A, Berentsen SB, Gundersen D. Sykehusinfeksjoner og pasientsikkerhet. Vard Nord Utveckl Forsk 2009;29:33–7.
30. Folkehelseinstituttet. Basale smittevernrutiner i helsetjenesten. 2009. Tilgjengelig fra: http://www.fhi.no/artikler?id=74107. (Nedlastet 20.03.2014).
31. Cutter J, Jordan S. Inter-professional differences in compliance with standard precautions in operating theatres: A multi-site, mixed methods study. Int Journ of Nurs Studies 2012;49:953–68.
32. Osborne S. Influences on compliance with standard precautions among operating room nurses. AJIC 2003;3:415–23.
33. Stein AD, Makarawo TP, Ahmad MFR. A survey of doctor`s and nurses`knowledge, attitudes and compliance with infection control guidelines in Birmingham teaching hospitals. J Hosp Infect 2003;54:68 – 73.
34. Tavolacci M, Ladner J, Bailly L, Merle V, Pitrou I, Czernichow P. Prevention of Nosocomial Infection and Standard Precautions: Knowledge and Source of Information Among Healthcare Students. Infect Control Hosp Epidemiol 2008;29:642–7.
35. Fagernes M, Lingaas E. Impact of Finger Rings on Transmission of Bacteria During Hand Contact. I: Ph.d. Mellom vilje og viten- en studie om smitterisiko, atferd og holdninger knyttet ti bruk av fingerringer blant helsearbeidere. Universitetet i Oslo. 2011.
36. Willig C. Introducing qualitative resercah in psychology: adventures in theory and method. Buckingham: Open University Press. 2001.
37. Langdridge D. Hermeneutic phenomenology: Arguments for a new social psychology. History & Philosophy of Psychology 2003;5:30–45
38. Granheim UH, Lundman B. Qualitative content analysis in nursing research: concepts, procedures and measures to achieve trustworthiness. Nurse Education Today 2004;24:105–12.
39. Lovdata. Lov om helsepersonell mv. (helsepersonelloven). 2. Juli 1999; nr. 4. Tilgjengelig fra:http://www.lovdata.no/all/hl-19990702-064.html. (Nedlastet 14.03.2014).























0 Kommentarer