Osteoporose er et oversett folkehelseproblem

Selv om osteoporose kan forutses og behandles, er det få som får nødvendig hjelp. Uten systematisk oppfølging risikerer mange unødvendige brudd og alvorlige konsekvenser.
Mange mennesker lever med uoppdaget osteoporose. Årsaken er at tilstanden ofte ikke gir symptomer før et brudd oppstår. Et første brudd etter fylte 50 år er et vanlig tegn på økt risiko for ytterligere brudd, som kan få alvorlige konsekvenser. Selv om det finnes effektiv, trygg og rimelig forebyggende behandling, er det kun et mindretall av pasientene med høy bruddrisiko som benytter seg av tilbudet. Tilstrekkelig ernæring og regelmessig fysisk aktivitet er også viktige faktorer for å forebygge osteoporose.
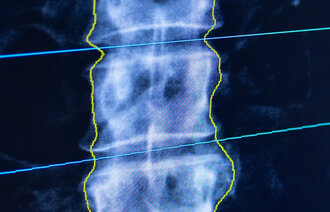
Skjelettet er et aktivt vev som kontinuerlig fornyes gjennom livet. Når vi blir eldre, spesielt rett etter overgangsalderen for kvinner, mister vi benvev raskere enn kroppen klarer å bygge det opp igjen. Osteoporose innebærer at bentettheten er redusert til et nivå under en definert grenseverdi, nærmere bestemt 2,5 standardavvik under gjennomsnittet for unge kvinner (1).
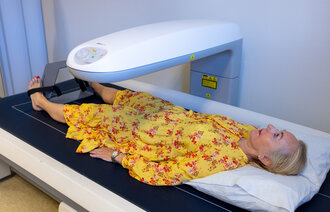
Med redusert tetthet blir knoklene mer porøse og tåler mindre ytre belastning. Svekkelsen i benstrukturen gir ikke symptomer i seg selv, og mange kan ha osteoporose uten å vite om det. Derfor bør bentettheten måles hvis man får et brudd i voksen alder. For å diagnostisere osteoporose brukes en DXA-maskin. Det står for Dual Energy X-ray Absorptiometry.
Undersøkelsen gjøres hos spesialist, er smertefri og gir meget lav røntgenstråling. Målingen er likevel svært presis. DXA-resultatet i kombinasjon med andre risikofaktorer har god evne til å påvise høy fremtidig bruddrisiko.
Hvorfor får man osteoporose?
Årsaken til osteoporose kan være at tap av benvev har vært større enn normalt i voksen alder, eller at den høyeste oppnådde bentettheten var lav. Mye av benmassen akkumuleres i ungdomsårene, og bentettheten når sitt høyeste nivå rundt 25-30-årsalderen. Raskt tap av benvev ved aldring og bortfall av østrogen etter overgangsalderen forårsaker det vi kaller primær osteoporose.
I tillegg kan sekundær osteoporose oppstå som konsekvens av annen sykdom, som for eksempel mage-tarmsykdommer som hindrer opptak av næringsstoffer, eller ved bruk av enkelte legemidler, for eksempel langvarig kortisonbruk.
Basert på bentetthetsmålinger som er gjort i befolkningsbaserte helseundersøkelser som Tromsøundersøkelsen og HUNT-undersøkelsen, anslår vi at om lag 300 000 personer i Norge har osteoporose. Det innebærer at omtrent hver femte kvinne og hver fjortende mann over 50 år har osteoporose. Det er altså usikkert hvor mange som har osteoporose, men forekomsten øker med alder og er høyest hos kvinner.
Brudd i skjelettet er en målbar klinisk konsekvens av osteoporose. De fleste brudd skjer som følge av et fall, men sammenfallsbrudd (kompresjonsfrakturer) i ryggen kan også skje ved vridninger, tunge løft og snubling uten fall. Sammen med de andre skandinaviske landene har Norge en av de høyeste forekomstene av brudd i verden.
Underarmsbrudd øker etter overgangsalderen
Det skjer mer enn 16 000 underarmsbrudd blant voksne i Norge hvert år (2). Tallet er basert på diagnosekoder registrert i spesialisthelsetjenesten, men i tillegg blir noen brudd behandlet i primærhelsetjenesten. Sju av ti underarmsbrudd skjer hos kvinner. Hyppigheten av underarmsbrudd hos kvinner øker sterkt like etter overgangsalderen. Forekomsten er høyere om vinteren, siden mange fall som ender i underarmsbrudd, skjer utendørs. Kulde og glatt føre bidrar til å øke risikoen.
I Norge skjer det et nytt hoftebrudd omtrent hver time, med rundt 9000 hoftebrudd hvert år (3). Hyppigheten øker kraftig fra 70-årsalderen og er høyest hos kvinner (se figur 1).
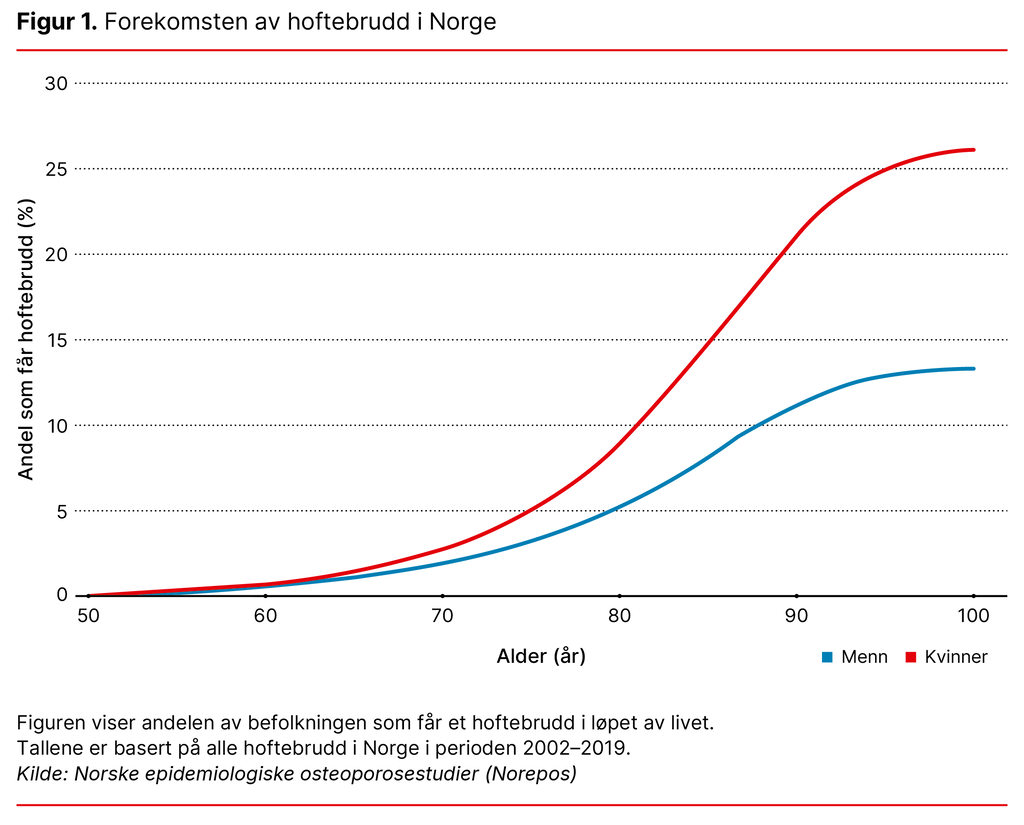
Blant 70-åringer i Norge kan en av fire kvinner og en av åtte menn forvente å få et hoftebrudd i løpet av sin gjenstående levetid. Det er også noe årstidsvariasjon knyttet til hoftebrudd, men de fleste skjer innendørs hjemme, og om lag en fjerdedel skjer på sykehjem. Disse bruddene gir redusert funksjon og livskvalitet (4) og høy overdødelighet (5).
Sammenfallsbrudd i ryggen kan være vanskelige å kartlegge. Som oftest utløser de ikke akutt behandling i helsetjenesten, slik som andre typer brudd. Vi mangler derfor landsdekkende tall for forekomsten. Basert på DXA-målinger i ryggrad fra Tromsøundersøkelsen kan vi imidlertid anta at en av fem personer over 70 år har et sammenfallsbrudd i ryggraden (6).
Omkostningene er store
Bruddskader vil endre livet til mange eldre, som går fra å være aktive og selvhjulpne til å trenge omsorg og pleie. Vellykket forebygging kan gi store besparelser. I beregninger med utgangspunkt i det globale sykdomsbyrderammeverket Global Burden of Disease var fall den nest dyreste enkelttilstanden i Norge etter demens i 2019 (7).
Hoftebrudd er blant tilstandene som krever mest ressurser i spesialisthelsetjenesten for eldre over 80 år. Disse bruddene anslås å koste til sammen 9 milliarder kroner årlig (8). Den største andelen av kostnadene er knyttet til kommunale tjenester som hjemmebasert omsorg og sykehjem.
Omkostninger relatert til andre typer brudd, smerter, tap av livskvalitet og sykmeldinger for yrkesaktive er ikke medregnet. Etter et hoftebrudd vil mange ikke komme tilbake til funksjonsnivået de hadde før skaden. Blant hjemmeboende over 70 år som fikk et hoftebrudd i Trondheim, kunne bare 13 prosent dra rett hjem etter behandlingen.
Antallet hoftebrudd vil øke
Om lag 17 prosent var døde ett år etter hoftebruddet, og blant de som overlevde, flyttet en femtedel til fast sykehjemsplass i løpet av året etter bruddet (9). For andre typer brudd er datagrunnlaget svakere. Men noen typer brudd blant eldre, slik som brudd i rygg, armer og ben, er forbundet med redusert funksjon, smerter, redusert livskvalitet og også overdødelighet (se figur 2).
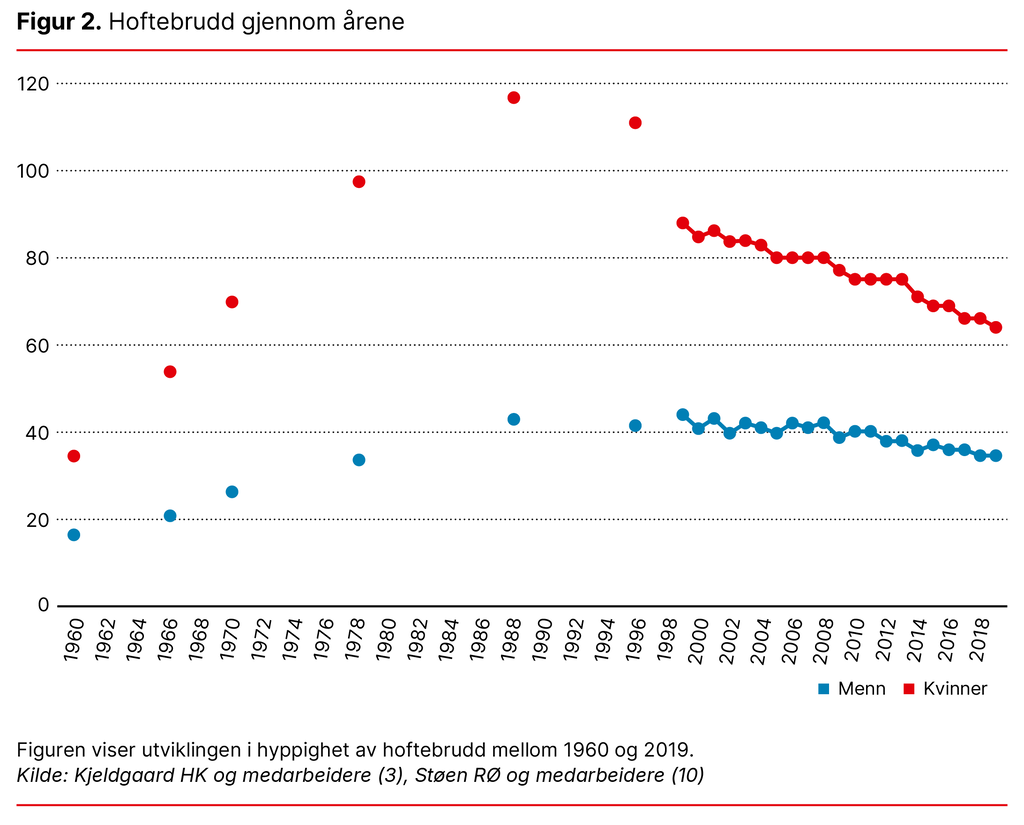
Det er gledelig at den enkeltes risiko for å få et osteoporotisk brudd har blitt lavere siden 1990-tallet. Antallet underarmsbrudd har likevel økt (2), og antallet årlige hoftebrudd har vært uendret (3). Vi står nå foran en betydelig økning i antallet eldre i befolkningen, og antallet hoftebrudd vil øke de neste tiårene (11).
Om vi legger uendrede rater til grunn, kan vi i år 2050 forvente om lag 22 000 nye hoftebrudd per år i Norge. I et mer optimistisk scenario som tar utgangspunkt i kontinuerlig synkende rater i samme takt som før, vil det årlige antallet hoftebrudd være rundt 14 000 når vi nærmer oss 2050. Det betyr at til tross for nedadgående rater er det avgjørende å intensivere forebyggingen for å begrense fremtidig byrde.
Sosiale og geografiske faktorer påvirker risikoen for brudd
Bosted, etnisk bakgrunn og sosioøkonomi påvirker bentettheten og risikoen for brudd. Folk i byene har lavere bentetthet og høyere bruddforekomst enn personer bosatt i spredtbygd strøk (12). Hyppigheten av hoftebrudd er lavest i kystnære områder og i Nord-Norge, men de geografiske forskjellene har blitt mindre over tid (13). Det er lavere hyppighet av hoftebrudd blant en del innvandrergrupper i Norge enn blant norskfødte.
Hyppigheten er særlig lav blant personer fra Sørøst-Asia (14). Både menn og kvinner med lavere utdanning har høyere risiko for hoftebrudd enn personer med høy utdanning. Det gjelder også i Norge, hvor vi har høy levestandard, et offentlig helsevesen og gode velferdsordninger (15). Disse forskjellene kan skyldes faktorer som tilgang til helsetjenester, ulike livsstiler, helsevaner, sosial støtte og psykologiske stressfaktorer. Mange av risikofaktorene for tap av benvev og fall kan påvirkes. Eksempler er listet opp i figur 3.

Slik kan brudd forebygges
Brudd kan forebygges ved å styrke skjelettet, bremse tap av benvev og sette inn tiltak i omgivelsene for å hindre fall. I tillegg hjelper det å ha støtdemping når fallet skjer. Det er vist at hoftebeskyttere bidrar til å forebygge hoftebrudd blant beboere på sykehjem (17).
En nullvisjon for fallulykker i hjemmet ble lansert i stortingsmeldingen om folkehelse (18) og ble senere fulgt opp i stortingsmeldingen «Bu trygt heime» (19). Helsedirektoratet har i 2024 publisert nasjonale faglige råd for forebygging av fall hos eldre (16).
Fysisk aktivitet, tilstrekkelig ernæring, røykeslutt og moderasjon når det gjelder alkohol, vil bidra til å forebygge osteoporose og brudd. Fysisk aktivitet kan både styrke skjelettet og forebygge fall ved å påvirke muskelstyrken, balansen, bevegeligheten og reaksjonsevnen.
Fysisk aktivitet er et av de best dokumenterte tiltakene for å forebygge fall. Øvelser for å opprettholde styrke og balanse bør gjøres minst to ganger i uken blant eldre over 65 år (19). Forslag til slike øvelser finnes på helsenorge.no. I tillegg vil regelmessig vektbærende fysisk aktivitet gjennom livet stimulere skjelettet til å fornye seg selv, noe som kan forebygge tap av benvev.
En god ernæringsstatus med tilstrekkelig energi- og proteininntak for å holde en stabil vekt har betydning for å opprettholde både bentetthet, muskelstyrke og funksjonsnivå. Undervekt, raskt vekttap og vektsvingninger gir større tap av benvev. Tilstrekkelig inntak av kalsium og D-vitamin i tråd med nasjonale kostholdsanbefalinger er viktig for å ivareta benvevet. Kostråd for å forebygge osteoporose finnes på helsenorge.no.
Legemidler mot osteoporose er det best dokumenterte tiltaket for å forebygge brudd hos pasienter med osteoporose (20). En lav andel av befolkningen bruker slike medisiner, også etter et brudd. Kun 25 prosent av kvinner og 17 prosent av menn i tidligere Nord-Trøndelag som kvalifiserte for behandling fordi deres bruddrisiko ble beregnet å være over 20 prosent de neste 10 årene, brukte slike medisiner (21).
Hva når uhellet er ute?
Et fall som fører til brudd, kan virke som uflaks. Men på gruppenivå har personer over 50 år som får et lavenergibrudd, en betydelig økt risiko for nye brudd (22). Disse nye bruddene kan ha alvorlige konsekvenser.
Å fange opp tidlige lavenergibrudd og tilby utredning og forebyggende behandling er en effektiv metode for å nå frem til dem som har høy risiko. Det kan forhindre brudd nummer to (23). Ordningen kalles Fracture Liaison Services (FLS). En suksessfaktor er at en dedikert bruddsykepleier fungerer som koordinator, som identifiserer og følger opp pasientene.
Ordningen har vært utprøvd ved norske sykehus i forskningssammenheng (24), men en kontinuerlig systematisk innsats krever stabil finansiering. Et representantforslag om forsterket innsats for osteoporosebehandling som innebar innføring av FLS, ble nedstemt med knapp margin i Stortinget i 2021 (25).
Et positivt signal er at Helse Sør-Øst i sitt oppdrags- og bestillingsdokument for 2024 krever at helseforetakene i regionen «skal sørge for at aktuelle kandidater (eldre med brudd) identifiseres og tilbys behandling med sekundær osteoporose profylakse f.eks. Fracture Liaison Service – FLS)» (26, 27).
Kan vi gjøre mer?
Selv om den enkeltes risiko for hoftebrudd har blitt lavere over tid, vil den totale byrden av brudd øke. Antallet brudd kan bli dobbelt så høyt om noen få tiår om forebyggingen ikke intensiveres. Det vil utgjøre stor belastning på helsetjenestene.
Antallet pasienter med hoftebrudd som behandles ved norske sykehus hvert år, er i dag i samme størrelsesorden som antallet pasienter som behandles for hjerteinfarkt. Antallet er litt lavere enn for pasienter som behandles for slag.
Osteoporose kan forutsi et fremtidig brudd omtrent like godt som høyt blodtrykk kan forutsi slag. Det er også en bedre indikator enn høyt kolesterol for å forutsi hjerteinfarkt (28). Ingen ansvarlig lege ville unnlate å starte blodtrykksbehandling hos en pasient med forhøyet blodtrykk. Tilsvarende må det være en selvfølge at pasienter som har hatt et brudd, sikres forebyggende behandling som kan forhindre nye brudd.
Forfatterne oppgir ingen interessekonflikter.
Teksten er en omarbeidet versjon av artikkelen «Osteoporose – den glemte folkesykdom», som ble publisert i tidsskriftet Michael i 2021. Teksten publiseres i Sykepleien etter avtale med redaktøren i Michael.



































0 Kommentarer