Sykepleierstudenter lærte mest av kombinert praksis i sykehjem
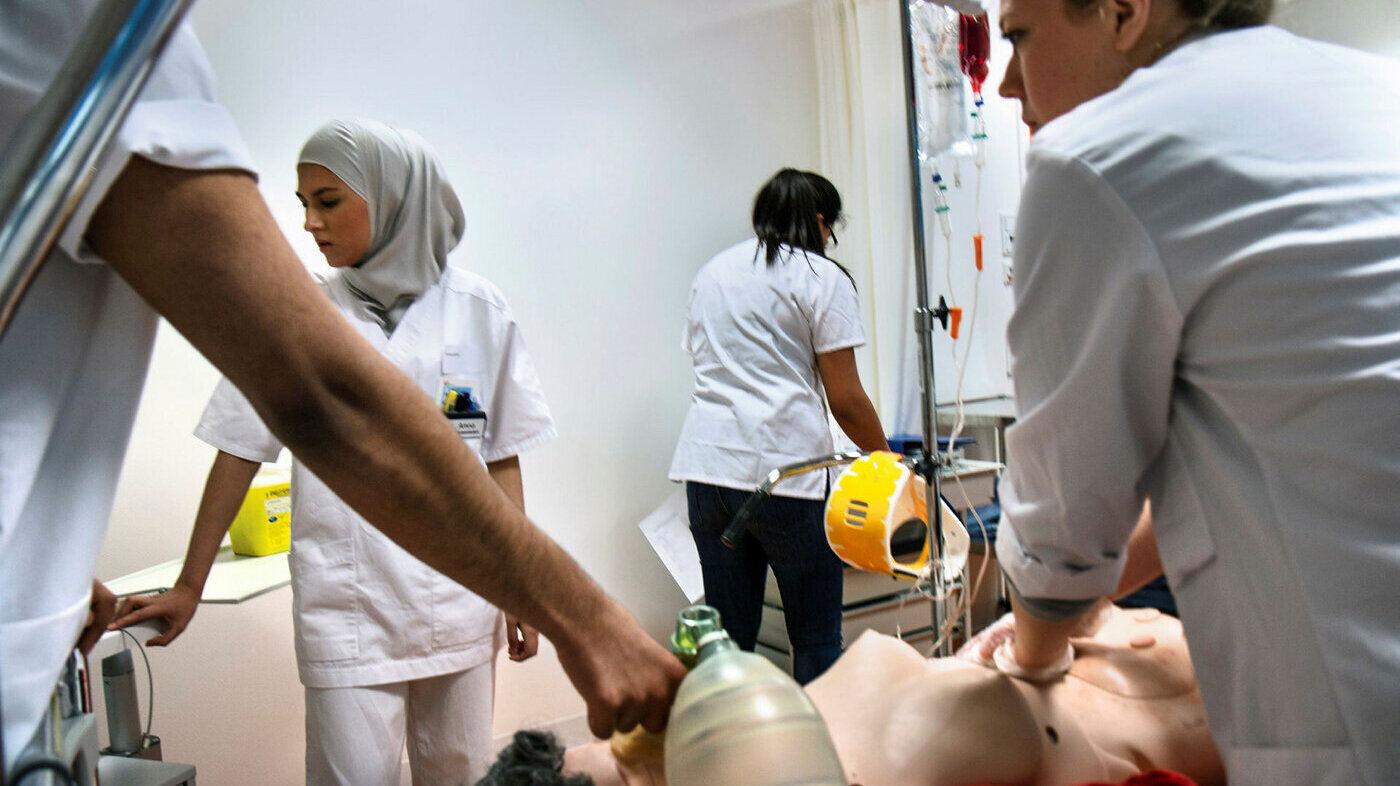
Praksismodeller som delvis erstatter praksistimer med simulering, har fått større aksept internasjonalt. Her hjemme kan simulering være en god erstatning for praksistimer i sykehjem.
Simulering kan være et verdifullt supplement under sykehjemspraksis. Det gir studentene mulighet for ekstra veiledning, gode erfaringer, refleksjon og tid til bedre å forstå kompleksiteten i sykepleie. Simulering som delvis erstatning for praksistimer under sykehjemspraksis kan gi studentene mer kunnskap og bidra til at læringsbehovet deres blir bedre ivaretatt i praksisperioden.
Den tradisjonelle praksismodellen for førsteårs sykepleierstudenter i Norge er utplassering på sykehjem i seks til åtte uker. Det skjer under veiledning av sykepleiere som er ansatt på sykehjemmet (1).
Sykehjemspraksis gir mulighet for faglig utvikling og læring når det er klare læringsmål og tilgang til veiledende rollemodeller (2, 3). Men – økt omsorgskompleksitet, høy arbeidsbelastning og et begrenset antall sykepleiere som fungerer som studentveiledere i sykehjem, kan påvirke studentenes kliniske læring under praksisperioden (3).
Denne fagartikkelen bygger på resultater fra to studier i et nylig avsluttet doktorgradsprosjekt (4). Prosjektet utforsket en praksismodell der lærerveiledet simulering ble kombinert med sykehjemspraksis for å fremme klinisk læring (5, 6).
Resultatene fra studiene indikerer at aktivt studentengasjement, kollektive refleksjoner og tilbakemeldinger og veiledning fra lærer og medstudenter i simuleringene fremmet studentenes kliniske læring i praksisperioden.
Studenter som fikk kombinert praksis, oppnådde høyere kunnskap enn studenter som fikk tradisjonell praksis. Den kombinerte praksismodellen bidro også til at læringsbehovene i praksisperioden ble bedre ivaretatt.
Ressursene på sykehjem er begrenset
Studenter har rapportert om at tidsbruken på sykehjemmene er ineffektiv, og at det er vanskelig å forene teori og praksis (7, 8). Disse utfordringene henger blant annet sammen med begrensede ressurser, og at sykepleierne ikke har nok tid til å engasjere og veilede studentene (3). Praksislærerne fungerer for det meste som et bindeledd mellom studenter, sykepleieveiledere og skolen.
De arrangerer møter med studenter og sykepleieveiledere for å diskutere studentenes plan og mål for praksisperioden. I tillegg kommer møter for å gjennomføre midtveis- og sluttevaluering av studenten (1).
Begrenset sykepleierveiledning og praksislærernes begrensede tilstedeværelse under praksisperioden kan føre til at studentene blir usikre på egen kunnskap, ferdigheter, hva som forventes av dem – og egen læringsprogresjon (9).
Det kan igjen påvirke studentenes selvtillit, holdninger og læring under praksisperioden (10). I en studie som utforsket utfordringer med å gi effektiv sykehjemspraksis for førsteårs sykepleiestudenter, ble det lave antallet sykepleieveiledere fremhevet som en viktig utfordring (3).
Slik er den kombinerte praksismodellen satt sammen
Den kombinerte praksismodellen besto av tre simuleringsdager på skolen i løpet av studentenes sju uker lange praksisperiode. Den første simuleringsdagen startet etter at studentene hadde vært en uke på sykehjem. Den andre i uke tre og den tredje i uke fem.
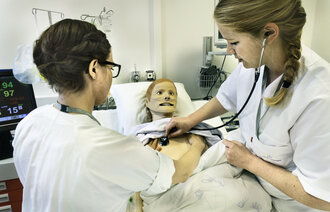
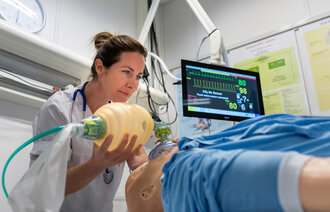
Simuleringsdagene besto av brifing med gjennomgang av læringsmål og utstyr, aktiv simulering av en pasientsituasjon og debrifing etter den aktive simuleringen. En pasientsimulator ble brukt som pasient. Det er en menneskeliknende dukke som er utstyrt med elektronikk for å måle blant annet puls, blodtrykk, respirasjonsfrekvens, lyder og muligheten til kommunikasjon.
Simuleringsdagene hadde som mål å fremme studentenes observasjonsevner, vurderingsevner, problemløsning, beslutningstaking og refleksjon. Det overordnede målet for den aktive simuleringen var å bruke sykepleieprosessen systematisk i møte med de ulike «pasientene».
Vi la vekt på å fremme studentenes engasjement under den aktive simuleringen, men også i den påfølgende debrifingen. Læreren sørget for at relevante problemstillinger ble identifisert og diskutert, at alle studentene bidro aktivt, og at tilbakemeldinger og veiledning var konstruktiv og formidlet på en positiv måte.
Studie utforsket studentenes erfaringer
For å utforske studenterfaringer rekrutterte vi 27 førsteårsstudenter. Deres praksismodell var simulering kombinert med sykehjemspraksis. Studentene brukte tre av sine studiedager under praksisperioden til å delta på simuleringsdagene. I denne kvalitative studien ble det brukt et beskrivende design med fokusgruppeintervjuer (5).
Studentene erfarte at simuleringene hadde vært avgjørende for egen forståelse og kunnskapsoppnåelse under praksisperioden. I simuleringene kunne de utfylle hverandres kunnskap og ha søkelys på begrunnelser for pleien de selv og andre utførte. En av studentene sa:
«I simuleringen kan man liksom diskutere, og man blir trygg på hverandre på en annen måte. Du tør å stille de spørsmålene som man kanskje føler er litt for dumme til å stille i praksis.»
En annen student uttrykte at:
«Simuleringen har hjulpet meg veldig med å kople det jeg gjør praktisk, med det jeg kan fra før. Man ser mer hva som ligger bak. I praksis ser man symptomer for eksempel, men i simulering lærer man hva som ligger bak symptomene, hva de kan føre til, hvordan de kan videreutvikle seg og hva man burde være forsiktig med.»
Nye læringsmuligheter ble oppdaget
Studentene tok med seg refleksjoner, erfaringer og ny kunnskap fra simuleringene tilbake til sykehjemmet – og omvendt. En student uttalte:
«Jeg synes det er bra timing på simuleringen, at det skjer mens vi er i praksis, for man kan ha med seg ting fra praksis i simuleringen og gå tilbake til praksis og gjøre ting man har lært i simulering.»
En annen student sa:
«Simuleringene gjør at jeg vet litt mer om hva som er normalt med denne personens tilstand, og hva som er utenom det normale. Jeg ser forandringer i sykdomsbildet. Jeg vet også litt mer om hvor jeg skal begynne når jeg kommer inn i en situasjon i praksis: OK, dette er noe som er vanlig med denne sykdommen, eller dette her tyder på en forverring.»
Studentene uttrykte at de ble mer utforskende på sykehjemmet, så pasientene sine med nye øyne og oppdaget nye læringsmuligheter. En student fortalte:
«Jeg har en primærpasient på sykehjemmet som har kols, så jeg synes det var kjempespennende etter første simulering. Å, så mye jeg lærte om det. Det var jo veldig lett å knytte den simuleringsdagen til han og hvordan jeg kan håndtere ham.»
Studentene fikk økt følelse av mestring
Studentene erfarte at de ble tryggere på egen kunnskap og fikk økt følelse av mestring, noe de tok med seg tilbake på sykehjemmet. En student uttrykte det slik:
«Jeg føler at å få være med på simulering og har fått en sånn – at når vi sitter og snakker og faktisk kan mer enn det vi trodde – det har gjort at jeg har fått en enda bedre praksis.»
En annen student hevdet at:
«Jeg har alltid gått fra simuleringen med en god følelse og mestringsfølelse og har tatt med meg den følelsen på sykehjemmet dagen etter.»
Funnene fra den kvalitative studien reiste nye spørsmål: Har studenter som får simulering kombinert med sykehjemspraksis, høyere kunnskapsoppnåelse og større tro på egen mestringsevne sammenliknet med studenter som har tradisjonell sykehjemspraksis, og blir enkelte læringsbehov bedre ivaretatt i simuleringen enn ved sykehjemmene?
Studentutbytter ble utforsket gjennom en kvantitativ studie
Disse spørsmålene utforsket vi videre gjennom en kvantitativ studie med et eksperimentelt design. Vi rekrutterte 100 studenter som ble tilfeldig plassert i en intervensjonsgruppe og en kontrollgruppe. Intervensjonsgruppen fikk den kombinerte praksismodellen, hvor 10,7 prosent av praksistimene ble erstattet med simulering. Kontrollgruppen deltok i tradisjonell sykehjemspraksis.
Det ble brukt pre- og posttester for å utforske forskjeller i kunnskap og følelse av mestringsevne mellom gruppene. En kunnskapstest ble brukt for å måle kunnskap. For å måle følelsen av mestringsevne ble den norske versjonen av General Self-Efficacy Scale (GSE) brukt.
Hvordan læringsbehovene ble ivaretatt i simuleringene sammenliknet med ved sykehjemmene, ble målt ved hjelp av den norske versjonen av The Clinical Learning Environment Comparison Survey (CLECS) (6, 11).
Begge gruppene, både de som fikk tradisjonell sykehjemspraksis og de som fikk den kombinerte praksismodellen, fikk økt kunnskap fra pretest til posttest, og økningen var signifikant i begge grupper. Det var et forventet resultat, ettersom både den kombinerte praksismodellen og den tradisjonelle praksismodellen burde resultere i økt kunnskap hos studentene.
Den gjennomsnittlige økningen i kunnskap fra pretest til posttest var imidlertid høyere i gruppen som fikk den kombinerte praksismodellen. Forskjellen i kunnskapsoppnåelse mellom gruppene var signifikant.
Læringsbehovene ble best ivaretatt gjennom simulering
Når det gjelder følelsen av mestringsevne, observerte vi ikke signifikante forskjeller verken innenfor eller mellom gruppene. Det var et mer uventet resultat, ettersom tidligere forskningsstudier ofte rapporterer om en bedret opplevelse av mestringsevne som et resultat av simuleringstrening (12).
Studentene vurderte simuleringene til å i større grad ivareta læringsbehovene sammenliknet med praksis ved sykehjemmene. Læringsbehovene relatert til sykepleieprosessen, til egen mestringsevne og til veileder-student-forholdet utmerket seg spesielt positivt i simuleringene sammenliknet med ved sykehjemmene.
Resultatet fra sykepleieprosessen kan skyldes at læringsmålene i simuleringene handlet om å bruke sykepleieprosessen systematisk. Det var noe vi fant litt overraskende: Vi observerte ikke en forbedret følelse av mestringsevne, verken hos studentene som fikk tradisjonell sykehjemspraksis eller hos de som fikk den kombinerte modellen. Likevel vurderte studentene at læringsbehovene relatert til egen mestringsevne ble bedre ivaretatt i simuleringene enn ved sykehjemmene.
En årsak kan være at spørreskjemaet vi brukte for å måle ivaretakelsen av læringsbehov, pekte mer direkte på mestringsevne innen sykepleie enn spørreskjemaet vi brukte for å måle studentenes følelse av mestringsevne.
Lærerne som veiledet under simuleringene, var kun dedikert til studentenes læring under simuleringsdagene. Det kan ha bidratt til at studentenes behov innenfor veileder-student-forholdet ble vurdert som bedre ivaretatt i simulering sammenliknet med ved sykehjemmene.
Hva bidrar denne forskningen med?
Resultatene fra disse to studiene bidrar med kunnskap som kan ha implikasjoner for sykepleierstudenter og for utdanningsinstitusjoner, lærere og beslutningstakere. Simulering kan være et verdifullt supplement under praksisperioden. Årsaken er at studentene kan få ekstra veiledning, erfaringer, refleksjon og tid til å bedre forstå kompleksiteten i sykepleie.
Studentene kan få hjelp til å utvikle nye ideer, perspektiver og ny kunnskap – og til å bruke den nye kunnskapen inn i praktiske situasjoner. Det er avgjørende for å fremme faglig utvikling og kvalitet i pleien (5).
Internasjonalt har praksismodeller som delvis erstatter praksistimer med simulering, fått større aksept (13, 14). Forskning på studentresultater hvor simulering delvis erstatter praksistimer innen medisin-kirurgi, obstetrikk, pediatri og psykisk helsevern, rapporterer like eller litt bedre resultater sammenliknet med tradisjonell praksis (13–16).
Den eksperimentelle studien vi refererer til i denne artikkelen, viser at simulering også kan være en god erstatning for praksistimer i sykehjem for å øke kunnskapsoppnåelsen og bedre ivareta studentenes læringsbehov i praksisperioden (6).
Det er imidlertid behov for mer forskning på hvordan og i hvilken grad simulering kan erstatte kliniske timer, uten å gå på bekostning av utdanningskvaliteten. I tillegg er det slik at EU-direktivet dedikerer halvparten av sykepleierutdanningen til praksis innen ulike områder av helsetjenesten.
Per i dag utelukker det simulering som erstatning for praksistimer (17). Derfor vil en eventuell nasjonal endring av praksistimer i den tradisjonelle praksismodellen kreve en dispensasjon fra EU-direktivet.
Forfatteren oppgir ingen interessekonflikter.






















0 Kommentarer