Sårsykepleiere delte erfaringer i ressursnettverk
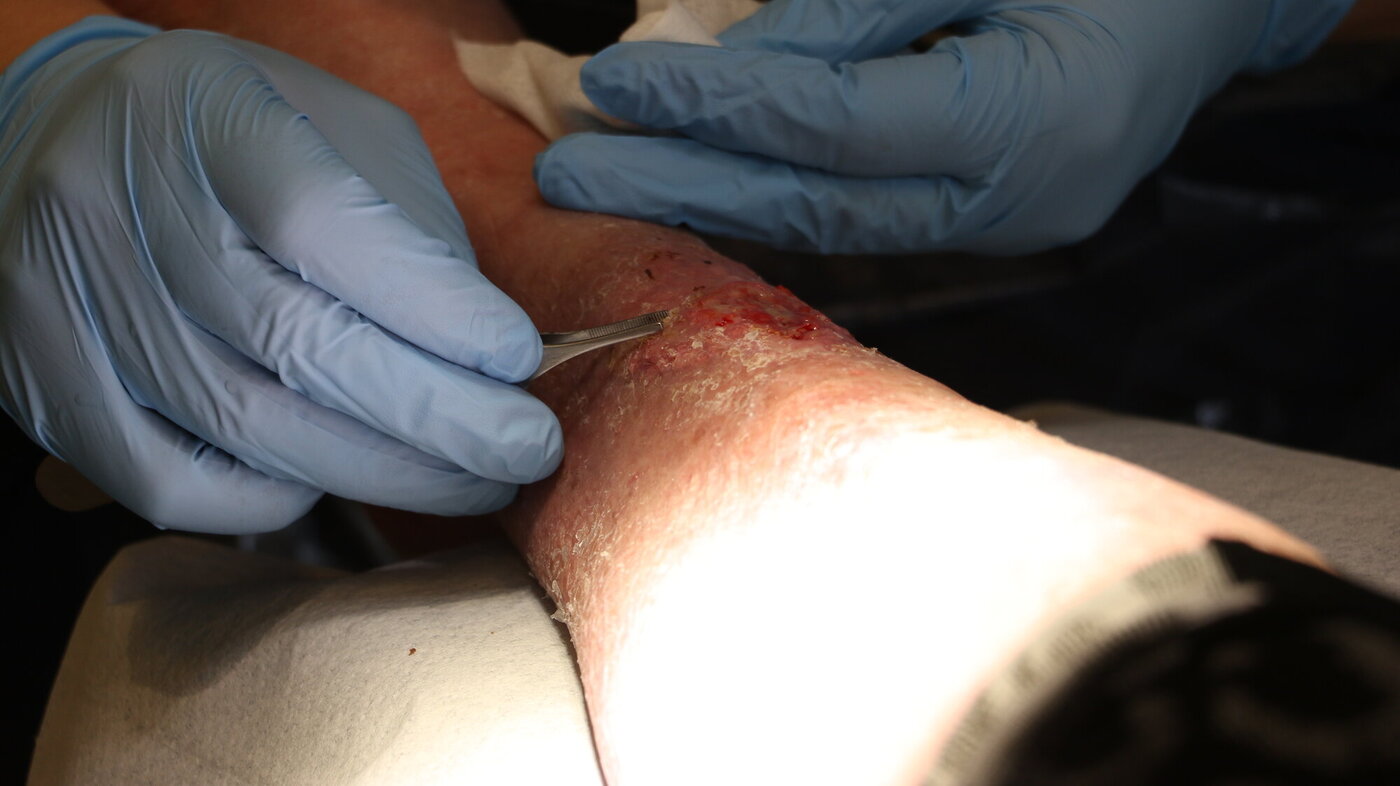
Sårsykepleiere jobber mye alene, og det er lite kunnskap og manglende interesse for fagområdet. Et ressursnettverk bidro til bedre samhold og samarbeid.
«Ressursnettverk for sårkontakter og sårsykepleiere i Stavanger kommune» var et samarbeids- og fagutviklingsprosjekt mellom Universitetet i Stavanger og Stavanger kommune. Hensikten med prosjektet var å samle ressurssykepleiere for å dele erfaringer og bli kjent med andre sykepleiere som hadde hovedansvar innen samme fagområde. Målet var å videreutvikle kunnskap og kompetanse og øke sykepleiernes motivasjon til å fortsette som ressurssykepleiere i sin virksomhet.
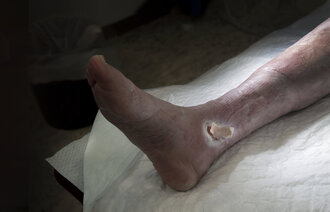
Kroniske sår er en av helsevesenets største utfordringer. Det er en indikator for kvalitet og sikkerhet i sykepleie. Det antas at mer enn 50 000 mennesker i Norge lever med kroniske sår, og 70–80 prosent av disse er eldre som mottar kommunale sykepleietjenester (1, 4).
Pasienter med kroniske sår opplever en betydelig redusert livskvalitet gjennom smerter og nedsatt mobilitet. Det kan medføre nedstemthet og sosial isolasjon. I verste fall kan kroniske sår føre til amputasjoner, alvorlige infeksjoner, sepsis og død (3).
I de skandinaviske landene utgjør kostnadene for behandling av kroniske sår 2–4 prosent av det nasjonale helsebudsjettet, og sårbehandling er på flere områder svært ressurskrevende. Samfunnsøkonomisk er det derfor viktig å kunne gi denne pasientgruppen et behandlingstilbud basert på kompetanse og kvalitet (4).
Mange kroniske sår kan forebygges
For å imøtekomme en stadig økende eldre befolkning har en rekke tiltak blitt iverksatt, ble annet ble samhandlingsreformen innført i 2012.
Reformens strategier for å oppnå målet om bedre helse- og omsorgstjenester er å øke forebygging, tidligere behandling samt å styrke samhandlingen på tvers av og innad i helseforetakene (2).
Samhandlingsreformen har ført til en tydeligere oppgavefordeling mellom spesialist- og kommunehelsetjenesten. Raskere utskrivelse fra sykehus har gitt flere oppgaver og mer ansvar til kommunene. Det har igjen ført til et økt behov for sykepleietjenester i kommunen (2, 5).
De aller fleste sår heles ved riktig og helhetlig behandling av pasienten.
Mange av de kroniske sårene kan forebygges, og de aller fleste sår heles ved riktig og helhetlig behandling av pasienten. Sårbehandling er komplekst og avhenger av sykepleierens kunnskap og kompetanse, kontinuitet og systematikk, tverrfaglig samarbeid og grundig dokumentasjon (3).
Sykepleiere har en plikt til og et selvstendig ansvar for å være faglig oppdatert, jf. helsepersonelloven § 4 (8) og sykepleieres yrkesetiske retningslinjer (9). Plikten til faglig oppdatering gjelder både ved direkte pasientrettet arbeid og ved integrering av oppdatert forskningsbasert kunnskap (8, 9).
Ressurssykepleiere ønsker å utvikle kompetansen
Ressurssykepleiere, her sårsykepleiere og sårkontakter, er oppnevnte fagpersoner med særlig kompetanse og interesse for sårbehandling.
Ressurssykepleiere er sykepleiere som er interessert i å utvikle sin faglige kompetanse og samhandlingskompetanse, og som ønsker å videreformidle dette til sine kollegaer og samarbeidspartnere (6).
Forskning peker på at ressurssykepleieres kunnskap om sårbehandling påvirker kvaliteten på sårbehandlingen. I tillegg er kvaliteten også avhengig av kunnskapsnivået til de som diagnostiserer pasientene, altså legene. Det fremgår også at leger ofte baserer sine avgjørelser rundt sårbehandling på kyndige sykepleieres veiledning, meninger og vurderinger.
Behandlingsutfallet påvirkes derfor i stor grad av sykepleiernes teoretiske og praktiske kunnskap. Man er avhengig av et velfungerende tverrfaglig samarbeid for å lykkes med optimal sårbehandling (7).
Virksomhetsledere rekrutterte sykepleiere
Vi fikk godkjent samarbeids- og fagutviklingsprosjektet av kommunalsjefen for helse og omsorg i Stavanger kommune.
Virksomhetslederne for sykehjem og hjemmetjenester ble informert og rekrutterte aktuelle deltakere. Vi formidlet skriftlig informasjon om prosjektet med prosjektplan og en foreløpig agenda for samlingene.
Det er fire store soner for hjemmetjeneste i Stavanger kommune. Det ble til sammen rekruttert seks deltakere fra hjemmetjenesten. Fra de 16 kommunale sykehjemmene ble 25 deltakere rekruttert.
Vi hadde et ønske om to ressurspersoner per institusjon eller sone på grunn av sårbarheten ved fravær av en deltaker. Vi ønsket primært at deltakerne skulle være sykepleiere, noe vi spesifiserte i informasjonen til lederne. Årsaken er at sårbehandling er en sykepleieroppgave.
Hensikten var å samle ressurssykepleiere
Hensikten var å samle ressurssykepleiere for å dele erfaringer og bli kjent med andre sykepleiere innen samme ansvarsområde. Målet var å heve kompetansen innen sårbehandling for ressurssykepleiere i Stavanger kommune.
Vi utviklet følgende delmål:
- Øke kompetanse og oppdatere kunnskap innen sårbehandling
- Identifisere og anvende hensiktsmessige strategier og retningslinjer, som kan bidra til å effektivisere og optimalisere sårbehandlingen (strukturerte retningslinjer og økonomi)
- Videreutvikle samhandling og samarbeidsrutiner mellom kommunehelsetjenesten og spesialisthelsetjenesten (aktuelle temaer: telemedisin, kontinuitet og like retningslinjer i sårbehandlingen og behandlingsforløpet)
- Øke motivasjonen og bli bevisst på rollen som ressursperson
Deltakernes skisserte sine forventninger
På bakgrunn av fokusgruppeintervjuer og spørreskjema før og ved oppstart av den første nettverkssamlingen identifiserte vi følgende forventninger og ønsker hos deltakerne:
- Få kontakt og bli kjent med andre ressurssykepleiere i kommunen på tvers av sykehjemmene og soner i hjemmetjenesten
- Utveksle erfaringer og lære av hverandre
- Høre hvordan de andre organiserer sårbehandling
- Lære mer om å dokumentere sårbehandling, blant annet bildedokumentasjon
- Skaffe en oversikt over hvilke bandasjer man bør bruke, og hvilke varer man bør ha på lager. Hvor ofte skifter man på et sår?
- Ønsker å lære om Teams som ressurs og hjelpemiddel
- Søkelys på forebygging av trykksår og trykkavlastende hjelpemidler
- Få kjennskap til sårkompetanse og -ressurser på sykehus
Fire samlinger ble gjennomført
Med utgangspunkt i deltakernes tilbakemeldinger ferdigstilte vi agendaen for de fire samlingene og sendte den til de deltakende sykehjemmene og hjemmetjenestesonene.
Prosjektlederne hadde et ønske om å gjennomføre seks samlinger totalt i løpet av året 2019–2020, men reduserte det til fire samlinger etter tilbakemeldinger fra lederne.
Sårbehandling organiseres litt ulikt i henholdsvis hjemmetjenesten og sykehjem. Derfor hadde vi de første samlingene adskilt. Temaene for samlingene var like for både hjemmetjenesten og sykehjem, men innholdet ble tilpasset til ressurssykepleiernes arbeidssted.
Deltakerne var engasjerte på samlingene. En travel arbeidsdag gjorde at noen måtte melde avbud innimellom. I tillegg brøt pandemien ut.
Hva har ressursnettverket bidratt med?
Etter at de fire samlingene var gjennomført, mottok alle deltakerne et spørreskjema som omhandlet nytteverdien av ressursnettverket, med følgende temaer:
- Prosjektets og samlingenes nytteverdi
- Egen rolle som ressursperson innen sår og sårbehandling
- Behov for sårfaglig oppdatering blant dine sykepleierkollegaer
De aller fleste svarte at det var engasjerende og nyttig å delta på samlingene. Å møte andre med samme interesse og rolle er givende og motiverende. En skrev: «Det kan til tider være krevende å være sårkontakt, man står med mye ansvar alene.»
Deltakerne gav også tilbakemelding om at det var positivt å lære av hverandre og få råd og tips om helt konkrete ting. Eksempler er hvordan man kan lage en «sårkoffert» til den enkelte pasienten i hjemmetjenesten eller en egen «sårtralle» med sårutstyr og prosedyre på sykehjem.
Undervisningen var nyttig for deltakerne
Undervisningen som ble gitt av prosjektlederne og eksterne foredragsholdere, opplevde deltakerne som nyttig. Blant annet var det en gjennomgang av strukturerte sårbehandlingsprinsipper, kalt TIMES-prinsippet, og standard sårprosedyrer som kan anvendes i vurdering og behandling av alle typer sår.
Alt som ble gjennomgått på samlingene, ble deretter lagt ut som filer i Teams, slik at deltakerne kunne bruke og dele disse som de ville.
Samlingene bidro til at rollen som ressursperson fikk mer prioritet i arbeidsdagen.
Samlingene bidro til at rollen som ressursperson fikk mer prioritet i arbeidsdagen. Det å snakke om viktigheten av å være ressursperson innen sårbehandling fikk flere til å «ønske å gjøre mer for sårpasienten».
Andre deltakere følte seg tryggere på å veilede og lære bort kunnskap til kollegaer, men de fleste er fortsatt utrygge på å skulle undervise i sårbehandling til flere om gangen. En sårsykepleier etablerte en egen «sårdag» en gang i uken hvor hun gikk igjennom alle sårpasientene på sykehjemmet. Hun fortalte også om gode rutiner for undervisning av de ansatte.
Noen hadde for lite tid til sårpasienter
Både på sykehjem og i hjemmetjenesten kunne noen av ressurssykepleierne kjenne på at de hadde for lite tid til sårpasientene, og at deres kompetanse ikke alltid ble hensiktsmessig anvendt hos disse pasientene. Andre hadde derimot stor innflytelse på sine arbeidsoppgaver.
Samtlige deltakere fortalte om dyktige sykepleierkollegaer som stort sett har god basiskunnskap om sår og sårbehandling: «Men vi har alle behov for jevnlig oppdatering.»
Deltakerne trengte oppdatering i temaer som ulike typer kroniske sår, hvordan man skal stille diagnose, valg av riktig type bandasje, kompresjonsbehandling, debridering og TIMES-prinsippet.
Hvor går veien videre?
Samtlige deltakere ønsker flere samlinger, da nytteverdien var stor. Fordi sykepleieres arbeidsdag er travel, foretrekker de en kombinasjon av fysiske og digitale samlinger.
Det pågår i dag andre typer ressursnettverk i primærhelsetjenesten. Blant annet er det flere innen palliasjon og kreftsykepleie, hvor man også kan lese om nytteverdi som økt kunnskap og motivasjon (6, 10).
Samtlige deltakere ønsker flere samlinger, da nytteverdien var stor.
Vi har behov for organiserte nettverk innen sårbehandling. Det vil komme pasienter, helsepersonell og institusjoner til gode. Sårbehandling som fag har av ulike grunner blitt nedprioritert i en årrekke (3). Sårsykepleiere rapporterer at de jobber mye alene.
De får lite hjelp fra (fast)leger og andre kolleger på grunn av lite kunnskap og manglende interesse for fagområdet. Et ressursnettverk vil trolig kunne bidra til bedre samhold og samarbeid. Det vil føre til styrket kunnskap, kompetanseheving og erfaringsutveksling, både innad og på tvers av virksomheter.
På bakgrunn av dette ønsker vi å bidra til å videreføre liknende ressursnettverk. Det krever organisering og økonomisk støtte dersom det skal la seg gjøre fremover og i større omfang. Med slike nettverk vil det også være en god mulighet for forskning på fagfeltet.
Referanser
1. Representantforslag 91 S (2016–2017). Dokument 8:91 S (2016–2017). Om forebygging og behandling av kroniske sår. Tilgjengelig fra: https://lovdata.no/static/REPFOR/repfor-201617-091.pdf (nedlastet 30.04.2021).
2. St.meld. nr. 47 (2008–2009). Samhandlingsreformen – rett behandling – på rett sted – til rett tid. Oslo: Helse- og omsorgsdepartementet; 2019.
3. Heiberg IG, Langøen A. Kroniske sår følges ikke opp riktig. Sykepleien. 2019;107(75701):e-75701. DOI: 10.4220/Sykepleiens.2019.75701
4. Lindholm C, Searle R. Wound management for the 21st century, combining effectiveness and efficiency. International Wound Journal. 2016;Suppl 2(Suppl 2):5–15. DOI: 10.1111/iwj.12623
5. Fermann T, Næss G. Kap 18. Sykepleie til eldre i hjemmesykepleien. I Kirkevold M, Brodtkorb K, Ranhoff AH, red. Geriatrisk sykepleie – God omsorg til den gamle pasienten. 2. utgave. Oslo: Gyldendal Akademisk; 2018.
6. Johansen H, Helgesen AK. Palliative care in the community – the role of the resource nurse, a qualitative study. BMC Palliat Care. 2021;20:157. DOI: 10.1186/s12904-021-00860-w
7. Zarchi K, Latif S, Haugaard VB, Hjalager IRC, Jemec GBE. Significant differences in nurses’ knowledge of basic wound management – implications for treatment. Acta Derm Venerol. 2014;403–7.
8. Lov 2. juli 1999 nr. 116 om helsepersonell m.v. (helsepersonelloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-64?q=helsepersonelloven (nedlastet 30.04.2021).
9. Norsk Sykepleierforbund (NSF). Yrkesetiske retningslinjer for sykepleiere. Oslo: NSF; u.å.
10. Utviklingssenter for sykehjem og hjemmetjenester. Startsiden. Tilgjengelig fra: www.utviklingssenter.no (nedlastet 30.04.2021).























0 Kommentarer