Søvnvansker hos barn: Ny metode kan hjelpe

Fagpersoner bruker søvntrappen som hjelpemiddel for omsorgspersoner som skal lære barnet å sovne selv. Metoden må tilpasses hver enkelt familie.
Mange omsorgspersoner opplever at de ikke får god nok hjelp når barnet har søvnvansker, og at rådene ikke treffer, eller strider mot deres verdier. Helsepersonell forteller at søvnveiledning er krevende. For å møte behovet for hjelp ved søvnvansker har vi utviklet søvntrappen, som er en modell for hvordan helsepersonell kan jobbe systematisk og trinnvis med søvnvansker. Mange foreldre vil trolig få tilstrekkelig hjelp med søvnvanskene på de laveste trinnene i søvntrappen.
Søvnvansker hos barnet er en av hovedgrunnene til at omsorgspersoner søker hjelp i barnets første leveår. Søvnvansker påvirker opptil 25 prosent av alle barn mellom 0 og 5 år og 50 til 70 prosent av barn med spesielle behov, som ADHD, eller med fysiske og psykiske vansker (1, 2). Utfordringene er forbundet med en rekke fysiologiske, kognitive, sosiale og emosjonelle vansker hos barna (3).
En konsensusdefinisjon av søvnvansker er «gjentatte problemer med innsovning, søvnvarighet, konsolidering eller kvalitet, som oppstår til tross for alderstilpasset tid og mulighet for søvn, og resulterer i funksjonssvikt på dagen for barnet og/eller familien» (vår oversettelse) (4). Definisjonen benyttes på barn fra seks måneders alder.
Metastudier viser at planmessige tiltak fører til økt total søvnmengde hos spedbarn og foreldre (5, 6). To faktorer synes å gå igjen i tiltakene i metastudiene: 1) minimere foreldrenes respons ved innsovning, og 2) lære barnet å sovne selv.
Disse faktorene er sentrale ingredienser i en forutsigbar plan der prinsippet «vente, se og undre» tas i bruk overfor barnet, i motsetning til det å gi kontingent, altså umiddelbar, respons på barnets signaler.
Kunnskapsbasert praksis tilsier at metoden må tilpasses den enkelte familien for å sikre et godt behandlingsforløp. Vi håper søvntrappen kan være en veileder for helsesykepleiere og andre fagpersoner i arbeid med familier som ber om hjelp med barnets søvn.
Søvntrappen er en planmessig tilnærming
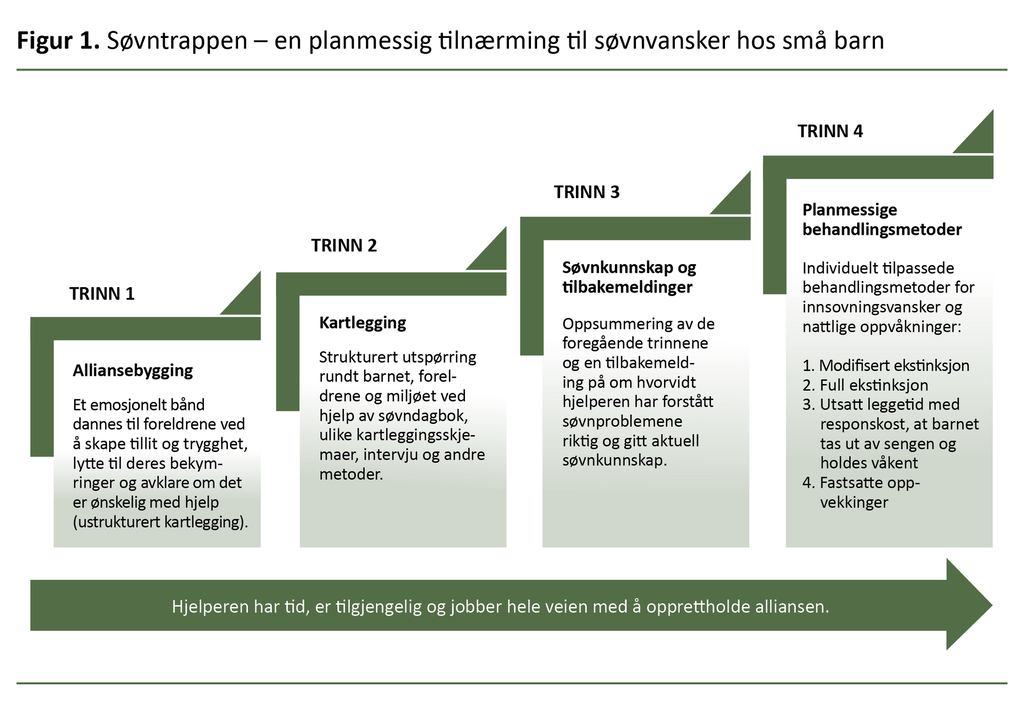
Søvntrappen (se figur 1) viser fire trinn som inngår i en planmessig intervensjon. Søvntrappen er dynamisk slik at trinnene tilpasses hver enkelt familie. For noen familier vil de første trinnene være nok. For andre må alle trinnene gjennomgås før problemet er løst.
Fagpersonen kan gjennomføre flere trinn i én konsultasjon, bruke flere konsultasjoner på ett trinn eller gå ned et trinn om noe ikke var godt nok. Tidsaksen i intervensjonen vil dermed variere fra familie til familie.
Trinn 1 – alliansebygging
Fagpersonen kan ikke hoppe over trinn én. En god allianse mellom foreldrene og fagpersonen er en forutsetning for gode endringsprosesser. Når foreldrene opplever at de ikke får god hjelp, kan det være at alliansen ikke ble godt etablert og opprettholdt fordi fagpersonen gikk for raskt frem i sin iver etter å komme med løsningsforslag. Med «foreldre» mener vi alle typer omsorgspersoner eller foresatte.
Evnen til først å lytte til foreldrene uten å komme med forslag til endringer er helt avgjørende i hjelpekunsten, ifølge Kierkegaard (7): «Hvis man ønsker å hjelpe en annen, må man begynne der den andre er.»
En god allianse innebærer altså et holdningssett som gjør at foreldrene opplever at fagpersonen viser genuin interesse for deres ve og vel, og lytter empatisk til det de har å fortelle. Enhver konsultasjon bør starte med at fagpersonen ønsker velkommen og spør «hva er viktigst for dere å ta opp i dag?», og tydeliggjøre hvor mye tid som er til rådighet.
Foreldrene kan ha fått mange og motstridende råd uten at problemet er blitt løst.
Når søvn er utfordrende, bør foreldrene oppmuntres til å utdype: «Fortell mer.» Fagpersonen bør etterstrebe å få tak i foreldrenes tanker og følelser og ikke kun observerbar atferd. Det kreves åpen og aktiv lytting for å forstå hvordan foreldrene ser på seg selv og sin relasjon til barnet.
Foreldrene er sårbare i en slik situasjon og kan ha fått mange og motstridende råd uten at problemet er blitt løst. De har gjerne en følelse av ikke å være god nok. Gjennom alliansearbeidet må det derfor bygges tillit og trygghet. Fagpersonen må være opptatt av å forstå og ikke vurdere foreldrene som gode eller dårlige.
Alliansebygging består av det emosjonelle båndet, altså tilliten, mellom familien og fagpersonen, enighet om hva som skal skje i konsultasjonen, og enighet om behandlingsmål. I prosessen med å skape tillit kan fagpersonen kartlegge familien for å bli kjent ved å stille åpne spørsmål og vise interesse. Merk at kartleggingen på det første trinnet ikke er strukturert, men foreldrene forteller fritt.
Når foreldrene er hørt, er det nyttig å oppsummere det man har hørt og sjekke om det er riktig oppfattet. Det gir foreldrene anledning til å bekrefte eller rette på fagpersonens forståelse av deres situasjon, samtidig som det gir fagpersonen anledning til å anerkjenne det vanskelige foreldrene står i.
Deretter spør fagpersonen direkte om de ønsker hjelp og formidler håp om bedring: «Jeg vil gjerne jobbe sammen med dere og finne frem til hva som fungerer for dere slik at lille Anna sover bedre. Ønsker dere at vi setter opp en ny time? Da kan vi kartlegge grundigere for å forstå hvor endringsmulighetene ligger.»
Trinn 2 – kartlegging
I trinn 2 inviteres foreldre til å registrere barnets søvn, enten med søvndagbok (se figur 2) eller døgnklokke. Døgnklokke er et verktøy for å registrere barnets søvn, våkenhet, uro og gråt. Den er i seg selv en intervensjon som øker foreldrenes bevissthet om barnets søvnmønster.
Fagpersonen kan uttrykke seg slik: «Du trenger ikke å gjøre noe annerledes overfor Anna foreløpig. Legg bare merke til hva som skjer i sovesituasjonen og fyll ut søvndagboken for Anna i en uke. I neste konsultasjon ser vi på søvndagboken sammen og gjør en mer utfyllende kartlegging.»
Fagpersonen tar ledelsen og strukturerer prosessen. Dette trinnet er en videreføring av alliansebyggingen, der fagpersonens kunnskap og kompetanse synliggjøres. Fagpersonen må gjøre skjønnsmessige vurderinger av hvor mye foreldrene orker. Hvis foreldrene er veldig slitne, kan et alternativ være å kartlegge døgnet ved å bruke døgnklokken i samtalen:
«La oss prøve å få et bilde av siste døgnet ved hjelp av døgnklokken og så diskutere hvor typisk dette er for Annas søvn. Når våknet hun i går morges? Hvordan var Annas humør (rolig, sutrete, gråtende)? Hva gjorde dere etter at hun ble tatt opp (mat, stell, kos, lek)? Når ble Anna lagt igjen? Hvilke tegn viste hun på trøtthet? Hvor lenge sov hun? Hva gjorde dere om kvelden ved legging og om natten ved oppvåkning?»
Systematisk kartlegging er viktig for å få et klart bilde av situasjonen her og nå.
For slitne foreldre er det vanskelig å huske når barnet sov, våknet eller var urolig. Kartleggingen kan virke krevende, noe som bør anerkjennes. Systematisk kartlegging er viktig for å få et klart bilde av situasjonen her og nå. Hvis barnet bor med to foreldre eller omsorgspersoner, er det derfor viktig at begge deltar. Den forelderen som har mest kapasitet, tar hovedansvaret for registreringen. Målet er å få relevant informasjon for behandling på trinn 4.
Det er få kartleggingsskjemaer som er oversatt til og validert på norsk. Også internasjonalt er det få som har gjennomgått grundig evaluering, men Spruyt og medarbeidere har likevel funnet at noen skjemaer kan være nyttige (8). Ifølge Pediatric Sleep Council (9) og Mindell og medarbeidere (10) bør kartleggingen inneholde disse opplysningene:
- bakgrunnsinformasjon, for eksempel sivilstatus, jobbsituasjon som kvelds- eller nattskift
- familieinformasjon, hvem barnet bor med
- fødselshistorie og medisinsk historie, slik som luftveisinfeksjoner
- utviklingshistorikk: motorikk, separasjon fra foreldre
- søvnvaner: leggetid, hvor barnet sover, ukedager versus helger
- søvnatferd: snorker, beveger seg mye i søvne
- dagtidsfungering: virker søvnig, misfornøyd
Medisinske forhold ved barnet tas opp på legeundersøkelse på de faste konsultasjonene eller hos fastlegen. I tillegg er det viktig å drøfte foreldres toleranse for gråt (11), atferd ved legging og om natten (12), og tanker om barnets søvn (13).
Skjemaer, intervjuer og andre undersøkelser er ulike kilder til informasjon som kan gi ulike perspektiver, og hjelpe fagpersonen med å danne arbeidshypoteser. I den utforskende kartleggingssamtalen vil fagpersonen stille spørsmål om hva som stemmer eller ikke med arbeidshypotesene, og om vedkommende har forstått problemet:
«I dag skal vi gå inn i det dere fortalte sist og få mer detaljer om hvordan det er – for å se om noe kan gjøres annerledes. Eller mer eller mindre av noe dere allerede gjør, men som ikke har ført til ønsket endring. La oss se på søvndagboken først.»
Målet er å få nok informasjon til å finne ut hva slags søvnvansker barnet har, og hva som opprettholder vanskene. Videre er det viktig å være oppmerksom på å bygge allianse gjennom alle trinnene og på at brudd i alliansen mellom fagpersonen og foreldrene kan oppstå. Ved brudd er det fagpersonen som må ta ansvar for å reparere.
Trinn 3 – søvnkunnskap og tilbakemelding
I Kemplers (5) og Mihelics (6) studier fant de to faktorer som har effekt på å fremme søvn hos spedbarn: 1) lære barnet å sovne selv, og 2) minimere foreldrenes respons ved innsovning på kvelds- og nattetid (5, 6). Det er avgjørende at foreldrene lærer hvordan de kan styrke spedbarnets evne til å roe seg og sovne uten deres hjelp (6.)
Tiltak bør utføres ut fra kunnskapen de har om spedbarnets søvnsyklus, søvnmønster, søvnassosiasjoner, teknikker for å lære spedbarnet selvregulering, trøtthetstegn og bruk av leggerutiner (9, 14). Strategier bør dreie seg om å unngå overstimulering ved legging og oppvåkning.
Trinn 3 innebærer å dele hvorfor fagpersonen tenker at søvnvanskene har oppstått og opprettholdes. Det gjøres i form av en tilbakemeldingssamtale. Igjen oppsummeres hva fagpersonen har hørt og sett på trinn 1 og 2.
En sentral del her er å undersøke om foreldrene kjenner seg igjen i fagpersonens oppsummering. Det gir mulighet til å vise forståelse for hvorfor situasjonen har blitt som den har blitt, noe som viser empati for og ivaretakelse av familien. Et naturlig steg videre er at fagpersonen formidler håp om at det ikke må være slik, og at det finnes hjelp – men at dette er opp til foreldrene:
«Jeg har prøvd å danne et bilde av hva som er utfordringene i deres familie, så rett på meg hvis jeg har misforstått. Dere har fortalt at det er vanskelig å få barnet til å sovne om kvelden. Hun godtar kun at mamma legger henne, fordi hun må ammes for å sovne. Dette er slitsomt fordi mamma alltid må være tilgjengelig, og dere er usikre på hva dere kan gjøre. Min forståelse av søvnproblemet heter på fagspråket ‘innsovningsforstyrrelse’. Det er vanlig blant små barn og kjennetegnes av at hun har en assosiasjon mellom brystet og søvn. For å lære en assosiasjon må noe skje i en viss rekkefølge. Den gode nyheten er at hun også kan lære å sovne uten bryst. Å jobbe med en fast og god rekkefølge og lage en plan vil hjelpe henne med å danne nye assosiasjoner til søvn. Er dette noe vi skal se nærmere på?»
Aktuell søvnkunnskap kan øke foreldrenes forståelse for sin egen situasjon.
Som vist i eksempelet vil fagpersonen benytte psykoedukasjon (se faktaboks) for å forklare hypotesene. Aktuell søvnkunnskap kan øke foreldrenes forståelse for sin egen situasjon. Målet er at familien skal oppleve at informasjonen de får, er relevant for deres situasjon og integrert i forståelsen av deres utfordringer.
Trinn 4 – planmessige behandlingsmetoder
Trinn 4 handler om planmessige behandlingsmetoder og benyttes hvis familien fortsatt opplever søvnen som problematisk etter trinn 1–3. Det som skiller dette behandlingstrinnet fra de øvrige trinnene, er at foreldrene blir oppfordret til å lage en plan for hva de gjør når barnet ikke sovner, eller når det våkner om natten.
Før planen igangsettes, er det viktig at foreldrene er klare for å jobbe med barnets søvn på en systematisk og strukturert måte. Fagpersonen må spørre foreldrene: «Hva har dere forsøkt tidligere? Hvordan gikk det? Jeg tenker at behandling kan passe for dere – vil dere høre hva det innebærer? Er dere som foreldre klare for behandlingen?»
En fellesfaktor i forskningsbasert behandling er å lære barnet nye søvnassosiasjoner.
En fellesfaktor i forskningsbasert behandling er å lære barnet nye søvnassosiasjoner. Det kan gjøres på flere måter, deriblant varianter av ekstinksjon (se faktaboks).
Ekstinksjonsmetoder er basert på læringsteori om hvordan spedbarn utvikler evnen til å forstå verdenen. Forskning viser at barn fra seks måneders alder har en biologisk kapasitet til å sovne av seg selv. En forståelse av søvnproblemer hos disse barna er derfor å benytte «vente, se og undre-prinsippet» for å gi barnet mulighet til selv å finne søvnen sin (15).
Det innebærer at foreldrene ikke gir umiddelbar respons når barnet er urolig eller gråter, men gir en forsinket respons der de avventer situasjonen (15). Hvor lang den forsinkede responsen er, og hvor foreldrene fysisk befinner seg i forhold til barnet, er ulikt i de forskjellige behandlingsmetodene.
Gradvis ekstinksjon, der foreldrene er til stede med barnet, er den mildeste metoden. Her er foreldrene sammen med barnet hele tiden, men forsinker responsen i møte med barnet. Forsinkelsen kan se ulik ut og vare i sekunder eller minutter med et fastsatt eller økende intervall (16–18).
Poenget er at de ikke skal respondere umiddelbart på gråt og uro, men respondere på en litt avventende, forutsigbar og ikke-stimulerende måte – som i seg selv fremmer søvn. Foreldrene kan sitte på en fast plass på barnets rom eller gradvis trekke seg ut for hver natt ved å flytte seg nærmere og nærmere døren (16–18).
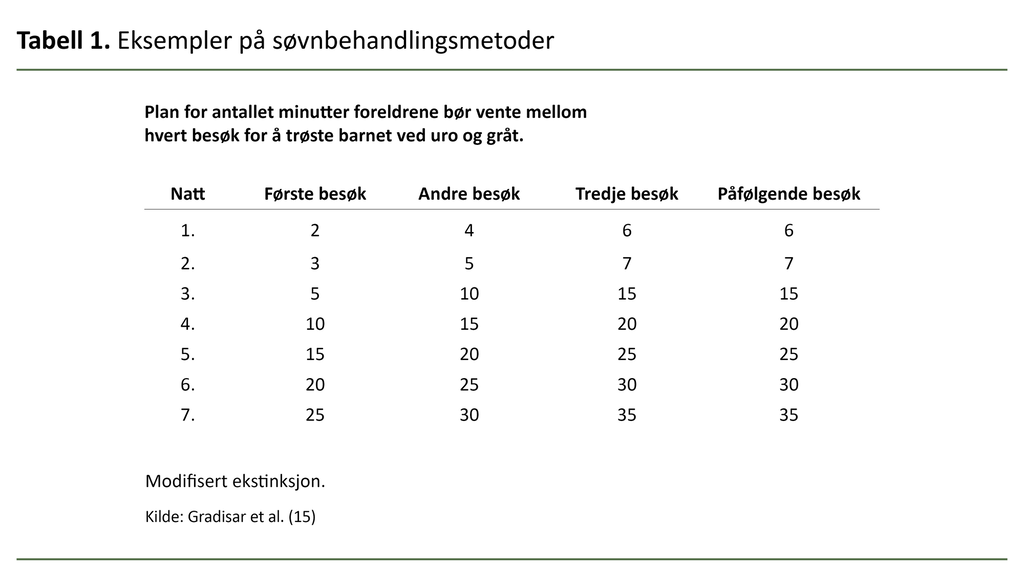
Gradvis ekstinksjon uten tilstedeværelse innebærer at omsorgspersonen tar korte pauser der vedkommende går ut av barnets rom. Pausene kan vare i sekunder eller minutter med et fastsatt intervall hele kvelden, eller responstiden kan økes gradvis mellom hvert besøk og for hver natt (se tabell 1). Når en av foreldrene går inn til barnet, er det sentralt å fremstå som rolig og forutsigbar og unngå stimulering (15, 17, 18).
Ved full ekstinksjon legger foreldrene barnet om kvelden og utsetter responsen sin så lenge barnet protesterer. Når barnet er stille, kan de gå inn for å påse at alt står bra til. Det kan være vanskelig å etterfølge denne metoden. Derfor velger de fleste omsorgspersoner en av de andre metodene. Full ekstinksjon anbefales bare hvis annen behandling er forsøkt uten resultat, og når den gis under tett og kyndig veiledning av en fagperson (17, 18).
Til tross for god dokumentasjon er ekstinksjonsmetodene kritisert (19, 20). Bekymringene handler om hvilken innvirkning de kan ha på barnet eller foreldre–barn-relasjonen. Med dagens kunnskap finnes det ikke grunnlag for slike bekymringer, verken på kort eller lang sikt (16). Vår største bekymring er at slike udokumenterte påstander spres og dermed hindrer familier i å oppsøke effektiv hjelp på et tidlig tidspunkt.
Det finnes også en planmessig behandlingsmetode for innsovningsvansker som ikke er ekstinksjonsbasert, nemlig utsatt leggetid. Metoden kan gjennomføres med eller uten responskost, der barnet tas ut av sengen og holdes våkent (10, 18). Den anbefales primært for eldre barn, men har vært benyttet ned til seks måneders alder. Utsatt leggetid kan benyttes hvis barnet har betydelige vansker med innsovningen, for å justere leggetidspunktet til det blir passende for barnets alder og søvnbehov (se figur 3).

En annen metode for å endre hyppige nattlige oppvåkninger er fastsatte oppvekkinger (10, 18). Foreldrene starter med å registrere hvor ofte og når barnet våkner i en til to uker (se figur 2). Deretter vekkes barnet 15 til 60 minutter før det pleier å våkne, og foreldrene gjør som de pleier når barnet våkner av seg selv. Etter noen dager vil de spontane oppvåkningene bli færre, og i takt med dette reduseres antallet fastsatte oppvekkinger.
Behandlingsmetodene skal ikke brukes om barnet er sykt, signaliserer smerte eller et fysiologisk behov for mat. Metodene gir normalt god effekt i løpet av noen dager. Noen barn håndterer nye søvnrutiner uten protester, mens andre kan vise sterke følelser.
Hvis barnet fortsatt er svært urolig etter sju til ti dager, er arbeidshypotesen at det kan være andre årsaker til søvnvanskene, og at det bør gjøres en grundigere kartlegging (trinn 2). Det forutsetter at foreldrene har fulgt behandlingsplanen.
Oppsummering
Søvntrappen er en planmessig tilnærming ved søvnvansker hos barn. Det er viktig at behandlingsmetodene ikke igangsettes før trinn 1–3 er gjennomgått systematisk eller brukes som «oppskrifter», men tilpasses den enkelte familien.
Vi mener at mange vil få tilstrekkelig hjelp til å håndtere problemet innen de kommer til trinn 4. Ved å følge trinnene i søvntrappen vil foreldrene bedre kunne løse søvnvanskene hvis de skulle dukke opp igjen. På sikt vil også fagpersoner kunne få frigjort tid fordi familier ikke vil komme igjen med de samme uløste problemene.
Referanser
1. Steinsbekk S, Berg-Nielsen TS, Wichstrøm L. Sleep disorders in preschoolers: prevalence and comorbidity with psychiatric symptoms. J Dev Behav Pediatr. 2013;34(9):633–41.
2. Kang EK, Kim SS. Behavioral insomnia in infants and young children. Clin Exp Pediatr. 2021;64(3):111–6.
3. Chaput JP, Gray CE, Poitras VJ, Carson V, Gruber R, Birken CS, et al. Systematic review of the relationships between sleep duration and health indicators in the early years (0–4 years). BMC Public Health. 2017;17(suppl. 5):855.
4. Mindell JA, Emslie G, Blumer J, Genel M, Glaze DG, Ivanenko A, et al. Pharmacological management of insomnia in children and adolescents: consensus statement. Pediatrics. 2006;117(6):1223–32.
5. Kempler L, Sharpe L, Miller CB, Bartlett DJ. Do psychosocial sleep interventions improve infant sleep or maternal mood in the postnatal period? A systematic review and meta-analysis of randomised controlled trials. Sleep Med Rev. 2016;29:15–22.
6. Mihelic M, Morawska A, Filus A. Effects of early parenting interventions on parents and infants: a meta-analytic review. J Child Fam Stud. 2018;26(6):1507–26.
7. Kierkegaard S. Synspunkter for min forfatter-virksomhed. København: C.A. Reitzels forlag; 1859.
8. Spruyt K, Gozal D. Pediatric sleep questionnaires as diagnostic or epidemiological tools: a review of currently available instruments. Sleep Med Rev. 2011;15(1):19–32.
9. Pediatric Sleep Council. Rest easy. Pediatric Sleep Council. Tilgjengelig fra: https://www.babysleep.com/ (nedlastet 08.03.2022).
10. Mindell JA, Owens JA. A clinical guide to pediatric sleep: diagnosis and management of sleep problems. 3. utg. Philadelphia: Wolters Kluwer; 2015.
11. Sadeh A, Juda-Hanael M, Livne-Karp E, Kahn M, Tikotzky L, Anders TF, et al. Low parental tolerance for infant crying: an underlying factor in infant sleep problems? J Sleep Res. 2016;25(5):501–7.
12. Morrell JMB, Cortina-Borja M. The developmental change in strategies parents employ to settle young children to sleep, and their relationship to infant sleeping problems, as assessed by a new questionnaire: the parental interactive bedtime behaviour scale. Inf Child Develop. 2002;11(1):17–41.
13. Morrell JMB. The role of maternal cognitions in infant sleep problems as assessed by a new instrument, the Maternal Cognitions about Infant Sleep Questionnaire. J Child Psychol Psychiatry. 1999;40(2):247–58.
14. Meltzer LJ, Crabtree VM. Pediatric sleep problems: a clinician’s guide to behavioral interventions. Washington D.C.: American Psychological Association; 2015.
15. Gradisar M, Jackson K, Spurrier NJ, Gibson J, Whitham J, Williams AS, et al. Behavioral interventions for infant sleep problems: a randomized controlled trial. Pediatrics. 2016;137(6):e20151486.
16. Mindell JA, Kuhn B, Lewin DS, Meltzer LJ, Sadeh, A. Behavioral treatment of bedtime problems and night wakings in infants and young children. Sleep. 2006;29(10):1263–76.
17. Morgenthaler TI, Kramer M, Alessi C, Friedman L, Boehlecke B, Brown T, et al. Practice parameters for the psychological and behavioral treatment of insomnia: an update. An American academy of sleep medicine report. Sleep. 2006;29(11):1415–19.
18. Meltzer LJ. Clinical management of behavioral insomnia of childhood: treatment of bedtime problems and night wakings in young children. Behav Sleep Med. 2010;8(3):172–89.
19. Byars KC, Simon SL. Behavioral treatment of pediatric sleep disturbance: ethical considerations for pediatric psychology practice. Clinical Practice in Pediatric Psychology. 2016;4(2):241–8.
20. Etherton, H, Blunden SL, Hauck YL. Discussion of extinction-based behavioral sleep interventions for young children and reasons why parents may find them difficult. J Clin Sleep Med. 2016;12(11):1535–43. DOI: 10.5664/jcsm.6284























1 Kommentarer
Marie
,Synes ammehjelpen skriver godt om opplevde søvnproblemer hos barn og misforståelse rundt effekt av ekstinksjon (https://ammehjelpen.no/sove/)
"Mange tror at målet med disse metodene er at barnet skal få mer sammenhengende søvn, men det er det ikke:
* «Ekstinksjon betyr utslukking og er basert på et generelt læringsprinsipp som innebærer at atferd (i dette tilfelle våkenhet) som ikke lenger gir ønsket respons (for eksempel foreldrekontakt) gradvis vil slukkes ut (gå ned i frekvens).» (Hentet fra Nasjonalt senter for søvnmedisin, 23)
«Det er normalt at små barn våkner om natten, men det blir et problem om de vekker foreldrene fordi de er avhengige av hjelp for å klare å sovne igjen.» (Hentet fra fordypningsmaterialet til en brosjyre om søvn, 24)
Målet med ekstinksjonsmetoder er altså ikke at barn skal slutte å våkne om nettene, men at de skal slutte å signalisere til foreldrene at de er våkne.
Nasjonalt senter for søvnmedisin beskriver ekstinksjon som en «effektiv behandlingsmetode mot søvnløshet hos barn» – men at det ikke skal brukes på babyer under seks måneder. At det kalles det en behandlingsmetode innebærer en forutsetning om at barnet har søvnproblemer – noe det er delte meninger om:
Har babyer egentlig søvnproblemer – eller er det definisjonen av søvnproblemer som er problemet? Er det som beskrives som søvnproblemer egentlig helt normal atferd hos babyer og småbarn? "
Ammehjelpen viser også til forskning som indikerer at spedbarn ikke nødvendigvis får mer eller bedre søvn etter bruk av søvntrening, men foreldre rapporterer om bedre opplevd søvn fordi spedbarnet har sluttet å signalisere til foreldrene at det er våkent. Likeledes er det forskning som viser at effekten av søvntrening er midlertidig.
Det er heller ikke enighet blant fagfolk hvorvidt søvntrening og fulle ekstinksjon faktisk er skadelig, f.eks skriver Bufdir: "Det er forskjellige skoleretninger og teorier blant helsearbeidere og eksperter når det gjelder søvn og babyer. Men de såkalte «skrikekurene» er det knapt noen som anbefaler lenger. Et lite barn skal ikke ligge og gråte alene til det gir opp og blir stille.»".