Ultralydjordmødrenes spisskompetanse kan mobiliseres i større grad
Å tilby ultralydundersøkelse i første trimester til alle gravide kvinner vil kreve økte ressurser i form av kvalifisert helsepersonell. Ultralydjordmødre har en sentral funksjon i svangerskapsomsorgen.
Vi inviterte landets ultralydjordmødre til en spørreundersøkelse om deres ansettelsesforhold høsten 2020. Resultatene viser at ultralydjordmødre arbeidet i alle landets fylker. Et flertall av dem arbeidet kun delvis med ultralyd, og de fleste ønsket mer tid til ultralyd i sine stillinger. Undersøkelsen tyder på at ultralydjordmødrenes kompetanse kan mobiliseres i større grad for å imøtekomme samfunnets økte behov for kvalifisert helsepersonell.
I mai 2020 vedtok Stortinget at alle gravide kvinner i Norge skal få tilbud om ultralydundersøkelse i første trimester gjennom den offentlige svangerskapsomsorgen (1), i tillegg til dagens tilbud om ultralydundersøkelse i svangerskapsuke 17–19 (2).
Sistnevnte har medført gode resultater både når det gjelder terminprediksjon (3–5), oppdagelse av avvik (6, 7) og tilfredshet blant gravide kvinner (8). Et tilbud av en slik god kvalitet tilskrives at ultralydjordmødrene som utfører de fleste av disse undersøkelsene, har fått den samme standardiserte og kvalitetssikrede utdanningen.
Ultralydjordmødrenes spisskompetanse er attraktiv
Gravide skal motta et likeverdig tilbud om ultralydundersøkelse i første trimester som innebærer lik tilgang til og lik kvalitet i undersøkelsen, uavhengig av deres geografiske tilhørighet (9).
Tilbudet vil medføre nær en dobling av antallet ultralydundersøkelser som skal tilbys i svangerskapsomsorgen, noe som igjen vil utløse et økt behov for kvalifisert helsepersonell. Jordmødrenes spisskompetanse innen obstetrisk ultralyd er å betrakte som både attraktiv og etterspurt i denne sammenheng.
Hvor mange ultralydjordmødre arbeider med ultralyd? Hvor i landet arbeider de, og kan deres spisskompetanse benyttes i større grad?
For å få svar på disse spørsmålene utførte vi ved ultralydutdanningen for jordmødre en spørreundersøkelse blant landets ultralydjordmødre høsten 2020. I artikkelen presenterer vi fem av våre resultater.
Hva er en ultralydjordmor?
En ultralydjordmor er en jordmor som har fullført Videreutdanning i ultralyddiagnostikk for jordmødre (10) ved Norges teknisk-naturvitenskapelige universitet (NTNU) i Trondheim. Siden år 1998 har om lag 250 jordmødre fullført utdanningen (11).
Den ettårige videreutdanningen tilsvarer 60 studiepoeng og er den eneste offisielle utdanningen innen obstetrisk ultralyd i Norge. Utdanningen stiller krav om teoretisk kunnskap så vel som praktisk utførelse.
Totalt cirka 700 undersøkelser inkludert praktisk opplæring utføres i løpet av studieåret. Etter endt videreutdanning har jordmødrene spisskompetanse til å utføre ultralydundersøkelser i svangerskapsomsorgen.
Jordmødres kompetanse innen svangerskap, fødsel og kommunikasjon er blitt spesielt fremhevet som positivt i møte med gravide kvinner ved ultralydundersøkelsen (12).
Ikke overraskende uttrykker ultralydjordmødre at helhetlig omsorg er en viktig del av undersøkelsen, der de opplever å kunne berolige gravide og besvare deres spørsmål (13).
Hensikten med studien
Hensikten med studien var å kartlegge ultralydjordmødres ansettelsesforhold og få en oversikt over eksisterende ressurser som er til rådighet for å utføre ultralydundersøkelser i svangerskapsomsorgen.
Metodebeskrivelse
Vi benyttet tverrsnittsstudie som design (14) for å kartlegge ultralydjordmødres ansettelsesforhold i Norge.
Inklusjonskriterier
Jordmødre som hadde fullført Videreutdanning i ultralyddiagnostikk for jordmødre ved NTNU.
Datainnsamling og analyse
Vi utformet et ikke-validert digitalt spørreskjema med standardiserte svaralternativer og åpne kommentarfelt. I august 2020 innhentet vi e-postadresser til jordmødre som hadde fullført ultralydstudiet ved NTNU. Vi innhentet kontaktopplysninger i overensstemmelse med NTNUs rutiner og regelverk.
Datamaterialet innhentet vi ved bruk av verktøyet Nettskjema (15). I september 2020 sendte vi ut 221 invitasjoner til aktuelle deltakere per e-post. Datainnsamlingen ble avsluttet i oktober 2020. Vi lastet ned datamaterialet fra Nettskjema i form av Microsoft Excel. Deretter kodet vi materialet og overførte resultatene til SPSS for videre analyser.
Utvalg
Vi mottok svar fra 141 ultralydjordmødre (64 prosent), hvorav 137 samtykket til å delta og bekreftet å ha lest informasjonen om studien. Vi ekskluderte seks informanter som arbeidet begrenset med ultralyd i sitt daglige virke, begrunnet i helse, alder og utdanningsstilling.
En av informantene arbeidet i to fylker. Vi har valgt å registrere vedkommende i ett av fylkene. Videre svarte 19 informanter at de ikke arbeidet med ultralyd. Én av informantene oppga kun sin alder og svarte ellers blankt.
Presentasjonen av våre resultater tar utgangspunkt i svarene vi mottok fra de gjenværende 111 informantene.
Etiske betraktninger
Godkjenning fra Norsk senter for forskningsdata (NSD) mottok vi i august 2020 (referansekode 173389). Aktuelle deltakere fikk tilsendt skriftlig informasjon om studien per e-post sammen med forespørsel om å delta og lenke til spørreundersøkelsen.
Vi innhentet informantenes samtykke om å delta og deres bekreftelse på å ha mottatt og forstått informasjon om studien som en del av spørreskjemaet. Resultatene som presenteres, er basert på frivillig, informert samtykke.
Resultater
Det er ultralydjordmødre i alle landets fylker
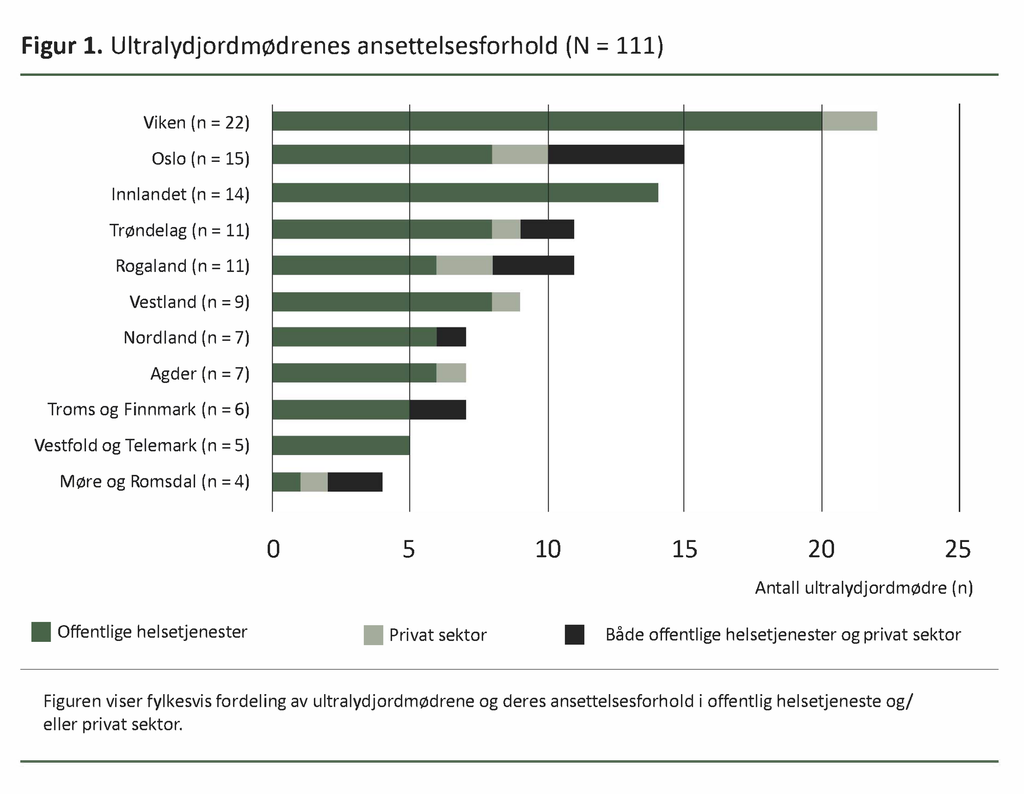
Spørreundersøkelsen viser at ultralydjordmødrene arbeidet i alle landets fylker. Antallet fødsler ved deres tilhørende arbeidssted varierte fra under 100 til over 5000 fødsler per år. Blant de 111 informantene arbeidet 87 (78 prosent) i offentlig helsetjeneste, 10 (9 prosent) i privat sektor og 14 (13 prosent) både i offentlig helsetjeneste og privat sektor. Figur 1 viser fylkesvis fordeling av informantene og deres ansettelsesforhold.
Helsedirektoratet (9) understreker at det kommende offentlige tilbudet om ultralyd i første trimester til alle gravide kvinner bør være enhetlig, ha høy kvalitet, være tilgjengelig uavhengig av deres bosted og innen rimelig reiseavstand.
I tillegg til at ultralydjordmødrene var fordelt over hele landet, viser figur 1 at de aller fleste (91 prosent) hadde arbeidstilknytning til den offentlige helsetjenesten.
Et tilbud om ultralydundersøkelse i første trimester vil kreve ressurser.
Sykehus og andre helseinstitusjoner som tilbyr ultralydundersøkelse til gravide i andre trimester (uke 17–19), skal nå også tilby ultralydundersøkelser i første trimester. At ultralydjordmødrenes kompetanse finnes i hele landet, er godt å vite i denne sammenheng. Det fremmer et likeverdig tilbud av god kvalitet.
Et tilbud om ultralydundersøkelse i første trimester vil kreve ressurser og medføre økt etterspørsel av kvalifisert helsepersonell. Det var utgangspunktet for vårt spørsmål om hvor stor andel av sin stilling ultralydjordmødrene arbeidet med ultralyd.
Et mindretall arbeidet utelukkende med ultralyd
Et mindretall av informantene oppga å arbeide helt og holdent med ultralyd i sin stilling. Figur 2 viser fylker og aktuelle ansettelsesforhold blant ultralydjordmødrene som arbeidet hele sin stilling med ultralyd.
Blant informantene oppga 18 (16 prosent) at de arbeidet utelukkende med ultralyd. Ni av dem arbeidet i offentlig helsetjeneste, seks i privat sektor og tre både i offentlig helsetjeneste og privat sektor.
I fem av landets fylker var det ingen som oppga å arbeide utelukkende med ultralyd i sine stillinger. Hvorfor bare et mindretall arbeidet udelt med ultralyd, har vi ikke et entydig svar på. Kan noe av forklaringen være turnusarbeid?
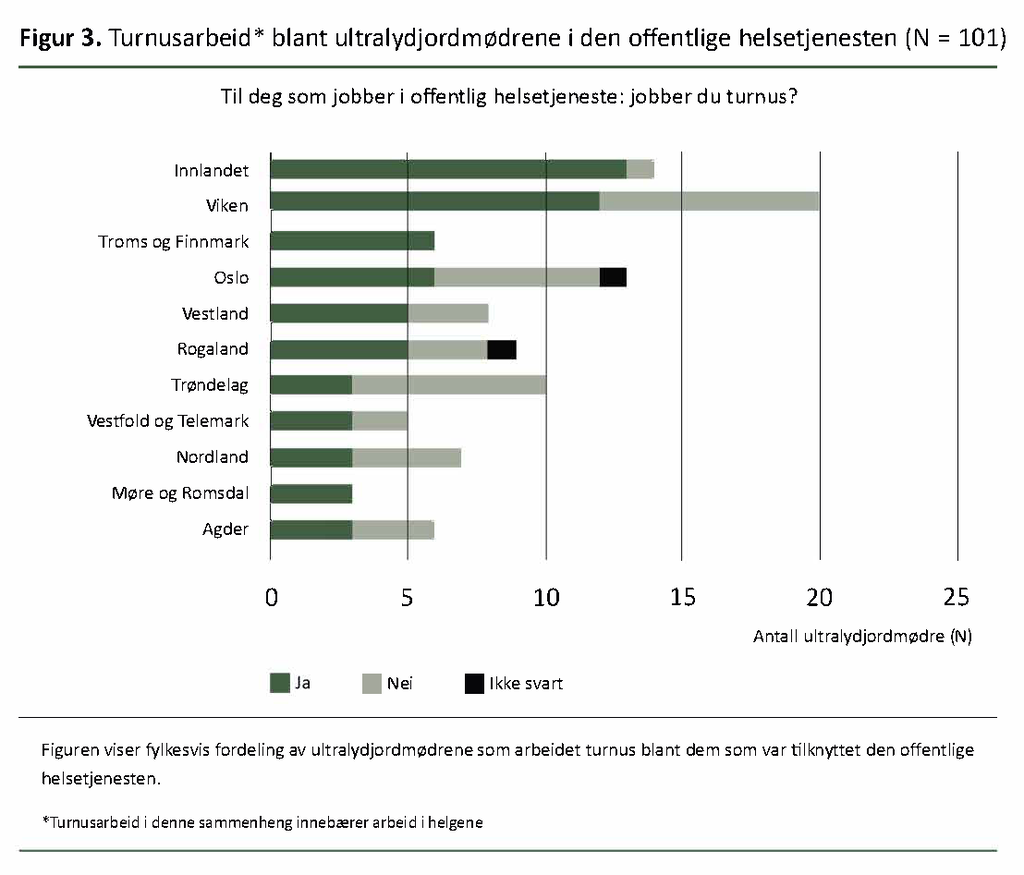
De fleste arbeidet turnus
Et flertall av ultralydjordmødrene som var tilknyttet den offentlige helsetjenesten, arbeidet turnus, se figur 3.
Totalt arbeidet 62 (61 prosent) av ultralydjordmødrene turnus, hvorav 56 arbeidet i offentlig helsetjeneste og seks var ansatt både i offentlig helsetjeneste og privat sektor. Hvor mange årsverk ville det tilsvare dersom ultralydjordmødrenes stillingsandel som ble benyttet til andre arbeidsoppgaver, kunne frigjøres til fordel for å utføre flere ultralydundersøkelser?
Sammenlagt utgjorde de gjenværende stillingsandelene som ikke ble benyttet til å utføre ultralydundersøkelser, et betydelig antall årsverk. Tabell 1 viser beregnet antall årsverk for hvert fylke. Fremstillingen er begrenset til informanter som var ansatt kun i den offentlige helsetjenesten.
Våre utregninger for antallet årsverk baserer seg på opplysninger om informantenes totale stillingsprosent og deres prosentvise andel med ultralyd. Gjenværende stillingsprosent som informantene brukte på andre arbeidsoppgaver, omregnet vi til årsverk for hver av dem, slik vi har beskrevet i punktene 1–3 nedenfor:
- Total stillingsprosent / 100 prosent * Stillingsprosent med ultralyd = X
- Total stillingsprosent – X = Stillingsprosent benyttet til andre arbeidsoppgaver
- Stillingsprosent benyttet til andre arbeidsoppgaver / 100 prosent = Antall årsverk
Som vi viser i tabell 1, tilsvarer ubenyttet ultralydkompetanse blant våre informanter om lag 32 årsverk. Tilbud om ultralyd i første trimester til alle gravide kvinner vil kreve cirka 50 000 ekstra ultralydundersøkelser (9).
Ultralydkompetansen finnes allerede
Resultater fra spørreundersøkelsen viser at en stor andel av den ekstra ultralydkompetansen som kreves før tilbudet kan realiseres, allerede eksisterer blant ultralydjordmødrene i den offentlige helsetjenesten.
Trolig er det flere ultralydjordmødre i arbeid som ikke har deltatt i undersøkelsen, og antallet årsverk forventes derfor å være høyere enn våre estimater. Vi kaller det «ubenyttet ultralydkompetanse», men kan kompetansen benyttes?
Trolig er det flere ultralydjordmødre i arbeid som ikke har deltatt i undersøkelsen.
Antallet ultralydundersøkelser avhenger av etterspørsel, og våre beregninger er ikke nødvendigvis realiserbare på landsbasis. I enkelte deler av landet vil ikke antallet være forenlig med at ultralydjordmødre arbeider utelukkende med ultralyd i sine stillinger.
Det kan også tenkes at noen av dem ønsker at ultralyd skal utgjøre en begrenset andel av stillingen for å kunne kombinere ultralydkompetansen med andre arbeidsoppgaver. Sistnevnte ledet oss til spørsmålet om hva ultralydjordmødrene ønsket selv.
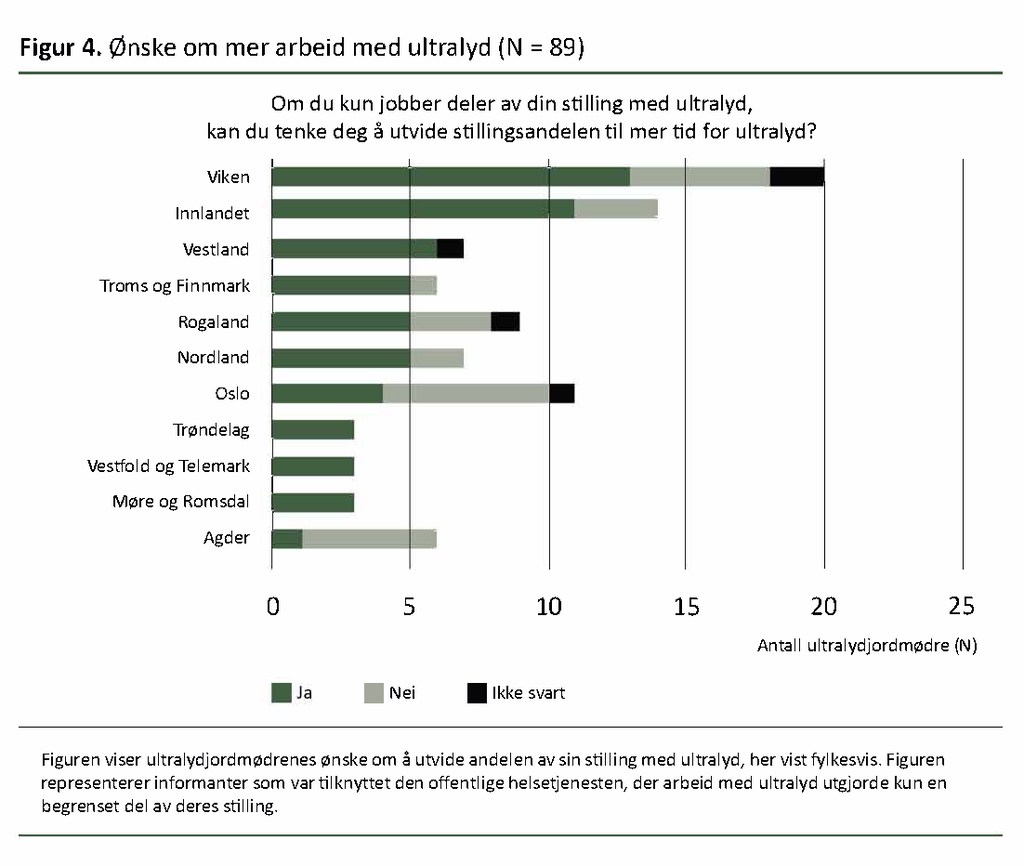
Blant ultralydjordmødrene som arbeidet med ultralyd kun som en del av sin stilling, ønsket flertallet å arbeide mer med denne oppgaven. Figur 4 viser svarene fordelt fylkesvis blant informanter som var tilknyttet den offentlige helsetjenesten.
Figur 4 viser at 66 prosent (59 av 89) ønsket å utvide ultralydandelen av sin stilling, mens for 28 prosent (25 av 89) var ikke det ønskelig. Tallene synliggjør at flere ultralydjordmødre ikke ønsket å arbeide mer med ultralyd.
Den ubenyttede ultralydkompetansen tilsvarende 32 årsverk er dermed ikke ensbetydende med at årsverkene er tilgjengelige, eller at kompetansen lar seg mobilisere.
Siden flertallet ønsket å arbeide mer med ultralyd, finnes det spisskompetanse i den offentlige helsetjenesten som kan mobiliseres i større grad for å imøtekomme samfunnets behov. Men regnestykket er trolig mer komplisert.
Kompetanse krever både tid og penger
Helsetjenesten bærer preg av bemanningsutfordringer innenfor jordmoryrket (16). Som Schjelderup (17) ser vi flere steder at jordmødrenes ultralydkompetanse ikke utnyttes til fordel for andre arbeidsoppgaver, for å dekke et bemanningsbehov ved landets føde- og barselavdelinger. Et flertall av våre informanter arbeidet turnus.
Vi stiller oss spørrende til om en slik praksis er hensiktsmessig bruk av ultralydjordmødres spisskompetanse, spesielt ettersom behovet for kvalifisert helsepersonell nå vil øke.
Å bygge kompetanse krever tid og koster penger, både for den enkelte jordmoren og for arbeidsgiverne. Det er beklagelig at kompetanse blant ultralydjordmødre som selv ønsker å arbeide mer med ultralyd, ikke mobiliseres i større grad.
Ultralydjordmødre ønsker mer innflytelse
I en tidligere studie (13) ga ultralydjordmødre uttrykk for at de ønsket innflytelse på sin egen arbeidshverdag. Å gi mulighet til å arbeide mer med ultralyd for dem som ønsker det, synes å være en god løsning.
På den andre siden vil en slik løsning i mange tilfeller medføre et økende rekrutteringsbehov for jordmødre ved landets føde- og barselavdelinger. Det er i denne sammenheng positivt at nyutdannede jordmødre har uttrykt et ønske om å utvide sine stillingsprosenter (18).
Kun 25 prosent av nyutdannede jordmødre fikk tilbud om 100 prosent fast stilling.
Derimot ser vi det som uheldig at kun 25 prosent av nyutdannede jordmødre fikk tilbud om 100 prosent fast stilling (18). Det kan virke som om jordmødre, både med og uten ultralydkompetanse, er ubenyttede ressurser.
Ett av formålene i spesialisthelsetjenesteloven (19) er at ressursene skal utnyttes best mulig. God kvalitet i helsetjenesten innebærer at ressurser utnyttes, og at tjenesten er samordnet, tilgjengelig og rettferdig fordelt (20). God bruk av ressurser når det gjelder ultralyd i første trimester til landets gravide kvinner, kan føre til en slik kvalitet.
Metodediskusjon
Antallet jordmødre med ultralydkompetanse i Norge utgjør en mindre gruppe. I planleggingen av studien var vi bevisst på at spørsmålene og svaralternativene sett i sammenheng kunne være avslørende for den enkelte deltakeren.
Vi valgte derfor å utarbeide svaralternativer i intervaller istedenfor konkrete tall. Av samme årsak valgte vi å skissere geografisk tilhørighet i form av tilhørende fylke fremfor konkrete navn på sykehus eller private klinikker.
Det var frivillig å besvare spørsmålene. Av den grunn sto enkelte spørsmål ubesvart, noe som medførte utfordringer i analysen av datamaterialet. Våre resultater er estimater fra et mindre utvalg, men representerer likevel en variasjon i geografi og størrelse på sykehusene. Resultatene er ikke nødvendigvis generaliserbare (21).
Konklusjon
Tilbudet om ultralydundersøkelse i første trimester til alle gravide kvinner fører til økt behov for kvalifisert helsepersonell. Vår spørreundersøkelse viser at de fleste ultralydjordmødrene arbeidet med ultralyd i en begrenset del av sin stilling. Flertallet ønsket å arbeide mer med ultralyd.
Ultralydjordmødrenes spisskompetanse kan mobiliseres i større grad. En slik mobilisering vil kunne imøtekomme både den enkelte ultralydjordmorens ønske og samfunnets økende behov for kvalifisert helsepersonell når alle gravide kvinner skal tilbys ultralydundersøkelse i første trimester.
Tusen takk til alle ultralydjordmødrene som deltok i studien. En stor takk til Torbjørn Moe Eggebø for gode innspill knyttet til tabell og figurer i denne artikkelen, og til Nancy Lea Eik-Nes for gjennomlesing og konstruktive tilbakemeldinger på teksten.
Referanser
1. Prop. 34 L (2019–2020). Endringer i bioteknologiloven mv. Vedtak 617. Oslo: Stortinget; 2020. Tilgjengelig fra: https://stortinget.no/no/Saker-og-publikasjoner/Vedtak/Vedtak/Sak/?p=77395 (nedlastet 14.04.2021).
2. Helsedirektoratet. Nasjonal faglig retningslinje for svangerskapsomsorgen. Oslo: Helsedirektoratet; 2018. IS-2735. Tilgjengelig fra: https://helsedirektoratet.no/retningslinjer/svangerskapsomsorgen (nedlastet 14.04.2021).
3. Økland I, Nakling J, Gjessing HK, Grøttum P, Eik‐Nes SH. Advantages of the population‐based approach to pregnancy dating: results from 23 020 ultrasound examinations. Ultrasound Obstet Gynecol. 2012;39(5):563–8. doi: 10.1002/uog.10081
4. Økland I, Gjessing HK, Grøttum P, Eggebø TM, Eik‐Nes SH. A new population‐based term prediction model vs. two traditional sample-based models: validation on 9046 ultrasound examinations. Ultrasound Obstet Gynecol. 2011;37(2):207–13. doi: 10.1002/uog.7728
5. Økland I, Gjessing HK, Grøttum P, Eik‐Nes SH. Biases of traditional term prediction models: results from different sample-based models evaluated on 41343 ultrasound examinations. Ultrasound Obstet Gynecol. 2010;36(6):728–34. doi: 10.1002/uog.7707
6. Tegnander E, Williams W, Johansen OJ, Blaas HGK, Eik‐Nes SH. Prenatal detection of heart defects in a non-selected population of 30149 fetuses-detection rates and outcome. Ultrasound Obstet Gynecol. 2006;27(3):252–65. doi: 10.1002/uog.2710
7. Offerdal K, Jebens N, Blaas HGK, Eik‐Nes SH. Prenatal ultrasound detection of talipes equinovarus in a non-selected population of 49314 deliveries in Norway. Ultrasound Obstet Gynecol. 2007;30(6):838–44. doi: 10.1002/uog.4343
8. Øyen L, Aune I. Viewing the unborn child – pregnant women's expectations, attitudes and experiences regarding fetal ultrasound examination. Sex Reprod Healthc. 2016;7:8–13. doi: 10.1016/j.srhc.2015.10.003
9. Helsedirektoratet. Forslag til organisering og innføring av tilbud om NIPT og ultralydundersøkelser i første trimester. Oslo: Helsedirektoratet; 2020. Tilgjengelig fra: https://www.helsedirektoratet.no/rapporter/forslag-til-organisering-og-innforing-av-tilbud-om-nipt-og-ultralydundersokelser-i-forste-trimester#referere (nedlastet 07.05.2021).
10. Norges teknisk-naturvitenskapelige universitet (NTNU). Ultralyddiagnostikk for jordmødre. Trondheim: NTNU; 2020. Tilgjengelig fra: https://www.ntnu.no/videre/ultralyddiagnostikk (nedlastet 07.05.2021).
11. Eggebø T. Nasjonal behandlingstjeneste for avansert invasiv fostermedisin. Årsrapport 2020. St. Olavs hospital; 2020. Tilgjengelig fra: https://forskningsprosjekter.ihelse.net/senter/rapport/NB-HMN-01/2020 (nedlastet 07.05.2021).
12. Kvande L. Bilete av svangerskap – bilete av foster: Ultralyd-diagnostikk i norsk svangerskapsomsorg 1970–1995 [doktoravhandling]. Trondheim: Norges teknisk-naturvitenskapelige universitet; 2008.
13. Reiso M, Langli B, Sommerseth E, Johannessen A. A qualitative study of the work experiences of midwives performing obstetric ultrasound in Norway. BMC Pregnancy Childbirth. 2020;20(1):641. doi: 10.1186/s12884-020-03333-9
14. Helsebiblioteket. Tverrsnittsstudie. Oslo: Helsebiblioteket; 2016. Tilgjengelig fra: https://www.helsebiblioteket.no/kunnskapsbasert-praksis/kritisk-vurdering/tverrsnittstudie (nedlastet 05.05.2021).
15. Universitetet i Oslo (UiO). Nettskjema. Oslo: UiO; 2021. Tilgjengelig fra: https://www.uio.no/tjenester/it/adm-app/nettskjema/ (nedlastet 03.05.2021).
16. Riksrevisjonen. Undersøkelse av bemanningsutfordringer i helseforetakene (2019–2020). Oslo: Riksrevisjonen; 2019. Tilgjengelig fra: https://www.riksrevisjonen.no/rapporter-mappe/no-2019-2020/undersokelse-av-bemanningsutfordringer-i-helseforetakene/ (nedlastet 07.05.2021).
17. Fonn M. – Jo, Bent Høie, det koster penger å utdanne og ansette nok jordmødre. Tidsskriftet Sykepleien; 2020. Tilgjengelig fra: https://sykepleien.no/2020/10/jo-bent-hoie-det-koster-penger-utdanne-og-ansette-nok-jordmodre (nedlastet 16.04.2021).
18. Helsedirektoratet. Endring i fødepopulasjon og konsekvenser for bemanning og finansieringssystem. Oslo: Helsedirektoratet; 2020. IS-2895. Tilgjengelig fra: https://www.helsedirektoratet.no/rapporter?typetema=01417fc3-3e90-4fcb-97dd-1a4f45ef2836 (nedlastet 27.05.2021).
19. Lov 2. juli 1999 nr. 61 om spesialisthelsetjenesten (spesialisthelsetjenesteloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-61 (nedlastet 07.05.2021).
20. Helsedirektoratet. Ledelse og kvalitetsforbedring i helse- og omsorgstjenesten. Oslo: Helsedirektoratet; 2018. Tilgjengelig fra: https://www.helsedirektoratet.no/veiledere/ledelse-og-kvalitetsforbedring-i-helse-og-omsorgstjenesten/om-veilederen (nedlastet 10.04.2021).
21. Polit DF, Beck CT. Nursing research: generating and assessing evidence for nursing practice. 10. utg. Philadelphia: Wolters Kluwer Health; 2017.






















0 Kommentarer