Årsaker til selvvalgt keisersnitt

Verdens helseorganisasjon (1) har utarbeidet ti prinsipper for perinatal omsorg. Demedikalisering av normale fødsler står sentralt, og alle de ti prinsippene støttes av Det internasjonale jordmorforbundet. Dette står i kontrast til en økning av keisersnitt i Norge, der tall fra Folkehelseinstituttet (3) viser en sterk økning i antall utførte keisersnitt i Norge fra 1970-tallet hvor frekvensen var på 2 prosent og frem til 2013 hvor frekvensen var på 17 prosent. Det er mange årsaker til dette, og en norsk studie har vist at tidligere keisersnitt og «mors ønske» var de fenomenene som økte mest (4).
I dagens fødselshjelp er keisersnitt et hjelpemiddel som brukes hvis det oppstår medisinsk indikasjon hos mor eller foster, både før og i aktiv fødsel, som krever intervensjon. Dette er med på å redde liv og helse hos både mor og barn. Likevel er ikke et keisersnitt alltid komplikasjonsfritt eller uten risiko, og forskning viser at en normal vaginal fødsel innebærer en mindre risiko for både mor og barn enn et keisersnitt (5–7). I en norsk studie på 2751 keisersnittpasienter ble det påvist en komplikasjonsfrekvens på 21,4 prosent, hvorav størstedelen var korttidskomplikasjoner under eller etter inngrepet (5). Det er i tillegg sett en sammenheng mellom tidligere keisersnitt, for tidlig fødsel og dødfødsel (7).
Fødselsangst og traumatisk fødsel
Fødselsomsorgen har fått en økt oppmerksomhet rundt fenomenet fødselsangst. I internasjonal sammenheng er Norge et av verdens tryggeste land å føde i, men paradoksalt nok har en betydelig andel av gravide angst for å føde (8). Det er beskrevet flere årsaker til fødselsangst, og blant de vanligste er frykten for smerte, angst for å dø, manglende tillit til helsepersonell, og manglende tillit til egen evne til å føde. I tillegg er en tidligere traumatisk fødselsopplevelse og redsel for å miste kontroll eller at det skal skje noe galt med barnet beskrevet som faktorer som kan generere en fødselsangst (9–11).
Keisersnitt etter mors eget ønske
Når en gravid kvinne ytrer ønske om keisersnitt av ulike årsaker, men uten medisinsk eller obstetrisk grunn, kalles dette «mors ønske». Dette begrepet er omdiskutert, og ved St. Olavs Hospital får kvinner som ønsker keisersnitt uten medisinsk indikasjon diagnosen «psykisk lidelse som kompliserer svangerskap/fødsel». Tall fra Folkehelseinstituttet (3) viser at St. Olavs Hospital hadde en forekomst av keisersnitt på totalt 17 prosent i 2013. Av disse var 38,5 prosent elektive keisersnitt. Tall på hvor mange av disse som er utført på mors eget ønske forekommer ikke.
I Norge er kvinners selvbestemmelse over egen kropp et sentralt og bærende prinsipp, og dette kommer til uttrykk gjennom lov om selvbestemt abort, tilgang til prevensjon og rett til gratis helsetjenester under svangerskap, fødsel og barseltid (12)- Når det gjelder retten til å velge keisersnitt, er verken praksis eller lovgivning i Norge basert på at kvinner har rett til å velge keisersnitt. Pasientrettighetsloven (13) § 3–1 regulerer vedtekten om medbestemmelsesrett, men som jordmor og gynekolog er det viktig å skille mellom medbestemmelsesrett og bestemmelsesrett, og finne en balansegang mellom det etiske, mellommenneskelige og rent medisinsk forsvarlige. Kvinner som ber om et keisersnitt uten medisinsk grunnlag trenger informasjon og veiledning fra jordmor og lege for å få hjelp til å ta en velbegrunnet avgjørelse. Ifølge Helsepersonelloven (14) § 4 er det gynekologen som er tillagt den endelige beslutningsmyndighet når det gjelder innvilgelse av keisersnitt uten medisinsk grunnlag.
Jordmødrene i psykososialt team ved St. Olavs Hospital tilbyr støttesamtaler med fokus på empatisk kommunikasjon til den gravide (15). De har sin forankring ut ifra et helsefremmende arbeid hvor det salutogene perspektivet står sentralt (16). Gjennom støttesamtalen handler det om å gi den enkelte kvinne som ønsker keisersnitt, kunnskap nok til å vurdere informasjonen som foreligger, og ta helsemessige, informerte valg.
Forskningsspørsmål
Hensikten med denne studien er å kartlegge keisersnitt etter mors eget ønske ved St. Olavs Hospital. Det overordnete formålet er å kartlegge hvor mange av kvinnene som blir henvist til psykososialt team som i utgangspunktet ønsker keisersnitt uten medisinsk årsak, samt å undersøke hvor mange som ombestemmer seg og føder normalt etter støttesamtaler med jordmor i psykososialt team. Tidligere studier (9, 10, 17–19) har sett på fødselsangst og keisersnitt, og noen viser at tidligere traumatiske fødselsopplevelser ofte resulterer i et ønske om keisersnitt. Derfor har denne artikkelen et ekstra fokus på de kvinnene som angir tidligere traumatisk fødsel som grunn, og hva årsakene bak dette er. Denne artikkelen er skrevet ut ifra en mastergradsoppgave med samme tema.
Etiske overveielser
Studien ble lagt frem for Regional etisk komité i Midt-Norge og videre godkjenning var ikke nødvendig. Studien er også klarert av informasjons- og sikkerhetsrådgiver ved St. Olavs Hospital.
Beskrivelse av studiepopulasjonen
Totalt 200 kvinner som ble henvist til samtale til psykososialt team anga et ønske om keisersnitt, og ble inkludert i studien (tabell 1). Kvinnene hadde en gjennomsnittsalder på 31,0 år. Den yngste var 17 år og den eldste var 45 år. Videre så man at 1. konsultasjon i psykososialt team i gjennomsnitt var i uke 27,1, men med en spredning fra uke 7 til uke 38.
40 kvinner (20 %) var para 0, og de øvrige 160 kvinnene (80 %) var flergangsfødende, det vil si para≥1 (tabell 1). 187 av kvinnene (93,5 %) var i et parforhold (gift/samboer), mens 13 (6,5 %) oppga å være enslige. I utdanningsnivået fordelte kvinnene seg mellom grunnskole/videregående (44,5 %), og høyskole/universitet (55,5 %) som høyeste fullførte utdanning. Antall samtaler var i gjennomsnitt 2,1, og varierte fra 1 til 8 samtaler.

Årsaker til ønske om keisersnitt
143 kvinner (71,5 %), oppga tidligere traumatisk fødselsopplevelse som hovedårsak til ønske om keisersnitt, 17 kvinner (8,5 %) seksuelt misbruk og 18 kvinner (9 %) psykisk lidelse. 13 kvinner (6,5 %) oppga barndomsbestemmelse som hovedårsak til ønske om keisersnitt. De øvrige fordelte seg mellom årsakene somatisk lidelse (2,5 %), vold (0,5 %), kosmetisk grunn (0,5 %) og annet (1 %) (Figur 2).
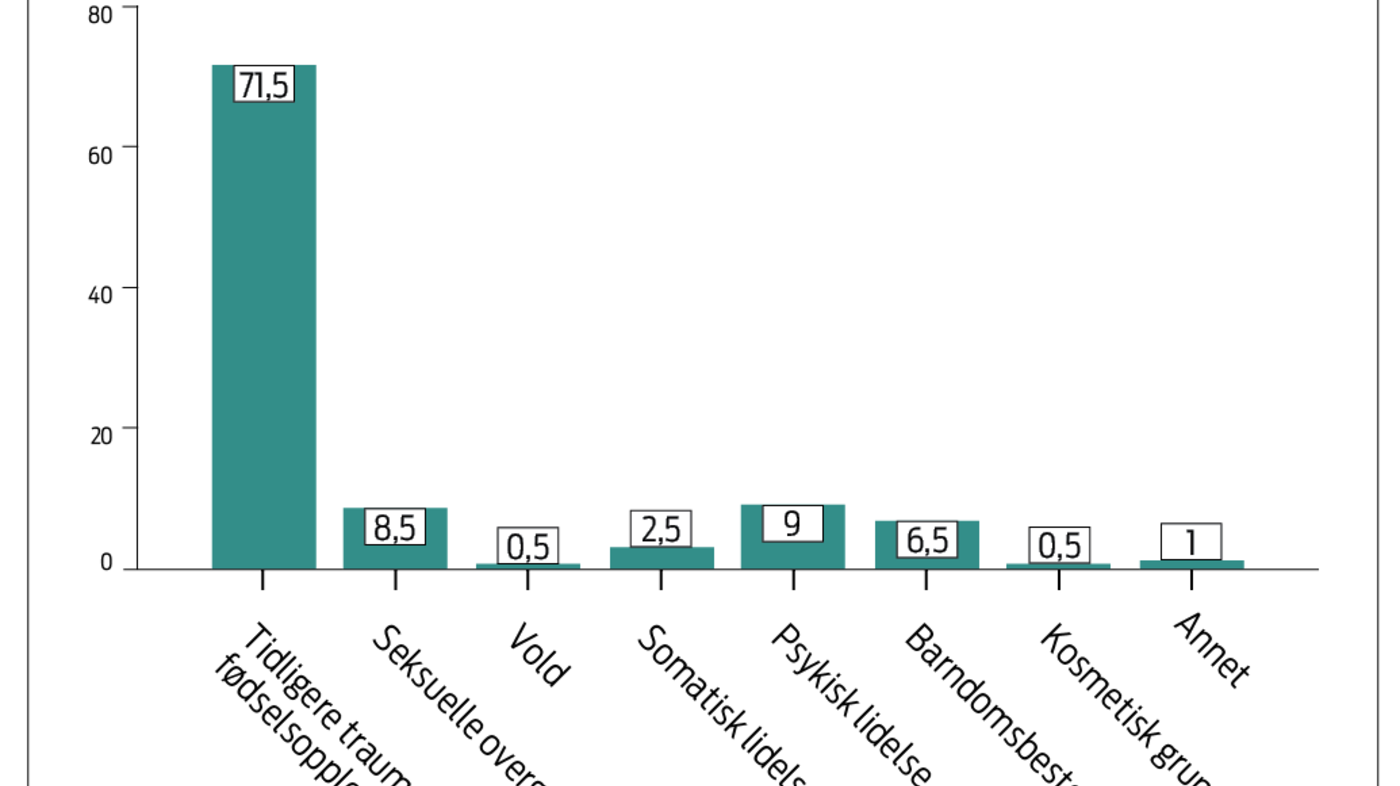
Årsaker til tidligere traumatisk fødselsopplevelse
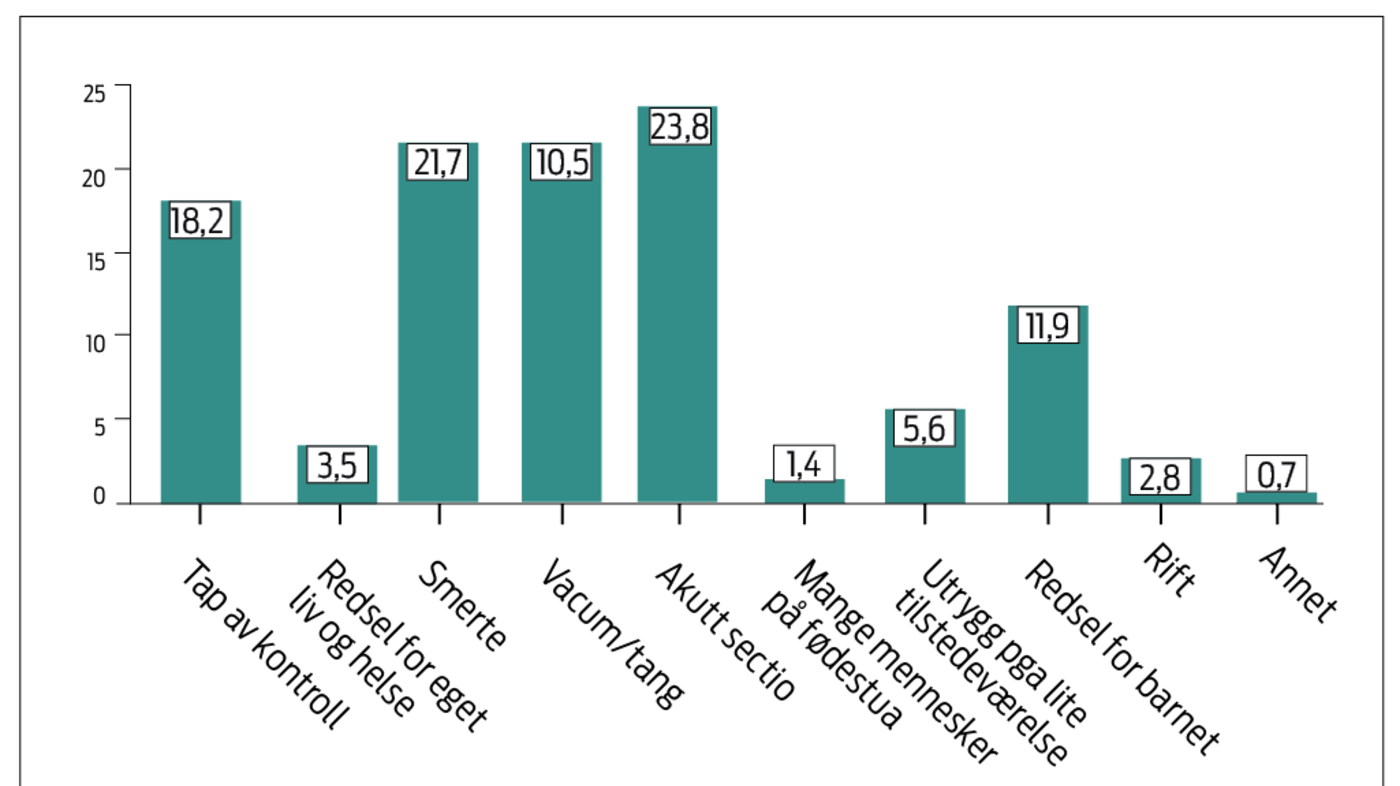
Som vist oppga 143 av kvinnene (71,5 %) tidligere traumatisk fødselsopplevelse som årsak til ønske om keisersnitt. Årsaker til at fødselen var traumatisk fordelte seg mellom tidligere akutt keisersnitt (24 %), smerte (22 %), tap av kontroll (18 %), redsel for barnet (12%), vakuum/tang (10,5 %), utrygg på grunn av lite tilstedeværelse av jordmor (6 %), redsel for eget liv og helse (3,5 %), mange mennesker på fødestua (1,4 %), rift (2,8 %) og annet (0,7 %) (Figur 3).
Initialt ønske om keisersnitt endret til ønske om vaginal fødsel
77 (38,5 %) av kvinnene endret sitt initiale ønske om keisersnitt til et ønske om å gjennomføre en vaginal fødsel etter samtale med jordmor i psykososialt team, mens 123 (61,5 %) hadde et fastlåst ønske om keisersnitt. Regresjonsanalysene klarte ikke å påvise signifikante prediktorer for det å endre ønske.
Diskusjon
Denne studien viser at det er flergangsfødende som representerer majoriteten av de kvinnene som ønsker keisersnitt. 62 % er para 1, og 18 % er para 2+. Ved St. Olavs Hospital ble det født 3689 barn i 2011, av disse var 45,9 % førstegangsfødende og 36,2 % andregangsfødende (3). Selv om det er flest førstegangsfødende som føder ved St. Olavs Hospital, er det flergangsfødende som hyppigst er i samtale med psykososialt team og ønsker keisersnitt. Dette er forenelig med en studie gjort av Karlström og medarbeidere, hvor det ble undersøkt en gruppe på 1506 kvinner og deres preferanse for keisersnitt (9). Flertallet av dem som ønsket keisersnitt var flergangsfødende som ønsket keisersnitt på grunn av fødselsangst. Videre fant de at dette var relatert til kvinnenes tidligere fødselsopplevelse. En annen studie viste derimot at angst for fødsel var sterkere hos førstegangsfødende (19). Den samme studien fant også at angsten var størst hos kvinner som hadde gjennomgått operative forløsninger tidligere. Disse studiene viser altså at paritet spiller en rolle for de ulike årsaker til fødselsangst ettersom førstegangsfødende hadde frykt for å miste kontrollen, frykt for smerten og det ukjente (19). Hos flergangsfødende økte frykten på grunn av tidligere fødselsopplevelse. Gjennom samtaler ble kvinnene mer bevisste på årsaken til sin frykt, og ble mer orientert mot å føde vaginalt. Det viste seg at flertallet var fornøyd med sitt valg om å gjennomføre vaginal fødsel når de i utgangspunktet ønsket et keisersnitt på bakgrunn av fødselsangst.
Akutt keisersnitt og instrumentell forløsning
I vår studie oppga 24 % at det å gjennomgå et akutt keisersnitt opplevdes som traumatisk, noe også studien av Nieminen viste (22). Et ønske om keisersnitt var begrunnet med en frykt for å føde, og særlig kvinner som tidligere hadde gjennomgått keisersnitt eller instrumentell forløsning, hadde høyere score på fødselsangst, sammenliknet med dem som hadde en normal vaginal forløsning.
I vår studie rapporterte 10 % at det å gjennomgå en instrumentell forløsning var traumatisk, dette samsvarer også med funnene i studien til Hildingsson et al. (23). Forfatterne konkluderte med at de fødslene med lange forløp disponerte både for instrumentelle forløsninger og igjen en økt risiko for en negativ fødselsopplevelse. Forskerne understreker hvor viktig det er å informere foreldrene hva som skjer underveis, og ikke minst informere i etterkant slik at paret får bearbeidet dette (23). Dette er viktig kunnskap for jordmor å ta med seg videre, ettersom en ubearbeidet traumatisk fødselsopplevelse kan resultere i post traumatisk stress syndrom, slik en annen studie viser, hvor det fremheves at kvinnenes subjektive opplevelse av fødselen må bli tatt på alvor, og gjennom bearbeiding kan dette bidra til å forebygge traumene (24).

Smerte og tap av kontroll
I vår studie oppga 22 % av kvinnene at smerte var en hovedårsak til at fødselen var traumatisk, og 18 % oppga tap av kontroll som en årsak til traumatisk fødsel. Vi vet i dag at smerte og tap av kontroll er viktige årsaker til negative fødselsopplevelse, som igjen kan ha innvirkning på hvordan kvinnen ser på en eventuell neste fødsel (25). Psykologiske faktorer kan påvirke smertefølelsen, og redsel kan forsterke selve smerteopplevelsen og er i seg selv en negativ opplevelse (25).
Gjennom støttesamtalen kan jordmor få kvinnen til å reflektere over sine følelser rundt fødsel. Laache (11) påpeker at den enkelte kvinnes historie må stå i fokus, men at hun også får en realistisk forklaring på hva som skjer under fødselen. Gjennom empatisk kommunikasjon kan en oppnå dette ved at kvinnen får fortelle sin historie, og satt sin angst for fødselen i sammenheng med sin tidligere traumatiske fødsel (11). Dette diskuterer også Brudal (26) som fremhever hvor viktig det er at kvinnens subjektive opplevelse av fødselen kommer frem. Det er ikke alltid samsvar mellom den medisinske journalen over fødselen og kvinnens indre journal. Det er for den fødende viktig å ha en følelse av kontroll og mestring under fødsel. Hvis den svikter, kan den fødende gå inn i en krise. Et frafall av følelsen av sammenheng og mestring kan resultere i en posttraumatisk stresslidelse (25, 26). Det er derfor viktig at jordmor vet om hvilke reaksjoner en kvinne kan få når hun gjennomgår en fødsel som oppleves som et traume. Jordmor kan tilrettelegge for samtale og bearbeiding under svangerskapet, men også i en postpartum-samtale hvor kvinnen får rom til å fortelle sin opplevelse av fødselen.
Resultatene fra vår studie viser at det er 77 kvinner (38,5 %) av studiepopulasjonen på 200 kvinner som ombestemmer seg, og endrer sitt opprinnelige ønske om keisersnitt til et ønske om en vaginal fødsel etter samtale med jordmor i psykososialt team. Tidligere traumatisk fødselsopplevelse representerer en klar hovedårsak til et ønske om keisersnitt og utgjør i alt 71,5 % av kvinnene i studiepopulasjonen. Vår studie viser også at det er disse kvinnene som ombestemmer seg oftest. 67 av 143 kvinner som har opplevd tidligere traumatiske fødsler ombestemmer seg, noe som utgjør nær 43 % av de kvinnene som oppga tidligere traumatisk fødselsopplevelse som sin årsak for et ønske om keisersnitt.
I en studie av Nerum (27) var studiepopulasjonen 86 kvinner. Studien gikk ut på å avdekke om mors ønske om keisersnitt kunne endres gjennom kriseorientert veiledning. Etter samtale med jordmor ombestemte 86 % av studiepopulasjonen seg. Av disse igjen fødte 69 prosent vaginalt, og 31 prosent fikk utført keisersnitt på obstetriske grunnlag (27). Til sammenlikning viser vår studie at 38,5 % ombestemte seg. Av disse fødte 83 % vaginalt, og 17 % ble forløst med keisersnitt. Studien til Nerum (27) viser at det hjelper med kriseorientert veiledning, noe som illustreres av et resultat på at 86 % av kvinnene endret ønske og gikk for vaginal fødsel, mot 38,5 % i vår studie. Det er en diskrepans i hvordan samtalene med kvinner som ytrer et ønske om keisersnitt blir utført ved norske sykehus, og kanskje hadde det vært fruktbart med et samarbeid og utveksling av erfaring i hvordan en kan legge opp behandlingen til kvinner med fødselsangst.
Lukasse et al (28) sammenliknet opplevelsen og følelsen gjennom svangerskap og fødsel hos kvinner som ønsket keisersnitt under svangerskapet og ble forløst med elektiv keisersnitt, og sammenliknet dette med kvinner som ønsket å føde vaginalt. Studien viste at selv om kvinnene fikk innvilget ønske om keisersnitt garanterte ikke dette for en positiv fødselsopplevelse. Kvinner som ble forløst med keisersnitt etter eget ønske, opplevde større grad av fødselsangst enn kvinner som fødte vaginalt (28). Studien til Karlstrom et al (9) konkluderte også med at det å etterkomme et ønske om keisersnitt ikke garanterer for en positiv fødselsopplevelse.

Hvordan gikk det med fødselen?
77 av kvinnene (38,5 %) endret sitt opprinnelige ønske om keisersnitt, og bestemte seg for å føde vaginalt. Av disse fødte 64 (83 %) vaginalt, og 13 (17 %) endte likevel opp keisersnitt på grunn av truende asfyksi (23 %) langsom fremgang (46 %) eller annet (31 %). Tall fra medisinsk fødselsregister viser at 8,2 % ble forløst med akutt keisersnitt etter fødselens start av fødepopulasjonen på St. Olavs Hospital (3). Det er en betydelig større andel av kvinnene som ender opp med akutt keisersnitt i vår studie sammenliknet med normalpopulasjonen ved St. Olavs Hospital. En grunn til at det er høyere tall av akutte keisersnitt er at det blir gjort avtale med kvinnene om at de skal forsøke med vaginal fødsel, men at keisersnitt er en utvei hvis fødselen oppleves for traumatisk. Flere av disse gravide har hatt keisersnitt tidligere, og det vil alltid være en høyere andel av akutte keisersnitt i en populasjon av tidligere keisersnitt. En svensk studie av Sydsjø and Sydsjø (29) så på obstetrisk utfall hos 353 kvinner med fødselsangst som gikk til samtale under svangerskapet. De sammenliknet dette med 579 kvinner uten fødselsangst. Det viste seg der at fødselsangst disponerte for haste- og katastrofekeisersnitt selv etter samtale, med hypotesen om at angst kan hemme fødselens naturlige fremgang.
Implikasjoner for utøvelsen av jordmorfaget
Vi vet at svangerskap, fødsel og barseltid er en stor og skjellsettende periode i en kvinnes, hennes partner og families liv (26). Ringvirkningene av et svangerskap og fødsel kan være store, og overgangen til å bli foreldre er overveldende. Hvis en kvinne bærer med seg opplevelser og hendelser i livet som gjør at hun gruer seg til fødselen og ikke har tro på sin egen fødekraft, kan dette ha innvirkning på hennes tilknytning til barnet, og hennes reaksjoner på å bli mor (11, 26). Forskning viser at negative fødselsopplevelser må sidestilles med andre traumer i livet, og enkelte kvinner opplever post traumatisk stressyndrom som følge av en traumatisk fødsel (30). En løsning hadde kanskje vært å utarbeide en praksis på å gi alle gravide muligheten til å komme på ettersamtale etter fødselen, enten til jordmor i kommunen, eller at hun får tilbud om en telefonsamtale med jordmor eller lege som ledet fødselen.
Denne studien er kvantitativ og datamaterialet var basert på journalnotat, dette regnes som sekundærkilder (20). Journalnotatene var ikke skrevet med tanke på forskning. Dette medfører at det er to ledd i fortolkningen av data. Det ble derfor gjort en test på studiens interreliabilitet ved at student og veileder gikk gjennom et visst antall av de samme journaler, for å forsikre at tolkningen var lik (20).
Siden studien er kvantitativ vil det være et fokus på tall og årsakssammenhenger. I en kvalitativ studie kunne en ha intervjuet kvinnene og fått frem meningssammenhenger, samt fått en forståelse for opplevelsen hos den enkelte kvinne (21). Dette medfører en begrensning i denne studien, ettersom tolkning av data må skje i flere ledd. Det er ingen garanti for at all informasjon om kvinnen har kommet frem, eller at all informasjon har blitt nedskrevet. Journalgjennomgang var imidlertid den eneste måten å få gjennomført denne studien i denne omgang. Utarbeidelsen av variablene er gjort i samarbeid med jordmødre og leger i psykososialt team, samt på bakgrunn av tidligere forskning. Valget av en kvantitativ metode kan forklare sammenhenger og årsaksforhold, men forteller ikke hele sannheten og viser ikke kompleksiteten bak et ønske om keisersnitt.
Konklusjon
Flere studier er unisone på at en tidligere traumatisk fødsel kan være et predikativ for et ønske om keisersnitt (24, 31, 32). Vår studie bekrefter også at det er kvinner som har født før som ønsker keisersnitt mest, men som også hører til den gruppen som ombestemmer seg etter støttesamtale med jordmor. Denne forskningen kan initiere til videre forskning av både kvalitativ og kvantitativt design. Det hadde vært interessant å se på hva det var som gjorde at fødselen opplevdes som traumatisk, hva som gjorde at de ombestemte seg og hvordan de opplevde fødselen når de hadde et initialt ønske om keisersnitt.
Videre forskning er viktig for å utforske årsaker og sammenhenger mellom ønske om keisersnitt uten medisinsk indikasjon. Det er nødvendig med et større utvalg for å få et bredere generaliseringsgrunnlag.
Saken har stått på trykk i Jordmora 2/2017. Her finner du en oversikt over alle faggruppebladene.
Referanse
1. WHO. Workshop on Perinatal Care Proceedings. In: Venice16.-18. April, editor. København1998.
2. ICM. Core Documents, ICM International Code of Ethics for Midwifes. 2008 [cited 2013 10.11.13]. Available from: http://www.internationalmidwives.org/assets/uploads/documents/CoreDocuments/CD2008_001 ENG Code of Ethics for Midwives.pdf.
3. Folkehelseinstituttet. Årstabeller for Medisinsk fødselsregister 2011 [cited 2013 10.11.2013]. Available from: http://www.fhi.no/dokumenter/2a92108f4f.pdf.
4. Kolas T, Hofoss D, Daltveit AK, Nilsen ST, Henriksen T, Hager R, et al. Indications for cesarean deliveries in Norway. American journal of obstetrics and gynecology. 2003;188(4): 864-70.
5. Hager RM, Daltveit AK, Hofoss D, Nilsen ST, Kolaas T, Oian P, et al. Complications of cesarean deliveries: rates and risk factors. American journal of obstetrics and gynecology. 2004;190(2): 428-34.
6. Villar J, Valladares E, Wojdyla D, Zavaleta N, Carroli G, Velazco A, et al. Caesarean delivery rates and pregnancy outcomes: the 2005 WHO global survey on maternal and perinatal health in Latin America. Lancet. 2006;367 (9525): 1819-29.
7. Reuwer P, Bruinse H, Franx A. Proactive support of labor: Cambridge University Press; 2009.
8. Dahlø R, Laache I. Gravide, fødende og barselkvinner med overgrepserfaringer. En veileder for helsepersonell. Kristiansand: Høyskoleforlaget AS; 2010.
9. Karlstrom A, Nystedt A, Johansson M, Hildingsson I. Behind the myth–few women prefer caesarean section in the absence of medical or obstetrical factors. Midwifery. 2011;27(5): 620-7.
10. Karlstrom A, Radestad I, Eriksson C, Rubertsson C, Nystedt A, Hildingsson I. Cesarean section without medical reason, 1997 to 2006: a Swedish register study. Birth (Berkeley, Calif). 2010;37(1): 11-20.
11. Laache I. Tilstander hos kvinnen som kan påvirke svangerskap, fødsel og barseltid (Conditions that can affect pregnancy and childbirth). In: Brunstad A, Tegnander E, editors. Jordmorboka: ansvar, funksjon og arbeidsområde (Textbook for Midwifes Responsibility, function and method). Oslo: Akribe; 2010. p. 352–72.
12. NOU. Kvinners helse i Norge Oslo: Statens forvaltningstjeneste; 1999:13.
13. Lov om pasient- og brukerrettigheter, (1999).
14. Lov om helsepersonell, (1999).
15. Brudal L. Positiv psykologi. Bergen: Fagbokforlaget; 2006.
16. Antonovsky A. Hälsans mysterium. Stockholm: Natur och Kultur; 2005. 271 s. : tab. p.
17. Wiklund I, Edman G, Andolf E. Cesarean section on maternal request: reasons for the request, self-estimated health, expectations, experience of birth and signs of depression among first-time mothers. Acta obstetricia et gynecologica Scandinavica. 2007;86(4): 451-6.
18. Waldenstrom U, Hildingsson I, Ryding EL. Antenatal fear of childbirth and its association with subsequent caesarean section and experience of childbirth. BJOG: an international journal of obstetrics and gynaecology. 2006;113(6): 638-46.
19. Rouhe H, Salmela-Aro K, Halmesmäki E, Saisto T. Fear of childbirth according to parity, gestational age, and obstetric history. BJOG: an international journal of obstetrics and gynaecology. 2009:67-73.
20. Johannessen A, Tufte PA, Kristoffersen L. Introduksjon til samfunnsvitenskapelig metode. Oslo: Abstrakt; 2010. 436 s. : ill. p.
21. Jacobsen DI. Forståelse, beskrivelse og forklaring: innføring i metode for helse- og sosialfagene. 2 ed. Kristiansand: Høyskoleforlaget; 2010. 294 s.: ill. p.
22. Nieminen K, Stephansson O, Ryding EL. Women's fear of childbirth and preference for cesarean section–a cross-sectional study at various stages of pregnancy in Sweden. Acta obstetricia et gynecologica Scandinavica. 2009;88(7): 807-13.
23. Hildingsson I, Karlstrom A, Nystedt A. Parents' experiences of an instrumental vaginal birth findings from a regional survey in Sweden. Sexual& reproductive healthcare: official journal of the Swedish Association of Midwives. 2013;4(1): 3-8.
24. Garthus-Niegel S, von Soest T, Vollrath ME, Eberhard-Gran M. The impact of subjective birth experiences on post-traumatic stress symptoms: a longitudinal study. Archives of women's mental health. 2013;16(1): 1-10.
25. Ulvlund I. Fødselssmerte og smertelindring. In: Brunstad A, Tegnander E, editors. Jordmorboka Ansvar, funksjon og arbeidsmåte. Oslo: Akribe; 2010. p. 276–87.
26. Brudal L. Psykiske reaksjoner ved svangerskap, fødsel og barseltid. 2, editor. Bergen: Fagbokforlaget; 2000.
27. Nerum H, Halvorsen L, Sørlie T. Maternal request for cesarean section due to fear of birth: can it be changed through crisis-oriented counseling? Birth (Berkeley, Calif). 2006;33:221 – 8.
28. Lukasse M, Vangen S, Oian P, Kumle M, Ryding EL, Schei B. Childhood abuse and fear of childbirth–a population-based study. Birth (Berkeley, Calif). 2010;37(4): 267-74.
29. Sydsjø G, Sydsjø A. Obstetric outcome for women who received individualized treatment for fear of childbirth during pregnancy. Acta Obstet Gynecol Scand. 2012;1 (Jan): 44-9.
30. Ayers S, Pickering AD. Do women get posttraumatic stress disorder as a result of childbirth? A prospective study of incidence. Birth (Berkeley, Calif). 2001;28(2): 111-8.
31. Ryding EL, Wijma B, Wijma K. Posttraumatic stress reactions after emergency cesarean section. Acta obstetricia et gynecologica Scandinavica. 1997;76(9): 856-61.
32. Ryding EL, Wijma K, Wijma B. Experiences of emergency cesarean section: A phenomenological study of 53 women. Birth (Berkeley, Calif). 1998;25(4): 246-51.























0 Kommentarer