Sykepleieres erfaringer i arbeid med selvmordsnære pasienter
Sammendrag
Bakgrunn: Hvert år tar cirka 650 personer sitt eget liv i Norge. Sykepleiere er sentrale i omsorgen som blir gitt ved innleggelse etter et selvmordsforsøk. Sykepleierne må kunne regulere sine egne følelser og følelsesmessige uttrykk samt balansere sin egen involvering og avstand for å sikre en god omsorg for selvmordstruede pasienter. Sykepleiernes følelsesmessige reaksjoner kan gi utbrenthet samt ønske om å avslutte arbeidet med suicidale pasienter.
Hensikt: Å undersøke hvordan sykepleiere som arbeider med selvmordsnære pasienter, blir berørt. Vi ønsket også å undersøke hvilke reaksjoner sykepleierne fikk i arbeid med pasienter som har suicidalrisiko, hvordan de opplevde å bli ivaretatt, samt hva de lærte.
Metode: Kvalitativ studie der dataene er hentet fra individuelle, semistrukturerte intervjuer. Informantene er fem sykepleiere, der tre var spesialsykepleiere og to var underveis i sin videreutdanning.
Resultat: Et av hovedfunnene var at sykepleierne stolte på sine egne følelser i form av «magefølelse» i møte med pasientene de hadde ansvaret for. Sykepleierne hadde sterke inntrykk i arbeidshverdagen der pasientene blant annet opplevde håpløshet, eksistensiell smerte, manglende privatliv og autonomi samt at noen faktisk avsluttet livet sitt. Likevel valgte sykepleierne ofte ikke å delta i veiledningstilbud.
Konklusjon: Informantene i denne studien brukte seg selv og sin egen kropp som et redskap når de vurderer selvmordsrisiko. Videre opparbeidet de et klinisk blikk og skapte arenaer der pasientene kunne dele sårbare og tyngende følelser og tanker. Samtidig erfarte de et moralsk stress, der uformell kollegastøtte var avgjørende. De savnet muligheter for debrifing, veiledning og økt kunnskap. Dette funnet synliggjør arbeidsgiverens plikt til å legge til rette for at de ansatte kan ivaretas, slik at utbrenthet og høy turnover kan forebygges.
Referer til artikkelen
Haugen N, Nortvedt L. Sykepleieres erfaringer i arbeid med selvmordsnære pasienter. Sykepleien Forskning. 2023;18(91895):e-91895. DOI: 10.4220/Sykepleienf.2023.91895
Introduksjon
Hvert år tar cirka 650 personer sitt eget liv i Norge (1). Å oppleve at en pasient tar sitt eget liv eller forsøker å ta livet sitt under en innleggelse ved en psykiatrisk avdeling, vil prege de fleste sykepleiere i møte med denne pasientgruppen (2).
Det er krevende å ha ansvaret for en pasient som har behov for ekstra oppfølging og i noen tilfeller «fotfølging» eller kontinuerlig observasjon (3). Sykepleiere er sentrale i omsorgen som blir gitt ved en innleggelse, og kan observere eventuelle forandringer i pasientens sykdomsforløp fortløpende i behandlingen (4).
Sykepleiere må imidlertid kunne regulere sine egne følelser og følelsesmessige uttrykk samt balansere sin egen involvering og avstand for å sikre god omsorg for pasientene (5). Samhandlingen med pasientene krever at sykepleierne er i stand til og har nødvendig kunnskap om selvmord og dets dynamikk (6). De må være i stand til å kartlegge og observere den aktuelle pasienten samt ha mellommenneskelige ferdigheter i å håndtere suicidale pasienter (7).
Forskning viser at sykepleiere som arbeider med denne pasientgruppen, har følelser som sinne, frustrasjon, skam, skyld, frykt, angst, panikk, hjelpeløshet, depresjon, selvanklager (8), sorg og tomhet (9), fordømmelse, utilstrekkelighet og frykt for represalier (10).
De følelsesmessige reaksjonene kan medføre utbrenthet (11) samt et ønske om å avslutte arbeidet med suicidale pasienter (12). For noen sykepleiere kan dessuten det å jobbe med pasienter som har suicidal adferd og gjør selvmordsforsøk, bidra til å true deres egen yrkesidentitet (13).
Selvmord og selvmordsforsøk påvirker de ansattes praksis og atferd, og tapet av en pasient påvirker en sykepleier både profesjonelt og personlig i lang tid (14).
Sykepleiere som opplever at deres egen pasient begår selvmordsforsøk eller selvmord, vil i noen tilfeller ha behov for terapi og støtte på lik linje med pårørende (11).
Studier viser at veiledning og debrifing i etterkant av et selvmord eller selvmordsforsøk er sentralt for å hindre følgeskader som kan gi sykefravær (11). Etter tapet av en pasient er den uformelle støtten man får av sine kolleger, essensiell (15). Arbeidsmiljøet bør være et sted der den enkelte kan sette ord på sine egne følelser og refleksjoner uten at noen dømmer (16).
Videre bør sykepleierutdanninger tilby undervisning i å vurdere selvmordsrisiko samt prosedyrer for å håndtere et eventuelt selvmord. Dessuten kan en forsonende indre dialog om lidelse, som innebærer å gå tilbake og forene våre tidligere tanker, følelser og minner med nåtiden, være sentrale mestringsmekanismer hos sykepleiere som erfarer selvmord (12, 13).
Ellers er det helseinstitusjonens plikt å legge til rette for at de ansatte får bearbeide et emosjonelt ubehag for å sikre at de håndterer utfordringene rundt selvmordet, slik at de kan fortsette å gi god omsorg (17).
Studier har vist hvordan sykepleiere påvirkes, og hvilke tiltak som kan hjelpe dem etter et selvmord. Likevel har vi lite informasjon om hvordan de benytter seg av og tilegner seg kunnskap, hvorvidt sykepleiere deltar i de tilbudene som finnes, og hva de selv mener eventuelt mangler.
Studier om sykepleieres erfaringer knyttet til å bli ivaretatt i arbeidet med suicidale pasienter og hvordan erfaringene blir tatt med i det videre arbeidet, er dessuten mangelfulle. Med nedprioritering av psykisk helsevern som et bakteppe er sykepleieres erfaringer og perspektiv sentralt (18).
Hensikten med studien
Hensikten med studien var å undersøke hvordan sykepleiere som arbeider med selvmordsnære pasienter, blir berørt. Vi ønsket også å undersøke hvilke reaksjoner sykepleierne fikk i arbeid med pasienter som har suicidalrisiko, hvordan de opplevde å bli ivaretatt, samt hva de lærte.
Metode
Design
Vi benyttet et kvalitativt, utforskende design og utførte individuelle forskningsintervjuer med sykepleiere som jobber innenfor psykisk helse.
Utvalg
Intervjuene ble gjennomført i tidsrommet september til november 2020. Vi intervjuet totalt sju sykepleiere, men to informanter valgte å trekke seg etter at intervjuene var gjennomført. En mannlig og fire kvinnelige sykepleiere deltok i studien. Av disse fem var to under utdanning for å bli spesialsykepleiere innen psykisk helsearbeid, mens tre var spesialsykepleiere. De var i alderen 24 til 62 år, med en gjennomsnittsalder på 44 år.
Alle informantene som ble intervjuet, jobbet ved det samme sykehuset, men på forskjellige avdelinger. Informantene oppga at de hadde arbeidet med selvmordsnære pasienter i alt fra et par år til flere tiår. Vi erfarte datametning relatert til hensikten med studien.
Selv om to av informantene valgte å trekke seg i etterkant av intervjuene, var datagrunnlaget fra de fem andre intervjuene rikt nok til å gå videre i prosjektet.
Rekruttering
Vi kontaktet klinikksjefene ved tre sykehus i Sørøst-Norge for å be om tilgang til fagfeltet, og vi fikk positivt svar fra ett sykehus. Alle avdelingslederne ved det aktuelle sykehuset mottok forespørsel med utfyllende informasjon om studien, tips til rekruttering, plakat til å henge i avdelingen og en frist for å komme tilbake med aktuelle kandidater.
Avdelingslederne spurte om det var noen som ønsket å delta i studien, på blant annet personalmøter og morgenmøter. De som meldte sin interesse, ble satt i kontakt med førsteforfatteren for mer utfyllende informasjon. Deretter kontaktet vi dem for å avtale tidspunkt med hver enkelt informant.
Gjennomføring og datasamling
Alle informantene ønsket å bli intervjuet på det aktuelle sykehuset. Vi benyttet ulike samtalerom atskilt fra avdelingen for å ivareta informantenes konfidensialitet. Førsteforfatteren gjennomførte alle intervjuene ved hjelp av en semistrukturert intervjuguide, som ble utformet på bakgrunn av tidligere forskning på temaet (4–18).
Intervjuene ble innledet med spørsmål om hvorvidt informanten kunne fortelle om hendelser hvor hun eller han hadde hatt pasienter med selvmordsrisiko over tid, eller om pasienter som hadde tatt sitt eget liv. Videre stilte vi følgende hovedspørsmål:
- Det å ha en pasient med selvmordsrisiko eller miste en pasient – hva har det gjort med deg som sykepleier og person?
- Hvilken form for oppfølging fikk du?
- Hvilke reaksjoner skapte eller skaper pasientgruppen hos deg?
- Hvilke erfaringer tar du med deg videre?
Intervjuene hadde en varighet på 46–121 minutter, med et gjennomsnitt på 45 minutter. De ble tatt opp digitalt.
Analyse
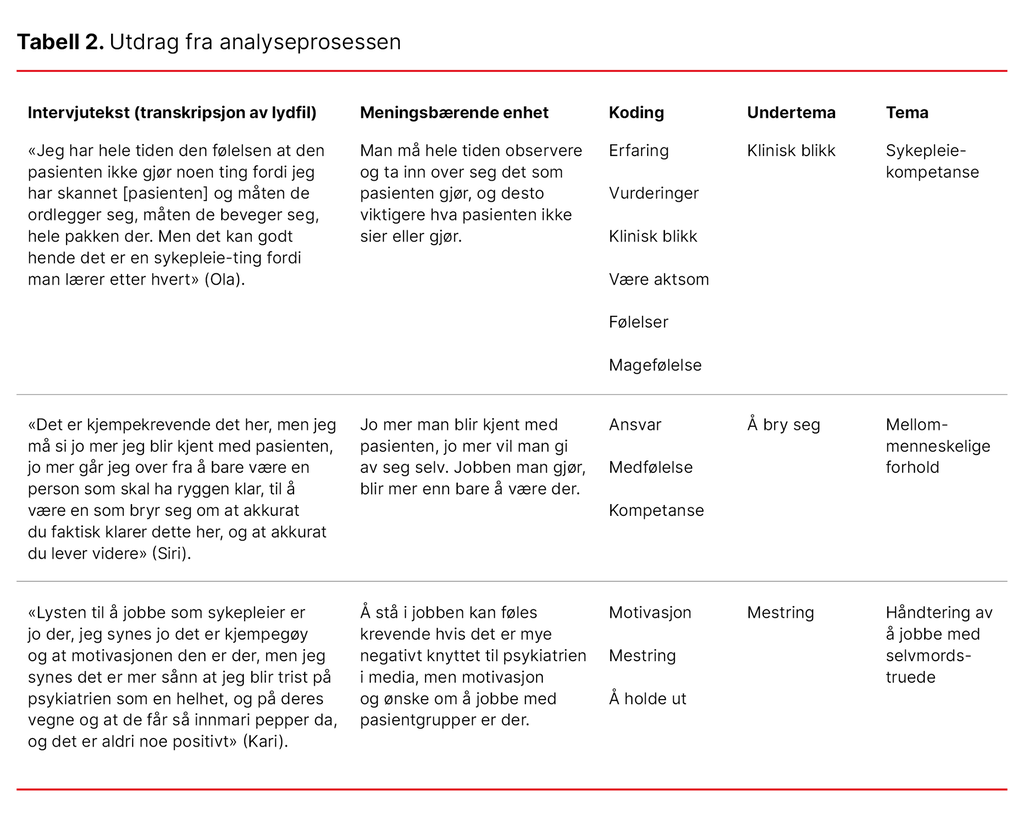
Førsteforfatteren transkriberte intervjuene etter at de var gjennomført, og begge forfatterne benyttet i fellesskap Malteruds (19) firetrinns tekstkondensering av datamaterialet. I første trinn skaffet vi oss et helhetsinntrykk av det transkriberte materialet ved å lese gjennom teksten flere ganger, der vi noterte ned ideer. Tabell 1 viser et eksempel på utdrag fra en informant med fargekoding av teksten.
I trinn to ble meningsbærende enheter utformet (19). Førsteforfatteren klippet og limte tekst som hadde selvstendig mening i henhold til problemstillingen og forskningsspørsmålene. Det tredje trinnet innebar at førsteforfatteren identifiserte koder og «gullsitater» i de meningsbærende enhetene. I siste del av analysen satte vi sammen det bearbeidede materialet igjen, kalt «rekontekstualisering» (19). Tabell to viser et utdrag fra analyseprosessen.
Etiske overveielser
Prosjektet ble meldt inn til og godkjent av Norsk senter for forskningsdata (NSD), referansenummer 652737. Informantene fikk muntlig og skriftlig informasjon om studien. De fikk beskjed om at det var frivillig å delta samt at de kunne trekke seg hvis ønskelig uten å måtte oppgi noen grunn. Vi innhentet skriftlig samtykke.
Konfidensialiteten ble ivaretatt ved at intervjuene ikke ble gjennomført på den enkeltes arbeidssted, samt at de transkriberte intervjuene ble oppbevart på passordbeskyttet PC i krypterte mapper, og slettet etter gjennomført analyse.
Anonymiteten ble ivaretatt gjennom hele studien ved at navn og kontaktopplysninger ble erstattet med koder og lagret på egen navneliste atskilt fra øvrige data, som kun førsteforfatteren hadde tilgang til.
Forfatternes bakgrunn og forforståelse
Førsteforfatteren arbeidet som sykepleier innen psykisk helsevern ved samme institusjon som informantene, men ikke ved de samme avdelingene, og kjente ikke informantene på forhånd. Andreforfatteren er sykepleier og førsteamanuensis. Begge har videreutdanning innen psykisk helsevern, som har vært en del av vår forforståelse.
Resultater
Gjennom analysen kom vi frem til følgende temaer: 1) Sykepleiekompetanse, 2) Mellommenneskelige forhold, og 3) Håndtering av å jobbe med selvmordstruede. Vi har valgt å gi informantene pseudonymer.
Sykepleiekompetanse
Sykepleierne fortalte at de lyttet til og stolte på sine egne følelser og erfaringer. I kombinasjon med fagkunnskap brukte de seg selv som et redskap i møte med suicidale pasienter. En sykepleier fortalte følgende:
«Jeg må jo kombinere det med den, de erfaringene og følelsene når jeg får disse tingene i kroppen som settes i gang, […] kombinert gjerne med de observasjonene jeg gjør. Da er det et eller annet i kroppen min som skjer som gjør at jeg tenker, gjør sånn eller sånn, eller setter i gang ulike tiltak» (Kari).
Kari hevdet at i møte med pasientene bruker hun redskaper som å observere pasienten samt aktivere sin egen kroppskunnskap og egne følelser. Hun utdypet videre at hun støtter seg til forskning og litteratur i arbeidet med pasientene, og hevdet at «en selv vil være det ultimate verktøyet i pasientkontakt».
Flere av sykepleierne nevnte dessuten «kroppslig aktivering» i form av aktpågivenhet, årvåkenhet eller magefølelse, som de mente ikke burde overkjøres. En sykepleier brukte begrepet «skanning» for å få et inntrykk av om han kunne stole på pasienten. Han utdypet begrepet slik:
«Jeg har hele tiden den følelsen at den pasienten ikke gjør noen ting fordi jeg har skannet [pasienten] og måten de ordlegger seg [på], måten de beveger seg, hele pakken der. Men det kan godt hende det er en sykepleieting fordi man lærer etter hvert» (Ola).
Etter at sykepleieren har skannet pasienten, får han en følelse av hvordan pasienten har det, han tar inn over seg og observerer kroppsspråk, mimikk, stemmeleie og ord som blir sagt.
En del pasienter strever med håpløshet. I den forbindelsen fortalte en sykepleier om det å lage alternative rom:
«Suicidale pasienter trenger å ha privatliv, skal ikke ha noen på seg hele tiden, man skal ikke ha samtale hele tiden, så man kan gå frem og til fordi – det er utrolig intenst å være i det rommet altså, så mye av sykepleien handler om å lage alternative rom, eller steder å være i sånn at livet er til å tåle der og da» (Siri).
I det alternative rommet vil man kunne gi pasienten tro på at behandlingen fungerer selv om den kan virke invaderende og man frarøver pasienten autonomi. I tillegg ble konfidensialitet og bruk av humor nevnt som sentrale faktorer i miljøterapi med suicidale pasienter.
Mellommenneskelige forhold
Alle sykepleierne fremhevet betydningen av kolleger og støtten man får fra de man er på vakt sammen med, med lav terskel for å prate om usikkerhet, og utfordrende, grusomme og positive opplevelser. En sykepleier sa dette:
«Det jeg tar med meg hjem, er hva kolleger sliter med. [...] Hva jeg sliter med, har jeg lagt vekk» (Ola).
Sykepleieren fortalte at han gjennom flere år i yrket har opparbeidet seg rutiner for å håndtere det som skjer i løpet av en vakt. Han tar ikke lenger med seg pasientopplevelser hjem, men det hans kolleger strever med.
En annen sykepleier understreket at inngående kjennskap til hver enkelt pasient bidrar til en omsorgsfull relasjon, og at sykepleiere både gir av seg selv og blir berørt på en annen måte enn kun å utføre jobben på en instrumentell måte:
«Det er kjempekrevende det her, men jeg må si jo mer jeg blir kjent med pasienten, jo mer går jeg over fra å bare være en person som skal ha ryggen klar, til å være en som bryr seg om at akkurat du faktisk klarer dette her, og at akkurat du lever videre» (Siri).
Sykepleierne syntes det var vanskelig å stå for avveininger og valg:
«Du må jo ta noen drøye prioriteringer: ‘Skal jeg droppe den tilsynsrunden og si at den må utsettes en halvtime eller en time?’, og tenke at sånn ble det i kveld fordi jeg må være her nå eller skal du gå fra det, ruske litt opp i det og kanskje komme tilbake igjen, mister den tråden […]» (Solveig).
Sykepleierne var klar på at de først og fremst er der for pasientene. Likevel kan det være utfordrende å forklare pasientene hvorfor man gjør det man gjør ettersom de ikke har kunnskap om alt som foregår på en avdeling.
Håndtering av å jobbe med selvmordstruede
Sykepleierne ga uttrykk for at de savnet mer vekt på kunnskapsutvikling, veiledning og debrifing ettersom det påvirker dem som fagpersoner å arbeide nært med personer med psykiske lidelser. Sykepleierne mente dessuten at de sjelden deltok i veiledning fordi deres egne opplevelser fra utfordrende situasjoner ikke var av tilstrekkelig betydning for en veiledningstime, eller fordi det ikke ble lagt til rette for at de kunne delta i veiledning.
Videre hevdet de at det sjelden eller aldri gis tilbud om brifing eller debrifing etter et selvmordsforsøk. Noen fikk dårlig samvittighet og tvil og hadde tanker om at «vi burde ha forhindret» selvmordet. En sykepleier uttrykte det på denne måten:
«Psykisk lidelse er vanskelig. Den er så individuell, og det [å] sitte og [skulle] vurdere og se og redde, tenker at alle skal reddes, alle skal ha en mulighet til å se håp i livet» (Solveig).
For Solveig var pasientenes psykiske lidelse utfordrende fordi den er personlig, og fordi noen pasienter ikke ser håpet. En annen sykepleier nevnte også det å plante et håp eller å bære pasientens håp for noen timer, selv om det for noen pasienter føltes meningsløst der og da.
Når jobben ble opplevd både som givende, krevende og kompleks, fremhevet en sykepleier følgende:
«Lysten til å jobbe som sykepleier er jo der, jeg synes jo det er kjempegøy og at motivasjonen jo den er der, men jeg synes det er mer sånn at jeg blir trist på psykiatrien som en helhet, og på deres vegne, og at de får så innmari pepper da, og det er aldri noe positivt» (Kari).
Videre poengterte flere at man ikke får målt om man gjør en god nok jobb, spesielt i risikovurderinger av selvmord. De beskrev usikkerhet knyttet til hvorvidt et selvmord kunne vært forhindret, men samtidig hadde de opparbeidet en erfaringsbasert trygghet på å ta de rette valgene.
En sykepleier fremhevet betydningen av kollegaveiledning etter at en pasient tok sitt eget liv like etter overflytting til et annet sykehus. Overlegen inviterte sykepleieren til en gjennomgang av og refleksjon om hvorvidt de kunne gjort noe annerledes. De kom frem til at «det var faktisk [pasientens] valg, og det må vedkommende få lov til å eie» (Siri).
En annen sykepleier kom også inn på hvordan man kan vite om man gjør en god jobb i samhandling med pasientene. Ola pekte på at han ikke får gjort noe med pasientens tilstand eller situasjon, men det å si til seg selv at «jeg har hatt en fin samtale med pasienten», er med på å gjøre det lettere å fortsette i yrket.
Diskusjon
Å mestre en krevende jobb
Et av hovedfunnene i studien var at informantene stolte på sine egne følelser i form av «magefølelse» i møte med pasientene de hadde ansvaret for. Sykepleiere utvikler «det kliniske blikket» (20) eller intuisjon samtidig som de benytter opparbeidet kunnskap i selvmordsrisikovurderinger (21). Balansegangen mellom å stole på egne vurderinger og vite når man skal «overkjøre» magefølelsen, beskrives imidlertid av våre informanter som utfordrende, særlig for dem som er nyutdannet.
Sykepleiere må altså være i stand til å ha samtaler med pasientene uten å bli følelsesmessig overveldet (8). Dessuten bør en sykepleier ikke overføre det vedkommende opplever av for eksempel følelser i møte med pasienten (22), men tilstrebe å ha en distanse til sine egne opplevelser i pasientsamhandlingen og være en profesjonell yrkesutøver (23).
Gjennom arbeidet med suicidale pasienter får sykepleiere innblikk i pasientens indre liv som vedkommende ikke nødvendigvis deler med andre. Sykepleierne bør erkjenne pasientens vilje til å leve eller dø (4) og på samme tid forsøke å forstå pasientens eksistensielle smerte (7, 23).
Informantene fortalte at jobben de gjør, ikke blir målt, samtidig som at en sykepleier fant trøst og «belønning» i samtalene med pasientene. Veiledning er ment som en mulighet for å bli kjent med seg selv, kunne utvikle seg faglig og personlig og kunne reflektere over sin egen praksis (24).
Imidlertid opplevde sykepleierne at de ikke hadde anledning til å delta på veiledning, noe som kan bidra til at de ikke får mulighet til å bearbeide sine egne inntrykk og reaksjoner. For at sykepleiere skal opprettholde troen på seg selv som kompetente fagpersoner (17) samt ivareta sine egne behov også etter et selvmord (25), bør debrifing og veiledningstilbud prioriteres av arbeidsgiverne, slik vi ser det.
I tillegg bør sykepleiere innarbeide selvbevarings- eller mestringsstrategier (26). Av sykepleiere som ikke har etablert slike strategier, vil noen kunne reagere på samme måte som pårørende. Når en krise har inntruffet, vil tidsperspektivet opphøre for noen, mens andre vil oppleve en tilstand hvor de «fryser» eller erfarer affektiv stupor (27).
Konsekvensene av å jobbe med suicidale pasienter viser seg ifølge litteraturen som kroppslige reaksjoner, skyldfølelse, angst, depresjon og PTSD-symptomer (8, 13–14, 18, 26). Hofmann (28) hevder dessuten at slikt arbeid kan true både den fysiske og mentale velferden, i tillegg til å snevre inn virkeligheten.
Dyregrov (26) legger vekt på at man trenger å øve på eller gå gjennom mulige utfall samt hvordan man burde reagere, for å kunne møte nye kriser på best mulig måte. Samtidig har sykepleiere behov for å bli påminnet om hvilke reaksjoner som kan oppstå i etterkant av en krise eller en traumatisk hendelse, og få mulighet til å bearbeide disse sammen med kolleger (29).
Slik veiledning kan føre til styrket samhold og støtte samt gi bedre forståelse for sine egne reaksjoner. Videre kan den gjøre det lettere å håndtere senere hendelser (26).
Det betydningsfulle kollegafellesskapet
Informantene syntes det var krevende å jobbe med psykisk syke. Imidlertid fremhevet de at kollegafellesskapet var betydningsfullt for å bli styrket i og få bearbeidet utfordrende situasjoner.
Personer som har opplevd en krise, trenger å bli møtt med omsorg, forståelse, respekt og et trygt miljø (30). De må få mulighet til å jobbe med og rydde opp i vanskelige følelser. Forskning viser også at særlig den uformelle støtten man mottar fra kolleger samt muligheten for å ventilere følelser, er uvurderlig – spesielt når man mister en av pasientene sine i selvmord (7, 8, 30).
Wasserman (25) hevder dessuten at formålet med den formelle, emosjonelle kollegastøtten er å oppnå en profesjonell utvikling for sykepleierne ved at nyervervet kunnskap etter et selvmord integreres i tidligere kunnskap og erfaring.
«Moralsk stress» benyttes i forbindelse med sykepleieres erfaringer med suicidale pasienter (17), noe som også ble fremhevet av våre informanter. Moralsk stress forstås som når det som forventes av en, er etisk krevende. For eksempel kan sykepleiere ha holdninger som går imot det å utføre selvmord, men samtidig ser de hvordan pasienten strever med å fortsette å leve. Med et økt krav om brukermedvirkning kan det oppstå vanskelige dilemmaer ved utskrivning når brukerne er uenige i behandlernes forslag til videre oppfølging i hjemmet (31).
Beslutninger som går på tvers av sykepleiernes verdier, tanker og holdninger, kan føre til utmattelse og utbrenthet (29). Med tanke på å beholde sykepleiere i jobben blir det å forebygge utbrenthet sentralt, blant annet ved å ha et arbeidsmiljø som fremmer refleksjon og omsorg samt støtte fra ledelsen (32).
Det er arbeidsplassenes plikt å bidra til at sykepleierne og annet personale håndterer arbeidsutfordringene på en sunn måte, slik at de fortsatt kan yte god omsorg. Etter at en pasient har begått selvmord eller selvmordsforsøk, er det helt avgjørende at sykepleieren får mulighet til debrifing for å kunne regulere sine egne følelser og forebygge skyld, skam og selvbebreidelser (6, 10).
I tillegg vil debrifing kunne hjelpe organisasjonen med å få innsikt i hendelsen og kunne lære av den (14). Arbeidsgivere må med andre ord legge til rette for emosjonell og faglig videreutvikling i form av umiddelbar debrifing samt individuell veiledning og gruppeveiledning. I tillegg må de få opplæring i selvmordsrisikovurdering, slik at fravær og høy turnover kan forebygges (11).
Dette synet støttes av Vråle og Drangsholt (24), som fremhever at veiledning kan bidra til økt jobbmestring, bedre evne til å håndtere stress samt motvirke en følelse av ensomhet i avgjørende beslutninger. På den måten kan slitasje og redusert jobbmotivasjon motvirkes. I tillegg bør organisasjonene sørge for at sykepleierne har tilstrekkelig kompetanse i å støtte familiene til de involverte pasientene i forbindelse med forsøk på eller gjennomført selvmord (10).
Studiens styrker og svakheter
Gruppen med informanter var relativt homogen, med fire kvinner og én mann. Det var imidlertid god spredning i alder, fra 20-årene til 60-årene. Noen var i starten av sin karriere, mens andre nærmet seg avslutningen på yrkeslivet. Det tilsa at informantene hadde svært ulike og varierte erfaringer. Fire var etnisk norske, mens én var fra et annet europeisk land.
To av informantene trakk seg etter at intervjuene var gjennomført. Imidlertid frembrakte ikke disse intervjuene noe mer enn det som allerede hadde kommet frem i de inkluderte intervjuene. Antallet informanter ble vurdert som tilstrekkelig fordi vi oppnådde metning underveis.
Videre ble validiteten styrket ved at intervjuguiden ble prøvd ut i to pilotintervjuer med sykepleierkolleger. Førsteforfatteren gjorde hovedarbeidet i analyseprosessen, mens en refleksiv tilnærming gjennom hele forskningsprosessen ble sikret ved åpen diskusjon mellom forfatterne.
Konklusjon
Informantene i denne studien brukte seg selv og sin egen kropp som et redskap i selvmordsrisikovurderinger. Videre opparbeidet de et klinisk blikk og skapte arenaer hvor pasientene kunne dele sårbare og tyngende følelser og tanker. Samtidig erfarte de et moralsk stress, hvor uformell kollegastøtte var avgjørende.
Likevel savnet de muligheter for debrifing, veiledning og tilegnelse av kunnskap. Det synliggjør en arbeidsgivers plikt til å legge til rette for slik ivaretakelse av de ansatte for å forebygge utbrenthet og høy turnover.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0.
Hva studien tilfører av ny kunnskap



























1 Kommentarer
Ulla Fjogstad
,Intressant og fin artikkel som viser hvor stor følelsesmessig belastende det kan være å både jobbe med og miste suicidale pasienter og hvor viktig det er med støtte og samtaleterapi etter et selmord.