«Ikke til å bære»: en kvalitativ studie om utvikling av kriser hos eldre
Sammendrag
Bakgrunn: Kriser er en vanlig årsak til akutte innleggelser i institusjon blant eldre. Imidlertid er det lite kunnskap om endringer som skjer i forkant av kriser. Det blir stadig flere eldre mennesker, og med økende alder stiger også antallet syke og skrøpelige eldre. Skrøpelighet øker sårbarheten for å kunne utvikle en krise. Økt forståelse og kunnskap om hva som kjennetegner utviklingen av en krise, kan bidra til et bedre helsetilbud og forebygging av kriser for denne pasientgruppen.
Hensikt: Å undersøke kjennetegn ved utviklingen av en krise hos eldre med økt skrøpelighet som legges inn akutt på alderspsykiatrisk avdeling på sykehus.
Metode: En kvalitativ dokumentstudie basert på analyse ved hjelp av stegvis deduktiv-induktiv metode (SDI) av tekstutdrag fra seks pasientjournaler med hovedvekt på beskrivelser av pasienterfaringer.
Resultat: Analysen av journalnotatene viste tre hovedkjennetegn på utvikling av en krise sett fra et pasientperspektiv: 1) «Lidelsen ble uutholdelig», som beskriver hvordan særlig fysiske plager innvirket på de eldre, 2) «Livet ble meningsløst – ikke verdt å leve», som viser til hvordan livsmotet sviktet da man ikke lenger hadde krefter og mulighet til å fylle roller som tidligere hadde gitt livet mening, og 3) «Traumatiske hendelser» både av nyere og eldre dato, som førte til bekymringer og påkjenninger som hadde betydning for at krisen utviklet seg.
Konklusjon: Utviklingen av en krise er kompleks og sammenflettet av flere prosesser, der omfattende lidelse, tap av mening og nyere og gamle hendelser påvirket hverandre. Funnene i studien viste at de eldre opplevde at belastningen ved å utvikle en krise var så stor at den «ikke var til å bære».
Referer til artikkelen
Finbråten E, Lichtwarck B, Bronken B. «Ikke til å bære»: en kvalitativ studie om utvikling av kriser hos eldre. Sykepleien Forskning. 2023;18(91376):e-91376. DOI: 10.4220/Sykepleienf.2023.91376
Introduksjon
Hos eldre er krise en vanlig årsak til innleggelse på institusjon (1, 2). Fenomenet «krise» kan forstås på ulike måter. I studien vår defineres krise som en prosess hvor en ubalanse oppstår som følge av flere belastninger over tid. Krisen krever en løsning og øker sannsynligheten for en akutt innleggelse (3, 4).
Overgangen fra å være selvstendig og greie seg selv til å bli skrøpelig og motta hjelp kan øke risikoen for at eldre utvikler en krise (4–6). Skrøpelighet tilsvarer det engelske begrepet frailty og viser til økt sårbarhet for belastninger (7). Svekkelser på flere områder reduserer evnen til å tåle både ytre og indre påkjenninger (5, 7, 8).
Statistisk sentralbyrå (SSB) har beregnet at andelen personer over 65 år vil mer enn dobles frem mot 2075 (9). I 2015 viste tall fra Folkehelseinstituttet at 45 prosent i alderen 65–79 år hadde en eller flere kroniske sykdommer (10). En studie estimerte at antallet eldre over 65 år med fire kroniske sykdommer eller mer vil øke med nesten 50 prosent fra 2015 til 2035. To tredeler forventes å ha redusert psykisk helse på grunn av depresjon, demens eller kognitiv svikt (11).
En norsk kvalitativ studie utforsket eldre personers erfaring med alvorlig depresjon kort tid etter innleggelse på psykiatrisk sykehus. Deltakerne beskrev hvordan de forsto og håndterte sine depressive kriser. De følte seg fanget i en smertefull prosess og fortalte om fortvilelse, lite energi, smerter i kroppen, angst og rastløshet samt redsel for å bli forlatt, bli dårligere og bli en byrde. Kompliserte familieforhold og traumatiske hendelser ble beskrevet som tyngende. Deltakerne forsto ikke hvorfor depresjonen rammet dem, og uttrykte maktesløshet i møte med utfordringene (3).
HUNT-studien, Helseundersøkelsen i Nord-Trøndelag, viste at depresjon er vanlig hos eldre, og forekomsten økte med økende alder (12). Depresjon er også en risikofaktor for selvmord blant eldre (13). Ifølge Folkehelseinstituttets (FHI) dødsårsaksregister var 14 prosent av dem som tok sitt eget liv i 2020, over 70 år (14).
En kanadisk studie om helse og aldring undersøkte sammenhengen mellom psykisk helse og skrøpelighet blant 5703 personer over 70 år (6). Studien viste at redusert psykisk helse kan bidra til en sviktende tilpasningsdyktighet i møte med nye hendelser og omtales som «en skrøpelighetsidentitetskrise». Analysen viste en signifikant sammenheng mellom redusert psykisk helse og skrøpelighet, og den underbygger at «en skrøpelighetsidentitetskrise» har betydning for eldres livskvalitet.
Gillès de Pélichy og medarbeidere (15) analyserte retrospektivt 570 legejournaler og epikriser til eldre pasienter som mottok veiledning fra et ambulant team, for å kartlegge årsakene til at det oppsto kriser. Pasientene som opplevde flest kriser, var kvinner over 80 år som hadde demens, stemningslidelser med eller uten risiko for selvmord og/eller delirium. Studien beskrev ikke hvilke hendelser som utløste krisen, men identifiserte at utfordrende atferd relatert til redusert kognisjon var den viktigste årsaken.
For personer med demens er krise en prosess ifølge den systematiske oversikten til Hopkinson og medarbeidere (16). Det varierte hvorvidt krisen kunne forutses eller kom brått på, men resultatet av krisen satte de pårørende eller pasienten i fare. Det var lite forskning på prosessen og på hva som var årsakene til kriser hos personer med demens. Det var heller ingen enighet om kritiske kjennetegn og hvordan de bør møtes.
Oppsummert fremkom det at det er vanlig med kriser hos hjemmeboende eldre personer med økt skrøpelighet. Flere årsaker til at en krise kan oppstå, ble beskrevet, men det var lite forskning på kjennetegn ved utviklingsprosessen før krisen er et faktum (3, 16–18).
Studiens hensikt
Studiens hensikt var å undersøke hvorvidt det finnes noen felles kjennetegn ved utviklingen av en krise hos eldre med økt skrøpelighet som innlegges akutt på psykiatrisk sykehus. Fokuset var pasienterfaringer.
Ny kunnskap kan bidra til å gi økt forståelse av hvordan kriser utvikler seg samt bedre tjenestetilbudet til hjemmeboende eldre ved at tiltak i hjemmet iverksettes tidligere. Da kan kanskje antallet akutte innleggelser grunnet kriser forebygges eller reduseres. Det ledet til forskningsspørsmålet vårt:
«Hva kjennetegner utviklingen av en krise hos eldre med økt skrøpelighet som legges inn akutt på alderspsykiatrisk avdeling på sykehus?»
Metode
Dette er en kvalitativ dokumentstudie basert på analyse av tekstutdrag fra pasientjournaler. Studien har et fortolkende, retrospektivt design med en hovedsakelig induktiv tilnærming med vekt på pasienterfaringene nedfelt i journalene (19). I studien vektla vi beskrivelser av det som skjedde i forkant av innleggelsen.
Rekruttering og deltakere
Pasientene ble rekruttert fra en alderspsykiatrisk avdeling i spesialisthelsetjenesten. Inklusjonskriterier:
- Pasienter over 65 år som var innlagt akutt i perioden 20. oktober 2019 til 20. oktober 2020.
- Fem eller høyere skår på Clinical Frailty Scale (CFS) (20, 21) og bistand fra hjemmebaserte omsorg.
- Ingen tidligere kjente underliggende alvorlige psykiske lidelser.
CFS er et anerkjent skåringsinstrument for å måle graden av skrøpelighet. Instrumentet er utviklet av Rockwood og medarbeidere (7, 20, 21). Skalaen går fra 1–9. Skår 1 er veldig sprek, mens skår 9 er en terminalt syk pasient. Skrøpelighet ble gradert ut fra hvordan pasienten greide seg hjemme før den aktuelle innleggelsen. Ved en CFS-skår på 5 eller høyere har deltakerne mild til alvorlig grad av skrøpelighet og trenger hjelp med aktiviteter som legemidler og økonomi eller har behov for mer omfattende hjelp i dagliglivet (7).
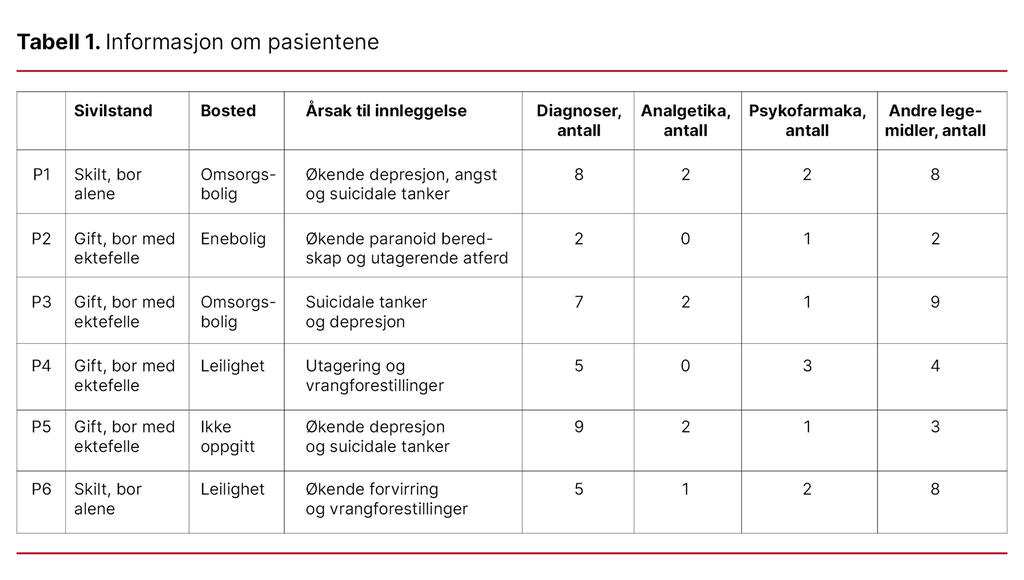
Pasientene ble identifisert av en uavhengig tredjeperson som er kontorleder ved rekrutterende avdeling. Vi sendte ut brev til 14 personer med informasjon og samtykkeerklæring med forespørsel om å delta i studien. Seks deltakere – to kvinner og fire menn i alderen 65–91 år – samtykket til å delta i studien. Informasjon om pasientene vises i tabell 1.
Datasamling
Kontorlederen innhentet journaldokumenter fra den aktuelle innleggelsen. Journaldokumentene ble avidentifisert og skannet til en sikker forskningsserver. Datagrunnlaget omfattet følgende: henvisningsskriv, innkomstjournal med vurderinger, innkomstnotater fra sykepleier, informasjon fra pasient og de pårørende til/fra sykepleier, tverrfaglige møtereferater, fortløpende notater fra lege og utskrivelsesnotat fra lege (epikrise).
Analyse
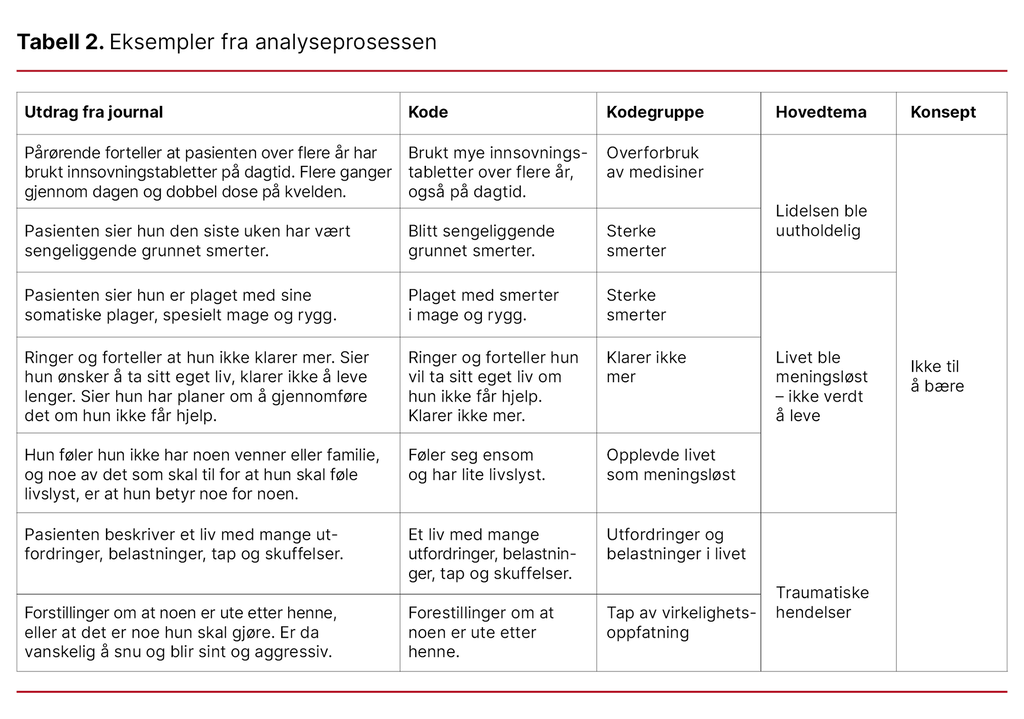
Vi analyserte teksten ved hjelp av stegvis deduktiv-induktiv metode (SDI) (18) beskrevet i seks trinn: 1) generering av empiriske data, 2) bearbeiding av rådata, 3) koding, 4) gruppering av koder, 5) utvikling av konsepter, og 6) teoriutvikling. SDI-metoden ble valgt da den ga systematisk trinnvis tilnærming til datamaterialet. I studien ble det utviklet konsept, men ikke teori, da kravene til teori ble for omfattende.
Først leste vi alle dokumentene i sin helhet for å få et overordnet bilde av datamaterialet. Videre systematiserte vi demografiske data og helseopplysninger for hver pasient. Kodingen ble utført induktivt og empirinært ved at vi kodet ord og fraser fra journalen (19).
Totalt frembrakte det 111 koder. Kodene ble gruppert i sju kodegrupper samt en restgruppe: 1) overforbruk av medisiner, 2) sterke smerter, 3) sliten, 4) klarte ikke mer, 5) opplevde livet som meningsløst og ikke verdt å leve, 6) utfordringer og belastninger i livet, og 7) tap av virkelighetsoppfatning. Kodegrupper som omhandlet samme tema, ble slått sammen til tre hovedtemaer (19). Tabell 2 viser eksempler fra analyseprosessen.
Etiske vurderinger
Etiske prinsipper og retningslinjer for forskning gitt i Helsinkideklarasjonen (22) og helseforskningsloven (23) er ivaretatt. Deltakerne omtales som «hun» eller «pasienten» av anonymitetshensyn. Innsyn i pasientjournalen var basert på et skriftlig informert samtykke.
Regional komité for medisinsk og helsefaglig forskningsetikk (REK) har godkjent prosjektet (referansenummer 172806). Prosjektet er registrert og godkjent av Norsk samfunnsvitenskapelig datatjeneste (NSD) (referansenummer 801443) og av personvernombudet ved det rekrutterende sykehuset.
Resultater
Analyseprosessen identifiserte tre hovedtemaer:
- Lidelsen ble uutholdelig
- Livet var meningsløst – ikke verdt å leve
- Traumatiske hendelser
Hovedtemaene sammen med teori og forskning om kriser dannet grunnlaget for å utvikle konseptet «Ikke til å bære». Konseptet er en metafor for hvordan pasientene ga uttrykk for et lidelsesomfang som ikke var til å leve med, og endte opp med å utvikle en krise og ble akutt innlagt på sykehus.
Lidelsen ble uutholdelig
Lidelsestrykket var stort og ble beskrevet som smertefullt og intenst. Alle pasientene hadde et sammensatt sykdomsbilde med fysiske, psykiske og eksistensielle smerter. Eksempel på ulike sykdommer var depresjon, demens, hypertensjon, kreft, spinalstenose, lumbago, kols eller astma. I en innkomstjournal skrev legen: «Hun ønsker hun kunne ha vært død for å slippe unna smerter og plager, med tanke på rygg og mage» (P3).
Journalnotatene viste at smertene skapte sterk uro hos enkelte, og at noen hadde mistet troen på å få hjelp. Flere rapporterte om økende smerter før innleggelsen. I en henvisning beskrev primærlegen: «Hun har et sterkt ubehag i kroppen, forverret seg siste dager» (P1).
Lidelsestrykket medførte at noen hadde et overforbruk av legemidler. Enkelte hadde brukt mer enn forordnet over flere år, og noen økte forbruket rett før innleggelsen. En pårørende hadde ved innkomsten fortalt om pasienten at «hun brakk lårhalsen for en måned siden og har etter det brukt sterke smertestillende, mer enn forordnet» (P5).
Etter innleggelse fikk en pasient påvist en alvorlig B12-mangel, der legen i epikrisen beskrev følgende: «Sterk mistanke om at pasientens psykiske symptomer kan relateres til B12-mangel over tid» (P5).
Fem av seks pasienter rapporterte om dårlig nattesøvn i forkant av innleggelsen. Flere ble beskrevet som slitne. I innkomstjournalen beskrev legen eksempelvis: «Pasienten har ikke sovet i natt. Hun har ringt mange ganger til hjemmebasert, da hun er redd for å forsvinne, ikke får puste og har tankekjør» (P6).
Livet var meningsløst – ikke verdt å leve
I journalene var det pasientbeskrivelser om at livet var vanskelig og meningsløst, og at de ønsket å dø. I en henvisning skrev legen: «Hun ringer og forteller at hun ikke klarer mer. Sier hun ønsker å ta sitt eget liv, klarer ikke leve lenger» (P1).
Pasientene måtte gi opp aktiviteter som tidligere hadde gitt livet mening. Flere av dem var avhengig av hjelpemidler og fysisk hjelp. I et annet innkomstnotat sto det: «Oppgir at hun har lite matlyst, søvn og glede den siste tiden, startet etter at hun og ektefelle flyttet til omsorgsbolig i fjor» (P3).
Enkelte hadde uttalt at livet de levde nå, ikke var noe liv. En sykepleier skrev i et kartleggingsnotat: «Pasienten har flere ganger uttrykt et ønske om å avslutte livet: ‘Det hadde vært godt å slippe å leve’» (P5).
I journalene fremkom det at opplevelsen av ensomhet og manglende kontakt med både familie og venner var en grunn til at livet føltes meningsløst. Enkelte beskrev arbeidslivet som betydningsfullt for opplevelsen av identitet, der det å skape noe sammen med andre og ha en rolle hadde gjort livet meningsfylt. Legen beskrev eksempelvis i epikrisen: «Det er tydelig at pasienten strever med å akseptere livet som aldrende kvinne med større funksjonstap, både fysisk og kognitivt. Mye av hennes identitet er bygget på å være til nytte» (P1).
Traumatiske hendelser
I alle journalene ble det referert til traumatiske livshendelser som medførte store psykiske belastninger for pasientene. Noen av hendelsene hadde skjedd rett før innleggelsen, mens andre var tilbake i tid. I forkant av innleggelsen beskrev flere pasienter tap av virkelighetsoppfatning. En lege skrev følgende i innkomstjournalen: «Pasienten har siste døgnet vært forvirret og hatt vrangforestillinger. Pasienten har vært preget av redusert korttidshukommelse» (P6).
Blant pasientene med demenssykdom beskrev pårørende en gradvis endring over flere måneder med svekket kognisjon, redusert selvinnsikt og økning i synshallusinasjoner og vrangforestillinger. Endringene var markante i forkant av innleggelsen. Enkelte pasienter mistet selvkontrollen og ble utagerende. Henvisende lege skrev følgende: «Ektefelle forteller at pasienten var sint og utagerende og holdt ham fast» (P4). De pårørende beskrev hjemmesituasjonen som uholdbar.
I journalene ble det vist til flere tidligere traumatiske hendelser som utroskap, vold fra tidligere partner, alvorlig sykdom hos dem selv eller nære pårørende, selvmordsforsøk og tap av nære pårørende, der tap av egne barn var spesielt traumatisk. En lege dokumenterte dette i innkomstjournalen: «Pasienten beskriver et liv med mange utfordringer, belastninger, tap og skuffelser. Forteller at hun har vært utsatt for fysisk vold fra tidligere partner» (P1).
I en annen innkomstjournal skrev legen: «Ektefellen sier at: Pasienten har aldri akseptert sykdommen sin» (P4). Å se alvorlig sykdom med sterke smerter i nær familie gjorde at enkelte var redd for å oppleve det samme. I et pårørendemøte skrev en sykepleier: «I 2017 ble hun operert i ryggen. Hun hadde mye smerter og ble engstelig da hennes far døde av kreft i skjelettet» (P3).
Diskusjon
Studiens hensikt var å undersøke og utforske kjennetegn ved utviklingen av en krise hos eldre med økt skrøpelighet som legges inn akutt på alderspsykiatrisk avdeling på sykehus, sett fra et pasientperspektiv. Funnene viser at summen av psykiske, sosiale så vel som fysiske plager og skrøpelighet gjorde lidelsestrykket overveldende og førte til at livet ble meningsløst og ikke verdt å leve.
Det levde liv hadde også satt sine spor. Utviklingen av en krise hos pasientene fremsto som en kompleks og sammensatt prosess. Kompleksiteten dannet grunnlaget for metaforen «Ikke til å bære» som et hovedfunn i studien.
Smerter er varsellamper
Flere beskrev fysiske smerter. Enkelte beskrev smertene som altoverskyggende, og de ønsket å dø for å unnslippe. Smerter kan oppleves som traumatisk og støtter annen forskning om kriser blant eldre i sykehus (3). Eldre personer kan også beskrive depresjon som somatiske plager (13).
Smerter, både kroniske og akutte, må anses som viktige varsellamper på at belastningen kan bli så stor at den ender med en krise. Pasientene beskrev det som smertefullt å være avhengig av hjelp og ikke lenger være i stand til å gjøre det de gjorde tidligere. Studier viser at overgangen fra å være selvstendig til å bli avhengig av hjelp er en sårbar fase som kan bidra til en krise (4, 6).
Økte smerter og hjelpebehov kan være de første tegnene på at en krise kan være i utvikling. Forandringen med å flytte til omsorgsbolig hadde vært vanskelig for enkelte og må vurderes som en stor livsendring. Flytting kan være en bekreftelse på at de ikke lenger håndterer alle rollene (24).
Å miste roller ble beskrevet som vanskelig, både overgangen til å bli pensjonist og endring av roller i egen familie. Enkelte sa at de var ensomme og ikke lenger verdsatt, og at livet opplevdes som tomt og meningsløst. Et manglende sosialt nettverk og følelsen av ensomhet kan være kjennetegn på at en krise er i utvikling (13).
Søvnvansker og polyfarmasi øker risikoen for krise
De fleste pasientene beskrev at de var slitne og hadde dårlig nattesøvn. Disse funnene er i tråd med funn i andre studier som viser at søvnforstyrrelser, immobilitet og isolasjon kan være årsaker til at en krise utvikles (3, 13, 17). Pasientene i studien brukte gjennomsnittlig 8,5 legemidler fast. Polyfarmasi er blant annet et resultat av multimorbiditet hos eldre, og i denne studien hadde alle økt skrøpelighet (11).
Flere pasienter brukte benzodiazepiner og noen sterke smertestillende. De fleste hadde brukt legemidlene over lang tid. Slike legemidler kan føre til avhengighet og helseskade og kan øke muligheten for å havne i en krise (13). Smerter, overforbruk av medisiner og redusert nattesøvn påvirker alle områder i livet, både fysisk, sosialt og psykisk, og innvirker på hvordan livet leves.
Alvorlige psykiske belastninger bidrar til krise
Pasientene beskrev vonde opplevelser fra fortiden som tyngende, som for eksempel å ha sett pårørende alvorlig syke, ha mistet et barn eller ha opplevd utroskap og voldshendelser. Utviklingen av en depressiv krise kan påvirkes av utmattelse, bekymring og sorg tilbake i tid (3).
Før sykehusinnleggelse var økt forvirring og redusert korttidshukommelse et kjennetegn som ble beskrevet hos flere. For de pasientene som hadde en demenssykdom, var redusert innsikt i egen situasjon samt en økning i hallusinasjoner og vrangforestillinger tydelige tegn. Det hele toppet seg for de av pasientene som utviklet aggressiv atferd, og de pårørende opplevde situasjonen som uholdbar.
Flere studier bekrefter at vrangforestillinger, aggresjon mot pårørende og manglende innsikt i egen situasjon hos personer med demens kan være noen av årsakene til utvikling av kriser (16, 17).
Styrker og begrensninger ved studien
Vi valgte kvalitativ metode med dokumentanalyse fordi vi ønsket å utforske hva som kjennetegner et fenomen, som her var utviklingen av en krise. Studien har et pasientperspektiv. Vi valgte av etiske hensyn å be om tillatelse til å bruke opplysninger fra pasientjournalen fremfor å intervjue dem.
Journalnotater og epikriser er sekundærkilder. De er skrevet retrospektivt, i medisinsk sammenheng og med et annet formål enn forskning (25). Tekstene vi valgte, og vår tolkning av journalutdragene kan ha påvirket resultatet. Individuelle kvalitative intervjuer ville gitt en annen tilgang til pasientenes egne erfaringer (26).
Pasientjournalforskriftens juridiske krav til journaldokumentene (27) gjør at vi vurderer dokumentene som pålitelige. Gjennom forskningsprosessen vektla vi å gjengi beskrivelsene fra journalen så presist som mulig. Funn i studien støttes av annen relevant forskning, noe som igjen støtter studiens gyldighet og pålitelighet.
Studien er kvalitativ og med datagrunnlag fra relativt få deltakere. Likevel mener vi den har en viss overførbarhet med tanke på å møte skrøpelige hjemmeboende eldre og forstå hvordan kriser kan utvikle seg som følge av komplekse prosesser.
Betydning for praksis
Helsemyndighetene ønsker at eldre skal kunne leve gode liv hjemme lengst mulig (28). Funnene i studien viser flere forhold som det er viktig å være oppmerksom på i møte med skrøpelige eldre, og som kan øke sårbarheten for å utvikle en krise.
Hjemmebasert omsorg kommer i kontakt med pasientene når de trenger hjelp til å klare dagliglivets aktiviteter. Overgangen fra å klare seg selv til å bli avhengig av hjelp kan representere en økt sårbarhet. Det er viktig med kjennskap til «hvem personen er», og hvordan den enkelte beskriver og forstår sin livssituasjon og sine behov. Det innbefatter livet pasienten har levd og lever, og hva som har gitt eller gir livet mening.
Pasienterfaringer er betydningsfulle når man skal forstå og vurdere sårbarheten for en krise. For pasienter som har manglende samtykkekompetanse og ikke kan ta avgjørelser som ivaretar egen helse, må denne vurderingen gjøres i samråd med de pårørende (29). Helsepersonell skal tilrettelegge slik at pasienten opplever mestring (24).
Brukermedvirkning styrker den enkeltes autonomi og identitet og kan forebygge en skrøpelighetsidentitetskrise (6). Kontinuitet og en god relasjon til hjelperen kan bidra til større innsikt i og forståelse for den enkeltes livssituasjon (13). Denne kunnskapen vil øke sjansen til å fange opp endringer i både fysisk, psykisk, sosial og eksistensiell tilstand tidlig, slik at en krise kan forebygges.
Konklusjon
Studien utforsket hva som kjennetegner utviklingen av kriser hos seks personer over 65 år som hadde vært innlagt akutt på alderspsykiatrisk avdeling.
Det er tre hovedfunn i studien: «Lidelsen ble uutholdelig», som skildrer hvordan fysiske plager påvirket opplevelsen av deres egen helse. «Livet ble meningsløst – ikke verdt å leve» beskriver hvordan livsmotet ble påvirket negativt av at helsen svikter, og man ikke lenger greier å ivareta roller og oppgaver som tidligere. «Traumatiske hendelser» omfatter reaksjoner på hendelser av nyere og eldre dato der pasientene var utsatt for en stor belastning.
Funnene viste at en krise er kompleks og sammenflettet av flere prosesser. Pasientene beskrev hvordan det å utvikle en krise var så vanskelig at det «ikke var til å bære».
Våre resultater kan bidra til økt forståelse for hvordan kriser utvikles, sett fra pasientens perspektiv. Ved økt bevissthet og kunnskap om kriser kan hjemmetjenesten iverksette tiltak tidligere og forhåpentligvis forebygge at krisen oppstår. Mange pasienter kan dermed slippe belastningen med en akutt innleggelse.
Forfatterne oppgir ingen interessekonflikter.
Hva studien tilfører av ny kunnskap
























1 Kommentarer
Tor Erling Dahl
,Endelig en flott og nyttig kvalitativ artikkel om alderspsykiatriske problemstillinger. Det er bare å sette igang med forebyggende tiltak !!