Retningslinje for kirurgisk antibiotikaprofylakse blir ofte ikke fulgt
Kirurgisk antibiotikaprofylakse skal hindre infeksjoner etter operasjoner. Det er utarbeidet en nasjonal faglig retningslinje for hvordan dette skal gjøres, men den blir ikke alltid fulgt. Hvorfor det?
Hvordan er etterlevelsen av retningslinjer for kirurgisk antibiotikaprofylakse? Funn i denne studien viser manglende etterlevelse av nasjonal faglig retningslinje for antibiotikaprofylakse ved kirurgi. Faktorer som påvirker dette, kan være knyttet til svakheter i implementering av retningslinjene. Studien viser at manglende etterlevelse ved initiering av antibiotikaprofylakse også kan skyldes utfordringer ved arbeidsflyt og nedprioritering av administrering før det kirurgiske inngrepet.
Postoperative sårinfeksjoner (POSI) er en av de hyppigst forekommende helsetjenesteassosierte infeksjonene (HAI) ved norske sykehus (1). Norges nasjonale pasientsikkerhetsprogram «I trygge hender 24/7» har utformet en tiltakspakke for «Trygg kirurgi og forebygging av postoperative sårinfeksjoner», som påpeker at riktig valg og administrasjon av antibiotikaprofylakse er et viktig tiltak i forebygging av POSI (2). «Nasjonal faglig retningslinje for bruk av antibiotika i sykehus», som ble utgitt av Helsedirektoratet i 2014, skal blant annet hjelpe helsepersonell til å sikre riktig valg og administrasjon av antibiotikaprofylakse.
Antibiotikaprofylakse defineres i denne sammenhengen slik: «Bruk av antibiotika umiddelbart før, under og kort tid etter et operativt inngrep for å forebygge infeksjon ved å redusere bakterieantall i operasjonsfeltet og hindre spredning til blod og vev.» (3)
Antibiotikaprofylakse skal anvendes ved inngrep som har høy infeksjonsrisiko, eller ved inngrep der en infeksjon kan ha spesielt alvorlige konsekvenser for pasienten (3). Effekten av profylaksen er imidlertid avhengig av valg av type antibiotika, dose, tidspunkt for administrering og varighet av profylaksen.
Det nasjonale pasientsikkerhetsprogrammet og nasjonale faglige retningslinjer gir føringer for det systematiske arbeidet som skal bidra til trygge tjenester og god kvalitet i det norske helsevesenet (4). Helsepersonell har et individuelt ansvar for å utføre faglig forsvarlig arbeid basert på disse føringene. Likevel er det ledelsens og helseforetakets ansvar å tilrettelegge systemet i den enkelte virksomhet, slik at helsepersonell har mulighet til å etterleve de kravene som stilles til faglig forsvarlighet og ønsket kvalitet.
Skal følge retningslinje
Antibiotikateamet ved St. Olavs hospital publiserte et antibiotikastyringsprogram i mai 2016 der de etablerer «Nasjonal faglig retningslinje for bruk av antibiotika i sykehus» som universell veileder (5). Antibiotikaprofylakse ved kirurgi skal derfor administreres i henhold til den nasjonale faglige retningslinjen. Likevel er det i tidligere studier identifisert flere utfordringer knyttet til etterlevelse av retningslinjer for valg og administrasjon av antibiotikaprofylakse ved kirurgi (6, 7).
Denne studien har derfor som hensikt å undersøke etterlevelsen av nasjonal faglig retningslinje for antibiotikaprofylakse ved helseforetaket, og faktorer som kan påvirke dette. Samtidig viser flere studier spesielle utfordringer knyttet til det å administrere antibiotikaprofylakse til riktig tid (8–11). Det er derfor i denne studien spesiell oppmerksomhet på faktorer som påvirker dette.
Slik ble studien utført
I samarbeid med Fremtidens operasjonsrom (FOR) ved St. Olavs hospital ble det utført en strukturert observasjonsstudie ved en operasjonsavdeling. I forbindelse med studien ble det også utført formelle og uformelle ressurssamtaler der hensikten var å komplementere eventuelle funn ved observasjonene. Innsamling av data foregikk over ti dager ved den aktuelle operasjonsavdelingen.
Observerte inngrep ble valgt ut etter følgende kriterier:
- pasienten var over 18 år
- pasienten hadde indikasjon for antibiotikaprofylakse i forbindelse med elektiv kirurgi
Ut fra anbefalinger fra «Nasjonal faglig retningslinje for bruk av antibiotika i sykehus» ble følgende punkter for observasjon plukket ut: type inngrep, type og dose antibiotika, administrasjonsmåte, oppsatt og faktisk forberedelsestid (pasient hentes i sluse – operasjonsstart), tid for administrasjon av 1. (og eventuelt 2.) dose antibiotika, infusjonstid, om pasienten har fått administrert antibiotika innen 60 minutter før incisjon, og om ny dose antibiotika ble gitt ved behov ut fra anbefalinger fra antibiotikatypens halveringstid og operasjonens varighet.
På observasjonsskjemaet ble det i tillegg satt av et åpent område for uformelle ressurssamtaler og eventuelle notater om relevante omstendigheter rundt pasienten og inngrepet. Observasjonen startet da pasienten ankom operasjonsstua, og ble avsluttet etter incisjon eller ved operasjonsslutt. Det ble utført en formell samtale, der det ble utarbeidet åpne spørsmål på forhånd.
Før oppstart av datainnsamling ble forskningsprotokoll for studien godkjent av fagrådet ved FOR og sykepleierutdanningen ved NTNU. Datamaterialet er analysert ved å måle frekvensen av administrert antibiotikaprofylakse i henhold til anbefalinger fra nasjonal faglig retningslinje. Ressurssamtalene ble analysert ved at alle notatene ble samlet og lest, og det utvalgte materialet presenterer hovedinntrykket fra disse. Helsepersonell som ble observert, er anonymisert, og data er behandlet konfidensielt.
Resultater
Det ble i denne studien inkludert 19 inngrep utført ved den aktuelle operasjonsavdelingen. Helsepersonell involvert i valg og administrasjon av antibiotikaprofylakse tok utgangspunkt i lokale handlingsprosedyrer, der ikke alle anbefalinger sammenfalt med den nyeste nasjonale faglige retningslinjen for antibiotikaprofylakse. Det var derfor 19 inngrep der pasienten fikk administrert type og dose antibiotika etter standardregime fra lokale handlingsprosedyrer, men dette var i 16 tilfeller ikke etter de nyeste anbefalingene fra nasjonal faglig retningslinje. All antibiotika ble administrert intravenøst, og anestesisykepleier/-lege hadde ansvaret for dette ved operasjonsstua. Antibiotika ble i de fleste tilfellene sendt med pasienten fra sengeposten, men først startet opp etter ankomst til operasjonsstua.
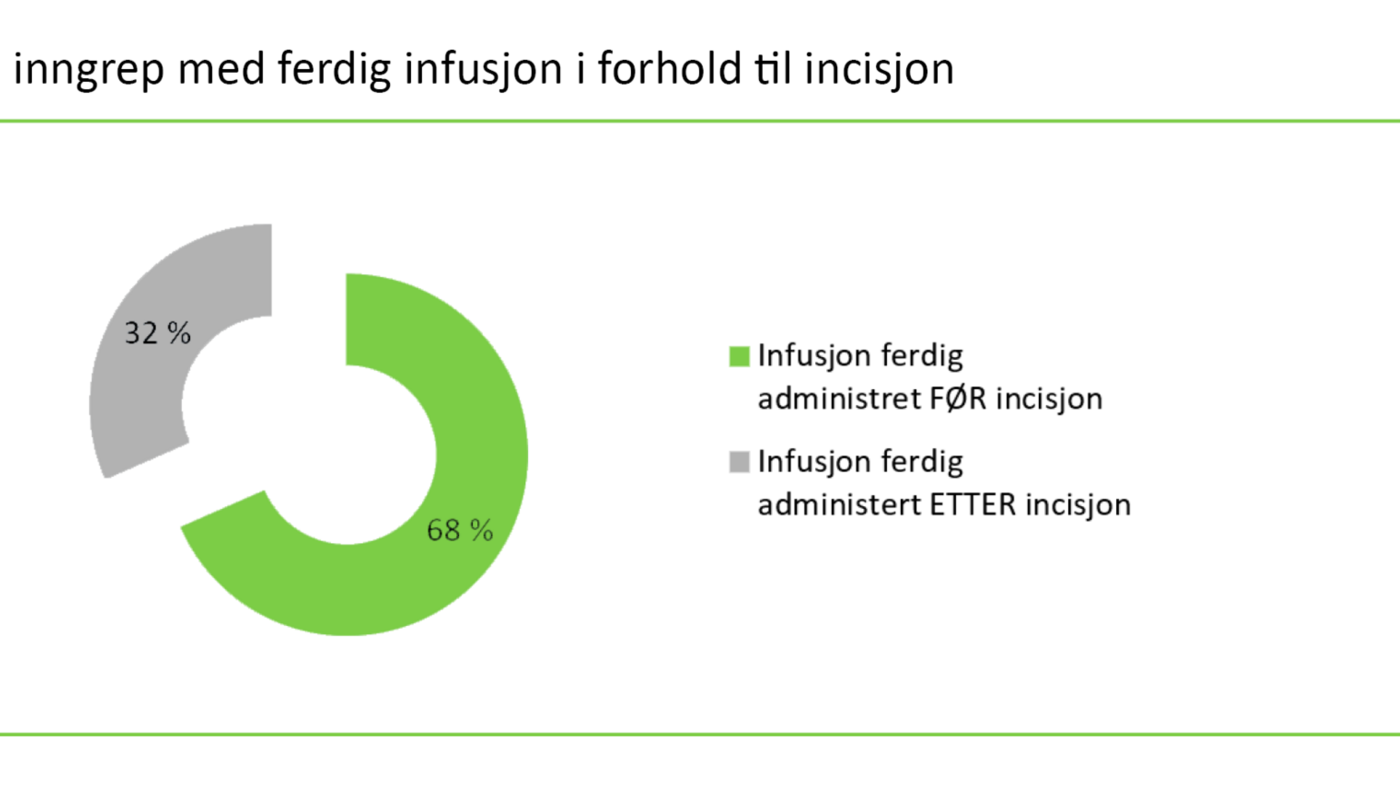
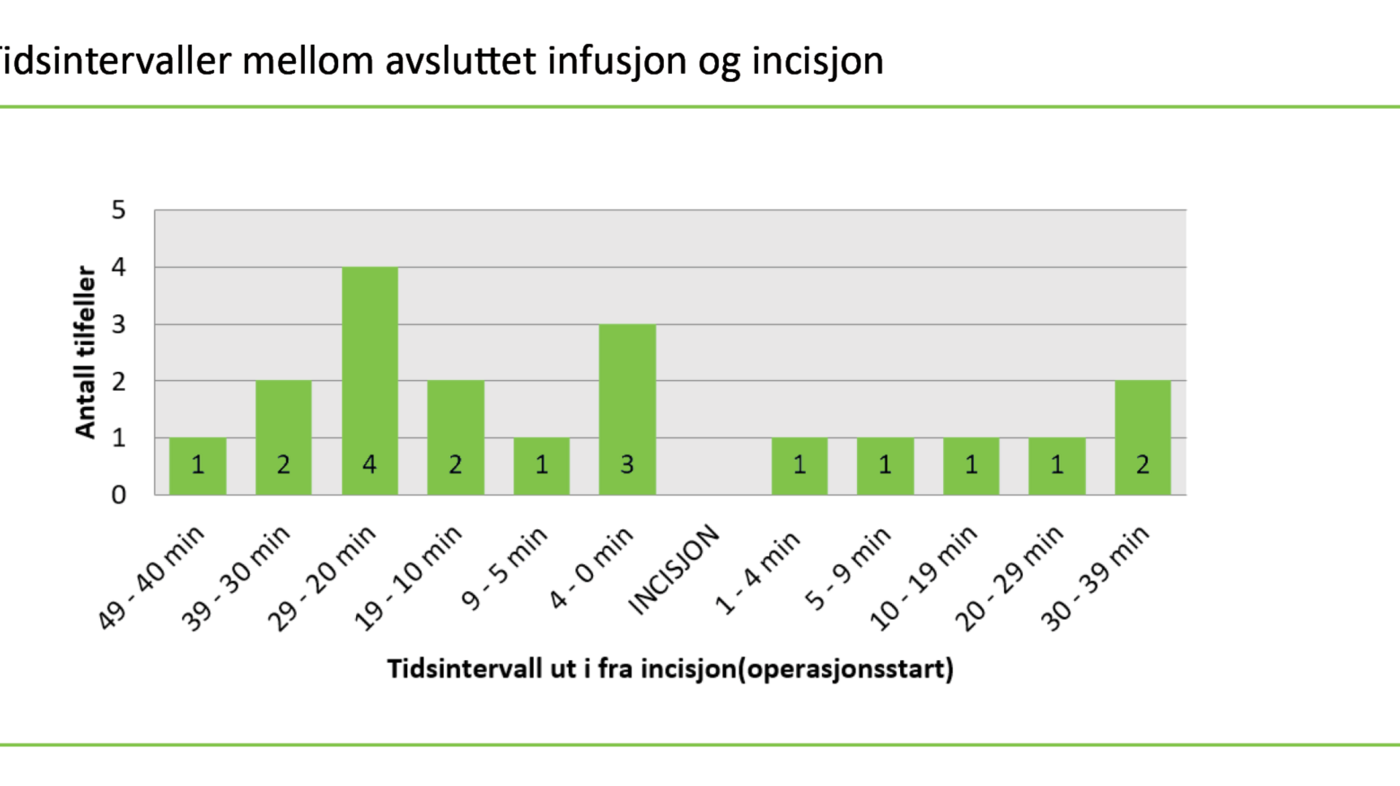
Det var i denne studien ingen antibiotikainfusjoner som ble avsluttet over 60 minutter før operasjonsstart, noe som samsvarte med de generelle anbefalingene for administrering av antibiotikaprofylakse. Ved 13 inngrep fikk pasienten administrert antibiotikaprofylakse før incisjon, men var ikke ferdig administrert før incisjon i seks tilfeller (figur 1). Disse seks tilfellene samsvarte ikke med gjeldende anbefalinger. Tid for ferdig infusjon i forhold til incisjon er illustrert i figur 2.
I 12 tilfeller var det mulig å observere hele operasjonen til operasjonsslutt. Av disse var det etter nasjonal faglig retningslinje behov for ny dose antibiotika i seks tilfeller på grunn av antibiotikatypens halveringstid og operasjonens varighet. Det ble ikke gitt ny dose i noen av disse seks tilfellene. Antibiotikaprofylakse ble avsluttet ved operasjonsslutt i alle 12 tilfeller der det var mulig å være til stede under hele operasjonen. Dette samsvarte med anbefalinger fra nasjonal faglig retningslinje.
Det ble utført seks uformelle ressurssamtaler med anestesisykepleiere på operasjonsstua og én formell ressurssamtale med en sykepleier på sengepost.

Rom for forbedring
Flere studier viser et behov for økt etterlevelse av retningslinjer for antibiotikaprofylakse blant helsepersonell (6, 7). Det er flere faktorer som kan påvirke dette, men etterlevelsen av retningslinjen er naturlig nok avhengig av implementeringen av den (9, 11). Funn i denne studien viser at helsepersonell ved operasjonsavdelingen og tilhørende sengeposter tok utgangspunkt i lokale handlingsprosedyrer for valg og administrering av antibiotikaprofylakse.
Disse prosedyrene var ikke fullstendig oppdatert ut fra den nyeste nasjonale faglige retningslinjen. Derfor fikk pasienten administrert type og dose antibiotika etter lokale handlingsprosedyrer i 19 tilfeller, men ikke etter de nyeste anbefalingene fra nasjonal faglig retningslinje for antibiotikaprofylakse i 16 tilfeller. Dette viser en god etterlevelse av lokale retningslinjer, men svakheter i implementering av nasjonale retningslinjer. I seks tilfeller var det også etter nasjonal retningslinje anbefalt å administrere nye doser antibiotika på grunn av operasjonens varighet. Dette ble ikke administrert i noen av tilfellene og kan også skyldes at lokale handlingsprosedyrer ikke var oppdaterte.
Helseforetakets antibiotikastyringsprogram etablerte «Nasjonal faglig retningslinje for bruk av antibiotika i sykehus» som universell veileder for helseforetaket i 2016 (5), men denne observasjonsstudien tyder på svakheter i implementering av denne. Nasjonale faglige retningslinjer skal fungere som et hjelpemiddel for helsepersonell og bidra til økt faglig forsvarlighet og kunnskapsbasert praksis (4). Retningslinjene har likevel liten effekt dersom informasjon om dem ikke formidles til helsepersonellet det gjelder.
Funn i denne studien tyder på at helsepersonellet ønsket å følge gjeldende retningslinjer, men at svakheter i implementering av den nyeste nasjonale faglige retningslinjen forhindret dette. Helsepersonell har et selvstendig ansvar for faglig kvalitet, men ledelsen og helseforetaket har som ansvar å legge til rette for at dette kan etterleves (4). Dette er støttet av studien til Ploeg og medarbeidere (12), der helsepersonell beskrev støtte fra ledelsen som en svært tilretteleggende faktor for implementering av retningslinjer. Støtten besto i å integrere retningslinjen i dokumentasjon og prosedyrer ved avdelingen tidlig og samtidig sørge for tilstrekkelig bemanning, slik at det var tid og ressurser til opplæring og innføring av den nye retningslinjen. Det var viktig at ledelsen la til rette for at avdelingen var organisert slik at det var mulig å etterleve retningslinjen.
Behov for mer samarbeid
Samarbeid mellom sykepleieren og hele behandlingsteamet er en viktig forutsetning for å utføre gjøremål på vegne av pasienter som gjennomgår kirurgi. Det å arbeide mot et felles mål for å forbedre pleie og behandling kan tilrettelegge for implementering av retningslinjer (12).
Funn i denne studien kan tyde på et økt behov for samarbeid mellom ulike nivåer i helseforetaket, og kan inkludere antibiotikateamet, ledelse og helsepersonell involvert i valg og administrasjon av antibiotikaprofylakse. I ressurssamtalen med sykepleier på sengepost ble det blant annet foreslått å utføre et samhandlingsmøte med alle involverte parter. Hensikten med et slikt møte ville være å tydeliggjøre de ulike ansvarsområdene for riktig valg og administrering av antibiotikaprofylakse ved ulike stadier i det kirurgiske forløpet.
Oppgaven blir nedprioritert
Denne studien hadde også som hensikt å undersøke etterlevelse av administrasjon av antibiotikaprofylakse til anbefalte tidspunkter, og faktorer som påvirker dette. Initiering av første dose antibiotika må times slik at pasienten har optimal serum- og vevskonsentrasjon ved operasjonsstart (3, 15).
Funn i denne studien viser at antibiotika var ferdig administrert før incisjon i bare 13 av tilfellene. I seks av tilfellene var ikke antibiotikaprofylakse ferdig administrert før etter incisjon, og det kan derfor tenkes at pasienten ikke hadde optimal effekt av antibiotikaprofylaksen ved operasjonsstart.
Disse resultatene støtter opp under at det ligger utfordringer i å administrere antibiotikaprofylakse til riktig tid (8–11). Anestesisykepleiere oppga i ressurssamtalene at de ønsket å administrere det til riktig tid, men at det kunne bli nedprioritert under forberedelse av pasienten på operasjonsstua.
Dette er støttet av funn i studien til Tan og medarbeidere (13), der en av de største utfordringene knyttet til å administrere antibiotikaprofylakse til riktig tid var at oppgaven ble nedprioritert. I deres studie oppga anestesipersonell og kirurger at de fokuserte mer på innledning av anestesi og selve operasjonen under forberedelsestida på operasjonsstua. De opplevde at de hadde svært mange ansvarsområder og oppgaver som skulle utføres innen operasjonsstart, og at disse var utfordringer som kunne påvirke prioriteringen av administrasjon av antibiotikaprofylakse.
Disse utfordringene ble også trukket frem i ressurssamtaler med anestesisykepleierne i denne studien. Deres opplevelse av at det ikke var nok tid og ressurser tilgjengelig for å prioritere administrasjon av antibiotikaprofylakse, kan tyde på at det ikke er tilrettelagt nok for å integrere retningslinjen i praksis. Funnet kan også ses i sammenheng med at økte krav til effektivitet og produktivitet ved sykehus kan gi mindre tid til preoperative forberedelser (14).
Kan hindre god arbeidsflyt
På systemnivå kan arbeidsflyt være hovedutfordringen ved administrering av antibiotikaprofylakse til riktig tid. Det ble sett på som en hindring i arbeidsflyten for operasjonsteamet at pasienten ankom operasjonsstua uten at noen forberedelser var utført tilknyttet administrasjon av antibiotikaprofylakse (13). Dette støtter funn fra ressurssamtaler i denne studien, som viser at anestesisykepleierne skulle ønske at flere forberedelser var gjort på forhånd.
Dersom pasienten allerede hadde fått innlagt PVK på sengeposten, ville det bare være igjen å starte infusjonen når pasienten ankom operasjonsstua. En annen utfordring knyttet til arbeidsflyt og administrering av antibiotikaprofylakse til riktig tid kan være uventede hendelser og uforutsigbarhet som rammer den faktiske tiden som er tilgjengelig for preoperative forberedelser (13).
Funn i denne studien viser at tidspunktet for når infusjonene var ferdig administrert, ofte var kort tid før incisjon. Dette kan være optimalt for antibiotikatyper med kort halveringstid (3), men det kan gi et tidsintervall som er sårbart for uventede forsinkelser. Små forsinkelser i preoperative forberedelser kan påvirke tidspunktet for administrering av antibiotikaprofylakse (14). Likevel anbefaler Helsedirektoratet og Verdens helseorganisasjon (WHO) at antibiotikatyper med kort halveringstid administreres nærme tid for incisjon (3, 15). For å sikre at pasienten får antibiotika før incisjon kan det derfor være viktig å utarbeide rutiner som tar høyde for uventede hendelser ved initiering av antibiotikaprofylakse, og som bidrar til god arbeidsflyt.
Utydelige retningslinjer?
Tidspunkt for administrering av de ulike antibiotikatypene er avhengig av antibiotikatypens halveringstid og farmakologiske egenskaper (3, 15). Ulike inngrep og antibiotikatyper kan bidra til å gjøre det vanskelig for anestesipersonell å få en konsekvent rutine for administrering av antibiotikaprofylakse til riktig tid (13). Dette kan være en mulig faktor som kan forklare den manglende etterlevelsen ved administrering av antibiotikaprofylakse til rett tid funnet i flere studier (8–11).
Det ble i denne studien tatt utgangspunkt i etterlevelse av den nasjonale faglige retningslinjens generelle anbefalinger for tidspunkt for initiering av antibiotikaprofylakse. Det vil si intravenøs administrasjon innen 60 minutter før operasjonsstart, og at infusjonen skal være ferdig før incisjon. Under forberedelsen av observasjonsstudien var det imidlertid utfordrende å tolke retningslinjens spesifikke anbefalinger for tidspunkt for administrering. Dette blir derfor presentert som et funn i denne studien.
I retningslinjens langversjon er det anbefalt at for eksempel Cefalotin skal være administrert intravenøst innen 0–30 minutter før incisjon ved ett inngrep, og innen 30–60 minutter før incisjon ved et annet inngrep (3). Kortversjonen anbefaler på den andre siden innen 15–30 minutter før incisjon på et generelt grunnlag (16). Dette er små nyanseforskjeller, men flere alternative anbefalinger for administrasjon av én antibiotikatype kan bidra til at retningslinjen oppleves som mindre tydelig for helsepersonell.
Studiens begrensninger
For å kunne sikre anonymitet er det ikke ønskelig å presentere type inngrep eller pasientgruppe, da dette er en liten studie. Indikasjon for, valg av og dose antibiotika kan derfor ikke knyttes opp mot de spesifikke tilfellene, noe som kan være av interesse for videre forskning. Observasjonsstudien ble utført ved bare én avdeling. Resultatene kan derfor ikke direkte overføres til hele helseforetakets etterlevelse av den nasjonale faglige retningslinjen for antibiotikaprofylakse. Det kan tenkes at det er variasjoner mellom ulike avdelinger med tanke på hvilke faktorer som har innvirkning på etterlevelsen.
Konklusjon
Funn i denne studien viser manglende etterlevelse av den nasjonale faglige retningslinjen for antibiotikaprofylakse ved kirurgi. Det er flere faktorer som kan påvirke helsepersonellets praktisering av retningslinjen. Manglende etterlevelse kan skyldes selve implementeringen av retningslinjen og er avhengig av informasjon, tilrettelegging fra ledelsen og samarbeid.
Funn i denne studien viser også at ikke alle pasienter fikk antibiotikaprofylakse i tide. Faktorer som påvirker dette, kan være knyttet til svakheter i implementeringen av retningslinjen. Likevel viser studien at manglende etterlevelse ved initiering av antibiotikaprofylakse også kan skyldes utfordringer ved arbeidsflyt og nedprioritering av administrering før det kirurgiske inngrepet.
Fremtidige og større studier bør inkludere flere operasjonsavdelinger og se på alle punkter for etterlevelse av retningslinjen samt mulige faktorer som påvirker dette. Slike studier kan bidra til økt kunnskap om riktig bruk av antibiotikaprofylakse og samtidig fremheve mulige tiltak som kan øke etterlevelsen av retningslinjen. Økt etterlevelse kan bidra til å sikre riktig valg og administrasjon av antibiotikaprofylakse og kan dermed føre til rasjonell antibiotikabruk og forebygging av POSI. På bakgrunn av resultater fra denne studien blir lokale handlingsprosedyrer ved avdelingen oppdatert ut fra nasjonal faglig retningslinje for antibiotikaprofylakse.
Referanser
1. Espenhain L, Alberg T, Holen Ø, Eriksen HM. Årsrapport 2016 - Helsetjenesteassosierte infeksjoner og antibiotikabruk i Norge. Rapport 2017. Oslo: Folkehelseinstituttet; 2017. Tilgjengelig fra: https://www.fhi.no/globalassets/dokumenterfiler/rapporter/nois-msis-verdens-handhygienedag/arsrapport-2016-om-helsetjenesteassosierte-infeksjoner-antibiotikabruk-nois-antibiotikaresistens-msis-og-verdens-handhygienedag_15.11.2017_med-omslag.pdf (nedlastet 30.04.2019).
2. Helsedirektoratet. Nasjonalt pasientsikkerhetsprogram I trygge hender 24-7. Tiltakspakke for Trygg kirurgi og forebygging av postoperative sårinfeksjoner. Oslo: Helsedirektoratet. Tilgjengelig fra: http://www.pasientsikkerhetsprogrammet.no/om-oss/innsatsomr%C3%A5der/trygg-kirurgi (nedlastet 30.04.2019).
3. Helsedirektoratet. Nasjonal faglig retningslinje for bruk av antibiotika i sykehus. Oslo: Helsedirektoratet; 2014. Tilgjengelig fra: https://helsedirektoratet.no/Retningslinjer/Antibiotika%20i%20sykehus.pdf (nedlastet 30.04.2019).
4. Arntzen E. Ledelse og kvalitet i helsetjenesten. Arbeidsglede og orden i eget hus. 1. utg. Oslo: Gyldendal Akademisk; 2014.
5. Antibiotika-teamet ved St. Olavs hospital HF. Antibiotikastyringsprogram, versjon 1.3. Trondheim: St. Olavs hospital HF; 2016. Tilgjengelig fra: www.stolav.no – hentet fra interne nettsider.
6. Gouvêa M, Novaes C de O, Pereira DMT, Iglesias AC. Adherence to guidelines for surgical antibiotic prophylaxis: a review. Braz J Infect Dis. 2015;19(5):517–24.
7. Magiorakos A-P, European Centre for Disease Prevention and Control, red. Systematic review and evidence-based guidance on perioperative antibiotic prophylaxis. Stockholm; 2013. (ECDC technical report).
8. Murri R, Belvis D, Giulio A, Fantoni M, Tanzariello M, Parente P, et al. Impact of antibiotic stewardship on perioperative antimicrobial prophylaxis. Int J Qual Health Care. 2016;28(4):502–7.
9. Hawkins RB, Levy SM, Senter CE, Zhao JY, Doody K, Kao LS, et al. Beyond surgical care improvement program compliance: antibiotic prophylaxis implementation gaps. Am J Surg. 2013;206(4):451–6.
10. Muller A, Leroy J, Hénon T, Patry I, Samain E, Chirouze C, et al. Surgical antibiotic prophylaxis compliance in a university hospital. Anaesth Crit Care Pain Med. 2015;34(5):289–94.
11. Kasteren V, E ME, Kullberg BJ, Boer D, S A, Mintjes-de Groot J, et al. Adherence to local hospital guidelines for surgical antimicrobial prophylaxis: a multicentre audit in Dutch hospitals. J Antimicrob Chemother. 2003;51(6):1389–96.
12. Ploeg J, Davies B, Edwards N, Gifford W, Miller PE. Factors influencing best-practice guideline implementation: lessons learned from administrators, nursing staff, and project leaders. Worldviews Evid Based Nurs. 2007;4(4):210–9.
13. Tan JA, Naik VN, Lingard L. Exploring obstacles to proper timing of prophylactic antibiotics for surgical site infections. Qual Saf Health Care Lond. 2006;15(1):32–8.
14. Willemsen I, van den Broek R, Bijsterveldt T, van Hattum P, Winters M, Andriesse G, et al. A standardized protocol for perioperative antibiotic prophylaxis is associated with improvement of timing and reduction of costs. J Hosp Infect. 2007;67(2):156–60.
15. Verdens helseorganisasjon (WHO). Global guidelines for the prevention of surgical site infection. Genève: Verdens helseorganisasjon; 2016. Tilgjengelig fra: http://apps.who.int/iris/bitstream/10665/250680/1/9789241549882-eng.pdf?ua=1 (nedlastet 23.04.2019).
16. Helsedirektoratet. Antibiotikabruk i sykehus: Kortversjon av Nasjonal faglige retningslinje for antibiotikabruk i sykehus 2014. Oslo: Helsedirektoratet; 2014. Tilgjengelig fra: https://helsedirektoratet.no/Documents/Publikasjonsvedlegg/Kortversjon-Antibiotikabruk-i-sykehus-IS-2151.pdf (nedlastet 23.04.2019).























0 Kommentarer