Ny prosedyre gir bedre behandling av spedbarn med pylorusstenose
Sykepleietiltak for spedbarn med pylorusstenose varierte tidligere med hvilket helsepersonell som var på vakt. En ny fagprosedyre kan øke kvaliteten på sykepleien for denne gruppen.
Både foreldre og sykepleiere opplevde usikkerhet og uttrykte frustrasjon under behandlingen av spedbarn med pylorusstenose. Fraværet av en kunnskapsbasert og anvendbar fagprosedyre førte til manglende forutsigbarhet under sykehusoppholdet.
Vi så et behov for kvalitetsforbedring i sykepleien til denne gruppen pasienter og deres pårørende. Hensikten med artikkelen er å presentere en ny og kunnskapsbasert fagprosedyre for pre- og postoperativ sykepleie til spedbarn med pylorusstenose.
Det er utarbeidet en ny fagprosedyre for pre- og postoperativ behandling av spedbarn med pylorusstenose (se faktaboks). Fagprosedyren ligger tilgjengelig på helsebiblioteket.no. I denne artikkelen vil vi presentere utdrag fra prosedyren.
Bakgrunn og hensikt
I behandlingen av spedbarn med pylorusstenose så vi at enkelte av sykepleietiltakene var avhengig av hvilket helsepersonell som var på vakt, og varierte fra pasient til pasient. Spesielt gjaldt dette hvorvidt begge foreldrene fikk overnatte på sykehuset, tidspunkt for nedleggelse og seponering av nasogastrisk sonde, og oppstart og opptrapping av mat etter operasjon.
Dette førte til usikkerhet hos foreldrene, da de ofte fikk motstridende informasjon om hvordan det pre- og postoperative forløpet var forventet å være. Videre hendte det at sykepleietiltak ikke ble utført til riktig tid i påvente av forordning fra ansvarlig kirurg.
I tillegg kan det gå lang tid mellom hver pasient med diagnosen, og det er ofte nyansatte på vakt som har lite erfaring med pasientgruppen. Vi opplevde derfor at det var et behov for kvalitetsforbedring i den pre- og postoperative sykepleien til spedbarn med pylorusstenose ved Oslo universitetssykehus (OUS).
Søk etter eksisterende retningslinjer ga få resultater, og de vi fant, var ikke kunnskapsbaserte. Vi kontaktet derfor andre sykehus i Norden direkte for å innhente lokale prosedyrer. Det ble videre utført et systematisk litteratursøk rettet mot pre- og postoperativ sykepleie til spedbarn med pylorusstenose.
Kunnskapsgrunnlaget består i hovedsak av kliniske oppslagsverk (1, 2, 3). Der oppslagsverkene har funn som gir evidens for en anbefaling, er disse fulgt. Der forskning ikke kommer med konkrete praktiske anbefalinger, er våre anbefalinger i fagprosedyren basert på klinisk erfaring, konsensus i fagmiljøet og andre relevante fagprosedyrer eller faglitteratur.
Fagprosedyren kan bidra til økt kvalitet på sykepleien, gi et mer forutsigbart sykehusopphold og redusere unødvendig usikkerhet og frustrasjon hos både personalet og foreldrene.
Vanligst hos førstefødte
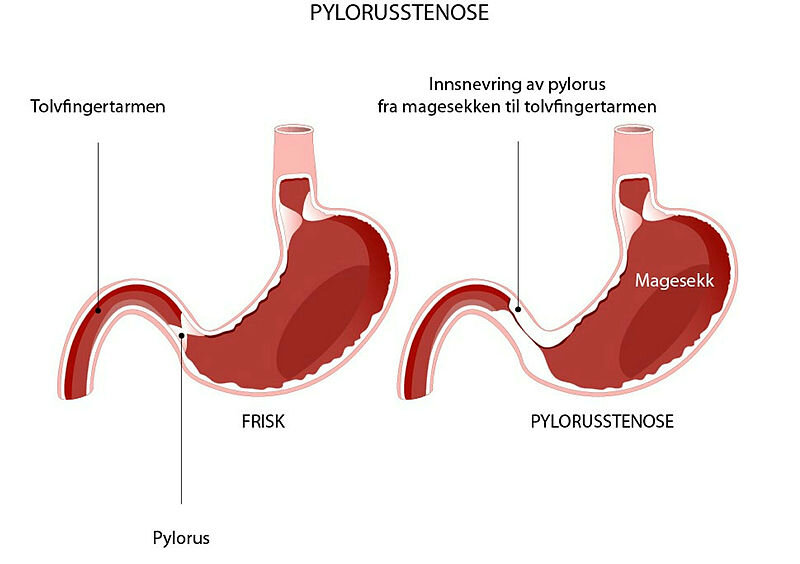
Pylorusstenose oppstår når pyloruskanalen mellom magesekken og tolvfingertarmen forsnevres på grunn av en kraftig hypertrofiering av pylorusmuskelen. Fortykkelsen av muskelen leder til en gradvis økende og til slutt nesten komplett obstruksjon av magesekkens nedre utmunning, og innholdet i magesekken kan da ikke passere til tarmene (1).
Tilstanden er mest vanlige hos førstefødte (2, 3). I tillegg til å ha et sykt barn kan foreldrene dermed ha lite erfaring med spedbarn fra tidligere, og kan følgelig ha behov for ekstra støtte og forutsigbarhet.
Pylorusstenose er en vanlig årsak til kirurgi hos barn under seks måneder (5). Grunnet hyppig oppkast kan barnet raskt utvikle vektnedgang, alvorlig hypovolemi (minsket blodvolum) og elektrolyttforstyrrelser hvis sykdommen ikke blir diagnostisert og behandlet i tide (2).
Ivaretakelse av foreldrene
Tilstedeværelse
Begge foreldrene bør få bli på sykehuset dersom de ønsker det.
Ifølge forskrift om barns opphold i helseinstitusjon (6) har barn rett til å ha foreldrene eller andre som opptrer i foreldres sted, hos seg under sykehusopphold. Tidligere rutiner på OUS har tilsagt at kun én av foreldrene har fått overnatte med barnet. Forskriften stadfester imidlertid at det ved alvorlig eller livstruende sykdom skal legges til rette for at begge foreldrene kan bli værende på sykehuset.
Hvis pylorusstenose forblir ubehandlet, er det en alvorlig sykdom, og det kan derfor argumenteres for at begge foreldrene har rett til å bli på sykehuset (7). Erfaring fra praksis har vist at det er dette argumentet barnekirurgene viser til i legeattesten, dersom det søkes om at begge foreldrene kan få dekket sykehusopphold.
Erfaringsmessig er begge foreldrenes rett til å bli på sykehuset en problemstilling som forekommer ofte, spesielt hvis barnet er foreldrenes førstefødte. Førstegangsforeldre kan ha økt behov for støtte av hverandre. Slik praksis er i dag, er det kun hvor foreldre «roper høyt» at begge får overnatte.
Ivaretakelse av foreldre er en viktig del av sykepleien. Spedbarnet har behov for trygge og rolige omgivelser, og foreldrenes tilstedeværelse bør oppmuntres både pre- og postoperativt.
Oppgaver
Sykepleieren bør forklare og informere foreldrene om sykepleietiltakene som utføres, og det medisintekniske utstyret som brukes, men samtidig hjelpe dem til å fokusere på barnet sitt og hvordan de best mulig kan ta vare på barnet i den uvante situasjonen (8). Dette innebærer å ta seg tid til å veilede foreldrene i å ta vare på barnet sitt i så stor grad de kan, og ønsker, under hele sykehusoppholdet.
Sykepleieren plikter å avklare med foreldrene hvilke oppgaver de ønsker å utføre, og kan utføre, selv under sykehusoppholdet (6). Erfaring fra praksis viser at foreldre vanligvis tar ansvar for den dagligdagse pleien, som mating, bleieskift og stell, men det er viktig at de ikke føler seg presset til å utføre oppgaver de er usikre på.
Dette gjelder spesielt i den postoperative fasen, da selv det å løfte opp barnet kan virke skremmende og uvant for en forelder.
Preoperativ forberedelse
Vi som sykepleiere kan bidra til å trygge foreldrene ved å informere om det forventede postoperative forløpet og oppmuntre foreldrene til å informere oss om de mener spedbarnet har ubehag. For spedbarn med pylorusstenose bør man raskt starte opp med amming eller flaskemating postoperativt, både for å dekke barnets behov for ernæring, men også for å inkludere foreldrene i matingen av barnet.
Psykososial preoperativ forberedelse er viktig for å redusere engstelse og stress hos foreldrene (9, 10). Forberedte og rolige foreldre er det spedbarna har til å trygge seg med, da barna selv ikke ennå kan dra nytte av konkret forberedelse (9). Ved å trygge foreldrene reduseres dermed også stress hos spedbarnet.
Foreldrene må få god informasjon om det forventede forløpet, og sykepleieren må forsikre seg om at informasjonen er forstått. Ved å være til stede når foreldrene får informasjon om planlagt kirurgi og forløp, kan barnesykepleieren bidra ved behov for repetisjon av informasjon ved senere tilfeller (8).
Nasogastrisk sonde
Nasogastrisk sonde skal ligge inne så kort som mulig. Praksis ved avdelingen var at spedbarn med pylorusstenose fikk tømt magesekken via en nasogastrisk sonde før anestesi. Dette ble gjort for å redusere risikoen for aspirasjon av mageinnhold ved anestesiinnledning (11).
Derimot var det delte meninger om hvorvidt nasogastrisk sonde var nødvendig allerede ved innkomst, og om den skulle beholdes etter operasjon. Erfaring fra praksis har vist at tidspunktet for nedleggelse av sonde har variert ut fra hvem som er på vakt når barnet har blitt innlagt.
Argumentet for å legge ned sonde ved innkomst har gjerne vært at mageinnhold kan aspireres, slik at barnet slipper å kaste opp. Dette til tross for at det ved moderat oppkast preoperativt ikke har vist seg at sondenedleggelse har noen effekt for det videre forløpet (11).
Preoperativ nasogastrisk sonde kan medføre komplikasjoner, som økt risiko for oppkast i det postoperative forløpet, og dermed forlenge sykehusoppholdet. Nasogastrisk sonde skal derfor kun legges ned like før operasjon hvis det ikke er stort behov for avlasting på grunn av hyppig oppkast.
Ifølge «Preoperative fasterutiner» utgitt av Norsk anestesiologisk forening (12) skal preoperativ ventrikkelaspirasjon skje etter indikasjon og forordnes av ansvarlig anestesilege. Spedbarn med pylorusstenose kan ikke regnes som fastende, da magesekken fylles til tross for at spedbarnet faster til operasjon.
Etter ønske fra anestesileger ved OUS anbefales det derfor at sonde legges ned to timer før operasjon. Nedleggelsen skal utføres av kvalifisert pleiepersonell på sengepost etter prosedyre (13).
Erfaringer fra praksis viser at sonden i tillegg ofte ble beholdt etter operasjon, da kirurgene ønsket å forhindre oppkast postoperativt. Ved tegn til kvalme kunne da sykepleier aspirere mageinnhold.
Moderat kvalme og oppkast er imidlertid vanlig postoperativt hos spedbarn etter pyloromyotomi, det går over av seg selv og fører ikke til komplikasjoner (3, 14). I tillegg kan sonden i seg selv bidra til økt kvalme ved at barnet brekker seg hvis det blir litt endring i sondens posisjon.
Det forekom at sykepleiere aspirerte barnets mageinnhold før måltid, for å vurdere mage–tarm-passasjen, noe som ikke er et nødvendig tiltak for denne pasientgruppen, da de erfaringsmessig gir tydelig uttrykk for når de er sultne. Sonden har også blitt brukt til å kunne gi mat til barnet når barnet sover, hvilket går imot anbefalingen om å la barnet selv regulere mengden mat (1, 3).
Sonden skal seponeres på operasjonsstua, eller så snart barnet er våkent og vitalt etter operasjonen (15).
Ernæring
Selvregulering av måltider anbefales postoperativt. Kliniske oppslagsverk anbefaler tidlig oppstart av mat (1, 2, 3). Tidlig defineres som «når spedbarnet er våkent og beredt» (1), «så snart spedbarnet har kommet seg etter anestesi» (1) og som «fire timer postoperativt» (3).
Når det gjelder matmengde, anbefales det at barnet kan spise fritt. Oppsummerte oversikter som sammenlikner regulert opptrapping med å spise fritt, viser at det ikke har noen spesielle ulemper å la barnet spise fritt (2).
Ved OUS var praksis tidlig oppstart av mat, men med kun små mengder og med meget langsom opptrapping. Opptrappingen ble bestemt individuelt for hver pasient avhengig av hvilken kirurg som hadde ansvaret for barnet. Dette førte til frustrasjon hos både spedbarnet, foreldrene og sykepleiere, da barnet ofte var urolig fordi det var sultent.
Det anbefales derfor å starte med måltider så snart barnet er våkent og vitalt etter operasjonen. Barnet skal selv få lov til å regulere hyppighet og mengde på måltidene. Dette vil i tillegg til å skape mindre frustrasjon kunne redusere tiden før barnet dekker ernæringsbehovet sitt per os, og dermed redusere liggetiden (1, 2, 3).
Postoperativ kvalme og oppkast
Det anbefales å la barnet spise fritt til tross for at det kan gi økt risiko for oppkast. Moderat kvalme og oppkast er vanlig postoperativt hos spedbarn operert for pylorusstenose, men burde ikke påvirke oppstart og opptrapping av måltider (1, 2, 3). Kvalme og oppkast etter pyloromyotomi går som regel over av seg selv og fører ikke til komplikasjoner (14).
Sammenliknende studier har vist at kvalme og oppkast øker med tidlig oppstart, men at dette ikke påvirker lengden på sykehusoppholdet (11). Økt forekomst av postoperativ kvalme og oppkast som følge av tidlig oppstart påvirker heller ikke tiden det tar for barnet å komme opp i fulle måltider per os (3, 11). En eventuell økning i antallet episoder med oppkast har ikke klinisk betydning, og barnet bør få spise når det våkner etter narkose, og få spise den mengden det selv ønsker (16).
Dersom oppkast ikke leder til komplikasjoner eller smerte, må man vurdere hva som er til det beste for barnet: å få mat når det er sultent, eller vente på grunn av økt risiko for oppkast. Erfaring viser at det første måltidet etter operasjon som regel er lite. Barnet er ofte fortsatt påvirket av narkosen og sovner gjerne raskt og tilfreds etter en liten mengde mat.
Erfaring fra praksis viser også at spedbarn med pylorusstenose virker lite preget ved postoperativ kvalme og oppkast. Dette er barn som legges inn på sykehuset nettopp på grunn av oppkast, og som er vant til å kaste opp. Spedbarna kan være urolige kort tid før de kaster opp, men roer seg straks etter oppkast. Det må imidlertid diskuteres hvorvidt det å kaste opp er smertefullt for spedbarnet, og det er behov for ytterligere forskning på temaet.
Videre kan man tenke seg at kvalme er like ubehagelig for spedbarn som for voksne. Sykepleieren bør derfor benytte tiltak for å redusere og lindre kvalme hos spedbarnet. Slike tiltak kan være å informere foreldrene om at barnet bør rape etter måltid, gjennomlufting av rommet og å sørge for at barnet ikke har gammel gulp på klær eller koseklut, da dette kan lukte vondt.
Det anbefales at barnet holdes i oppreist stilling tretti minutter etter måltid for å redusere risiko for kvalme og oppkast (2). For å lette tømming av magesekken anbefales videre høyresidig leie i seng med hevet hodeende samt mageleie (15, 17). Mageleie bør imidlertid kun praktiseres når barnet overvåkes på grunn av økt risiko for krybbedød (18). Hevet hodeende anbefales for å minimere risikoen for aspirasjon ved oppkast (14).
Utskrivelse og kontroll
Utskrivelse anbefales når barnet spiser fulle måltider og virker klinisk upåvirket (1, 2).
Erfaring viser at foreldre kan være usikre ved utskrivelse. De har ofte mange spørsmål om hvordan de skal vite at barnet spiser tilstrekkelig. Det anbefales derfor at barnet følges opp med vektkontroller ved helsestasjonen etter utskrivelse dersom foreldrene ønsker det. Ved å tilrettelegge for dette kan sykepleieren bidra til at foreldrene får hjelp til å gjenopprette en følelse av trygghet i dagliglivet.
Konklusjon
Innføring av bestemte behandlingsforløp for spedbarn med pylorusstenose internasjonalt har vist seg å redusere liggetiden, forbedre sykepleiedokumentasjonen, redusere tiden for korrigering av elektrolytter preoperativt og øke foreldrenes tilfredshet med sykehusoppholdet (19, 20).
Det har vært behov for en kunnskapsbasert prosedyre for pre- og postoperativ sykepleie til spedbarn med pylorusstenose, da vi erfarer at mangelen på en slik prosedyre har ført til unødvendig usikkerhet og frustrasjon hos spedbarnas foreldre. Barna har også fått ulik behandling, i strid med rettferdighetsprinsippet, som sier at like tilfeller skal behandles likt (21).
Gjennom litteratursøk er det funnet kliniske oppslagsverk som har dannet et godt grunnlag for anbefalinger. Enkelte tiltak mangler imidlertid kunnskapsbasert forskning, da de store kliniske oversiktene i hovedsak omhandler diagnostikk og legebehandling. Ved mangel på anbefalinger om enkelttiltak er praksiserfaringer, faglitteratur og eksisterende retningslinjer fra andre sykehus benyttet. Ingen av disse retningslinjene har vært gode nok til å implementeres direkte.
Forslaget til fagprosedyren har vært sendt på en høringsrunde internt og eksternt, og høringssvar er vurdert og innarbeidet i prosedyren.
Implementeringsprosessen har vært utfordrende og arbeidskrevende, da de nye anbefalingene innebar enkelte store endringer fra slik behandlingen tidligere ble praktisert ved OUS. Det var derfor viktig for implementeringen ved OUS at det var tverrfaglig enighet om den nye fagprosedyren, og at sykepleierne hadde forståelse for hvorfor anbefalingene vil øke kvaliteten på pleien.
Fagprosedyren er i bruk på OUS, og tilbakemeldingene er foreløpig positive, men det er ennå for tidlig å si om det har blitt en signifikant endring i behandlingen av denne pasientgruppen. En evaluering bør gjøres når et større antall pasienter har fått behandling etter innføring av den nye fagprosedyren.
Referanser
1. Adibe O, Qaseem A, Ehrlich A. Hypertrophic pyloric stenosis [internett]. Ipswich (MA): EBSCO Information services; 2015 [oppdatert 01.08.2016; sitert 01.11.2018]. Tilgjengelig fra: https://www.dynamed.com/topics/dmp~AN~T116010
2. Hunter CJ. Pyloric stenosis [internett]. Chicago: BMJ Best Practice [oppdatert 28.12.2017; sitert 01.11.2018]. Tilgjengelig fra: http://bestpractice.bmj.com/best-practice/monograph/680.html
3. Olivé AP, Endom EE. Infantile hypertrophic pyloric stenosis. Waltham MA: UpToDate; 2016 [oppdatert 29.09.2017; sitert 01.11.2018]. Tilgjengelig fra: http://www.uptodate.com/contents/infantile-hypertrophic-pyloric-stenosis?souce=search_result&search=pyloric+stenosis&selectedTitle=1~70
4. Oslo universitetssykehus. Pylorusstenose – pre- og postoperativ behandling [internett]. Oslo: Helsebiblioteket; 2018. Tilgjengelig fra: https://www.helsebiblioteket.no/fagprosedyrer/ferdige/pylorusstenose-pre-og-postoperativ-behandling
5. Markel AM, Scott MR, Stokes SM, Ladd AP. A randomized trial to assess advancement of enteral feedings following surgery for hypertrophic pyloric stenosis. J Pediatr Surg. 2016;52(4);534–9.
6. Forskrift 2. juli 1999 nr. 61 om barns opphold i helseinstitusjon. Tilgjengelig fra: https://lovdata.no/dokument/SF/forskrift/2000-12-01-1217 (nedlastet 07.11.2018).
7. Svenningson A. Pylorusstenos. I: Christofferson R, Läckgren G, Stenberg A, red. Grottes barnkirurgi och barnurologi. Lund: Studentlitteratur; 2015. s. 65–7.
8. Bucher BT, Pacetti AS, Lovvorn III HN, Carter BS. Neonatal Surgery. I: Gardner SL, Carter BS, Enzman-Hines MI, Hernandez JA, red. Merenstein & Gardner’s Handbook of neonatal intensive care. 8. utg. St. Louis: Elsevier; 2016. s. 786–819.
9. Oslo universitetssykehus. Psykososial preoperativ forberedelse av barn 0–3 år med foreldre. Fagprosedyre. 2013. Tilgjengelig fra: http://www.helsebiblioteket.no/fagprosedyrer/ferdige/psykososial-preoperativ-forberedelse-av-barn-03-ar-med-foreldre (nedlastet 7.11.2018)
10. Carlsen E, Søjbjerg IL. Psykososial preoperativ forberedelse av barn og unge [internett]. Oslo: Kirurgen.no; 2013;2:119–23. Tilgjengelig fra: http://kirurgen.no/fagstoff/barnekirurgi/psykososial-preoperativ-forberedelse-av-barn-og-unge/
11. Jobson M, Hall NJ. Contemporary management of pyloric stenosis. Semin Pediatr Surg. 2016 august;25(4):219–24. DOI: 10.1053/j.sempedsurg.2016.05.004
12. Norsk anestesiologisk forening. Preoperative fasterutiner [internett]. NAF; 02.11.2008 [sitert 07.11.2018]. Tilgjengelig fra: http://nafweb.no/standarder/preoperativ-faste/
13. Akershus universitetssykehus. Nasogastrisk sonde – innleggelse, bruk og stell hos nyfødte og barn opp til ett år. Oslo: Helsebiblioteket; 27.01.2017 [sitert 07.11.2018]. Tilgjengelig fra: http://www.helsebiblioteket.no/fagprosedyrer/ferdige/nedlegging-og-stell-av-nasogastrisk-sonde-hos-nyfodte-og-barn-opp-til-ett-ar
14. James SR, Nelson K, Ashwill J. The child with a gastrointestinal alteration. Nursing care of children: principles and practice. 4. utg. 2013. Tilgjengelig fra: https://books.google.no/books?id=AER1BAAAQBAJ&pg=PA407&lpg=PA407&dq=the+child+with+a+gastrointestinal+alteration+principles+and+practice&source=bl&ots=g9nmXjn9Ga&sig=pMyslb3GLzJgWOJCQx68-I-tQYM&hl=no&sa=X&ved=0ahUKEwi3-eHAv_vRAhURSJoKHf7XBGkQ6AEINzAD#v=onepage&q=the%20child%20with%20a%20gastrointestinal%20alteration%20principles%20and%20practice&f=false (nedlastet 27.11.2018).
15. Brown LD, Hendrickson K, Evans R, Davis J, Sollosy M, Hay WW. Enteral nutrition. I: Gardner SL, Carter BS, Enzman-Hines MI, Hernandez JA, red. Merenstein & Gardner’s Handbook of neonatal intensive care. 8. utg. St. Louis: Elsevier; 2016. s. 377–418.
16. Sullivan KJ, Chan E, Vincent J, Iqbal M, Wayne C, Nasr A. Feeding post-pyloromyotomy: a meta-analysis. Pediatrics. 2016;137(1):2015–550. DOI: 10.1542/peds.2015-2550
17. Elser HE. Positioning after feedings. Adv Neonatal Care. 2012;12(3):172–5. DOI: 10.1097/ANC.0b013e318256b7c1
18. Home RSC, Hauck FR, Moon RY. Sudden infant death syndrome and advice for safe sleeping. BMJ Best Practice. 2015. DOI: 10.1136/bmj.h1989
19. Clayton JT, Reisch JS, Sanchez PJ, Fickes JL, Portillo CM, Chen LI. Postoperative regimentation of treatment optimizes care and optimizes length of stay (PROTOCOL) after pyloromyotomy. J Pediatr Surg. 2015;50(9);1540–3.
20. Wetherill CV, Melling JD, Rhodes HL, Wilkinson DJ, Kenny SE. Implementation of a care pathway for infantile hypertrophic pyloric stenosis reduces length of stay and increases parent satisfaction. International Journal of Care Coordination. 2015;8(4);78–84.
21. Brinchmann BS. De fire prinsippers etikk. I: Brinchmann BS, red. Etikk i Sykepleien. 4. utg. Oslo: Gyldendal Akademisk; 2016. s. 81–96.


















0 Kommentarer