Få studenter stryker i praksis
En nasjonal oversikt over strykprosenten i praksis kan gjøre det lettere å kvalitetssikre praksisstudiene.
I sykepleieutdanningen foregår halve studiet i praksis, det vil si i 50 uker. 36 av disse ukene består av veiledete praksisperioder hvor studenten blir vurdert til bestått eller ikke. Norge har ingen statistikk på nasjonalt plan over hvor mange studenter som per år får underkjent en eller flere praksisperioder (1). Derfor kan vi heller ikke se fordelingen mellom stryk i teori og praksis. En slik nasjonal oversikt finnes heller ikke i England, men Hunt et al. (2) gjennomførte en undersøkelse hvor de sammenliknet vurderingene i teori og i praksis ved alle sykepleieutdanningene i England. Funnene indikerte at svært få studenter strøk i praksis; forholdet mellom stryk i teori og praksis var ved førstegangs eksamen 4:1. Etter at studentene hadde brukt opp alle forsøkene sine, var forholdet 5:1. Det var store forskjeller i antall stryk ved førstegangs forsøk ved de ulike universitetene. Høyeste strykraten i praksis var 25,2 prosent og den laveste var 0,09 prosent. Ved 25 prosent av universitetene strøk ingen studenter, mens to universiteter strøk og avbrøt studentens utdanning basert på praksisvurderingen i hvert år av utdanningen. Det andre året i utdanningen viste høyest strykprosent, mens laveste var i tredje studieår.
Oversikt.
Til tross for manglende nasjonal oversikt, førte disse funnene til at jeg ble interessert i å se hvordan strykprosenten i praksis ved landets utdanninger ser ut. For å få et bilde av situasjonen ba jeg Norsk samfunnsvitenskapelige datatjeneste (NSD) om å få en utskrift over resultatet for alle eksamenene ved alle landets sykepleieutdanninger. På bakgrunn av denne informasjonen fikk jeg regnet ut hvor mange som strøk i teori og praksis i 2011. Det viste seg at utdanningene bruker ulike emnekoder og emnenavn på sine praksisperioder. Strykprosentene er derfor ikke 100 prosent korrekt, da tallene bygger på det jeg har klart å tyde som praksis ut ifra utskriften. Avvik fra den totale strykprosenten ved hver enkelt institusjon forekommer, men alt i alt gir oversikten et godt bilde av strykprosenten i praksis i 2011. (Se tabell 1 på neste side.)
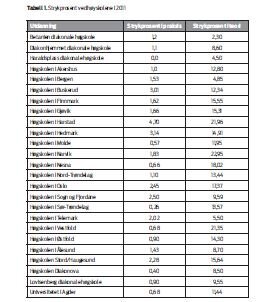
Bildet viser store forskjeller i antall stryk i praksis også ved de ulike utdanningene. En utdanning strøk ingen studenter i praksis i 2011, mens utdanningen med høyeste strykprosent ligger på 9,79. Kan et så stort sprik kun forklares med inntakskvaliteten og studentenes motivasjon? Eller indikerer det at studenter som ikke fyller kravene likevel slipper gjennom i praksis? Likedan ser vi at forholdet mellom antall stryk i teori og praksis er veldig høyt ved mange av utdanningene. Hva kan dette skyldes? Min intensjon er ikke å gå inn på hvor de ulike forskjellene ligger, men derimot vise at en slik oversikt kan benyttes til å stille en rekke kritiske spørsmål til praksisstudienes kvalitet. I denne kritiske vurderingen er følgende tema aktuelle: vurderingsprosess og -dokumenter, veilederens kompetanse, holdninger til det å stryke, samarbeid, og rammefaktorer.
Komplekst.
Vurdering i praksis er en kompleks prosess. Vurdering i et praksisfellesskap er langt mer avhengig av relasjoner og kontekst enn vurdering av skriftlige teoretiske prøver (1). Vurderingen i praksis er basert på direkte observasjoner og på verdier som er subjektive og som kan variere fra person til person (3). Rollen som veileder er utfordrende i det veileder skal balansere vurderingsprosessen med de daglige oppgavene og omsorg for pasientene (1). Å komme fram til avgjørelsen om ikke bestått praksis for en student vil medføre store personlige og ressursmessige utfordringer, noe som kan føre til at studenten består under tvil selv om det motsatte er mer forsvarlig (1). Forskning viser at inkompetente sykepleiestudenter får passere i praksis (2,4–10).
Praksisveilederne kan oppleve formuleringene i læringsutbyttene som uklare og lite oppdaterte, og de bruker mye innsats på å fortolke dem (11), eller de kjenner ikke terminologien som blir brukt i vurderingsdokumentene fordi disse blir laget i utdanningen (7). Veiledere har latt svake studenter få passere i praksis på grunn av manglende dokumentasjon (8,12,13). Andre synes det er vanskelig å vurdere holdninger (9). Kriterier for å vurdere holdninger mangler (8), uklare mål gjør ikke stryk mulig eller veiledere tror det var nok å gi uttrykk for sin bekymring muntlig (6). Andre igjen er ikke fortrolige med å konkludere sine vurderinger (12). Sentrale spørsmål her er om læringsutbyttene er så tydelige og klare som mulig for dem som skal bruke dem, og om disse er utformet i samarbeid mellom utdanningen og praksis. Videre er det aktuelt å vurdere skoleringen og bevisstgjøringen rundt det å vurdere.
Store forskjeller.
Forskjellen mellom stryk i teori og praksis er veldig stor ved mange av utdanningene. Dette gir grunn til å spørre om vurderingskriteriene i praksis er like gode som de er i teori. Teoretisk kunnskap er integrert i klinisk kompetanse. Den høye strykprosenten i teori gjør at man også kan spørre seg om kunnskapen studenten skal støtte seg til i praksis er tatt med i praksisvurderingen. Hunt et al. (2) hevder at en slik forskjell kan skyldes at studentene får mer tilbakemelding i praksis enn i teori og at studenten kan oppleve læringen i praksis som mer meningsfull. Hvordan utdanningene definerer stryk vil også spille inn. Sist, men ikke minst, vil forholdet være avhengig av veilederne og hvordan de erfarer sin rolle.
Veileders kompetanse.
Forskning viser at veiledere mangler kompetanse. De mangler kunnskap om forventete standarder, og hvordan de skal rapportere svake prestasjoner hos studenten. De har problemer med å identifisere en svak student, og mangler kunnskap om hvordan de kan tilrettelegge mulighetene for bedre prestasjoner når svakhetene først er påpekt (6–9,14). Universitets- og høgskolerådet (UHR) (15) viser at tilgangen på veiledningskompetente praksisveiledere er en gjennomgående utfordring i forhold til å tilby, gjennomføre og kvalitetssikre praksisstudier. Mange utdanninger tilbyr formelle utdanninger eller kortere kurs i veiledning. Et aktuelt spørsmål er om disse er lagt opp slik at veileder ikke bare får økt kunnskap, men også gjennom ulike undervisningsmetoder og arbeidskrav får utviklet sin personlige kompetanse og fortrolighet med veilederrollen. Det er videre en utfordring for den enkelte utdanning og for profesjonen nasjonalt sett at antall veiledere som trengs for å ta imot studenter er veldig stort.
Pedersen (1) hevder at å stryke en student i praksis medfører store ressursmessige og personlige utfordringer for den som tar avgjørelsen. I en studie om veilederes erfaring med å gi ikke bestått i praksis, var det bred enighet om at det ville vært enklere for veileder å lukke øynene (16). Dette kan tyde på at for å gi ikke bestått, må veileder være modig, selvstendig og ha et genuint engasjement for sykepleiefaget (1).
Veileders holdninger.
Studier viser at veiledere lar tvilen komme studenten til gode fordi det er for tidlig i utdanningen (6,9), mens andre argumenter med at det for sent i utdanningen (6,8,9). Motviljen mot å stryke en student sent i utdanningen bunner i at veilederne tar hensyn til pengene studenten har investert i utdanningen, og at de ikke vil ødelegge studentens framtid. Flere studier viser at det er vanskeligere å stryke en student man liker (8–10,12), andre oppgir at det å stryke en student strider mot det å vise omsorg (6,8). Studier viser også at veiledere ikke føler seg trygge på å stryke en student før han eller hun setter pasientens liv i fare (4,6).
Holdninger til det å stryke kan være individuelle, men de kan også gjenspeile en hel kultur. Pedersen (1) gjennomførte en undersøkelse hvor hun innhentet opplysninger fra 30 enhetsledere. Noen avdelinger ga ikke bestått i praksis mer eller mindre årlig, ved andre avdelinger skjedde det meget sjeldent. To enhetsledere hadde i løpet av henholdsvis tolv og femten år aldri opplevde at en student hadde fått ikke beslått i praksis. En leder uttrykte: «Vi stryker ingen studenter her! Vi klarer alltid å få dem gjennom!» (1:134). Et slikt utsagn kan tolkes på flere måter, blant annet som en frykt for å bli stemplet som en «dårlig veileder» eller som en avdeling med «dårlig læringsmiljø». Studier viser at veiledere er bekymret for å bli stemplet som en «dårlig veileder» (8–10). Veiledere (9) frykter at et slikt stempel skal medføre negativ kritikk fra studenter og utdanningen. Veileder kan føle det som et personlig nederlag å stryke en student (7), og kan knytte følelser som skyld og skam til det å stryke en student (6,8). Skjevheter i antall stryk i praksis mellom ulike praksissteder kan bunne i felles holdninger til det å stryke i arbeidsfellesskapet. Det kan også bunne i manglende støtte fra kolleger.
Samarbeid.
Veileder må ikke oppleve å stå alene i vurderingen av en svak student (17,14). Betydningen av støtte fra kolleger og lærere kommer fram i flere studier (6,7,10,18). Brown et al. (10) spurte i sin studie når informantene ville søke støtte fra lærer. De største svargruppene viste at 25 prosent ville tatt kontakt idet problemet oppsto, 60 prosent etter at de selv hadde mislyktes i å ta opp problemet og 7,5 prosent rett før eller umiddelbart etter midtvurdering. Her vil et sentralt spørsmål være hvordan samarbeidet er mellom praksis og utdanning. Er lærere tydelige på at veiledere skal slippe å stå alene i en slik situasjon? Viser de gjennom handling at de vil gi nødvendig støtte under forutsetning av at de får vite om at det trengs? Dette fordrer et tett samarbeid mellom praksis og utdanningen på personnivå, men også som UHR (15) påpeker, et bedre og mer samordnet lovverk og samarbeidsavtaler mellom utdanningsinstitusjonen og praksisstedet.
Pedersen (1) og Aigeltinger m.fl. (14) hevder at veilederens arbeidsforhold ikke er tilstrekkelig tilrettelagt for å kvalitetssikre vurderingen. Å være unnlatende til å stryke en inkompetent student kan skyldes mangel på tid (7,8). Personalknapphet fører til at man har mindre mulighet til å observere studenten og bruke nok tid på vurderingen av ham eller henne. Veiledning og vurdering av en svak student er tidkrevende og må kombineres med veilederens normale arbeidsoppgaver (6). Knapphet på tid og den todelte oppgaven, gjør det utfordrende å følge opp en student. Utfordringen blir enda større når studenten er svak. Veiledere med stor arbeidsbyrde som føler seg skyldige når de ikke har hatt nok tid sammen med studenten, kan på grunn av dette ta en avgjørelse som går i studentens favør (6). Disse utfordringene gjør at man må diskutere om det skal settes av mer tid til veiledning i stillingene.
Konklusjon.
Kvalitetssikring av praksisstudier krever vektlegging av og kritisk vurdering på mange områder; de viktigste har jeg trukket fram her. En nasjonal oversikt vil gjøre det mulig å se om den årlige strykprosenten er noenlunde stabil, om det forekommer variasjoner mellom læresteder og praksisavdelinger i landet. Tallene kan danne grunnlag for en kritisk vurdering av momentene som har størst betydning for å kvalitetssikre praksisstudiene. Målet er ikke at flest mulig studenter skal stryke i praksis, men at man har et system som i størst mulig grad sikrer studentene en god veilednings- og vurderingsprosess. På den måten kan man forebygge både at inkompetente studenter består og at studenter urettmessig opplever å ikke bestå praksis.
En nasjonal oversikt krever at alle utdanningene bruker emnekode og emnenavn som synliggjør hva som er praksisstudier, i sin rapportering til databasen for høyere utdanning. Saken må derfor behandles på nasjonalt nivå.
Referanser:
1. Pedersen KL. Vurdering av sykepleierstudenten i kliniske studier – et usikkert prosjekt? I: Alvsvåg H, Førland O, red. Engasjement og læring – Fagkritiske perspektiver på sykepleie. Oslo: Akribe AS, 2007: 133–48.
2. Hunt LA, McGee P, Gutteridge R, Hughes M. Nurse Education Today 2012; 32: 351–5.
3. Dolan G. Assessing student nurse clinical competency: will we ever get it right? Journal of Clinical Nursing 2003; 12: 132–41.
4. Lankshear A. Failure to fail: the teacher›s dilemma. Nursing Standard 1990; 7:35–7.
5. Watson HE, Harris B. Supporting Students in Practice Placement in Scotland. Glasgow: Glasgow Caledonian University, 1999.
6. Duffy K. Weighing the Balance: A grounded theory study of the faktors that influence the decisions regarding the assessment of student›s competence in practice. A thesis submitted in partial fulfillment of the requirements of Glasgow Caledonian University for the degree of Doctor of Philosophy. Glasgow: Glasgow Caledonian University, 2006.
7. Rutkowski K. Failure to fail: assessing nursing student›s competence during practice placements. Nursing Standard 2007; 22:35–40.
8. Luhanga F, Yonge O, Myrick F. «Failure to Assign Failing Grades»: Issues with Grading the Unsafe Student. International Journal of Nursing Education Scholarship 2008a; 5:1–14.
9. Jervis A, Tilki M. Why are nurse mentors failing to fail student nurse who do not meet clinical performance standards? British Journal of Nursing 2011; 20:582–7.
10. Brown L, Douglas V, Garrity J, Kim SC. What influences mentors to pass or fail students. Nursing Management 2012;19:16–1.
11. Nordisk institutt for studie av innovasjon, forskning og utdanning. Kvalitet i praksis. Oppfatninger om kvalitet blant praksisveiledere. Oslo: Nordisk institutt for studie av innovasjon, forskning og utdanning; NIFU-rapport 14/2013
12. Cleland J, Knight LV, Rees CE, Tracey S, Bond CM. Is it me or is it them? Faktors that influence the passing of underperforming students. Medical Education 2008; 42: 800–9.
13. Dudek N., Marks M. B. and Regehr G. Failure to Fail: The Perspectives of clinical supervisors. Academic Medicine. 2005;80,10:584–7
14. Aigeltinger E., Haugan G. og Sørlie V. Utfordringer med å veilede sykepleiestudenter i praksisstudier. Sykepleien Forskning. 2012;7,2:160-6
15. Universitets- og høgskolerådet. Fokus på praksisstudiene i helse- og sosialfagutdanningene. Oslo; 2010.
16. Pedersen K.L. «Kontaktsykepleieren i dommerrollen» – Når evaluering av sykepleiestudenten blir en utfordring på tålegrensen. Hovedfagsoppgave i helsefag. Bergen: Universitetet i Bergen; 2000.
17. Pedersen K.L. Fortellinger om den kliniske veileder som «dommer» i vurdering av sykepleiestudenten – en analyse basert på Paul Ricoeurs tekstteori. Vård i Norden. 2005;25, 2:21–5.
18. Luhanga F., Yonge O. and Myrick F. Precepting an unsafe student: The role of the faculty. Nurse Education Today. 2008b; 28:227–31





















0 Kommentarer