Manglende kontroll av sykehusinfeksjoner
Verdens rikeste land raserer sitt eget helsetilbud både med hensyn til kvantitet og kvalitet. Gevinsten går til å holde liv i alle direktører, konsulenter og oppkonstruerte helseforetak. Pilen peker tilbake mot et klassedelt helsesamfunn der "barfotlegene" og fattigkassa igjen må ta seg av de fattigste "kundene".
Det er stort behov for kontroll av pasientsikkerheten i helsetjenesten og for at man sikrer kontrollen gjennom eksternt tilsyn. Det er blitt sagt at amerikanske sykehus er det farligste stedet å oppholde seg på, siden det dør mer enn 110 000 pasienter av sykehusfeil i USA hvert år. 99 000 av disse dødsfallene skyldes sykehusinfeksjon (1). Den største trusselen mot pasientsikkerheten i USA er altså sykehusinfeksjon. Sykehusinfeksjoner medfører to til fem ganger lengre sykehusopphold; fem til ti ekstra liggedøgn per pasient, tre ganger høyere direkte kostnader og tre ganger så høy dødelighet sammenliknet med pasienter uten infeksjoner (1-5).
Lite registrert
Selv om sykehusinfeksjoner er en trussel mot overlevelse, pasientsikkerhet og fremmer komplikasjoner, er antallet infeksjoner og død av eller med slike infeksjoner i Norge ukjent. Tidligere ble alle sykehusinfeksjoner registrert og nasjonale tall var offentlig tilgjengelige (2,6-9). I dag er slik registrering innskrenket til bare fire infeksjonstyper som utgjør 60–75 prosent av alle sykehusinfeksjoner. Noen av de alvorligste infeksjonene som klinisk sepsis er definert helt bort og blir ikke registrert. En nasjonal oversikt over det totale antall sykehusinfeksjoner mangler derfor både ved sykehus og i sykehjem (10).
Avvik
Norske sykehus blir i realiteten ikke evaluert med hensyn til pasientens sjanse for å overleve oppholdet, sikkerhet eller pleierelaterte indikatorer. Det er hver dag mange interne avvik i våre sykehus med hensyn til sykehusinfeksjoner og faktorer som kan utløse slike infeksjoner. Viktige faktorer er manglende hygiene og renhold og manglende smittevern og sikkerhet for pasienter, personell og miljø. Avvik blir ofte ikke meldt: «Vi blir så vant til det». Hvis avvik meldes, fører de likevel ikke til grunnleggende endringer, handlinger eller respons. De kommer knapt opp til sykehusledelsen, og nesten aldri høyere opp i helsesystemet.
Sykehusinfeksjoner
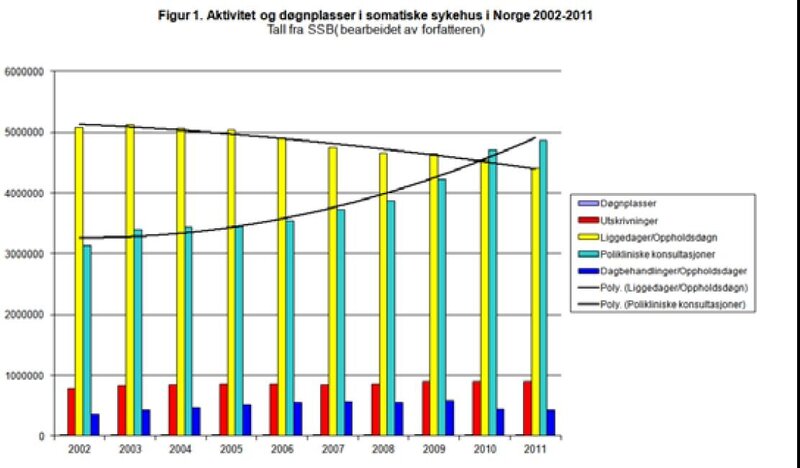
I 2011 var det 900 000 pasientinnleggelser, i alt 4,4 millioner liggedøgn, ved norske somatiske sykehus, mens 430 000 fikk dagbehandling, se figur 1 (11). Nesten fem millioner polikliniske behandlinger ble gjennomført.
Blant innlagte pasienter fikk minst en av ti en
sykehusinfeksjon, det vil si cirka 90 000 pasienter. Dette
tilsvarer omtrent pasientbehandlingen ved Oslo universitetssykehus
(OUS) hvert år.
Sykehusinfeksjoner forårsaket i 2011:
Cirka 450 000 ekstra liggedøgn i norske sykehus, beregnet som
ekstra gjennomsnittlig liggetid på fem døgn.
Minst 3,15 milliarder kroner i direkte ekstra kostnadene bare
på grunn av forlenget liggetid (beregnet døgnpris kr. 7000).
Trolig fem til ti ganger mer i skjulte ekstra kostnader
(etterkontroller, reinnleggelser, overføring til sykehjem,
hjemmesykepleie, varig uførhet, erstatning for invaliditet eller
død, og så videre) (3,4).
Sykehusinfeksjoner vil trolig øke i fremtiden. Dette er
assosiert med større mobilitet og smittespredning mellom
helsenivåene i forbindelse med samhandlingsreformen. Det er også
større mobilitet og reiseaktivitet i befolkningen generelt sett. En
moderat framskriving fra Statistisk sentralbyrå viser at
befolkningen vil øke, særlig antallet eldre og barn. Samtidig
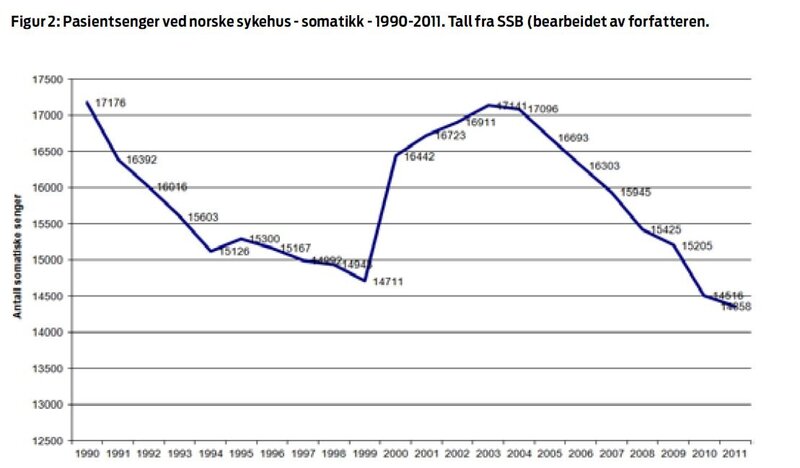
foregår en stor nedlegging av somatiske senger i norske sykehus;
hver sjette sykehusseng er borte. Dette vil resultere i overbelegg
og korridorsenger, noe som er sterkt assosiert med økt andel
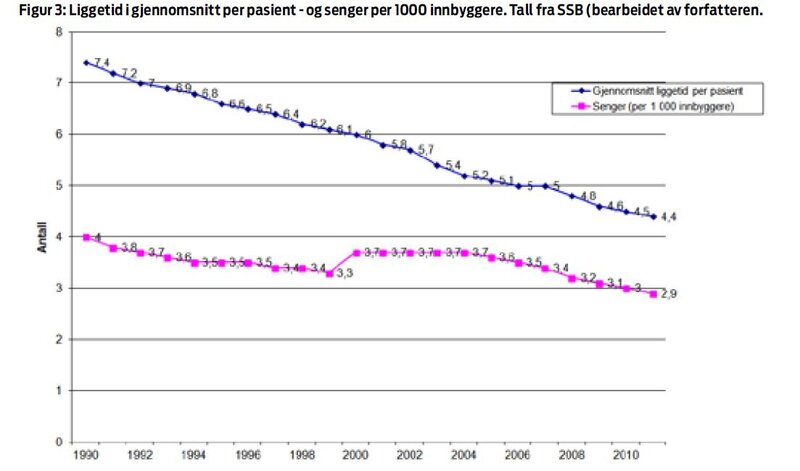
sykehusinfeksjoner (figur 2). Gjennomsnittet liggedøgn har for
lengst nådd sin smertegrense for et godt sykehustilbud og
forsvarlig smittevern (figur 3).
Særlig alvorlig er det at man fra 2008 til 2011 har redusert
antall sykehusårsverk i somatikk. Derved reduseres antall hender
ved undersøkelser, behandling og pleie i somatiske institusjoner,
til tross for at behovet øker. Dette øker risikoen for
smittebelastning og smittespredning. Smittebarrierer faller fort
når personell har det for travelt, og kryssmitte mellom pasienter
er vanlig under slike forhold.
Smittevern viktig
Sykehuset er en stor arbeidsplass. I 2011 arbeidet 99 900
personer i helsevesenet, hvorav 67 000 årsverk i somatiske
institusjoner. Det er viktig at personlig smittevern blir en
naturlig del av arbeidet for hver enkelt ansatt i henhold til
arbeidsmiljøloven, særlig med hensyn til spredningsfare av stadig
nye, alvorlige smittestoffer (12,13).
God infeksjonskontroll er en sentral kvalitetsindikator og
sikkerhetsindikator i norsk helsevesen. Ledere i alle nivåer bør
gjøres ansvarlige for manglende infeksjonskontroll og dårlig
hygiene. Effektiv overvåkning er nødvendig for å påvise
smitteproblemer og for å følge opp tiltak. Til dette arbeidet
trengs en klar organisering som integrerer infeksjonskontroll i
sykehusets ledelse. Økt satsing på kunnskap og informasjon,
forebyggende arbeid og kvalitetssikring kan trolig redusere
risikoen for alvorlige sykehusinfeksjoner betydelig. Problemet er
at man ikke tar forsvarlig hensyn til dette i dag.
Litteratur
1. Klevens RM, Edwards J, Richards C, et al. Estimating
health care-associated infections and deaths in US hospitals, 2002.
Publ Health Rep 2007;122:160-166.
2. Andersen BM, Holta Ringertz S, Gullord Petersen T,
Hermansen W, Lelek M, Norman BI, et al. A three-year survey of
nosokomial and community-acquired infections, antibiotic treatment
and re-hospitalization in a Norwegian health region. J Hosp Infect
2000; 44:214-223.
3. Andersen BM. Economic consequences of hospital
infections in a 1,000 bed university hospital in Norway. Infect
Control Hosp Epidemiol. 1998; 19: 805–7.
4. Andersen BM, Rasch M, Hochlin K, Tollefsen T, Sandvik
L. Hospital-acquired infections before and after healthcare
reorganization in a tertiary university hospital in Norway. J Publ
Health 2009; 7: 1–7.
5. Pennsylvania Health Care 4, 2005, 2006, 2007.
6. Scheel O, Stormark M. National prevalence survey on
hospital infections in Norway. J Hosp Infect 1999; 412: 331–335.
7. Andersen BM, Rasch M, Tollefsen T, Kvist J, Bentsen L:
Point prevalence studies during 10 years; – study of nosokomial
infections in a tertiary university hospital in Norway. J Hosp
Infect 2006;64: Suppl 1: 70.
8. Andersen BM, Rasch M. Hospital-acquired infections in
Norwegian long-term-care institutions. A three-year survey of
hospital-acquired infections and antibiotic treatment in
nursing/residential homes, including 4500 residents in Oslo. J Hosp
Infect 2000; 46: 288–298.
9. Andersen BM, Rasch M. Nosokomiale infeksjoner i
sykehjem i Oslo. Tidsskr Nor Lægeforen 2002; 122: 2371–2373.
10. Folkehelseinstituttet. Prevalens av
helsetjenesteassosierte infeksjoner og antibiotikabruk (PIAH)-
våren 2012.
11. Statistisk sentralbyrå, Spesialisthelsetjenesten,
somatiske sykehus. Tall tatt ut 2012.
12. European Commission. Public consultation on strategies
for improving patient safety by prevention and control of
healthcare-associated infections. C3-Health threats. 2012.
13. EARS-Net results 2011. European antibiotic awareness
day. Summary of latest data on antibiotic resistance in the
European Union.
2011.






















0 Kommentarer