Når sykepleiere får mer kunnskap om antibiotika, involverer de seg mer
Mange sykepleiere føler de mangler kunnskap om antibiotika. Casebaserte workshoper kan få dem til å involvere seg mer i antibiotikastyringen.
I denne artikkelen beskriver vi hvordan en casebasert workshop, som ble gjennomført flere ganger, var nyttig for å øke sykepleierinvolvering i bruk av antibiotika på to medisinske sengeposter. Erfaringene våre er at når sykepleiere får økt kunnskap om bruk av antibiotika, involverer de seg mer, og det blir et økt tverrfaglig samarbeid med andre yrkesgrupper.
Målet med prosjektet var å bidra til riktig bruk av antibiotika gjennom et tverrfaglig samarbeid mellom leger og sykepleiere – og ved å øke graden av sykepleierinvolvering i antibiotikastyring. Prosjektet støttet opp om Helse Stavangers mål om å redusere bruken av bredspektret antibiotika med 30 prosent innen 2020.
Antibiotikaplan kom etter internasjonalt initiativ
For sju år siden publiserte Helse- og omsorgsdepartementet (1) en handlingsplan mot antibiotikaresistens i helsetjenesten. Handlingsplanen kom etter et internasjonalt initiativ fra Verdens helseorganisasjon om å jobbe for å verne om antibiotika som et globalt felles gode som også fremtidige generasjoner skal nyte godt av: en global handlingsplan mot antibiotikaresistens (2).
Hovedmålet med den nasjonale handlingsplanen var å redusere den totale bruken av antibiotika i befolkningen. For å nå målet ble flere konkrete tiltak beskrevet. Et av tiltakene som ble anbefalt spesialisthelsetjenesten, var å innføre et antibiotikastyringsprogram. Det vil si en struktur i organisasjonen som skulle «sikre optimal antibiotikabehandling til den enkelte pasient, slik at seleksjonen av resistente mikrober begrenses» (1, s. 14).
Videre skulle spesialisthelsetjenesten opprette tverrfaglige antibiotikateam, også kalt A-Team, og drive kompetanseheving rettet både mot forskrivere av antibiotika og annet helsepersonell som er involvert i både forskriving og administrering av antibiotika, inkludert sykepleiere (1).
Argumentene for å involvere sykepleiere var og er mange.
I årene etter utgivelsen av både den globale og vår egen nasjonale handlingsplan ble det publisert flere internasjonale fagartikler og studier som alle pekte på sykepleierinvolvering som en viktig, men oversett ressurs i arbeidet med å optimalisere antibiotikabruken i helsetjenestene (3–5).
Argumentene for å involvere sykepleiere var og er mange: vår pasientnære arbeidsform, vår koordinerende rolle i det tverrfaglige teamet rundt pasienten og vår særegne observerende funksjon relatert til pasientens helsetilstand (5, 6).
Til tross for vår naturlige rolle i antibiotikastyringsarbeidet fant flere studier at sykepleiere manglet kunnskap om antibiotika. Rollen sykepleiere skulle ta innen antibiotikastyring, var i for liten grad beskrevet og gjort kjent (7).
I 2018 konkluderte en revisjon av antibiotikastyring gjort av Nasjonal kompetansetjeneste for antibiotikabruk i spesialisthelsetjenesten (KAS), med at Helse Stavanger i større grad måtte involvere sykepleiere i antibiotikastyring (8).
De argumenterte for at det var behov for kompetansehevende tiltak rettet mot denne yrkesgruppen. Revisjonen var bakgrunnen for at et prosjekt om sykepleieinvolvering i antibiotika ble iverksatt i Helse Stavanger.
Endringer i sykepleiernes kunnskap ble målt
Prosjektet ble gjennomført som et forbedringsprosjekt. Vi tok utgangspunkt i en forbedringsmetodikk der vi brukte en systematisk fremgangsmåte som er basert på modellen for kvalitetsforbedring (9). Forbedringsmodellen er en anerkjent metode for å planlegge og gjennomføre systematisk forbedringsarbeid i praksis, hvor målet er å øke kvalitet og pasientsikkerhet. Prosjektet ble gjennomført i 2019 og var finansiert av såkornmidler. Midlene ble utdelt av Helse Vest for å stimulere til forbedringsarbeid i klinisk arbeid (10).
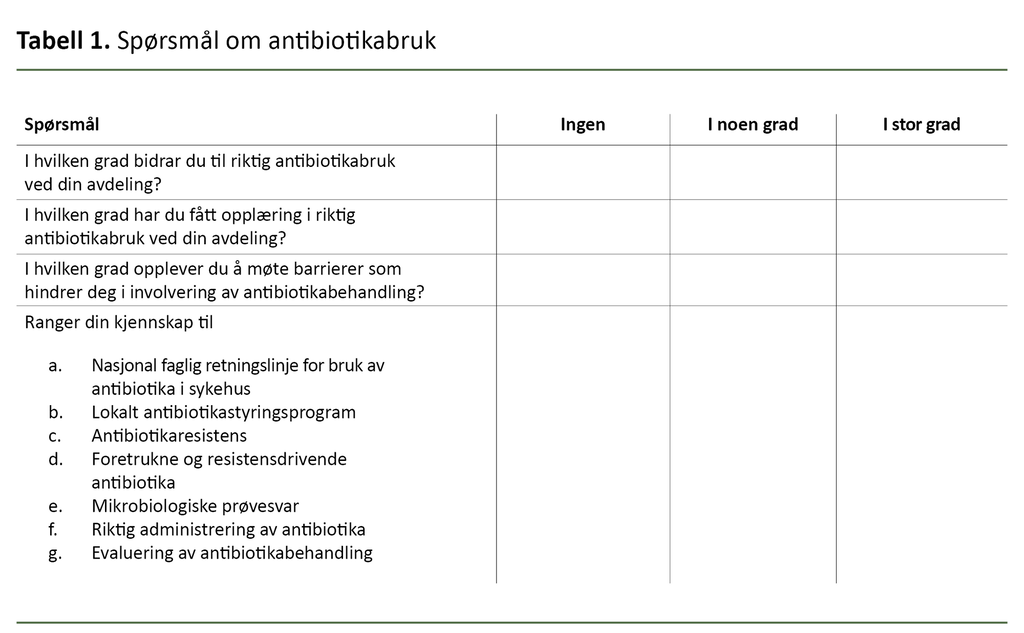
Vi ga sykepleiere et spørreskjema. Spørsmålene var utviklet for å måle endringer i sykepleiernes kunnskap og selvopplevde deltakelse i antibiotikastyring ved sengepostene. Sykepleierne skulle besvare spørsmålene med skaleringen ingen grad, i mindre grad, i noen grad, i stor grad. Prosjektet hadde dermed en kvantitativ tilnærming til å måle forandring. Spørsmålene som ble stilt sykepleierne, er fremstilt i tabell 1.
Spørreskjemaet ble delt ut til 60 sykepleiere i klinisk stilling på to medisinske sengeposter over en periode på 2 uker, før og etter gjennomføring av en workshop. Svarene var anonyme. Gjennomsnittlig svarprosent var 73 prosent.
De samme 60 sykepleierne deltok på en casebasert workshop i små grupper. Casen var praksisnær og tok utgangspunkt i et gjenkjennelig, men oppdiktet pasientkasus. Deltakerne fulgte et pasientforløp fra akuttmottak til sengepost og videre mot utskrivelse.
Sykepleierne diskuterte kunnskap og reflekterte rundt utfordringer knyttet til blant annet antibiotikaresistens, vårt lokale antibiotikastyringsprogram, mikrobiologisk prøvetaking, riktig administrering av antibiotika og evaluering av antibiotikabehandling.
Workshoper styrket egenopplevd kunnskap
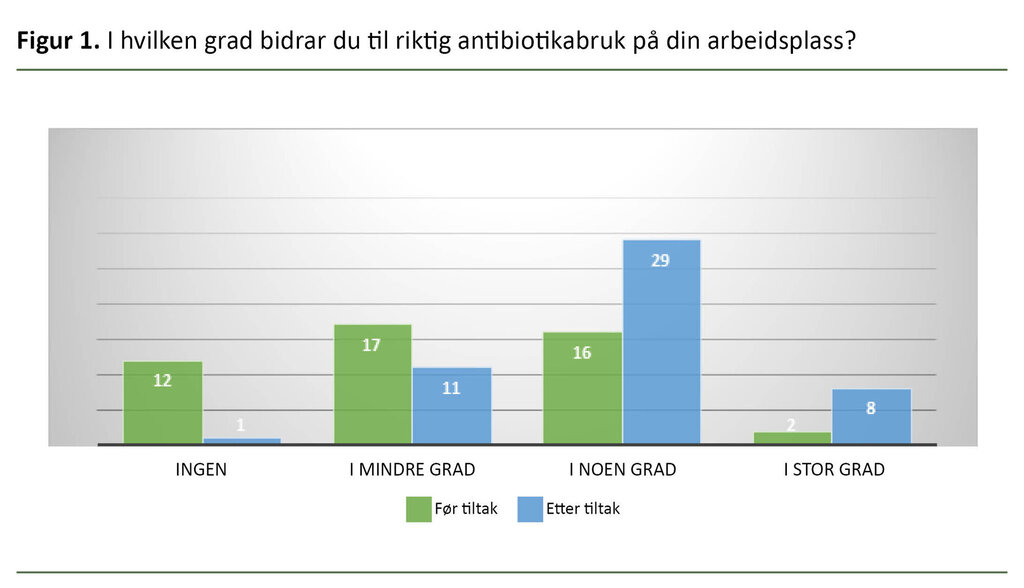
Resultatene fra spørreskjemaene som ble delt ut før og etter deltakelse i workshopen, viser en bedring i sykepleiernes egenopplevde kunnskap og involvering. I etterkant av workshopene var det for eksempel flere sykepleiere som oppga at de bidro til riktig antibiotikabruk i noen eller stor grad, sammenliknet med før intervensjonen (figur 1).
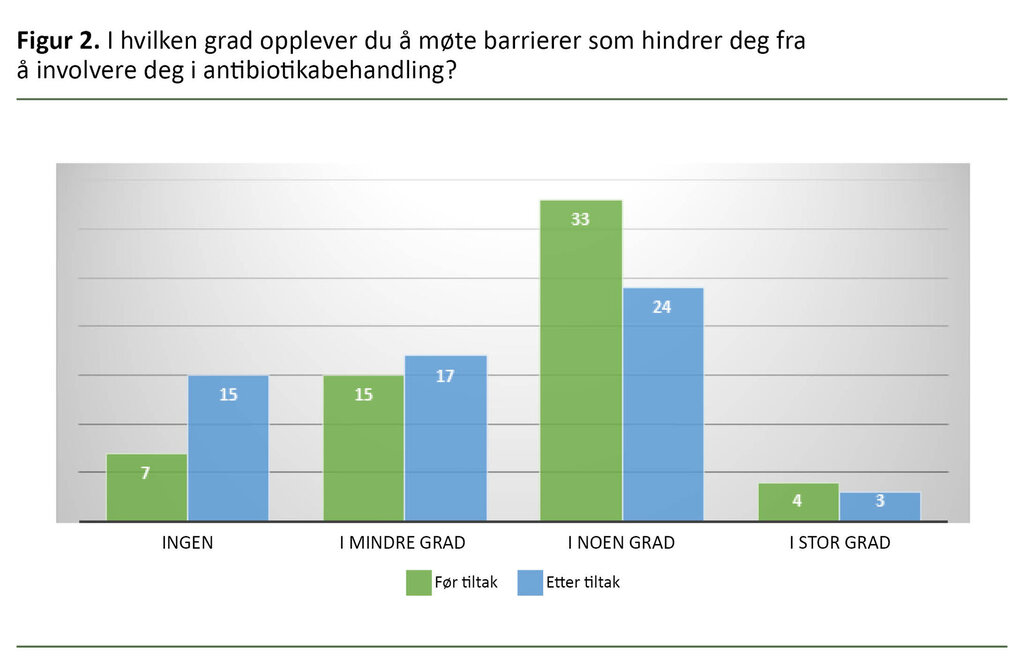
Videre viser undersøkelsene i forkant og etterkant av workshopene at sykepleierne i mindre grad opplever barrierer som hindrer dem fra å involvere seg i pasientenes antibiotikabehandling (figur 2).
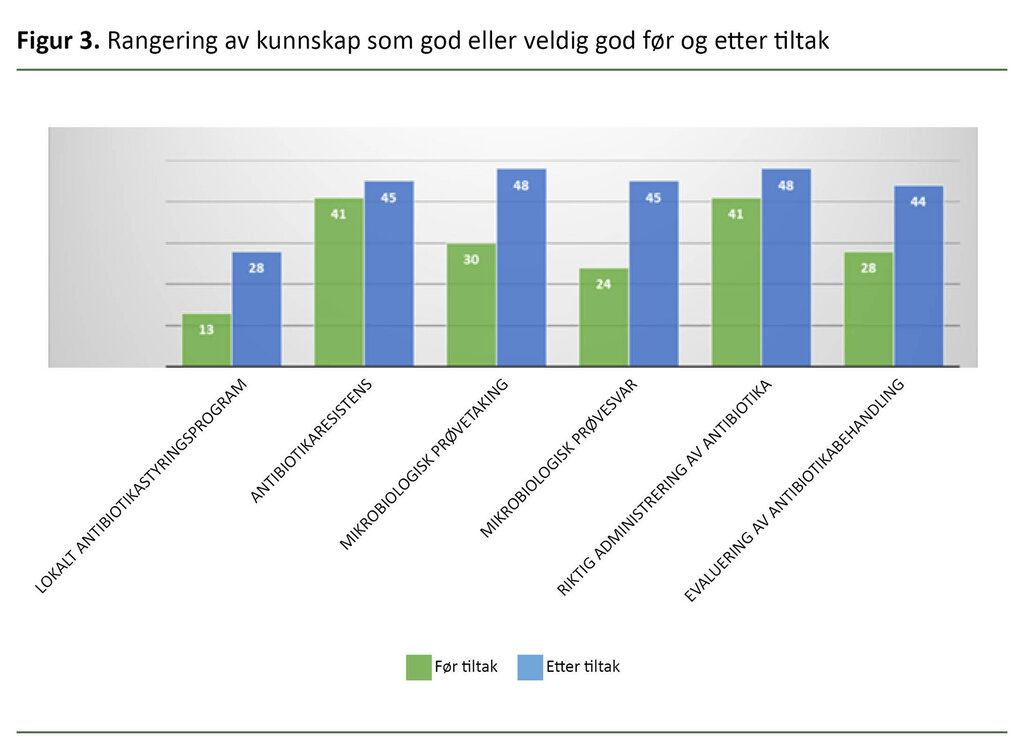
I etterkant av intervensjonen var det også flere sykepleiere som rangerte sin kunnskap som god eller veldig god når det gjaldt antibiotikaresistens, mikrobiologiske prøvetaking og prøvesvar, riktig administrering av antibiotika og evaluering av antibiotika (figur 3).
Generelt kan vi se at det er en bedring i sykepleiernes selvopplevde kunnskap og involvering relatert til antibiotikastyring i etterkant av workshopen.
Sykepleierne ble dratt med inn i refleksjoner.
Casen vi brukte, ble utviklet av sykepleiere i samarbeid med infeksjonsmedisiner og smittevernlege. Vi fulgte en oppdiktet pasient fra akuttmottaket og gjennom et typisk infeksiøst pasientforløp. Den oppdiktede pasienten, Aksel Pedersen, ble lagt inn i akuttmottak med tung pust, slapphet og feberfølelse. I løpet av oppholdet på sykehuset møter han og sykepleierne en del utfordringer relatert til den aktuelle tematikken.
Sykepleierne som deltok i workshopene om Aksel Pedersen, ble dratt med inn i refleksjoner rundt antibiotikabehandling, bærerskap av resistente mikrober, prøvetaking, optimal administrasjon av ulike antibiotika og evaluering av antibiotikabruken.
Hvilke prøver bør tas? Skal man ta hensyn til kolonisering ved valg av antibiotika? Hvordan kartlegger man legemiddelallergier? Kan pasienter som står på penicillin, ligge på hotellet, slik at dosene gis svært skjevt gjennom døgnet? Hvilke observasjoner bør gjøres før behandlingen evalueres?
Ifølge resultatene i figur 2 opplever sykepleierne i mindre grad at det finnes barrierer for å involvere seg i antibiotikastyring i etterkant av workshopen. Barrierene det ble snakket om i workshopene, var hovedsakelig manglende kunnskap, uklare roller og uklar avklaring av oppgaver mellom lege og sykepleier. I tillegg kom en bekymring for at legene ville ta involvering som kritikk.
At vi ser en bedring i opplevelsen av barrierer etter intervensjonen, kan skyldes økt egenopplevd kunnskap og en tydeligere avklaring rundt forventningene til sykepleieres faktiske involvering i antibiotikastyring.
Strykprosenten falt blant sykepleierstudenter
Erfaringene våre med å gjennomføre workshoper med få deltakere, i vårt tilfelle tre til seks sykepleiere pr. gruppe, var utelukkende positive. Sykepleierne som deltok på workshopene, var aktive i diskusjonene rundt pasienten og de kliniske utfordringene vi støtte på gjennom arbeidet med kasuistikken. Tidligere studier har vist samme tendens som prosjektet vårt.
For eksempel fant Sørø, Aglen og Haugan (11) at karaktersnittet økte og strykprosenten falt blant sykepleierstudenter i faget anatomi, fysiologi og biokjemi ved å legge om undervisningen fra en læreraktiv læringsform til mer studentaktive læringsformer, inkludert bruken av workshoper.
En studie som er gjort av Michener og medarbeidere (12), kom frem til at tverrfaglige, casebaserte workshoper om antibiotikastyring førte til at deltakerne ønsket å endre sin praksis til det bedre i etterkant av workshopen.
Det var lav terskel for å stille de ‘dumme’ spørsmålene.
Vi fikk mange positive muntlige tilbakemeldinger i etterkant av workshopene. Blant annet sa deltakerne at det er positivt å være få være med. Det ga stort rom for å være aktiv, og det var lav terskel for å stille de «dumme» spørsmålene.
Workshop som intervensjonsform var videre relativt billig for sengepostene. Workshopene varte i gjennomsnitt 45 minutter, og ved å ta ut én, eventuelt to, sykepleiere fra hver sengepost var det mulig for sengepostene å sende sykepleiere uten å måtte leie inn ekstra ressurser. At workshopene ble planlagt i samarbeid med lederne på sengepostene, slik at dager og klokkeslett ble satt ut ifra klinikkens preferanser, mener vi var en suksessfaktor.
Workshoper krever ressurser
Å gjennomføre workshopene krevde ressurser til organisering og tilrettelegging. Vi må ha en tilrettelegger til stede for å gjennomføre workshoper. Vi ser på det som en fordel at tilretteleggeren er en sykepleier, eventuelt lege, med klinisk erfaring og kompetanse innen infeksjonsmedisin. Med andre ord en person som kan faget som skal diskuteres, slik at diskusjonene holdes praksisnære og faglig korrekte.
I tillegg kreves det ressurser for å sikre at oppmerksomheten holdes over tid, gjerne i form av skriftlige påminnelser og korte innlegg bakt inn i hverdagen. I fortsettelsen ser vi på muligheten for at prosjektet kan videreføres gjennom sykehusets antibiotikastyringsteam. Workshopene bør gjennomføres tverrfaglig for å sikre klarere rollefordeling mellom lege og sykepleier (13).
Økt kunnskap hos sykepleiere kan bidra til økt involvering.
Resultatene viser at casebaserte workshoper er nyttige tiltak for å øke andelen sykepleiere som opplever at de aktivt bidrar i antibiotikastyring. Våre erfaringer og resultatene fra spørreundersøkelsen tyder på at økt kunnskap hos sykepleiere om antibiotikabruk kan bidra til økt involvering og dermed tverrfaglig samarbeid. Det kan samtidig tenkes at workshoper må holdes jevnlig for å sikre varige resultater.
Forfatterne oppgir ingen interessekonflikter.
Referanser
1. Helse- og omsorgsdepartementet. Handlingsplan mot antibiotikaresistens i helsetjenesten. Oslo: Helse- og omsorgsdepartementet; 2015. Tilgjengelig fra: https://www.regjeringen.no/contentassets/915655269bc04a47928fce917e4b25f5/handlingsplan-antibiotikaresistens.pdf (nedlastet 20.09.2022).
2. Verdens helseorganisasjon (WHO). Global action plan on antimicrobial resistance. Genève: WHO; 2015. Tilgjengelig fra: https://www.who.int/publications/i/item/9789241509763 (nedlastet 20.09.2022).
3. Carter EJ, Greendyke WG, Furuya EY, Srinivasan A, Shelley AN, Bothra A, et al. Exploring the nurses' role in antibiotic stewardship: a multisite qualitative study of nurses and infection preventionists. American Journal Of Infection Control. 2018;46(5):492–7. DOI: 10.1016/j.ajic.2017.12.016
4. Monsees E, Popejoy L, Jackson MA, Lee B, Goldman, J. Integrating staff nurses in antibiotic stewardship: opportunities and barriers. American journal of infection control. 2018;46(7):737–42. DOI: 10.1016/j.ajic.2018.03.028
5. Olans RD, Olans RN, Witt DJ. Good nursing is good antibiotic stewardship. AJN. 2017;117(8): 58–63. DOI: 10.1097/01.NAJ.0000521974.76835.e0
6. Monsees E, Goldman J, Popejoy L. Staff nurses as antimicrobial stewards: an integrative literature review. American journal of infection control. 2017;45(8):917–922. DOI: 10.1016/j.ajic.2017.03.009
7. Davey K, Aveyard H. Nurses’ perceptions of their role in antimicrobial stewardship within the hospital environment. An integrative literature review. JCN. 2022. DOI: 10.1111/jocn.16204
8. Nasjonal kompetansetjeneste for antibiotikabruk i spesialisthelsetjenesten (KAS). Revisjonsrapport: Antibiotikastyring i Helse Stavanger HF. Stavanger: KAS; 2018. Tilgjengelig fra: Rapport-Antibiotikastyring-Helse-Stavanger-HF.pdf (nedlastet 05.10.2022).
9. Folkehelseinstituttet (FHI). Modell for kvalitetsforbedring. Oslo: FHI; 2007. Tilgjengelig fra: https://www.helsebiblioteket.no/innhold/artikler/kvalitetsforbedring/kvalitetsforbedring#modell-for-kvalitetsforbedring-copy (nedlastet 13.09.2022).
10. Helse Vest. Såkornmidlar [internett]. Stavanger: Helse Vest; 11.10.2016 [oppdatert 26.11.2021; hentet 12.07.2022]. Tilgjengelig fra: https://helse-vest.no/helsefagleg/kvalitet/sakornmidlar
11. Sørø VL, Aglen BS, Haugan G. Ny pedagogikk ga bedre resultater i anatomi, fysiologi og biokjemi. Sykepleien. 2021;109(86392):e-8639. DOI: 10.4220/Sykepleiens.2021.86392
12. Michener A, Heath B, Crnich CJ, Moering R, Schmader K, Mody L, et al. Infections in older adults: a case-based discussion series emphasizing antibiotic stewardship. MedEdPORTAL. 2018;14:10754. DOI: 10.15766/mep_2374-8265.10754
13. Moore N, Dempsey K, Hockey P, Jain S, Poronnik P, Ramon Z, et al. Innovation during a pandemic: developing a guideline for infection prevention and control to support education through virtual reality. Front digit health. 2021;3:628452. DOI: 10.3389/fdgth.2021.628452























0 Kommentarer