Smertelindring: Her setter sykepleierne nerveblokade døgnet rundt
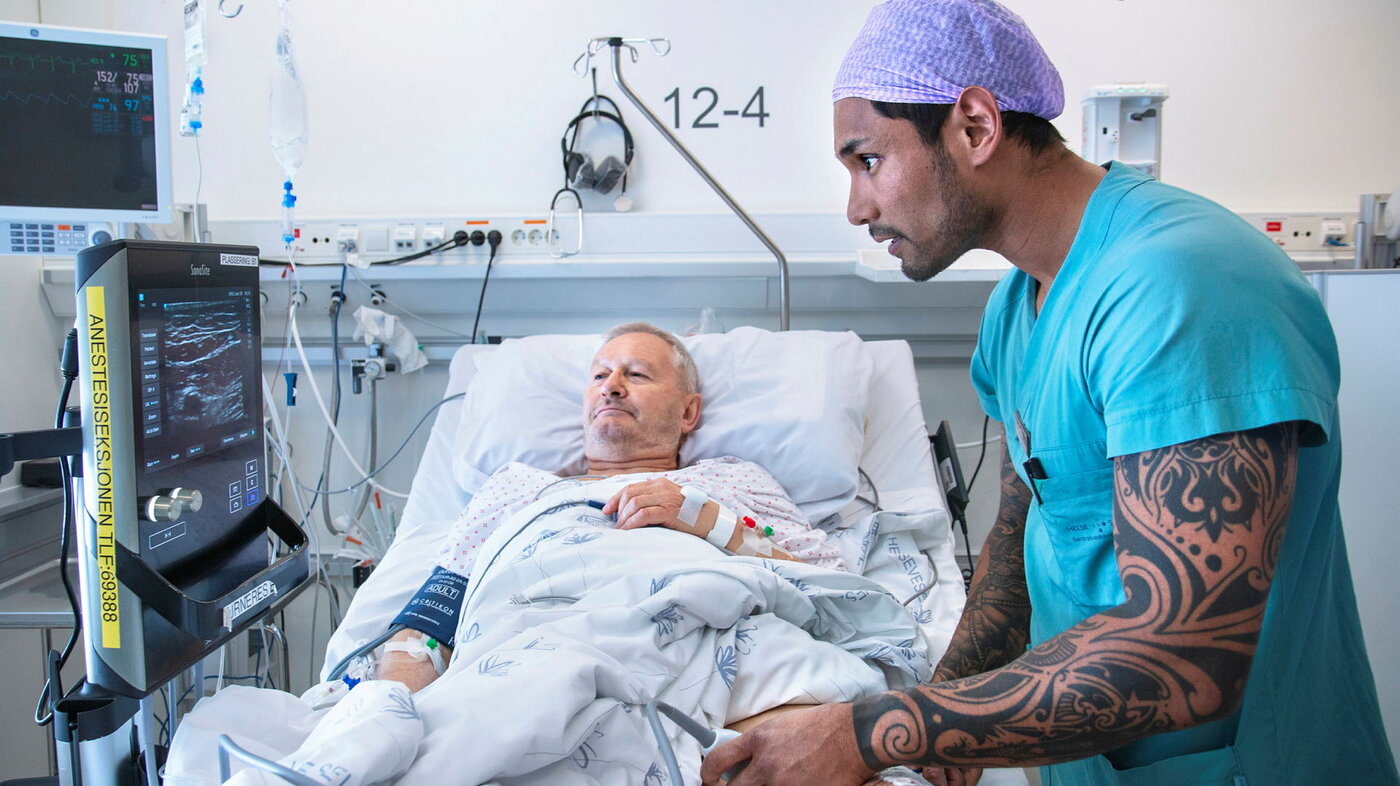
Anestesisykepleierne setter nerveblokade ved hjelp av ultralyd. Avlastende for legene, utviklende for sykepleierne og bedre for pasienten, mener legen.
AHUS (Sykepleien): Grønnkledde Silje Solberg Dahlen står klar og venter. Det er litt bråttom. Journalisten må raska på, skifte til grønt.
– For spinalanestesien holder på å gå ut, forteller Dahlen.
Hun er fagutviklingssykepleier på anestesiseksjonen på Akershus universitetssykehus (Ahus).
På ortopedisk seksjon på sentraloperasjonen er det for det meste anestesisykepleierne som setter nerveblokade ved hjelp av ultralyd.
Og nå venter en nyoperert pasient på å bli smertelindret.
800 hoftebrudd
Vi plukker opp fagansvarlig anestesisykepleier Rune Sollien på veien og strener mot «postop». Altså postoperativ avdeling.
I farten opplyser de to at sykehuset årlig får 800 pasienter med hoftebrudd. 300 får satt inn kneproteser.
Så å si alle disse pasientene blir smertelindret med ultralydveiledet nerveblokade.
– Så det er nok blokader til alle, sier Dahlen.
Og tenker da på at sykepleierne får rikelig trening i å utføre denne prosedyren.
– Som er mye bedre enn å pøse på med morfin, sier Sollien.

Er blitt gullstandard
Før de begynte med ultralydveiledet nerveblokade, satte ortopedene blokadene blindt. Da var treffprosenten lav. Med ultralyd treffer man nerven mer presist.
Gullstandarden er nå ultralydveiledet blokade. Denne smertelindringen kan vare et døgns tid.
– Men dette varierer, opplyser Rune Sollien.
Han anslår en virketid på mellom 24 og 36 timer.
Flunkende ny kneprotese
Bak et skjermbrett på postop finner vi den nyopererte.
– Pål. Syttién, presenterer han seg.
Navn og alder. Humøret er upåklagelig, smertefri som han er. En flunkende ny kneprotese har han også fått.
Men siden «spinalen» snart går ut, er det på tide med påfyll.
– Vi må vedlikeholde smertefriheten. Ikke vente for lenge, sier Sollien.
Da er det bra at anestesisykepleier Sitthi Bredesen allerede er i gang med å blande medikamenter for lokalanestesi. Nå fyller han dem i sprøyten.
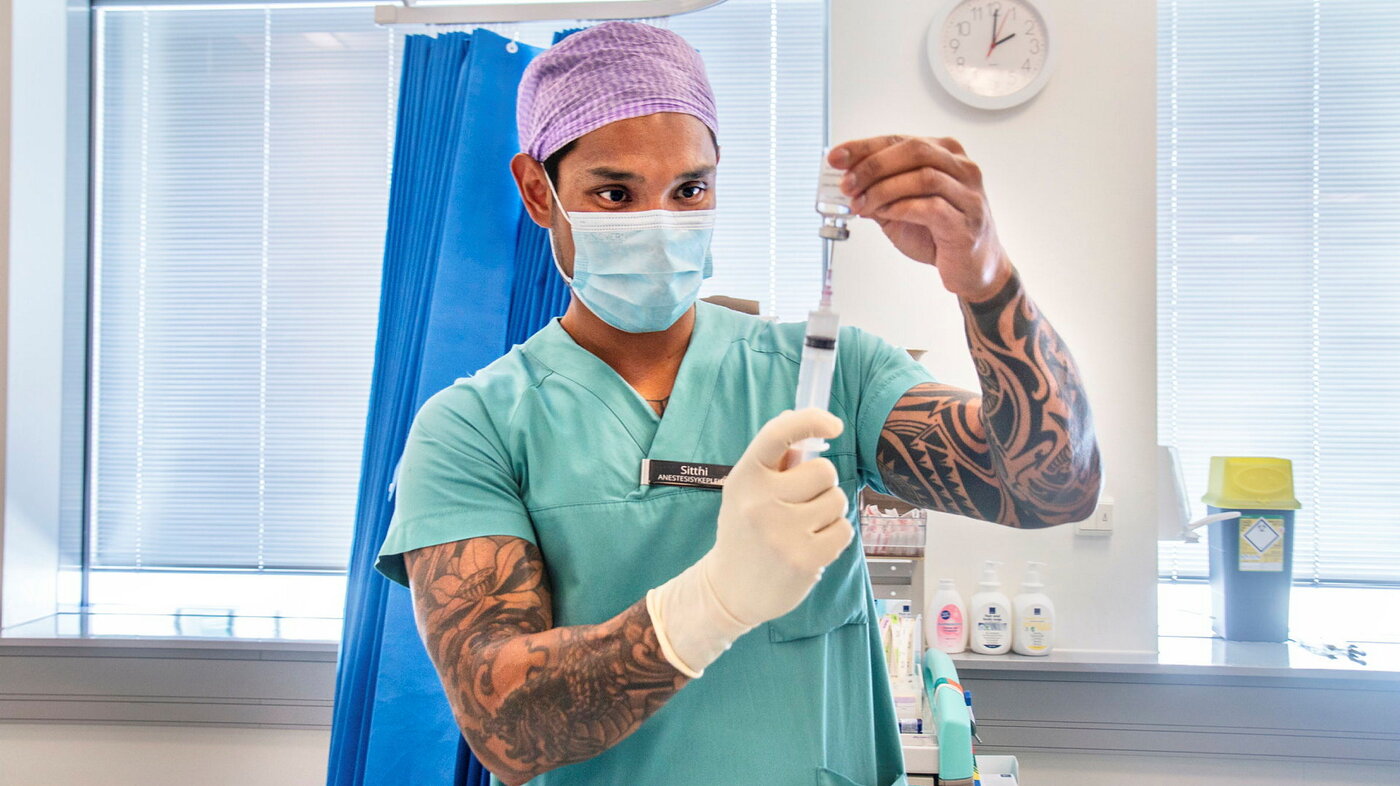
Ved sengen forklarer han pasienten hva som skal skje og kopler nålen til en slange. På ultralydapparatets skjerm kan Pål, med etternavnet Hulback, følge med på hva som skal skje inni kneet hans.
Bredesen finner riktig punkt på nerven å stikke på, så lokalanestesien sprer seg ut i riktig område. Nå kan nålen og anestesien ses tydelig på skjermen. Pål kjenner ingenting og er like blid.
Selve injiseringen er unnagjort på under to minutter.
– Ultralydapparater er veldig dyre
Nå må vi haste videre. En ny pasient venter – Solveig på sengepost.
– Vi skulle helst hatt et eget rom der vi kunne gjøre disse blokadene med eget utstyr, sier Silje Solberg Dahlen på vei fra Pål.
Anestesisykepleierne setter slike blokader daglig, ofte flere.
– Ultralydapparater er veldig dyre, de brukes til mye. Det er for få av dem. Vi må stadig lete etter dem, sier Dahlen.
– Det hender vi må lete lenge, stemmer Sollien i.
Han legger til:
– Vi gjør dette oppå alt annet, uten ekstra ressurser.
– Det innebærer kortere lunsjpauser og andre pauser, sier Dahlen.
Unngår å gi mye opiater
Smerte kan forårsake delir. Det samme kan opiater. Det fine med denne lokale smertelindringen er at den reduserer forekomsten av delir.
– Pasientene med hoftebrudd er veldig sårbare. De har ofte høy alder, og mange har kognitiv svikt, forteller Rune Sollien mens vi vandrer.
Nærmere bestemt 40 prosent, utdyper Dahlen.
– Vi prøver å unngå å gi mye opiater til denne pasientgruppen, siden de ofte tåler det dårlig. Når vi smertelindrer på denne måten, slipper de det. Å få opiatforbruket til et minimum er veldig viktig, påpeker Sollien.
Filleryen i entreen
På sengeposten treffer vi Solveig Dahlberg (90). Hun er klar i toppen, men hørselen er ikke som før.
Hun hadde tenkt på den filleryen mange ganger, forteller hun. Den som lå hjemme i entreen. Men i går skjedde:
– Jeg falt rett på hofta. «Huff, nå brakk den», sa jeg til meg selv.
Hun hadde alarmen på seg.
– Men jeg lå nå der og venta og venta. Jeg håpet at sønnen min skulle komme, sier Solveig.
Til Ahus kom hun, og nerveblokade fikk hun. Nå har hun begynt å få vondt igjen. På tide med påfyll.
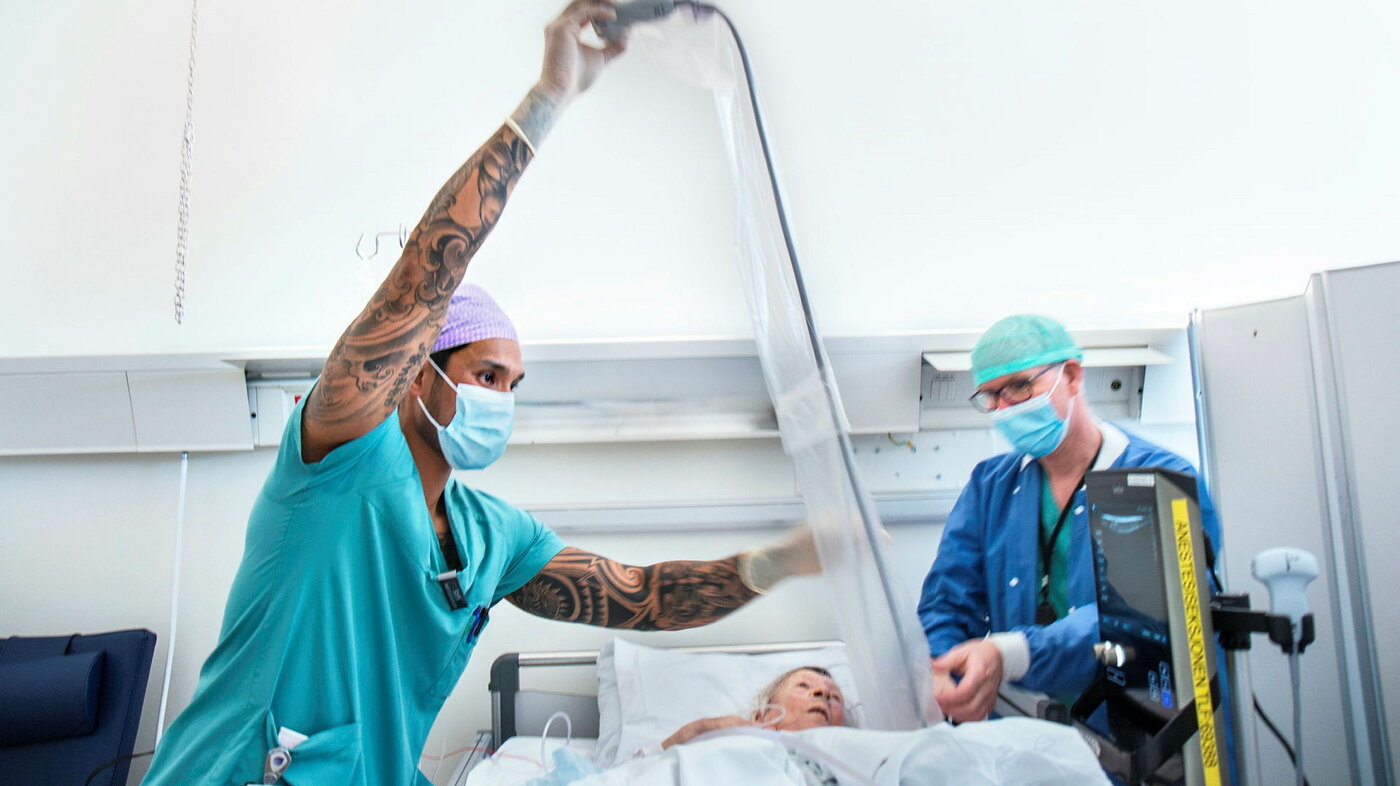
Der kommer Sitthi Bredesen igjen, trillende på det ettertraktede apparatet. Nok en gang gjør anestesisykepleieren klar en injeksjon.
Solveig er ikke nervøs, bedyrer hun.
Også denne gangen treffer anestesisykepleiere fort og presist, og det er unnagjort på en blunk.
Solveig får vite at hun skal opereres i kveld eller i morgen tidlig.
– Legen må være våken da. Ikke overarbeidet, sier hun kvikt før vi forlater henne.
Puster langsommere
– Siden Solveig slipper å få opiater, reduseres risikoen for delirium og lungebetennelse, sier Rune Sollien i korridoren etterpå.
– Kan man få lungebetennelse av opiater?
– Ikke direkte, men man puster langsommere og får dårligere respirasjon. Som igjen kan føre til redusert hostekraft og slimstagnasjon. Det er veldig negativt for disse pasientene.
– Typisk oppgaveglidning
Anestesisykepleierne på Ahus har jobbet med ultralyd i mange år, for eksempel for å etablere intravenøs tilgang.
På ortopedisk seksjon har de utført ultralydveiledet nerveblokade siden 2019. De er nå 13 som jobber fast med dette.
– Dette er et typisk eksempel på oppgaveglidning. Det handler ikke om å ta noe fra hverandre, men om å samarbeide, sier Sollien.
Anestesisykepleierne lærer ofte opp de nye LIS-ene (leger i spesialisering), og de lærer opp hverandre.
Alle må gjennom en kompetanseplan.
Teorien handler om:
- Fysiologi og anatomi
- Farmakologi
- Ultralyd
– Før de kan stikke selv, må de ha satt fem superviserte ultralydveiledede perifere venekatetre. Så tjue nerveblokader med veiledning før de kan gå selvstendig, forteller Rune Sollien.
– Det er en kvalitetssikring. Her er det ikke rom for feil.
Kan reagere toksisk
En nerveblokade kan føre til systemisk toksisk reaksjon.
– For Solveig ville det være fatalt. Skjer dette, må vi kjenne til symptomene og vite hva vi skal gjøre, sier Sollien.
Så langt har ingen fått toksiske reaksjoner ved blokader satt av anestesisykepleierne.
– Det er bra suksess. Det gjør at vi har tillit hos legene og får fortsette, sier Sollien.
De utvider stadig repertoaret. Allerede har de startet med FT-blokade.
Har laget nasjonal fagprosedyre
– Vi er jo en veldig spesialisert avdeling, påpeker Silje Solberg Dahlen.
Selv setter hun ikke blokader. Men hun har skrevet masteroppgave om dem.
Hun ville finne ut om blokadene hadde god effekt. Med 33 pasienter som grunnlag, fant hun ut at effekten er god.
Seksjonen har også laget en fagprosedyre som kan brukes nasjonalt. Denne kommer i metodebok.no.
– Det er morsomt å være med på å utvikle faget og sette en standard for hvordan en prosedyre bør utføres, sier Dahlen.
Sammen med ortoped Max Temmesfeld er hun hovedforfatter for en artikkel som publiseres i Sykepleien Forskning. Det syns hun er stas.
– Tverrfaglig samarbeid, sier hun fornøyd.
– Veien fra idé til virkelighet har vært veldig kort. Uten de legene vi har, ville vi ikke fått det til, sier Rune Sollien.
– Heller ikke hvis ikke ledelsen hadde velsignet programmet, sier Dahlen.

– Kan ikke lenger skylde på legen
– Vi er pålagt å handle innenfor vårt kompetanseområde. Det er ikke som før, da vi kunne skylde på legen, vi må ta ansvar selv for det vi gjør, ler Sollien.
Og legger til:
– Heldigvis. Vi må være verdig tilliten.
Norsk standard for anestesi gjelder for både sykepleiere og leger.
– Det er den vi jobber ut ifra. Og selvsagt helsepersonelloven. Innenfor lovverket er det rom for oppgaveglidning, sier Sollien.
Da de var på fagkongress og fortalte om ordningen de har på Ahus, opplevde de stor interesse fra andre sykehus.
– Mange henvender seg til oss fordi de ønsker å starte opp selv. Også anestesileger er nysgjerrig på dette, sier Dahlen.
– Vi vil spre det vi gjør til andre. Det er en bøyg for mange leger. Det var skepsis blant legene før her også. Nå er det helt utenkelig at vi sykepleiere ikke skal gjøre blokade, sier Rune Sollien.
– Dette handler om hva vi får til sammen. Hvis kun legene skulle gjort dette, ville det bety lang ventetid, sier Silje Dahlen.
Hun legger til:
– Dette er også et godt rekrutterings- og beholdetiltak. Vi som har vært lenge på avdelingen, trenger påfyll.
Det er blitt et bedre tilbud nå
Men hva sier legene her på avdelingen? Der kommer jammen Tor Erlend Pedersen spankulerende. Som fagansvarlig anestesilege på ortopedisk seksjon er han den rette til å svare.
– Vi opplever denne oppgaveglidningen som sparte legeressurser. Vi leger løper jo rundt på så mye. Så dette er en vinn-vinn-situasjon.
– Hvordan?
– Sykepleierne får artige arbeidsoppgaver. De er gode på blokade, og ved siden av å lære opp sykepleierne, hjelper de også til med opplæringen av nye anestesileger i noen typer blokader.
Han høyner:
– For pasientene er det også bedre. Trippel vinn, altså!
– Ville det vært lenger ventetid hvis bare dere legene skulle gjort blokadejobben?
– Å ja, det ville det. Det er blitt et bedre tilbud nå, og det betyr en avlastning for travle leger. Veldig bra program, sier Tor Pedersen.
– Det er vi sykepleiere som skal være første hånd med disse blokadene, sier Rune Sollien.
Som altså er fagansvarlig anestesisykepleier.
– Vi tilbyr nerveblokade twentyfour seven. Natt, dag og helg. Så lenge vi er på jobb, er det er vårt ansvar.
Om nettene kan det være et problem å få fatt i sykepleier.
– Da er det legene som må gjøre nerveblokadene. Så pasienten får samme tilbud uansett, sier Sollien.
































0 Kommentarer