Dukker kan ikke dø
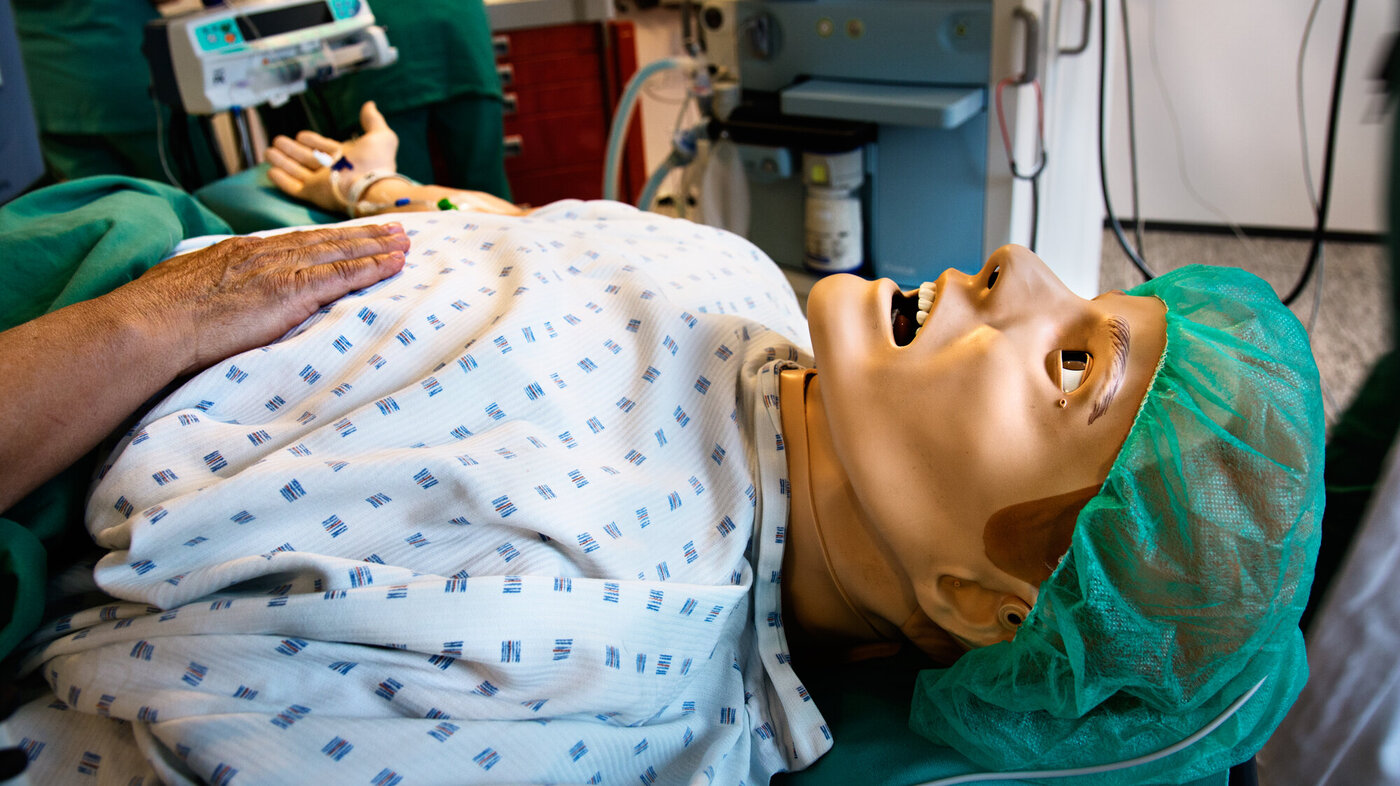
Arne har brukket ankelen, og noe uventet skjer. Men de seks som utdanner seg til spesialsykepleiere trenger ikke være redd for å gjøre feil, for Arne er av plast.
Arne (26) ligger på operasjonsbordet med brukket ankel. Den brakk da han spilte fotball med kompisene. Nå står operasjonsteamet klart.
Operasjonssykepleieren har vasket hendene lenge og grundig. Arne har fått spinalanestesi. Blodtrykket har sunket, så anestesisykepleieren øker tempoet på intravenøs væske. Arnes bein desinfiseres med klorhexidinsprit.
Brått skjer det: Huden på leggen blir rød og varm. Arne hoster, det blir tungt å puse. Tungen hovner opp. Personalet må områ seg fort. Operasjonen avlyses. Arne trilles ut, og to intensivsykepleiere overtar for å overvåke ham.
Så realistisk som mulig
Arne er en dukke. Det hele skjer på Høgskolen i Bergen. Helsepersonellet er sykepleiere i masterutdanning i klinisk sykepleie; anestesi, intensiv og operasjon (aio). Lærerne er med som tilretteleggere.
Se film av hva som skjer på operasjonsstuen her:
– Vi bruker scenarioer fra klinikken. Det skal være så realistisk som mulig, sier Petrin Eide, lektor på operasjonsutdanningen.
– Helsevesenet har lenge simulert hjertestans i mange ulike former. Nå kan vi trene på flere typer scenarioer.
Særlig er de opptatt av pasientsikkerhet. Sånn som: Feil pasient. Feil ekstremitet. Akutt blødning under operasjon.
– Man må fort legge om. Hvordan samarbeider man når det skjer noe uforutsett, spør Eide retorisk.
Allergisk reaksjon
Arne reagerte på desinfeksjonsmiddelet:
– Flere og flere blir allergiske. Vi må derfor trene med ulike allergener, sier Eide.
Under simuleringen var Eide såkalt fasilitator.
– Jeg gir stikkord når studentene står fast. Det handler om å stimulere dem til å finne løsninger selv. Det er ikke om å gjøre at det er rett eller galt. Etterpå debriefer vi.
Noe uventet skjedde
En stund så det mørkt ut i dag. Arne kunne ikke snakke, tekniske problemer forsinket simuleringen. Men problemene ble løst. De seks studentene fikk på forhånd vite hvorfor Arne lå på operasjonsbordet, og at han var frisk fra før.
De har repetert kommunikasjonsmetoden ISBARR for akutte situasjoner: I for identitet, S for situasjon, B for bakgrunn, A for aktuell tilstand, R for råd, R for rapportere tilbake.
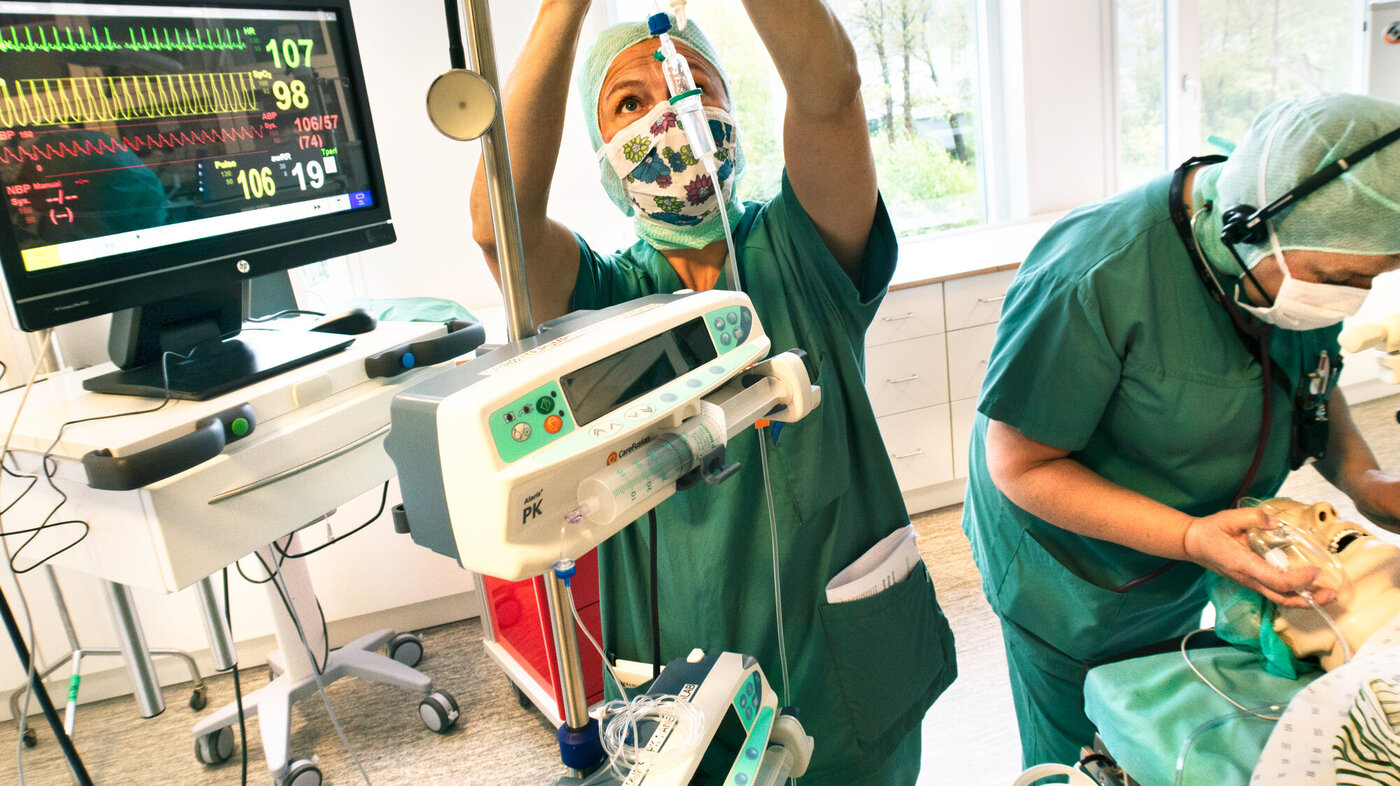
De trodde de skulle simulere en operasjon. I stedet handlet det om samarbeid når noe uventet skjer. Nå har intensivstudentene sørget for at Arne ligger høyt, for å sikre god drenasje.
"Så du på dem da du sa det?"
Studenter og lærere samles rundt bordet. Det er tid for analyse.
– Jeg var litt treg i oppfattelsen. Kunne vært kjappere i avtrekket, medgir operasjonsstudenten som gikk til hånde.
– Men jeg var så opptatt av at alt utstyret skulle være på rett plass, forklarer hun.
– Var det tydelig for alle hva som skjedde, spør Petrin Eide.
– Å reagere på klorhexidin er ikke vanlig i det hele tatt, sier en av studentene.
– Hørte dere operasjonssykepleieren si: «Nå blir det rødt», spør Tone Johnsgaard, lektor på intensivutdanningen.
– Ja.
– Så du på dem da du sa det, blir den andre operasjonsstudenten spurt.
Hun bekrefter at det gjorde hun.

Closed loop
– Vi ønsker at dere trener på «closed loop», forklarer Johnsgaard.
Det vil si at avsender må gi tydelige beskjeder, og mottaker må gjenta og bekrefte at beskjed er mottatt.
Anestesistudenten blir spurt om han så på de andre da han sa: «Nå må dere stoppe».
– Ja, men tror ikke jeg sa det strengt nok, sier han.
– Avklarte dere arbeidsoppgavene, spør Eide.
– Nei.
– Hadde det vært nyttig?
– Vi gjorde jo oppgavene, argumenterer studentene.
Men lærerne mener at avklaring må til. Ting kan fort endre seg, og det gjelder å utnytte ledige hender, slik operasjonssykepleierne fikk.
Intensivstudentene får skryt for at de la Arnes fot høyt.
– Men klorhexidin på hud – jeg skjønner ikke hvorfor den ikke tynnes ut, sier en av dem.
Petrin Eide oppsummerer:
– Dere var på! Jeg tror pasienten ville ha overlevd. Han fikk riktig behandling.
Dukkene kan surkle
Det er ikke første gang teknikken har sviktet:
– Når utstyret er så avansert, kan det oppstå problemer med datateknologien. Da må vi tenke alternativt, sier Petrin Eide.
Hver enkelt utdanning må tenke nøye gjennom hva studentene bør øve på og hvilken metode som er best egnet, mener hun.
– For oss er dette et godt valg. Det som er fint med dokkene, er at studentene kan øve på å vurdere symptomer og gjøre tiltak.
Dukkene kan programmeres til det meste: De kan puste med både surkling og stridor. De har ulike tarmlyder. Når blodtrykket synker, kan pulsen gå opp. Pupillene kan utvide seg – eller trekkes sammen.
Dukkene kan gis medikamenter. Får de for mye, kan konsekvensen bli blodtrykksfall.
Greit å gjøre feil
– I simulering kan man gjøre feil uten at det får konsekvenser for pasienten. Her kan man trene på det som skjer ofte – og sjelden, sier Eide.
– Det er ikke sikkert man møter kritisk syke barn i praksis. Her kan studentene likevel forberede seg på slike situasjoner, utdyper Johnsgaard.
Teamarbeid øver de også på:
– I klinisk master jobber vi med akutt kritisk syke. Da er det særlig viktig å ta imot og gi beskjeder. Det er der det ofte oppstår feil, sier Eide.
Husker feilene de gjør
Minst 50 prosent av aio-masterutdanningene skal være praksis på spesialavdelinger, ifølge rammeplanen.
– På våre utdanninger ser jeg så langt simulering som et supplement til praksis, ikke en erstatning, sier Petrin Eide.
– Det er viktig å trene på situasjoner med høyt press. Slik kan de erfare egne reaksjoner og lære å håndtere dem. Her kan studentene føle, lukte, sense – noe de ikke kan med kateterlæring. De husker mer, og de husker feilene de gjør. Vi bruker tre halve dager til større simuleringsscenarioer, slik vi gjorde med Arne i dag.
Siden masterstudentene allerede er sykepleiere, har de klinisk erfaring, og de lærer fort:
– Kontaktsykepleierne sier at de blir fortere selvgående enn før. De tør å ta ansvar tidligere, sier Petrin Eide.
Les også: – Simulering kan erstatte praksis
Les også om studentene som øver på å jobbe i team på HiO

















0 Kommentarer