Førstegangsfødendes kunnskap om bekkenbunnstrening og oppfølging av bekkenbunnsfunksjonen etter fødsel
Sammendrag
Bakgrunn: Belastningen bekkenbunnen utsettes for i forbindelse med svangerskap og fødsel, kan skade bekkenbunnens støttefunksjon. Skader i bekkenbunnsmuskulaturen kan til en viss grad forebygges eller behandles ved hjelp av bekkenbunnstrening. Flere studier viser at individuell oppfølging av kvinners bekkenbunn etter fødsel gir bedre utfall enn egentrening. Veiledet bekkenbunnstrening gir ofte bedre teknikk, og dermed bedre effekt. Uten tilstrekkelig kunnskap og veiledning kan det være vanskelig å utføre treningen korrekt.
Hensikt: Å undersøke hvilken sammenheng informasjon og oppfølging i svangerskaps- og barselomsorgen har med førstegangsfødendes kunnskap om bekkenbunnstrening. Vi ville også kartlegge om bekkenbunnsfunksjonen deres følges opp av helsepersonell etter fødsel.
Metode: Tverrsnittsstudie med data samlet inn via et anonymt, digitalt spørreskjema. Vi inkluderte førstegangsfødende > 18 år som fødte i Norge mellom 1. januar 2022 og 1. juli 2023 (n = 1093). Datamaterialet ble analysert ved hjelp av deskriptiv statistikk og Pearsons khikvadrattest.
Resultat: Studiens hovedfunn viser at kun fire av ti respondenter oppga at de mottok informasjon om bekkenbunnstrening under svangerskapet og på barsel, mens kun tre av ti snakket om bekkenbunnstrening på etterkontrollen. Kvinnene mottok ulik informasjon om bekkenbunnstrening og oppfølging av bekkenbunnsfunksjon i svangerskapet, på barsel og på etterkontrollen. Kvinnene oppga at etterkontrollen fokuserte mest på seksualitet og prevensjon, og få̊ rapporterte at de mottok informasjon om bekkenbunnsrelaterte plager. Resultatene viser også at en betydelig andel kvinner oppga at informasjonen de mottok i svangerskaps- og barselomsorgen, ikke var tilstrekkelig for å kunne gjennomføre bekkenbunnstrening på egen hånd.
Konklusjon: Få̊ kvinner oppga at de mottok informasjon om bekkenbunnstrening i svangerskapet, på barsel og på etterkontrollen. Selv om mange tilegnet seg kunnskap på egen hånd og dro på etterkontroll, tok få kontakt med helsepersonell for videre oppfølging. Resultatene tyder på at det er behov for bedre oppfølging fra helsepersonell etter en fødsel.
Referer til artikkelen
Bartok N, Eidesmo J, Nedberg I. Førstegangsfødendes kunnskap om bekkenbunnstrening og oppfølging av bekkenbunnsfunksjonen etter fødsel. Sykepleien Forskning. 2025;20(102442):e-102442. DOI: 10.4220/Sykepleienf.2025.102442
Introduksjon
I Norge anbefaler Helsedirektoratet at kvinner får informasjon om bekkenbunnstrening allerede i svangerskapsomsorgen (1). Nasjonal faglig retningslinje for barselomsorgen inneholder en sterk anbefaling om at kvinner får én til to strukturerte, individuelle samtaler under barseloppholdet. Disse samtalene skal inkludere informasjon og veiledning om bekkenbunnsmuskulaturen i tillegg til at kvinnene skal tilbys individuelle treningsprogrammer (2).
Det er ifølge de samme retningslinjene (2) kun svakt anbefalt at kvinner får tilbud om etterkontroll hos lege eller jordmor fire til seks uker etter fødselen. Hensikten med denne kontrollen er blant annet å identifisere eventuelle behov for videre helsefaglig oppfølging. Samtalen skal dekke ulike temaer som bekkenrelaterte smerter, inkontinens, kontroll av fødselsrifter og seksualitet (2).
For å forstå hvorfor det er viktig med informasjon og veiledning om bekkenbunnsmuskulaturen før og etter en fødsel, er det nødvendig å ha kunnskap om bekkenbunnens anatomi og funksjon. Bekkenet er lukket nederst av muskler som danner bekkenbunnen. Den indre muskelgruppen i bekkenbunnen er viktig for å holde vagina, uterus, ovarier, blære og rektum på plass, og for at disse organene skal fungere optimalt. Bekkenbunnen skal også opprettholde buktrykket når man for eksempel hopper, nyser eller ler (3).
I løpet av et svangerskap øker størrelsen på livmoren, som gir et økt trykk på bekkenbunnen (4). Under en vaginal forløsning strekkes også bekkenbunnsmusklene mer enn tre ganger sin egen lengde (5). Belastningen som oppstår under svangerskap og fødsel, kan gi skader i form av overstrekk og avriving av muskelfibre og nerver, som har betydning for bekkenbunnens støttefunksjon (6).
Dersom bekkenbunnsmuskulaturen svekkes eller skades, kan fysiske konsekvenser være urininkontinens, analinkontinens og underlivsprolaps. Av disse konsekvensene er urininkontinens den vanligste. Flere studier rapporterer at omfanget av urininkontinens etter fødsel ligger på omkring 30 prosent opptil fire år etter fødselen (7–9).
I likhet med andre muskelgrupper i kroppen er bekkenbunnen avhengig av trening for å øke eller opprettholde sin styrke og støttefunksjon. For å styrke bekkenbunnen etter en fødsel er det anbefalt å utføre knipeøvelser i seks til åtte sekunder, åtte til tolv ganger per treningsøkt, tre ganger om dagen (3).
Kvinner anbefales å gjennomføre denne treningen i tre til seks måneder etter fødselen og deretter fortsette med bekkenbunnstrening et par ganger i uken resten av livet (6).
Det er motstridende resultater av forskning på bruk av bekkenbunnstrening som forebyggende eller behandlende tiltak for bekkenbunnsrelaterte plager i forbindelse med svangerskap og fødsel. Det er enighet om at bekkenbunnstrening har en forebyggende og behandlende effekt på urininkontinens (10, 11).
Videre har bekkenbunnstrening usikker effekt når det gjelder behandling av avføringslekkasje (7). Bekkenbunnstrening kan anbefales som konservativ behandling for å redusere fremfallssymptomer (12). Effektiv bekkenbunnstrening krever at kvinner lærer å identifisere og aktivere muskulaturen korrekt, noe som kan være utfordrende uten individuell veiledning (11, 13–15).
Kvinners erfaringer med informasjon og oppfølging av bekkenbunnstrening er undersøkt i flere høyinntektsland, men vi har ikke funnet studier som utforsker dette i en norsk kontekst.
Nye retningslinjer for fødselsomsorgen i Norge ble publisert etter at vi hadde avsluttet denne studien, men disse omtaler ikke bekkenbunnstrening. Rådene om bekkenbunnstrening er dermed videreført gjennom de fortsatt gjeldende retningslinjene for svangerskapsomsorgen (1) og barselomsorgen (2).
Hensikten med studien
Hensikten med studien var å undersøke følgende problemstilling:
Hvilken sammenheng har informasjon og oppfølging i svangerskaps- og barselomsorgen med førstegangsfødendes kunnskap om bekkenbunnstrening og den helsefaglige oppfølgingen av bekkenbunnsfunksjon etter fødselen?
Forskningsspørsmålene lød som følger:
- Hvor stor andel kvinner får informasjon om bekkenbunnstrening i svangerskapet, i barsel og på etterkontroll?
- Hvilken informasjon mottar kvinner om bekkenbunnstrening og oppfølging av bekkenbunnsfunksjonen i svangerskapet, i barsel og på etterkontroll?
- I hvilken grad opplever kvinner at de har nok kunnskap til å ivareta bekkenbunnen basert på informasjonen og oppfølgingen de har mottatt?
Metode
Denne studien er en tverrsnittsstudie der dataene ble samlet inn med et anonymt spørreskjema. Studiepopulasjonen er førstegangsfødende som fødte mellom 1. januar 2022 og 1. juli 2023, i svangerskapsuke 37 + 0 eller senere.
Vi valgte førstegangsfødende for å sikre at deltakerne hadde et likt utgangspunkt for informasjonen de hadde fått om bekkenbunnstrening. Tidsrommet ble valgt for å redusere risikoen for hukommelsesskjevhet. Vi inkluderte alle forløsningsmetoder for å gjøre det mulig å kunne sammenlikne hvilken informasjon de ulike gruppene hadde fått.
Vi besluttet å gjennomføre et ikke-sannsynlighetsutvalg basert på selvutvelgelse. Med begrensede ressurser anså vi det som enklere, raskere og mer kostnadseffektivt å rekruttere deltakere på denne måten. Rekrutteringen foregikk via de sosiale plattformene Facebook og Instagram.
Et offentlig delbart innlegg ble opprettet og publisert i nasjonale og lokale Facebook-grupper, som termingrupper og barselgrupper, og av Instagram-profiler som kunne nå populasjonen. Innlegget inneholdt blant annet en lenke til forskningsprosjektets nettside. Informasjon om studien ble delt flere ganger i løpet av denne perioden for å øke rekrutteringen. 1093 deltakere ble inkludert i studien.
Spørreskjema og variabler
Det digitale spørreskjemaet inneholdt 26 spørsmål relatert til sosiodemografi, fødsel og informasjon om bekkenbunnstrening i svangerskaps- og barselomsorgen. Vi fant ikke validerte spørreskjemaer med direkte relevans for problemstillingen. Spørsmålene ble derfor delvis formulert av oss og delvis hentet fra validerte spørreskjemaer i Folkehelseinstituttets spørreskjemabank (16).
Denne fremgangsmåten kan potensielt føre til informasjonsskjevhet. Ettersom spørreskjemaet var egenutviklet, gjennomførte vi en pilotstudie med til sammen 20 respondenter. Deres tilbakemeldinger førte til at vi inkluderte svaralternativet «husker ikke» på flere spørsmål, og at fødselsrifter ble beskrevet ved hjelp av illustrasjoner.
Analyse
Etter at alle dataene var samlet inn i Nettskjema, ble datasettet eksportert til statistikkprogrammet IBM SPSS Statistics versjon 29. Dataene ble deretter sjekket for ekstreme verdier og direkte feil. For å besvare forskningsspørsmål én og to fremstilte vi resultatene i frekvenser og prosenter.
På spørsmål tre utførte vi Pearsons khikvadrattest ved å undersøke om det er en statistisk signifikant samvariasjon mellom informasjon om bekkenbunnstrening gitt på barsel, og kvinnenes vurdering av hvor tilstrekkelig den totale informasjonen og helsefaglige oppfølgingen av bekkenbunnen var.
En khikvadrattest gir en p-verdi som sier noe om hvorvidt en observert forskjell kan skyldes tilfeldigheter. Ved p < 0,05 forkastes nullhypotesen. Likevel sier ikke p-verdier alene nok om funnets vitenskapelige verdi.
Etiske overveielser
Datainnsamlingen krevde ikke personidentifiserende opplysninger, og bakgrunnskarakteristika ble oppgitt i kategorier. Det var derfor ikke nødvendig med vurdering fra Sikt – Kunnskapssektorens tjenesteleverandør (18). Formålet med studien var ikke å skaffe til veie ny kunnskap om helse og sykdom. Derfor vurderte vi det ikke som nødvendig å søke om godkjenning fra Regionale komiteer for medisinsk og helsefaglig forskningsetikk (REK) (19).
Studien vår følger yrkesetiske retningslinjer for jordmødre, som påpeker at jordmødre deler kunnskapsbasert informasjon og ivaretar kvinners personvern (20). Videre er studien gjennomført i samsvar med Helsinkideklarasjonen, som blant annet vektlegger betydningen av informert samtykke og legger det etiske ansvaret på forskeren (21). Dette er også i tråd med forskningsetikkloven (22).
Resultater
Vi mottok totalt 1213 svar på spørreskjemaet, der 1212 hadde født i Norge innenfor den gitte tidsperioden. Det var 38 som krysset av for at de hadde født prematurt, og 81 var flergangsfødende. Disse kvinnene oppfylte ikke inklusjonskriteriene til studien. Dermed ble de automatisk ekskludert og mottok ikke de resterende spørsmålene i spørreskjemaet.
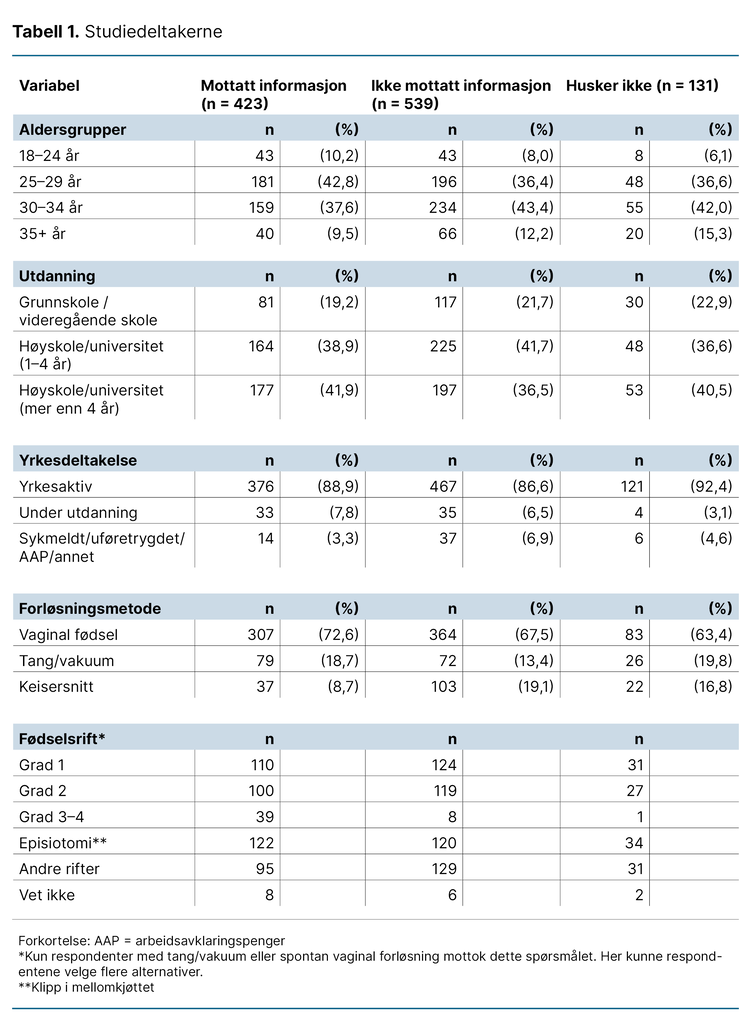
Totalt ble 1093 deltakere inkludert i studien, som både oppfylte inklusjonskriteriene og svarte på videre spørsmål. Tabell 1 viser karakteristika for utvalget i studien, fordelt på om de mottok informasjon om bekkenbunnstrening på barsel eller ikke.
Andel kvinner som fikk informasjon om bekkenbunnstrening i svangerskapet og på barsel
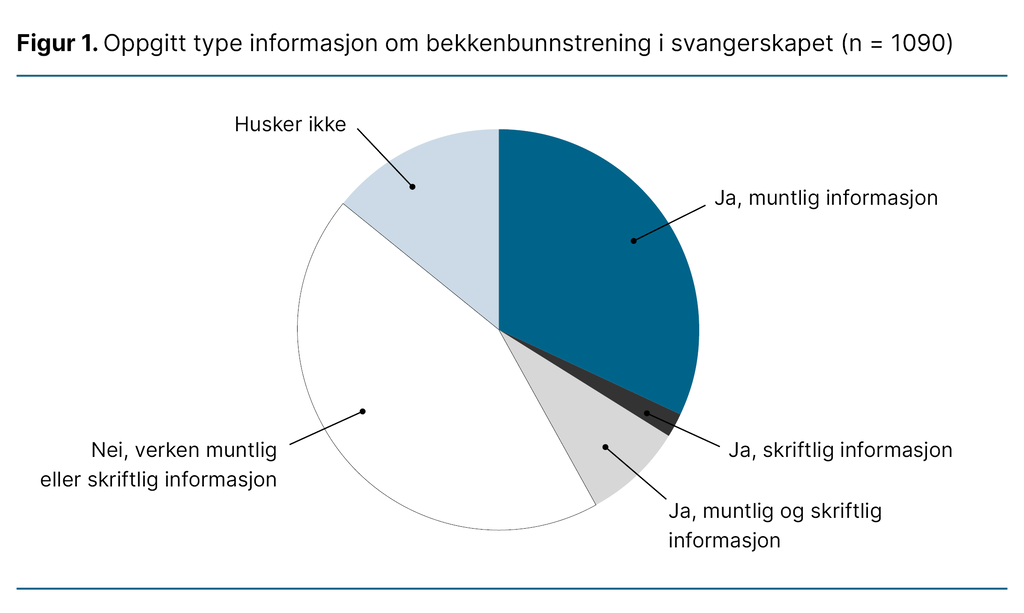
Figur 1 illustrerer hvilken informasjon kvinnene oppga at de fikk om bekkenbunnstrening i svangerskapet. På svangerskapskonsultasjonene fikk litt under halvparten av utvalget verken muntlig eller skriftlig informasjon (44 prosent). Blant de som fikk informasjon, var det flest som oppga at de mottok muntlig informasjon (32 prosent), mens 2 prosent bare mottok skriftlig informasjon.
Et fåtall av kvinnene oppga at de hadde mottatt både muntlig og skriftlig informasjon (8 prosent), mens 14 prosent ikke husket om de mottok informasjon.
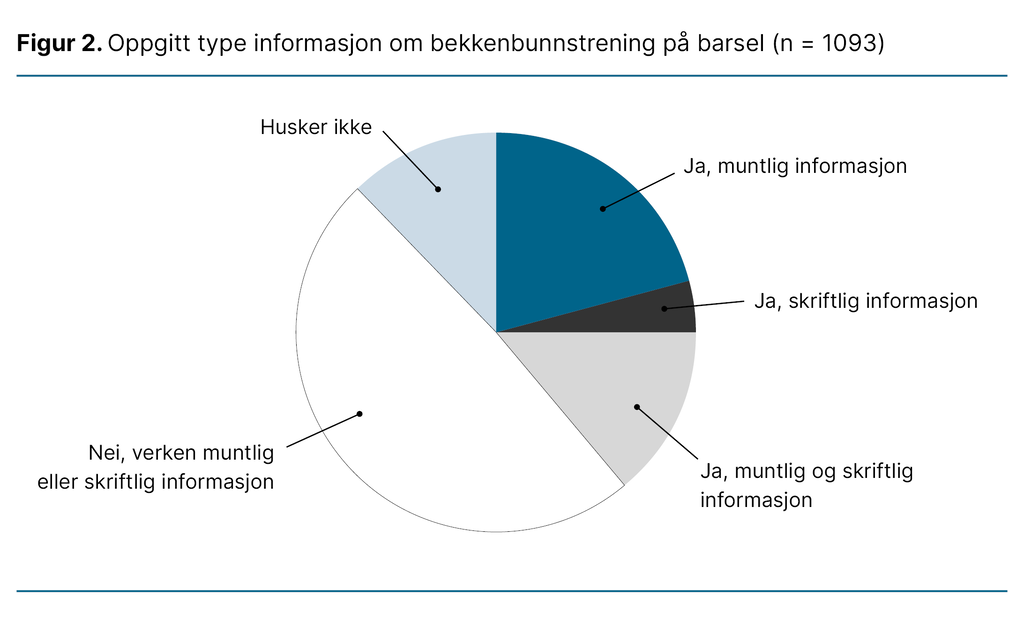
Figur 2 viser at nesten halvparten av utvalget rapporterte at de verken mottok muntlig eller skriftlig informasjon (49 prosent) på barsel. Blant de som oppga at de mottok informasjon, mottok flest muntlig informasjon (21 prosent), og færrest mottok skriftlig informasjon (4 prosent).
Et fåtall av kvinnene oppga at de hadde mottatt både muntlig og skriftlig informasjon (14 prosent). Den resterende andelen husket ikke om de mottok informasjon om bekkenbunnstrening på barsel (12 prosent).
Type informasjon kvinnene mottok om bekkenbunnstrening og oppfølging av bekkenbunnsfunksjonen på etterkontroll
Studieutvalget ble spurt om hvilken type informasjon de mottok på etterkontrollen fire til seks uker etter fødselen. Seksualitet og prevensjon var det vanligste temaet som ble gjennomgått (85 prosent). Under halvparten oppga at det ble gjennomført kontroll av fødselsrift og tilheling (44 prosent), og omtrent en tredel oppga at de hadde en samtale om bekkenbunnstrening (32 prosent).
Når det gjelder bekkenbunnsrelaterte plager, oppga kvinnene at temaene urinlekkasje (13 prosent), fremfall (10 prosent), smerter i bekkenbunnen (9 prosent) og lekkasje av luft eller avføring (5 prosent) ble gjennomgått på etterkontrollen.
Kvinnenes opplevelse av å ha tilstrekkelig kunnskap til å ivareta bekkenbunnen basert på mottatt informasjon og oppfølging
Under svangerskapet oppga 42 prosent at informasjonen de fikk om bekkenbunnstrening i svangerskapet, på barsel og ved etterkontrollen, var tilstrekkelig i noen grad. Tjue prosent vurderte den som tilstrekkelig i stor eller svært stor grad. Over en tredel av kvinnene svarte at informasjonen de mottok i svangerskapet, ikke var tilstrekkelig i det hele tatt eller i liten grad.
På barsel opplevde fire av ti at informasjonen var utilstrekkelig, mens 25 prosent svarte at de i stor grad eller svært stor grad fikk nok informasjon. De fleste kvinnene vurderte oppfølgingen av bekkenbunnen på etterkontrollen som utilstrekkelig (68 prosent), og kun 12 prosent mente at den i stor grad eller svært stor grad var god nok.
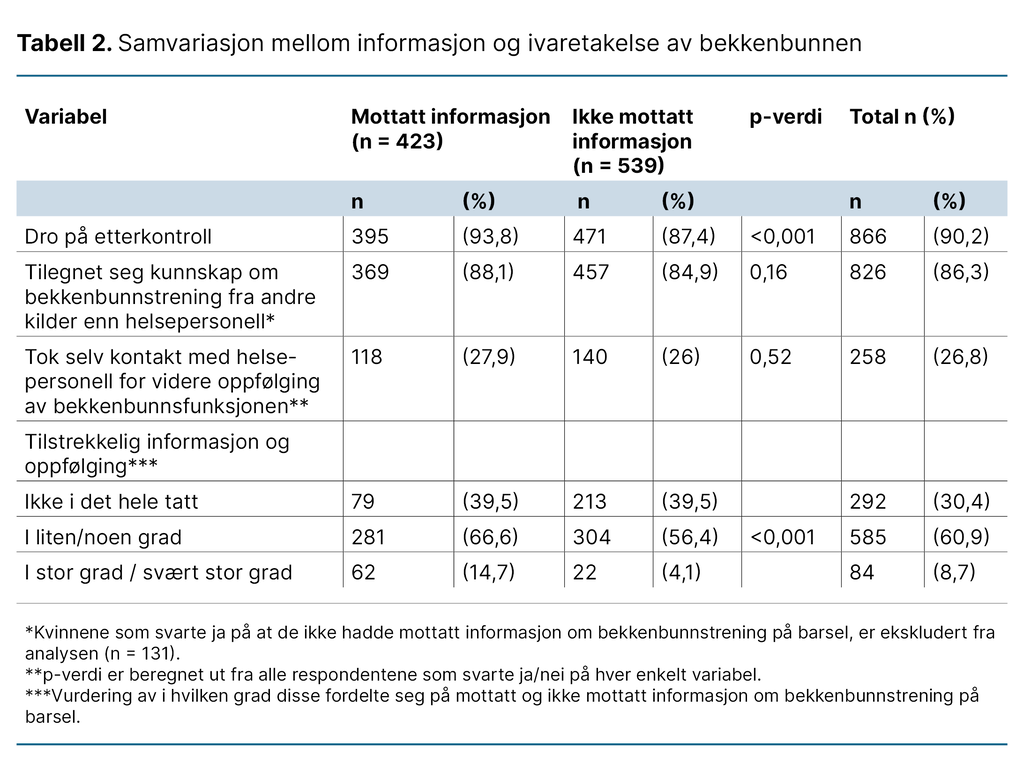
Samvariasjon mellom informasjon og ivaretakelse av bekkenbunnen
Våre funn viser at flertallet av studiedeltakerne ivaretok bekkenbunnen sin ved å dra på etterkontroll (90 prosent) og tilegne seg kunnskap om bekkenbunnstrening (86 prosent). Flertallet rapporterte at de ikke tok kontakt med helsepersonell for videre oppfølging av bekkenbunnsfunksjonen etter etterkontrollen (73 prosent).
Tabell 2 viser resultatene for test av korrelasjon mellom kvinner som mottok informasjon på barsel, versus kvinner som ikke mottok informasjon på barsel, samt andre informasjons- og oppfølgingsvariabler. Sammenhengen mellom variablene er vurdert med Pearsons khikvadrattest.
Det var en statistisk signifikant høyere andel kvinner som oppga at de mottok informasjon om bekkenbunnstrening på barsel av de som dro på etterkontroll (p-verdi < 0,001), sammenliknet med de som ikke mottok informasjon om bekkenbunnstrening på barsel.
Det var ingen statistisk signifikant sammenheng mellom hvorvidt kvinnene oppga å ha mottatt informasjon eller ikke, og hvorvidt de selv hadde tilegnet seg kunnskap om bekkenbunnstrening fra andre kilder enn helsepersonell (p-verdi 0,16).
Det var heller ingen statistisk signifikant sammenheng mellom hvorvidt kvinnene oppga å ha mottatt informasjon, og hvorvidt de selv tok kontakt med helsepersonell for videre oppfølging av bekkenbunnsfunksjonen (p-verdi 0,52).
Studiedeltakerne ble til slutt spurt om de følte at informasjonen og oppfølgingen av bekkenbunnen deres var tilstrekkelig i sin helhet. Vi fant videre at det var en statistisk signifikant sammenheng mellom de som hadde mottatt eller ikke mottatt informasjon på barsel, og hvordan kvinnene vurderte om den samlede informasjonen og oppfølgingen av bekkenbunnen var tilstrekkelig.
Diskusjon
Studiens hovedfunn viser at kun fire av ti respondenter oppga å ha mottatt informasjon om bekkenbunnstrening under svangerskapet og på barsel. Enda færre rapporterte at dette ble diskutert på etterkontrollen.
Informasjonen som ble gitt, varierte, og mange opplevde den som utilstrekkelig for å kunne gjennomføre bekkenbunnstrening på egen hånd. Flertallet tilegnet seg kunnskap selv og dro på etterkontroll, men få oppsøkte helsepersonell for videre oppfølging.
Informasjon om bekkenbunnstrening i svangerskaps- og barselomsorgen
En stor andel av kvinnene oppga at de ikke mottok informasjon om bekkenbunnstrening, verken muntlig eller skriftlig. Blant de som fikk informasjon, var muntlig formidling vanligst. Parallelt med våre funn viser en systematisk oversikt med resultater fra Sverige, Norge, Storbritannia og Australia liknende utfordringer. Her rapporterte kvinnene om manglende informasjon om mors egen helse før, under og etter fødsel (23).
Nasjonale retningslinjer anbefaler informasjon om bekkenbunnstrening i svangerskapet, både for å forebygge og lette treningen etter fødsel (1). Kvinner bør også få strukturerte samtaler under barseloppholdet (2), men studier viser at individuell veiledning gir bedre utbytte enn gruppesamtaler. Våre funn indikerer at retningslinjene ikke etterleves i praksis.
Omtrent én av ti kvinner husket ikke om de hadde fått informasjon. Kvinner gjennomgår store hormonelle endringer i svangerskapet og barseltiden. Disse endringene samt ny livssituasjon og endret søvnmønster kan ifølge Wiklund og medarbeidere (23) påvirke hvor mottakelig kvinnen er for informasjon. Dette funnet understreker at det er behov både for tilpasset og repeterende formidling for å sikre at informasjonen blir forstått.
Informasjon og oppfølging i svangerskaps- og barselomsorgen
Informasjonen om bekkenbunnstrening varierte betydelig. Over halvparten fikk informasjon om hvorfor trening er viktig, men færre fikk konkrete råd om når og hvordan bekkenbunnstreningen bør gjennomføres. Flere studier viser at bekkenbunnstrening under graviditeten kan ha forebyggende effekt mot bekkenbunnsrelaterte plager etter fødselen (10, 11).
Resultater fra en studie som undersøkte forekomsten av bekkenbunnsrelaterte plager hos kvinner etter fødsel, viser at omtrent en tredel opplevde urininkontinens opptil fire år etter fødselen (7). Langtidseffekter av urininkontinens trekkes frem i en studie av Mendes og medarbeidere (24), der kvinner oppga at urininkontinens påvirket livet deres i stor grad ved daglige aktiviteter, sosiale sammenkomster og intimitet med partneren. Noen valgte også å isolere seg (24). Slike konsekvenser kan reduseres med bedre informasjon og oppfølging.
Våre funn viste at omtrent en tredel av kvinnene oppga at de på svangerskapskonsultasjoner fikk informasjon om hvor ofte og hvor lenge de bør gjøre knipeøvelser, og litt under halvparten hadde fått informasjon om dette på barsel. Svenningsen og Maltau (25) fremhever at for å oppnå effektiv bekkenbunnstrening er det essensielt at kvinnen blir bevisst på musklene i bekkenbunnen og tilegner seg kunnskap for å aktivere de rette musklene. Våre funn tyder imidlertid på at kvinner får mangelfull informasjon om dette.
Det var også få̊ kvinner som oppga at de hadde mottatt et individuelt treningsprogram av bekkenbunnsmuskulaturen på barsel. Flere studier taler for at individuell oppfølging med fysioterapeut gir bedre utfall sammenliknet med egentrening (11, 13–15), og både norske og britiske retningslinjer anbefaler skreddersydde treningsprogrammer tilpasset kvinnens behov (2, 26).
Få kvinner oppga at de fikk informasjon om bekkenbunnssymptomer som krever helsefaglig oppfølging. Uten slik informasjon kan kvinnene bli usikker på hva som er normalt, og når de bør søke hjelp. Britiske retningslinjer anbefaler at kvinner får informasjon om symptomer, risikofaktorer og behandlingsalternativer (26), men våre funn indikerer manglende etterlevelse av dette.
Kvinners vurdering av mottatt informasjon og helsefaglig oppfølging
En stor andel av kvinnene i vår studie oppga at informasjonen de mottok i svangerskaps- og barselomsorgen, ikke var tilstrekkelig for å kunne gjennomføre bekkenbunnstrening. Våre funn er noe motstridende sammenliknet med nasjonale resultater fra brukererfaringer med svangerskaps-, fødsels- og barselomsorgen (PasOpp-rapportene).
Disse undersøkelsene har ikke spesifikt tatt for seg vurdering av informasjon om bekkenbunnstrening eller oppfølging av bekkenbunnsfunksjon. De er blant få nasjonale studier som omfatter brukererfaringer i forbindelse med svangerskap og fødsel. I motsetning til vår studie, som viser små forskjeller mellom svangerskap og barsel, rapporterer PasOpp-studiene at kvinnene var mer fornøyd med informasjonen de mottok i svangerskapet, enn i barseltiden (27, 28).
Et likhetstrekk med våre funn er at kvinnene har oppgitt å være minst fornøyd med informasjonen de mottok på etterkontroll på helsestasjonen (28). En mulig forklaring på hvorfor de i vår studie oppga å være mindre fornøyd med informasjonen de fikk på etterkontrollen, kan være at de ble spurt spesifikt om bekkenbunnstrening. PasOpp-rapportene omhandler fysisk helse generelt og dekker dermed et større område.
Våre funn samsvarer med internasjonale studier som viser at kvinner opplever at informasjonen om bekkenbunnshelse er mangelfull (29–32). Det kan ha negative konsekvenser for kvinners helse og livskvalitet på sikt. Det er derfor nødvendig å styrke informasjonstilbudet og sikre at anbefalte retningslinjer etterleves i praksis.
Videre er det også verdt å bemerke at Nasjonale retningslinjer for barselomsorgen (2) ikke er revidert siden 2014. Våre funn viser at informasjonen og oppfølgingen som kvinnene mottar, kan forbedres. En eventuell revidering bør ta i betraktning at dagens anbefalinger etterleves i liten grad, og vurdere muligheten for individuell oppfølging satt i system.
Metodediskusjon
Rekruttering via sosiale medier ga rask tilgang til relevante deltakere og en høy svarprosent. Tverrsnittsstudien inkluderte et bredt utvalg og undersøkte mulige sammenhenger mellom ulike variabler. Videre har statistiske analyser gitt grunnlag for å vurdere hvordan mottatt informasjon og oppfølging kan ha påvirket hvordan kvinnene opplevde kunnskapen de fikk om bekkenbunnstrening.
Studien har flere begrensninger. Tverrsnitt som studiedesign forhindrer oss fra å trekke konklusjoner om årsakssammenhenger (33). Vår utvalgsmetode kan medføre seleksjonsskjevhet ettersom deltakere selv valgte å delta. Kvinner som ikke hadde tilgang til sosiale medier, eller som hadde språklige barrierer, vil være underrepresentert. Denne skjevheten kan føre til at studieutvalget fremstår som mer tilfreds med oppfølgingen enn populasjonen generelt, noe som svekker den eksterne validiteten (33).
En annen svakhet er at vi ikke har vurdert konfunderende faktorer i korrelasjonstester, som utdanningsnivå eller sosial støtte, noe som kan ha påvirket resultatene. For eksempel kan kvinner med høyere utdanning ha bedre forutsetninger for å oppsøke informasjon og helsetjenester uavhengig av hva slags informasjon de har fått på barsel.
Videre er studien basert på selvrapporterte data, som innebærer en risiko for hukommelsesskjevhet. Det har vi forsøkt å redusere ved kun å inkludere kvinner som har født i løpet av en begrenset tidsperiode. Selvrapporterte data kan også gi informasjonsskjevhet hvis deltakerne er motvillig til å rapportere ubehagelige opplysninger, eller hvis de velger svaralternativer som fremstår som sosialt ønskelige. Videre kan de egenkomponerte spørsmålene i spørreundersøkelsen ha bidratt til ytterligere informasjonsskjevhet hvis de ble misforstått eller forstått ulikt.
Sosiodemografiske data viser at utvalget vårt i stor grad samsvarer med populasjonen. Den største andelen av studieutvalget befant seg i aldersgruppen 30–34 år, noe som samsvarer med den norske gjennomsnittsalderen for førstegangsfødende: 30,2 år (34).
På den andre siden besto vårt studieutvalg av 5,7 prosent som oppga at de fikk en fødselsrift av grad 3–4, sammenliknet med tall fra FHI som viser en lavere andel på 2,7 prosent (35). Kvinner med større fødselsrifter kan være mer mottakelig for tematikken i denne studien, noe som kan forklare prosentfordelingen. Dette gir en viss grad av generaliserbarhet, men funnene må tolkes med forsiktighet på grunn av metodiske begrensninger.
Implikasjoner for praksis
Basert på hvilken informasjon vårt studieutvalg oppga at de hadde mottatt, er det behov for å forbedre informasjonen som gis om bekkenbunnstrening og oppfølging av bekkenbunnsfunksjon i svangerskaps- og barselomsorgen. Det kan gjøres i opplæringsprogrammer for helsepersonell, slik at de kan tilegne seg ny og oppdatert kunnskap om bekkenbunnen, samt ved å forebygge og behandle bekkenbunnsrelaterte plager. Opplæringen bør også omfatte funnene fra denne studien for å sikre at innholdet er relevant og forankret i kvinners erfaringer.
Funnene bør brukes til å informere flere helsepersonellgrupper om nødvendigheten av å informere og instruere kvinner om hvor viktig bekkenbunnstrening er i svangerskapet, etter fødselen og ikke minst resten av livet. De bør også informeres om at slik informasjon mangler.
Oppmerksomhet på hvordan bekkenbunnstrening skal gjøre i praksis før og etter fødsel, kan også bidra til at flere kvinner mottar tilstrekkelig informasjon for å kunne gjennomføre bekkenbunnstrening. Oppfølging hos fysioterapeut som en del av et offentlig tilbud er også et alternativ. Det kan blant annet bidra til at flere bekkenbunnsrelaterte plager oppdages, og at kvinner får tilstrekkelig informasjon og oppfølging.
Konklusjon
Få̊ kvinner oppga at de mottok informasjon om bekkenbunnstrening i svangerskapet, på barsel og på etterkontrollen. Manglende oppfølging kan få alvorlige konsekvenser for kvinners helse og livskvalitet. Selv om mange tilegnet seg kunnskap på egen hånd og dro på etterkontroll, tok få kontakt med helsepersonell for videre oppfølging.
Resultatene tyder på at det er behov for individuell oppfølging fra helsepersonell, eksempelvis offentlig fysioterapi som en del av barselomsorgen. Studien peker også på et misforhold mellom nasjonale retningslinjer og kvinners erfaringer.
Forfatterne oppgir ingen interessekonflikter.
Åpen tilgang CC BY 4.0
Hva studien tilfører av ny kunnskap


















0 Kommentarer