– Jeg var alvorlig syk og ble stemplet som schizofren

– Hydrocephalus er en sykdom som er lite kjent. Derfor har mange pasienter, inkludert meg selv, opplevd å ikke bli tatt på alvor i møte med helsevesenet. Jeg kjempet mot systemet samtidig som jeg kjempet for livet. Her er min historie, skriver Madelaine Odland.
I begynnelsen av november 2019 føltes det som om hodet mitt skulle eksplodere. Hver gang jeg kastet opp, føltes det som om hjernen fulgte med. Hjemmesykepleien valgte å ringe ambulanse, og jeg ble kjørt til akuttmottaket på Haukeland. På akuttmottaket overhørte jeg to leger snakke om «funksjonelle» symptomer. Det var ord som gikk igjen i min journal.
Hos nevrologen ble jeg plassert på enerom, noe som var deilig siden jeg følte meg så elendig. Da nevrologen kom neste morgen, hadde jeg fortsatt ikke vært gjennom andre undersøkelser annet enn at mottakslegen dunket på meg med reflekshammeren her og der.
Legen spurte hvorfor jeg hadde kommet, og jeg forklarte alt – inkludert det jeg antok at hun visste om den kroniske hjernehinnebetennelsen (hypertrofisk pachymeningitt) og ustabil hydrocephalus. Nevrologen satte hodet på skakke og sa som om hun snakket til et barn: «Nå må du huske at du er schizofren. Folk med din diagnose innbiller seg ofte slike ting.»
Jeg ble paff, trist, redd og sint på samme tid. Jeg måtte hive etter pusten. Da jeg spurte hvorfor MR hadde påvist både hydrocephalus og en kronisk hjernehinnebetennelse, hvorfor avdelingen hun jobbet ved ga meg Rituximab-behandling og at jeg hadde en shunt utenpå hodet, svarte hun: «Du har kanskje hatt en hjernehinnebetennelse når du var liten, men ikke nå. Det er kanskje det som gjør at du innbiller deg dette.» Jeg ba om dokumentasjon på at hun hadde lov til å kalle meg schizofren. Da bøyde legen seg litt frem, smilte og sa: «Det er ikke alle som vil ha diagnosene sine, vettu.»
Jeg ble en kasteball i systemet
Jeg ble sendt videre. Jeg var visst utagerende og ustabil fordi jeg hadde kastet et glass i veggen etter at legen og sykepleieren hadde gått. På psykiatrisk klarerte de meg fort for «psykisk», men i journalen sto det: «På grunn av pasientens somatiske helsetilstand vil utskrivelse til hjem være uaktuelt.»Det ble også beskrevet hvordan avdelingen jobbet for at Haukeland skulle ta meg tilbake.
En dag i desember sviktet synet mitt. Jeg var nærmest blind, og mobilen var umulig å bruke. Jeg fikk akutt time samme dag på øyeklinikken. Øyelegen konkluderte raskt med «funksjonelle» symptomer og at jeg diktet det opp for å få oppmerksomhet. Etterpå ble jeg sendt tilbake til psykiatrisk. Det var siste dagen jeg husker noe som helst.
De neste tre ukene husker jeg ingenting av. Jeg pleier å si at jeg fikk «hydrocephalus blackout». Familien min hadde vært på besøk, og de uttrykte stor bekymring. Jeg lå apatisk i sengen, og når jeg svarte, var det i enstavelsesord. Det passet ikke alltid inn det jeg sa, og jeg virket forvirret. Det stemte også med journalen min der jeg ble beskrevet som « forvirret og desorientert for tid og sted». Jeg stilte de samme spørsmålene gang på gang, og jeg gjenkjente ikke personalet.
Allmenntilstanden forverret seg raskt. I flere telefonnotater mellom Sandviken og Haukeland ble det skrevet at respirasjonsfrekvensen min ble målt til 6–7 per minutt, og jeg var svært dehydrert. I et annet notat sto det at forvakt ved nevrokirurgen på Haukeland ba psykiatrisk avdeling sende meg til sykehjem, om jeg var så dårlig. Psykiateren fikk til svar at jeg var ferdig utredet ved Haukeland.
Fikk påvist hydrocephalus
To dager etter sykehjemsnotatet valgte ansvarlig psykiater likevel å sende meg i ambulanse til Haukeland med følgende beskjeden: «Nevrokirurgisk og nevrolog klarer ikke å bli enige om hvem som har ansvaret for pasienten. Derfor ser jeg meg nødt til å legge henne inn på medisinsk UMO. Hennes tilstand er så alvorlig at utskrivelse er uaktuelt. Dere får gjøre videre vurderinger herfra.»
Hadde ikke psykiateren tatt denne beslutningen, hadde jeg ikke vært i livet i dag. Jeg fikk vite at jeg ikke var mange dager unna å stryke med. På CT, da jeg ankom akuttmottaket, ble det påvist kritisk hydrocephalus grunnet shuntsvikt, og jeg ble operert få timer senere.
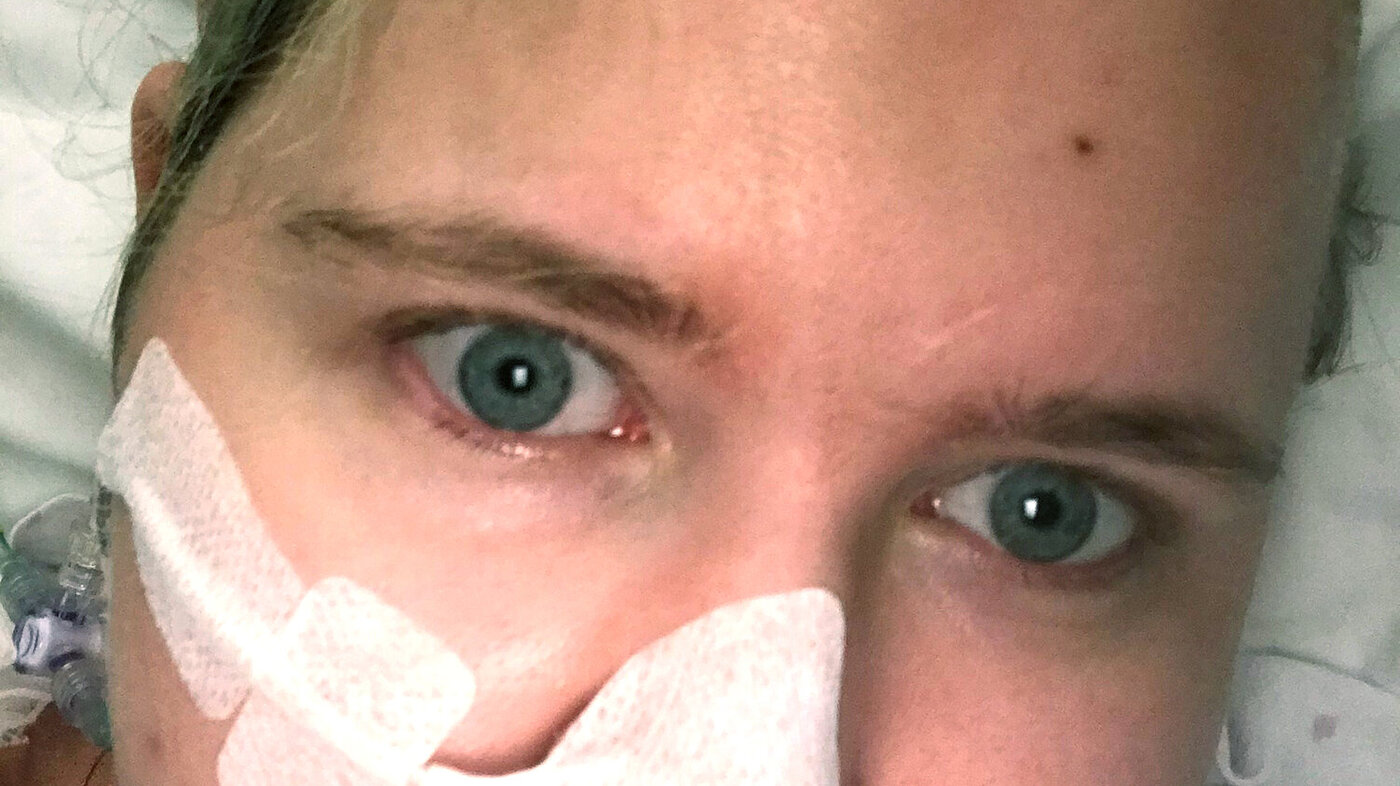
Jeg fikk senere vite at øynene mine hadde stått ut på hver sin side, og jeg hadde svart at årstallet var 1960 og at alderen min var 20 år (jeg var 29 på dette tidspunktet).
Ble operert
I innkomstnotatet fra legen, som ble skrevet før CT, sto det: «Legges inn fra PAM grunnet lett redusert allmenntilstand over de siste dagene». I innleggelsesskrivet fra psykiateren sto det derimot «kritisk redusert allmenntilstand». Tonen på Haukeland ble en helt annen etter at bildene ble tatt, og i løpet av den neste uken ventet tre operasjoner.
De to første operasjonene viste seg fort å være mislykket. Først fikk jeg ny shunt, av samme type som før, Codman certas pluss. Så fikk jeg OSV2. Ingen av disse virket. Etter dette satte kirurgen inn en kanyle under kraniet i et forsøk på å lette på trykket. Samme kveld utførte de en tredje, og den siste operasjonen – endoskopisk 3. ventrikkelstomi, i tillegg til OSV2 og EVD (ekstern cerebral ventrikkeldrenasje).
Da jeg våknet etter den tredje operasjonen trodde jeg at jeg lå i en stor villa og at sykepleierne på postoperativ var tjenestepiker. På nevrokirurgisk overvåkning (NOVA) var jeg bombesikker på at jeg ble trillet inn i en gigantisk pepperkakeby. Denne fantasien holdt jeg på en god stund. Da øynene var åpne visste jeg hvor jeg var, men da jeg lukket dem var jeg igjen i en pepperkakeby. Jeg var overbevist om at sengene sto på høyere eller lavere platåer rundt «buret» – kontoret midt i overvåkningssalen.
Det er veldig rart å tenke på at jeg kan ha vært så «borte». Året før lå jeg mange måneder i det samme rommet og visste hvordan hver millimeter av hvert hjørne så ut.
Litt etter litt, etter operasjonene, kom hukommelsen min tilbake.
Nissefest og sjørøverbursdag
22. desember 2019 kom familien, inkludert min datter Anna (8), på besøk for å feire jul med meg. Vi fikk bruke bufférommet til gaveåpning. Christian, kirurgen, kom innom og satte seg ned for å snakke litt med Anna om hva hydrocephalus var. Han hadde en utrolig fin forklaring:
«Hvis man putter en propp i en vask og skrur på springen, hva skjer da? Jo vasken blir helt full av vann. Det er slik hjernen til mamma er, skjønner du. Det er derfor hun har den slangen med pose på, som henger ut av hodet. Oppi den posen så er det vannet som kommer ut av springen i hodet.»
Anna så fascinert ut og spurte ham om det var derfor øynene til mamma var så rare. Da svarte han at alt vannet i hodet presset sånn på øynene at de hadde flyttet på seg. Så ba han henne om å spørre meg hva vannet smakte, for det hadde jeg smakt på. Året før hadde jeg cerebrospinalvæske-lekkasje i munnen etter den første operasjonen. Da hostet jeg opp hjernevæske, så jeg var godt kjent med at det smakte sukker. Det syntes Anna var veldig morsomt – og spesielt at vannet hadde rent ut av nesen.
Før besøket var jeg livredd for at Anna skulle se hodet mitt. Jeg så ikke ut i måneskinn. Jeg hadde flere måner barbert rundt omkring. Dermed ble løsningen en nisselue. Jeg ringte Anna og sa at vi skulle ha nissefest og at hun kunne kle seg ut som nissejente. Det ble godt mottatt, og hun kom med påtegnet fregner og ikledd full nissekostyme.
Før Anna og familien reiste hjem igjen til Årdal, var Anna innom med julegave til «han kule doktoren». Han fikk hjemmelaget konfekt. Jeg tror hun ble veldig glad i Christian. I januar kom de tilbake for å feire 30-årsdagen min. For å ufarliggjøre lappen jeg måtte ha på øyet, sa jeg til Anna at jeg skulle ha sjørøverfest. «Yes! Da skal jeg også kle meg ut», utbrøt hun.
Endelig ble jeg tatt på alvor
Denne tornadoen av en reise i helsevesenet har gitt meg ryggmargsskade og ødelagt syn. Jeg trener nå på å komme meg opp fra rullestolen. Det går veldig treigt, og ingen er 100 prosent sikre på om det i det hele tatt er mulig. Synet er ødelagt, og øyemusklene er lammet.
Rett etter påske sendte jeg blomster til psykiateren på Sandviken. Uten hans avgjørelse ville utfallet blitt fatalt. Jeg skrev hvor takknemlig jeg er for det han gjorde for meg i desember. Loggen hos Helse Norge viser at han har vært inne og lest. Det er helt greit. Da får han se hvor god jobb jeg synes han har gjort. Jeg regner egentlig med at de ikke får altfor mye skryt i yrket sitt.
Første mål nå er å klare å gå igjen. Neste mål er å få schizofrenidiagnosen fjernet. Jeg er henvist til psykolog for utredning. Det er ganske sykt at jeg må gjennom en slik prosess når det var så enkelt for nevrologen å sette den rette diagnosen. I utgangspunktet er det rart at en nevrolog i det hele tatt kan sette en så alvorlig diagnose med et knips.
Siden utskrivelsen i januar har jeg vært gjennom én operasjon til i tillegg tre innleggelser på grunn av noe galt med shunten. Det er hårreisende hvor mye som skulle til for at jeg skulle bli tatt på alvor.
Artikkelen har tidligere stått på trykk i Spina, utgitt av Ryggmargsbrokk- og hydrocephalusforeningen.



















Kommentarer