Rekruttering til Hjerteskolen – tilfeldig eller velbegrunnet helsepedagogisk tiltak?
Sammendrag
Bakgrunn: Hjerte- og karsykdommer (HKS) er en av sykdomsgruppene som fører til flest dødsfall i Norge. Ifølge Meld. St. 19 (2018–2019) (Folkehelsemeldinga) har Norge sluttet seg til Verdens helseorganisasjons mål om å redusere tidlig død av ikke-smittsomme sykdommer som HKS med 30 prosent innen 2030. For å imøtekomme dette målet kan helsepedagogiske tiltak være avgjørende. Hjerteskolen er et helsepedagogisk tiltak eller opplæringstilbud til pasienter som har gjennomgått HKS. Studier har vist at deltakelse på Hjerteskolen reduserer morbiditet, øker livskvalitet og er sosioøkonomisk lønnsomt. Til tross for studienes konklusjoner mangler det nasjonale føringer som krever at norske sykehus skal tilby hjerteskole. Dette medfører varierende tilbud, som igjen kan påvirke pasienters mulighet til å ivareta sin egen helse. Statistikk fra det aktuelle sykehuset viser at det årlig deltar omtrent 400 pasienter på Hjerteskolen, mens antallet som er innlagt med HKS, er langt større. Det var derfor relevant å undersøke helsepersonells refleksjoner når det gjelder rekruttering.
Hensikt: Hensikten med studien var å utvikle kunnskap om hvordan helsepersonell rekrutterer til Hjerteskolen, og hvilke refleksjoner og begrunnelser de har knyttet til rekrutteringen.
Metode: Designet er deskriptivt og eksplorativt. Kvalitativ metode med åtte semistrukturerte intervjuer utgjør datagrunnlaget. Vi intervjuet én lege, tre fysioterapeuter og fire sykepleiere. I analysen gjennomførte vi systematisk tekstkondensering.
Resultat: Analysen resulterte i to hovedkategorier og fem underkategorier. Hovedkategorien Tilfeldighetene råder har underkategoriene «Et viktig tilbud, men ikke nok tid til rekruttering», «Rammer og begrensninger» og «Mangel på system». Hovedkategorien Det gjelder å få dem på listen har underkategoriene «Strategi» og «Vurderinger».
Konklusjon: Studien identifiserte utfordringer knyttet til rekruttering til Hjerteskolen. Resultatene viser at rekrutteringen virker tilfeldig, og at «det gjelder å få dem på listen». Det kan derfor være behov for å utvikle systematikk og retningslinjer for rekrutteringen. Kommunikasjon i fagmiljøet om hvordan rekrutteringen foregår, kan være hensiktsmessig. For å videreutvikle tilbudet kan det være nyttig at rekrutterende helsepersonell tilegner seg helsepedagogisk kompetanse gjennom utdanning eller praksis.
Referer til artikkelen
Svegården K, Tveiten S. Rekruttering til Hjerteskolen – tilfeldig eller velbegrunnet helsepedagogisk tiltak?. Sykepleien Forskning. 2021;16(83290):e-83290. DOI: 10.4220/Sykepleienf.2021.83290
Hjerte- og karsykdommer (HKS) er et samlebegrep som omfatter sykdommer i hjertet og blodårene. Årlig behandles omtrent 40 000 pasienter på norske sykehus for HKS. På bakgrunn av økende antall eldre i befolkningen og bedre overlevelse kan vi forvente økt prevalens (1).
Ifølge Meld. St. 19 (2018–2019) (Folkehelsemeldinga) har Norge sluttet seg til Verdens helseorganisasjons mål om å redusere tidlig død av ikke-smittsomme sykdommer som HKS med 30 prosent innen 2030 (2).
Hjerteskolen er et helsepedagogisk tilbud eller opplæringstilbud til pasienter med HKS som har vært innlagt på sykehus (3). Hjerteskolen tilbyr trening, samtalegruppe og undervisning poliklinisk. Alle pasienter skal ha likeverdig tilgang til tilbudet (4).
Hjerterehabilitering defineres som «summen av aktiviteter og intervensjoner som er nødvendig for å sikre fysiske, mentale og sosiale forhold slik at pasienter med kronisk eller post-akutt hjertesykdom kan komme tilbake til tidligere plass i samfunnet og leve et aktivt liv» (5).
Helsepersonell trenger helsepedagogisk kompetanse for å oppfylle Hjerteskolens mål om pasientopplæring i spesialisthelsetjenesten og imøtekomme kravet i folkehelsemeldingen (2). Helsepedagogikk handler om å legge til rette for pasientopplæring gjennom samhandling, slik at pasienter kan ta grep om sine egne helseutfordringer.
Det er et satsingsområde for regjeringen, som har utarbeidet en strategi for å øke helsekompetansen i befolkningen. Helsekompetanse er personers evne til å forstå, vurdere og anvende helseinformasjon for å kunne ta kunnskapsbaserte valg om sin egen helse (6).
Pasientopplæring kan ses i lys av empowerment-tenkningen (myndiggjøring), som innebærer maktomfordeling – fra fagfolk til pasient, medvirkning og synet på pasienten som ekspert på seg selv (6). Deltakelse på Hjerteskolen kan bidra til at pasienter føler at de får makt over sitt eget liv, som igjen kan føre til økt livskvalitet (7).
Pasientopplæring kan være avgjørende for at pasientene skal kunne være delaktige i avgjørelser som gjelder deres eget liv og helse, som er en forutsetning for empowerment (6, 7). I vår studie er søkelyset rettet mot rekrutteringen til Hjerteskolen.
Ifølge pasient- og brukerrettighetsloven (8) har pasienter rett til nødvendig informasjon for å kunne ivareta sin egen helse. Informasjonen skal tilpasses pasientens individuelle forutsetninger (8).
Kongressen European Society of Cardiology i 2018 bestemte at det skal være enkelt å henvise til Hjerteskolen. Samtlige hjertepasienter bør få en uforbeholden anbefaling og henvises systematisk (9). Til tross for anbefalingene om systematiske henvisninger fant Grace og medarbeidere (10) at dette ikke resulterte i høyere deltakelse.
Studier har vist at deltakelse på Hjerteskolen reduserer morbiditet, øker livskvalitet og er sosioøkonomisk lønnsomt (11–16). Til tross for studienes konklusjoner mangler det nasjonale føringer som pålegger norske sykehus å tilby Hjerteskolen.
Per i dag tilbyr 30 helseforetak i Norge et poliklinisk hjerterehabiliteringstilbud, men opplegget er ikke standardisert med tanke på innhold. Det innebærer at både innhold og tilgang til tilbudet varierer, noe som kan påvirke deltakelsen til og virkningen av tilbudet (17).
På landsbasis deltar under 30 prosent av pasientene på Hjerteskolen, men deltakelsesandelen varierer innad i landet (18). Studier viser at de som har størst helsegevinst av å delta på lærings- og mestringstilbud – de som har lavt utdanningsnivå og svak sosioøkonomisk status – ikke nødvendigvis er de som deltar (19).
De vanligste årsakene til at pasienter ikke deltar, er mangel på henvisning, kunnskap og informasjon om tilbudet. Til tross for at antallet henvisninger øker, er fremdeles 19 prosent av pasientene som er innlagt med hjerte- og karsykdommer, ikke henvist til Hjerteskolen (20).
Det er derfor relevant å fremskaffe kunnskap om helsepersonellets refleksjoner og begrunnelser når det gjelder rekruttering til Hjerteskolen.
Hensikten med studien
Hensikten med studien var å utvikle kunnskap om hvordan helsepersonell rekrutterer til Hjerteskolen, og hvilke refleksjoner og begrunnelser de har for rekrutteringen. Kunnskapen kan skape grunnlag for å styrke rekrutteringen og dermed eventuelt bidra til at flere som har behov for helsekompetanse, kan tilegne seg dette.
Forskningsspørsmål
- Hvordan rekrutterer helsepersonell til Hjerteskolen, og hvilke refleksjoner og begrunnelser har de for rekrutteringen?
Metode
Design
Studiens design var deskriptivt og eksplorativt med kvalitativ metode. Vi benyttet hermeneutiske prinsipper (førforståelse–forståelse, del–helhet, kontekst og historie) i analysen og teksttolkningen.
Ved prosjektstart oppnevnte Lærings- og mestringssenteret ved Akershus universitetssykehus og Oslomet – storbyuniversitetet en referansegruppe som besto av to professorer og en førsteamanuensis fra Oslomet, to sykepleiere, en fysioterapeut fra forskningsarenaen (et sykehus på Østlandet) og en brukerrepresentant for Landsforeningen for hjerte- og lungesyke.
Brukerrepresentanten hadde erfaringskunnskap som deltaker på Hjerteskolen etter hjertesykdom. Referansegruppen gav tilbakemeldinger på forskningsspørsmålet, analysen og det foreløpige resultatet.
Datainnsamling
Dataene besto av åtte semistrukturerte intervjuer. Metodevalget ble begrunnet ut ifra studiens hensikt, som var å fremskaffe fyldige og detaljerte beskrivelser av helsepersonells refleksjoner, begrunnelser og fremgangsmåter når det gjaldt rekruttering til Hjerteskolen (21).
Forskningsarenaen var to hjertesengeposter på et sykehus på Østlandet. Forskerne ble invitert av helsepersonell ved Lærings- og mestringssenteret ved sykehuset for å undersøke rekrutteringen til Hjerteskolen. Formålet var å finne ut hvem som deltar eller ikke deltar.
Informantene ble strategisk utvalgt fordi de var rekrutterende helpersonell som ikke var tilknyttet Hjerteskolen på andre måter. Avdelingslederen for hjertesengeposten hjalp forskerne med å komme i kontakt med informantene.
Inklusjonskriteriene var fullført helsefaglig bachelorutdanning eller medisinsk embetseksamen og minimum ett års arbeidserfaring fra en hjertesengepost. Informantene var kvinner og menn med helsefaglig bakgrunn og i ulik alder. I kvalitative utvalg vektlegges felles erfaringer fremfor omfang, og utvalget besto av rekrutterende helsepersonell fra to hjertesengeposter (22).
Førsteforfatteren gjennomførte åtte semistrukturerte intervjuer med en lege, tre fysioterapeuter og fire sykepleiere i alderen 30–40 år høsten 2019. Temaene i intervjuguiden var knyttet til informasjonsformidling om Hjerteskolen og refleksjoner og begrunnelser relatert til rekruttering.
Intervjuene varte i omtrent 75 minutter og fant sted på et egnet rom på sykehuset. Vi transkriberte intervjuene fortløpende.
Analyse
Vi gjennomførte i fellesskap systematisk tekstkondensering basert på beskrivelsene til Malterud (21). Analysen startet med gjentatte lesninger av hele det transkriberte materialet for å danne et helhetsinntrykk.
Vi diskuterte det overordnede inntrykket og identifiserte og tematiserte meningsbærende enheter i teksten. Ord, setninger eller avsnitt ble knyttet til forskningsspørsmålet.
De meningsfulle enhetene ble kondensert til fem underkategorier, som vi så abstraherte i to hovedkategorier. Vi validerte funnene ved å vurdere resultatene opp mot dataene og drøftingene i referansegruppen. Tabell 1 viser de fire trinnene i analyseprosessen.
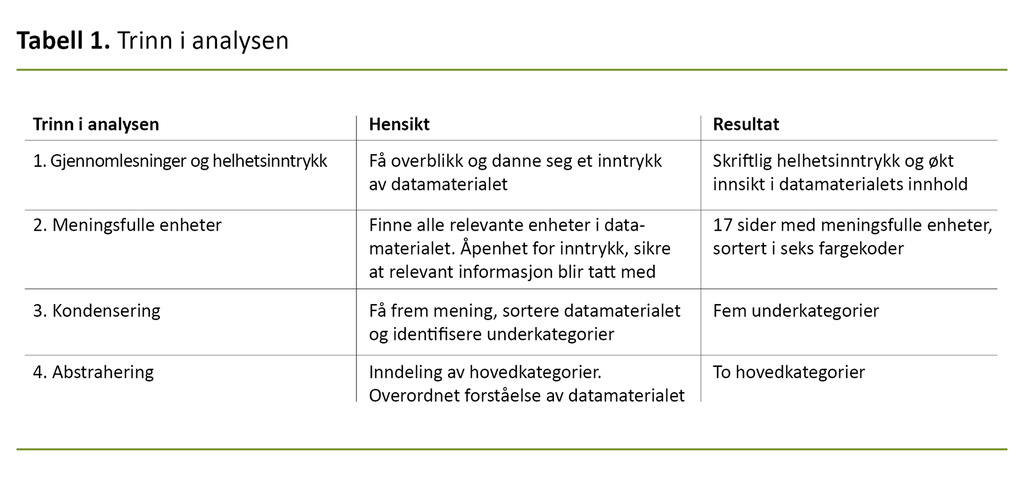
Tabell 2 viser resultatene av analysen.

Etiske aspekter
Personvernombudet for forskning og personombudet ved sykehuset godkjente prosjektet (prosjektnummer 61140). Informantene fikk muntlig informasjon om studien på et informasjonsmøte, og de fikk tilsendt skriftlig informasjon før intervjuene.
De fikk garanti om at de ville være anonyme ved publisering. De fikk informasjon om at det var frivillig å delta, og at de til enhver tid kunne trekke seg uten negative konsekvenser, og de gav informert samtykke.
Resultater
Analysen resulterte i to hovedkategorier med fem underkategorier. Informantene hadde ulike refleksjoner om rekruttering. Resultatet viser at rekrutteringen var preget av tilfeldigheter, mangel på tid og lite definerte systemer.
Rekrutteringen handlet i størst grad om å få satt pasientene på listen over deltakere til Hjerteskolen, som informantene fremstilte som et viktig tilbud.
Tilfeldighetene råder
Et viktig tilbud, men ikke nok tid til rekruttering
Informantene uttrykte at tilbudet var betydningsfullt for pasientene fordi deltakelsen kunne bidra til livsstilsendring og forebygge ny sykdom. En av dem sa følgende: «Jeg mener at alle pasienter har godt av å gå og få informasjonen fordi det mest sannsynlig øker deres livskvalitet etter en hjertehendelse.»
Flere sa at det var utfordrende å prioritere rekruttering når de hadde mange arbeidsoppgaver.
Informantene uttrykte at tilbudet var viktig, men at det var lite tid til rekruttering fordi de måtte prioritere andre oppgaver. En sa det slik: «Vi har nok oppgaver å gjøre, så skal vi gjøre det også. Det er sikkert derfor folk bare henviser og ikke gidder å engasjere seg.»
Flere sa at det var utfordrende å prioritere rekruttering når de hadde mange arbeidsoppgaver. En uttrykte: «Det er jeg usikker på. Alle får jo informasjon, men i de hektiske periodene får de nok dårligere informasjon.» En annen sa følgende: «Jeg rekker ikke å spørre pasientene, bare melder på.»
Rammer og begrensninger
Tolk og relevant informasjonsmateriale var blant rammene som begrenset rekrutteringen. Informantene uttrykte at tolkemangel var utfordrende. En av dem sa: «Jeg må tilstå at det er helt unntaksvis at jeg har gitt informasjon til pasienter med tolk.»
Som en løsning på tolkemangelen fortalte deltakerne at de benyttet en ansatt som snakket urdu. En sa det slik: «Vi fanger jo de fra Pakistan takket være at vi har en kollega, men det forutsetter at han er på jobb.» Flere uttrykte at det kun eksisterte informasjonsmateriale på norsk. En sa: «Den er kun på norsk, det er en ulempe.»
Mangel på system
Mangel på system handlet om mangel på retningslinjer, og rekrutteringen var derfor tilfeldig. Det var ingen tydelig ansvarsfordeling med tanke på hvilken faggruppe som var ansvarlig for rekrutteringen.
På spørsmål om hvem som var ansvarlig for rekrutteringen, var det ikke enighet blant informantene. En sa det slik: «Jeg vet ikke om det blir en sykepleieroppgave eller legeoppgave.»
Informantene uttrykte at kommunikasjon i kollegiet om hvordan de rekrutterte, var fraværende. En svarte følgende på hvordan personalet kommuniserte seg imellom om Hjerteskolen: «Det gjør vi ikke.»
Det gjelder å få dem på listen
Strategi
Informantene uttrykte at de benyttet ulike strategier i rekrutteringen. Strategier som de brukte, var tilpasset kommunikasjon, positiv omtale av tilbudet eller å få legen til å snakke med pasientene om tilbudet. En sa: «Jeg prøver å selge det så godt som jeg klarer, og får dem til å takke ja. Jeg prøver å overbevise, rett og slett.»
Informantene uttrykte varierende resultat i forbindelse med strategibruk. En av dem uttrykte at avdelingen hadde hatt økt oppmerksomhet på betydningen av å sette seg ned med pasientene: «Man blir mer bevisst på å sette seg ned og flinkere til å bruke visittstolene vi har fått.»
Vurderinger
Informantene gjorde ulike vurderinger i forbindelse med rekrutteringen, men en felles vurdering var at samtlige pasienter skulle settes på listen. Deltakerne vurderte hvilket tidspunkt det var hensiktsmessig å rekruttere på, og pasientenes mottakelighet.
En sa: «Jeg ser an situasjonen og hvordan pasienten reagerer. Hvis han ikke er veldig interessert, tar vi bare hjerteinformasjon, ikke Hjerteskolen.» En annen uttrykte: «Det er noen som informerer rett før de skal til angiografi, og da er jo mange pasienter nervøse, så klart.»
Diskusjon
I det følgende diskuterer vi studiens resultater opp mot relevant forskning. Resultatet viser at rekrutteringen var preget av tilfeldigheter, mangel på tid og lite definerte systemer. Rekrutteringen handlet i størst grad om å få satt pasientene på listen over deltakere til Hjerteskolen, som informantene fremstilte som et viktig tilbud.
Tilfeldighetene råder
Resultatene tyder på at informantene mente at tilbudet om Hjerteskolen er viktig, men at utfordringer relatert til tid, systematiske henvisninger, informasjonsmateriale og mangel på tolk påvirker rekrutteringen.
Man kan anta at måten pasientene rekrutteres på, har betydning for om de velger å delta. Ifølge Beatty og medarbeidere (20) er Hjerteskolen et uutnyttet tilbud fordi få pasienter rekrutteres.
Rekruttering er i denne sammenhengen en samtale mellom helsepersonellet og pasienten, hvor målet er å oppmuntre pasienten til å delta. I vår studie oppga informantene at de rekrutterte pasienter gjennom samtaler.
Lave deltakertall kan imidlertid tyde på at samtaler ikke er tilstrekkelig (20). Ifølge Beatty og medarbeidere (22) kan systematiske henvisninger bidra til økt deltakelse og gjøre rekrutteringen gjennomførbar i en travel arbeidshverdag (20).
Våre informanter fortalte at rekruttering av fremmedspråklige var tilfeldig.
Dersom rekruttering til Hjerteskolen inngår i systematisk arbeid i avdelingen, vil trolig tiden til dette prioriteres. Systematiske henvisninger kan også bidra til å oppfylle målet om likeverdig tilgang til tilbudet (4).
Våre informanter fortalte at rekruttering av fremmedspråklige var tilfeldig. Dermed blir ikke helsetilbudet likeverdig. Grace og medarbeidere (10) fant derimot at systematiske henvisninger ikke medførte høyere deltakelse, men at strategien fremmet rettferdig tilgang.
Dermed er det rimelig å anta at systematiske henvisninger alene ikke er tilstrekkelig for en mer hensiktsmessig utnyttelse av tilbudet. Det kan for eksempel være nødvendig å oversette informasjonsmaterialet til flere språk og øke tolketilgangen for å legge til rette for likeverdig tilgang.
Ifølge pasient- og brukerrettighetsloven (8) har pasienten rett til nødvendig informasjon for å kunne ivareta sin egen helse og sine rettigheter. Informasjonen skal være tilpasset pasientens individuelle forutsetninger (8).
Bruk av systematiske henvisninger kan imidlertid føre til at samtlige pasienter automatisk blir henvist, men samtidig vil ikke dette nødvendigvis sikre at kravet om individuelle tilpasninger blir nådd.
Systematiske henvisninger kan frarøve pasienten muligheten til å medvirke og kan dermed bli en mottaker, ikke deltaker. Dette er ikke i tråd med empowerment (6).
Rekrutteringen mangler retningslinjer
Gravely-Witte og medarbeidere (23) fant at de oppnådde det høyeste nivået av deltakelse når de benyttet en kombinasjon av systematiske henvisninger og samtale med pasientene. Kombinasjonen kan bidra til mer hensiktsmessig utnyttelse av tilbudet og fremme rettferdig tilgang.
Kombinasjonen av systematiske henvisninger og informasjon som er tilpasset pasientens individuelle forutsetninger, kan legge til rette for at pasientene kan ta egne beslutninger.
Resultatene tyder på at rekrutteringen til Hjerteskolen mangler struktur i form av retningslinjer. Slike retningslinjer kan muligens sikre pasientens rettigheter om likeverdige helsetjenester.
Ifølge spesialisthelsetjenesteloven (24) har regionale helseforetak ansvar for at hele befolkningen i helseregionen blir tilbudt likeverdig spesialisthelsetjeneste.
Likeverdige tjenester handler om at alle skal ha lik tilgang til helse- og omsorgstjenester uavhengig av diagnose, bosted, økonomi, kjønn, etnisitet og livssituasjon.
Resultatene tyder også på manglende systemer når det gjelder hvilken faggruppe som er ansvarlig for rekrutteringen på sykehuset.
For å oppnå likeverdige tjenester må de regionale helseforetakene organisere tilbudet med utgangspunkt i pasientens forutsetninger og behov (25). Dette arbeidet vil være krevende, men studier har vist at deltakelse på Hjerteskolen reduserer morbiditet, øker livskvalitet og er sosioøkonomisk lønnsomt, da flere returnerer til arbeidslivet (11–16).
Resultatene tyder også på manglende systemer når det gjelder hvilken faggruppe som er ansvarlig for rekrutteringen på sykehuset. Det kan føre til ansvarsfraskrivelse, da de ansatte ikke føler eierskap til arbeidsoppgaven.
For å legge til rette for at de ansatte skal oppleve eierskap, som kan påvirke deres tenkning, praksis og handlinger, kan det være viktig å involvere dem i prosessen med å utarbeide retningslinjer (26).
Tilbudet er poliklinisk, noe som muligens kan bety at også pasientens fastlege kan bidra i rekrutteringen. Det ville innebære behov for samarbeid mellom fastleger og sykehus.
Det gjelder å få dem på listen
Resultatene kan tyde på at strategiene deltakerne benyttet, ikke var i tråd med empowerment, men i større grad var preget av et paternalistisk syn. Resultatene synes å vise at informantene ikke fokuserer på pasientens behov, men sin egen forståelse av hva som er det beste for pasienten.
Informantene benyttet strategier som handlet om å bruke «strengere stemme», «overbevise pasientene» og «hente legen». Slike strategier kan ha fratatt pasienter motivasjon til å delta på Hjerteskolen.
Innen helsesektoren har det vært et paradigmeskifte fra et paternalistisk syn, hvor fagpersonen vet hva som er best for pasienten, og handler etter egen forståelse, til et syn som er mer i tråd med empowerment, hvor pasienten er ekspert på seg selv og har innflytelse på sin egen behandling (6).
Det er forståelig at informantene i en travel hverdag benytter strategier for å få pasientene på listen fordi de anser tilbudet som viktig.
En slik endring kan være en mer hensiktsmessig rekrutteringsstrategi for å øke deltakelsen. Det er forståelig at informantene i en travel hverdag benytter strategier for å få pasientene på listen fordi de anser tilbudet som viktig. På den annen side kan strategiene som benyttes, påvirke rekrutteringen negativt fordi det da kanskje ikke er pasienten selv som velger å delta.
Rouleau og medarbeidere (27) fant at grunnene til at pasientene ikke deltok på Hjerteskolen, var bekymring for sine egne evner til å engasjere seg samt reisevei. Ifølge Rouleau og medarbeidere (28) kan en kort samarbeidssamtale med pasienten om barrierer øke både intensjonene om å delta og den faktiske deltakelsen.
Helsepedagogikk handler om å gjøre hensiktsmessige vurderinger og valg for å legge til rette for å lære og mestre helseutfordringer (6). Helsepedagogikk er en viktig kompetanse hos helsepersonell i forbindelse med rekruttering.
Informantene oppfatter seg selv som eksperter
Resultatene kan tyde på at informantene oppfatter seg selv som eksperter ved at de vet pasientenes beste. Denne oppfatningen kan påvirke de vurderingene som blir gjort, og dermed rekrutteringen. Eksempelvis uttrykte flere av dem at de meldte på pasientene uten samtykke fordi de mente at det var viktig for pasientene å delta.
Vurderingene kan ha blitt gjort mer eller mindre ubevisst, men det er nødvendig å bli bevisst på hva som gjøres, og hvorfor det gjøres, ved å reflektere over ens egen praksis og egen kompetanse (6).
Kunnskapsbasert praksis er et mål innen helsetjenesten. Kunnskapsbasert praksis handler om at faglige avgjørelser skal baseres på systematisk innhentet forskningsbasert kunnskap og brukerkunnskap (29).
Tilegnelse av kompetanse i forbindelse med rekruttering vil muliggjøre en kunnskapsbasert praksis forankret i forskningsbasert kunnskap og brukerkunnskap. Dette vil muligens bidra til hensiktsmessig strategibruk og bevisste vurderinger i forbindelse med rekruttering.
Man kan undre seg over om det helsepedagogiske innholdet i helsefaglige utdanninger er i tråd med behovene for kompetanse knyttet til rekruttering (30).
At informantene i liten grad uttrykte sine refleksjoner, kan muligens forklares med mangelfull helsepedagogisk kompetanse, men det kan også handle om hvordan intervjuene ble gjennomført.
Studiens styrker og begrensninger
For å besvare forskningsspørsmålet var det nødvendig å intervjue informantene på sykehuset. Lojalitet til egen arbeidsplass kan ha ført til at de uttrykte seg positivt og i mindre grad vektla negative erfaringer. Observasjoner i tillegg til intervjuer kunne gitt mer dekkende resultater.
I forbindelse med rekrutteringen av informanter inngikk førsteforfatteren og avdelingslederen for hjertesengepost på sykehuset et samarbeid. Dette var nødvendig for å rekruttere informanter, men det kan ha påvirket hvem de rekrutterte.
Informantene var velformulerte, og det kan tenkes at det var grunnen til at de ble valgt. Datamaterialet er ikke nødvendigvis representativt for alle som rekrutterer til Hjerteskolen.
Få oppfølgingsspørsmål i intervjuene kan ha ført til at refleksjonene ikke kom tydelig nok frem, for eksempel når det gjelder den mulige selvmotsigelsen i at tilbudet anses som viktig, men rekruttering preges av tilfeldigheter.
Studiens troverdighet styrkes av at begge forskerne gjennomførte analyser av datamaterialet, men den kunne ha vært styrket ytterligere dersom informantene hadde validert undersøkelsesresultatene. For å oppnå pålitelighet har vi forsøkt å være transparente (vise hva som er gjort) i redegjørelsen av forskningsprosessen.
Det kan være utfordrende å overføre resultatene ut over den lokale konteksten på grunn av manglende nasjonale retningslinjer for Hjerteskolen, men resultatene vil kunne være aktuelle for andre sykehus som tilbyr Hjerteskolen (21). Studien kunne derfor vært styrket dersom datainnsamlingen hadde vært foretatt på flere sykehus.
Konklusjon
Studien identifiserte utfordringer knyttet til rekruttering til Hjerteskolen. Resultatene fra studien tyder på at «tilfeldighetene råder», og at «det gjelder å få dem på listen».
For å forhindre tilfeldig rekruttering kan det være behov for åutvikle systematikk og retningslinjer for rekrutteringen. Kommunikasjon i fagmiljøet om hvordan rekrutteringen foregår, kan være hensiktsmessig.
For å videreutvikle tilbudet og unngå at «det gjelder å få dem på listen», kan det være nyttig at rekrutterende helsepersonell tilegner seg helsepedagogisk kompetanse gjennom utdanning eller praksis.
Referanser
1. Folkehelseinstituttet. Hjerte- og karsykdommer i Norge. Tilgjengelig fra: https://www.fhi.no/nettpub/hin/helse-og-sykdom/hjerte--og-karsykdommer-i-norge---f/#dagens-situasjon-for-hjerte-og-karsykdommer-i-norge (nedlastet 01.05.2019).
2. Meld. St. 19 (2018–2019). Folkehelsemeldinga – Gode liv i eit trygt samfunn. Oslo: Helse- og omsorgsdepartementet; 2019. Tilgjengelig fra: https://www.regjeringen.no/contentassets/84138eb559e94660bb84158f2e62a77d/nn-no/pdfs/stm201820190019000dddpdfs.pdf (nedlastet 10.05.2019).
3. Vestre Viken. Hjerterehabilitering, Ringerike sykehus. Tilgjengelig fra: https://vestreviken.no/behandlinger/hjerterehabilitering-ringerike-sykehus (nedlastet 19.12.2020).
4. Bratli S. Lærings- og mestringstilbud Oslo. Tilgjengelig fra: https://mestring.no/wp-content/uploads/2013/03/generell-brosjyre-141216-web.pdf (nedlastet 16.05.2019).
5. Verdens helseorganisasjon (WHO). Rehabilitation after cardiovascular diseases, with special emphasis on developing countries. Report of a WHO Expert Committee. Geneva: 1993. World Health Organization technical report series. 0512-3054. 831. Tilgjengelig fra: https://apps.who.int/iris/bitstream/handle/10665/38455/WHO_TRS_831.pdf?sequence=1&isAllowed=y (nedlastet 01.05.2019).
6. Tveiten S. Helsepedagogikk: pasient- og pårørendeopplæring. Bergen: Fagbokforlaget; 2020.
7. Stenberg U, Øverby MH, Fredriksen K, Kvisvik T, Westermann KF, Vågan A, et al. Utbytte av lærings- og mestringstilbud. Sykepleien. 2017;(4):52–5.
8. Lov 2. juli 1999 nr. 63 om pasient- og brukerrettigheter (pasient- og brukerrettighetsloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-63 (nedlastet 23.04.2020).
9. St. Olavs hospital. Automatisk henvisning får flere på hjerterehab. Tilgjengelig fra: https://stolav.no/fag-og-forskning/kompetansetjenester-og-sentre/nasjonal-kompetansetjeneste-trening-som-medisin/hjerteinfarkt-og-angina-pectoris/automatisk-henvisning-far-flere-pa-hjerterehab (nedlastet 29.08.2020).
10. Grace SL, Leung YW, Reid R, Wu G, Alter DA. The role of systematic inpatient cardiac rehabilitation referral in increasing equitable access and utilization. Journal of cardiopulmonary rehabilitation and prevention. 2012 januar–februar;32(1):41–7.
11. van Engen-Verheul M, de Vries H, Kemps H, Kraaijenhagen R, de Keizer N, Peek N. Cardiac rehabilitation uptake and its determinants in the Netherlands. European Journal of Preventive Cardiology. 2013 april;20(2):349–56. DOI: 10.1177/2047487312439497
12. Ruano-Ravina A, Pena-Gil C, Abu-Assi E, Raposeiras S, van 't Hof A, Meindersma E, et al. Participation and adherence to cardiac rehabilitation programs. A systematic review. International Journal of Cardiology. 2016 november;223:436–43. DOI: 10.1016/j.ijcard.2016.08.120
13. Astley MC, Neubeck NL, Gallagher AR, Berry AN, Du AH, Hill AM, et al. Cardiac rehabilitation: unraveling the complexity of referral and current models of delivery. The Journal of Cardiovascular Nursing. 2017 mai–juni;32(3):236–43.
14. Munkhaugen J, Sverre E, Peersen K, Egge Ø, Eikeseth CG, Gjertsen E, et al. Patient characteristics and risk factors of participants and non-participants in the NOR-COR study. Scandinavian Cardiovascular Journal. 2016 november;50(5–6):317. DOI: 10.1080/14017431.2016.1202445
15. Peersen K, Munkhaugen J, Gullestad L, Liodden T, Moum T, Dammen T, et al. The role of cardiac rehabilitation in secondary prevention after coronary events. European Journal of Preventive Cardiology. 2017 september;24(13):1360–8. DOI: 10.1177/2047487317719355
16. Lawler PR, Filion KB, Eisenberg MJ. Efficacy of exercise-based cardiac rehabilitation post–myocardial infarction: a systematic review and meta-analysis of randomized controlled trials. American Heart Journal. 2011 oktober;162(4):571–84. DOI: 10.1016/j.ahj.2011.07.017
17. LHL. Hjerterehabilitering i Helse Sør-Øst. Tilgjengelig fra: https://www.lhl.no/globalassets/ressurssenter-for-hjerterehabilitering/dokumenter/kartleggingsrapport_inkl_vedlegg.pdf (nedlastet 06.05.2020).
18. Olsen SJ, Schirmer H, Bønaa KH, Hanssen TA. Cardiac rehabilitation after percutaneous coronary intervention: Results from a nationwide survey. European Journal of Cardiovascular Nursing. 2018 mars;17(3):273–9. DOI: 10.1177/1474515117737766
19. Bossy D, Knutsen IR, Rogers A, Foss C. Group affiliation in self‐management: support or threat to identity? Health Expectations. 2017;20(1):159–70. DOI: 10.1111/hex.12448
20. Beatty AL, Li S, Thomas L, Amsterdam EA, Alexander KP, Whooley MA. Trends in referral to cardiac rehabilitation after myocardial infarction: data from the national cardiovascular data registry 2007 to 2012. Journal of the American College of Cardiology. 2014;63:2582–3. DOI: 10.1016/j.jacc.2014.03.030
21. Malterud K. Kvalitative forskningsmetoder for medisin og helsefag. 4. utg. Oslo: Universitetsforlaget; 2017.
22. Lorensen M, Hounsgaard L, Østergaard-Nielsen G. Forskning i klinisk sygepleje –metoder og vidensudvikling. København: Akademisk forlag; 2003.
23. Gravely-Witte S, W. Leung Y, Nariani R, Tamim H, Oh P, Chan MV, et al. Effects of cardiac rehabilitation referral strategies on referral and enrollment rates. Nature Reviews Cardiology. 2009 desember;7(2):87. DOI: 10.1038/nrcardio.2009.223
24. Lov 2. juli 1999 nr. 61 om spesialisthelsetjenesten m.m. (spesialisthelsetjenesteloven). Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-61 (nedlastet 24.03.2020).
25. Helse- og omsorgsdepartementet. Likeverdige helse- og omsorgstjenester – God helse for alle. Tilgjengelig fra: https://www.regjeringen.no/contentassets/2de7e9efa8d341cfb8787a71eb15e2db/likeverdige_tjenester.pdf (nedlastet 06.05.2019).
26. Jensen BB. Handlekompetance, sundhedsbegreber og sundhedsviden. I: Hounsgaard L, Eriksen J, red. Læring i sundhedsvæsenet: Munksgaard; 2000. s. 191–211.
27. Rouleau CR, King-Shier KM, Tomfohr-Madsen LM, Aggarwal SG, Arena R, Campbell TS. A qualitative study exploring factors that influence enrollment in outpatient cardiac rehabilitation. Disability and Rehabilitation. 2018 februar;40(4):469–78. DOI: 10.1080/09638288.2016.1261417
28. Rouleau CR, King-Shier KM, Tomfohr-Madsen LM, Bacon SL, Aggarwal S, Arena R, et al. The evaluation of a brief motivational intervention to promote intention to participate in cardiac rehabilitation: a randomized controlled trial. Patient Education and Counseling. 2018 november;101(11):1914–23. DOI: 10.1016/j.pec.2018.06.015
29. Jamtvedt G, Nortvedt MW. Kunnskapsbasert ergoterapi – et bidrag til bedre praksis! Ergoterapeuten. 2008(1):10–8.
30. Vågan A, Raaen FD, Ødegaard NB, Rajka L-GK, Tveiten S. Helsepedagogikk i læreplaner – en didaktisk analyse. Uniped. 2019;42(04):368–80. DOI: 10.18261/issn.1893-8981-2019-04-04



















0 Kommentarer