Reduserer språkbarrierer på sykehus

Pasienter som ikke forstår norsk, får ikke den tolkehjelpen de har krav på. Derfor bør en tolkeresept følge pasienten helt fra starten hos fastlegen.
Et kvalitetssikringsarbeid ved Spesialsykehuset for epilepsi avdekket at det var lite systematisk oppfølging av tolkebehov hos pasienter som ikke forsto norsk. Bruk av tolk ble tilfeldig dokumentert i henvisning og pasientjournal og gjorde innkallinger komplisert. Artikkelen beskriver det arbeidet som sykepleiere med videreutdanning i flerkulturelt helsearbeid gjorde for å bedre oppfølgingen.
Seksjon for likeverdig helsetjeneste ved Oslo universitetssykehus (OUS) er en overbyggende seksjon som arbeider aktivt på hele sykehuset for å møte dagens og morgendagens utfordringer med en flerkulturell befolkning. Sammen med Høgskolen i Oslo og Akershus og Oslo kommune startet seksjonen etterutdanningen «Veiledning i flerkulturelt helsearbeid». Studiet retter seg mot flere yrkesgrupper og er aktuelt for sykepleiere. Studentene blir veiledere (1) for kollegaer i spørsmål som omhandler minoritetshelse, tradisjon, kultur, religion, språk, helseforståelse, holdninger og tradisjoner. Norske sykehus er bygget etter våre tradisjoner, og våre rutiner kan være fremmede for andre. Vi gjennomførte etterutdanningen i 2011 og 2012 og fikk i oppdrag å se på innkalling til sykehus for pasienter som ikke forstår norsk.
Bakgrunn
Spesialsykehuset for epilepsi (SSE) ved OUS har en landsdekkende funksjon for kompleks epilepsi. På tidspunktet for undersøkelsen vår ble all innkalling til sykehuset skrevet på norsk og sendt adressaten i brevform. I 2013 var det ingen oversikt over hvorvidt pasientene med minoritetsbakgrunn forsto norsk (2). Spesialistkapasiteten ble ikke utnyttet når pasienter ikke kom til planlagt innleggelse. Pasienter med behandlingstrengende epilepsi mistet også viktig behandling. Et annet problem var at pasienter som ikke forsto norsk, møtte til behandling uten at det var bestilt tolk til innleggelsessamtalen. Det sto ikke noe i henvisningen til pasienten om tolkebehov. Sykepleiere ved inntakskontoret brukte derfor mye tid på å finne ut om pasienten trengte tolk og i så fall til hvilket språk.
Arbeidet med å forbedre kvaliteten på innkallingen skulle sørge for at pasienter som ikke forstår norsk, møter til innleggelse. Det skulle også sikre at riktig tolk blir bestilt, slik at pasienten kan få snakket med lege og sykepleier. På den måten ville de sikres lovpålagt rett til likeverdig behandling.
Oppgaven vår som kulturveiledere ved SSE var å rette oppmerksomheten mot migrasjons- og minoritetshelse. Underveis i arbeidet har vi undervist på postene og ledermøte. Vi har utarbeidet en egen intranettside for kollegaer med lenker til kulturkunnskap samt opplysninger om oss og hvor vi jobber, slik at de kan ta kontakt når de opplever vanskelige situasjoner. Sykehuset arrangerte en fagdag om temaet for alle ved sykehuset.
Rett til informasjon
Alle pasienter har rett til medvirkning og informasjon:
«Informasjonen skal være tilpasset mottakerens individuelle forutsetninger, som alder, modenhet, erfaring og kultur- og språkbakgrunn …. Personellet skal så langt som mulig sikre seg at mottakeren har forstått innholdet og betydningen av opplysningene. Opplysning om den informasjon som er gitt, skal nedtegnes i pasientens eller brukerens journal.» (3).
Lovparagrafen skal sikre at pasienter kan ta informerte valg om egen helsesituasjon. Også Yrkesetiske retningslinjer for sykepleiere (paragraf 2.4 og 3.1) skal sikre at sykepleieren møter hver pasient ut fra pasientens forutsetning (4).
Kulturkompetanse
Språkproblemer og kulturelle ulikheter vanskeliggjør kommunikasjonen og fører til et behov for å tilrettelegge for likeverdige helsetjenester (5). Mange som har vokst opp utenfor Norge, og som ikke kan det norske språket, kan ha vanskeligheter med å forstå det norske helsevesenet. Ulik kultur og tradisjon gir ulik forståelse av hva som er årsaken til en sykdom, hvordan den opptrer og hvorvidt det er mulig å behandle den.
Uten et felles språk er det vanskelig for sykepleiere å identifisere kulturforskjeller, kartlegge pasientens personlige historie og vite hva vedkommende trenger. Et manglende felles språk kan hindre at man oppdager og oppklarer misforståelser, noe som fører til ytterligere kommunikasjonsproblemer (6) og i verste fall feilbehandling.
Befolkningssammensetningen har endret seg de siste årene (7), og kulturkompetanse er nødvendig for dialog (8). Pasientgruppen med en annen språkbakgrunn rommer et stort antall minoriteter med ulike kulturbakgrunner. Pasienter kan risikere å få et dårligere tilbud dersom sykepleierne ikke identifiserer kulturell og språklig bakgrunn (9). Vi forstår begrepet kultur som noe som stadig er i endring. Kulturell identitet og kulturforskjeller påvirkes og dannes av klasse, utdanning, kjønn og alder (10) og er ikke bare knyttet til landbakgrunn.
Kvaliteten på behandlingen kan avhenge av tolkens kvalifikasjoner.
Kultursensitivitet er en del av kulturkompetansen. Kultursensitivitet innebærer å stille seg åpen for at nettopp forskjeller i tankemåte, oppfatning, forestillinger, verdier og tro har betydning for hvordan et menneske kan nyttiggjøre seg den behandlingen som tilbys (11). Kulturkompetanse ser ikke ut til å være noe man får automatisk på bakgrunn av erfaring og praksis (12). Mange av de tiltakene som skal øke kulturkompetansen til sykepleiere, er ikke i tilstrekkelig grad bygget på forskning. Derfor anbefaler vi videre forskning på sykepleiere og kulturkompetanse (13). Både sykepleiere og leger mangler utdanning i minoriteters rettigheter og tilgang til helsetjenester (14). Vi anbefaler at utdanningene må ta mer tak i dette området (15).
Epilepsi
Epilepsi er en kronisk sykdom. I mange land er sykdommen befengt med tabuer og fordommer fordi folk mangler kunnskap (16). Det er essensielt å ha innsikt i hva som forårsaker anfall, hvordan anfallene arter seg og hvordan lære å takle dem. Hvordan pasienten oppfatter årsaken til anfallene, har betydning for hvordan vedkommende tar til seg og følger opp behandlingsråd og medisinering. Forebyggende medisinering kan være et ukjent fenomen, og dermed tar pasienten kun medikamentet når vedkommende har anfall.
Riktig medisin til riktig tid kan være avgjørende (17). Denne forståelsen deles ikke nødvendigvis av pasienter og pårørende som har en annen forståelse av sykdomsårsaken. Mange pasienter med epilepsi har dessuten tilleggsutfordringer som kognitive problemer forårsaket av anfall og/eller nødvendig antiepileptisk medisinering (18). Pasienter som ikke forstår norsk eller som ikke kan lese og ikke har nettverk som kan hjelpe, blir ekstra sårbare. Minoritetstilknytning disponerer også for lav sosioøkonomisk status. Det kan føre til ukontrollert anfallssituasjon, flere bivirkninger, økt stigmatisering og redusert livskvalitet (19, 20).
Bruk av tolk
Retten til likeverdige helsetjenester er innarbeidet i Nasjonal strategi for innvandreres helse (21) og i samhandlingsplanen til OUS (22). Riktig tolkebruk og respekt for andres helseforståelse er veier til likeverdige helsetjenester for befolkningen (23). Når minoritetspasienter ikke forstår skriftlig informasjon på norsk, må kommunikasjonen tilrettelegges (24).
Riktig tolkebruk er uvurderlig for pasienten og bidrar til økt selvbestemmelse, større ansvar for egen helse og færre komplikasjoner (25). Når helsearbeidere samarbeider med tolker, må de være oppmerksomme på kompleksiteten i det å tolke (26). Tolkebruk i behandling er en ferdighet som må læres (27). Det å ha en tolk til stede er ingen garanti for at pasienten skal få fullgod behandling (28). Kvaliteten på behandlingen kan avhenge av tolkens kvalifikasjoner (29). Lie anbefaler at tilgangen på tolker settes inn i et system og journalføres (30).
Kartla erfaring
I 2012 kartla vi ved hjelp av en spørreundersøkelse sykepleieres erfaring med tolkesamtaler. Undersøkelsen viste at nær halvparten, 20 av de 44 som svarte på spørsmålene, ikke hadde erfaring med å samtale med tolk. Vi fikk i oppgave av ledelsen ved SSE å se spesielt på innkalling til sykehus og kvalitetssikring av tolkebehov. Ved SSE i årene 2010–2013 var det bestilt tolk til 307 samtaler på 23 språk. Av disse var 41 blitt avbestilt (figur 1).
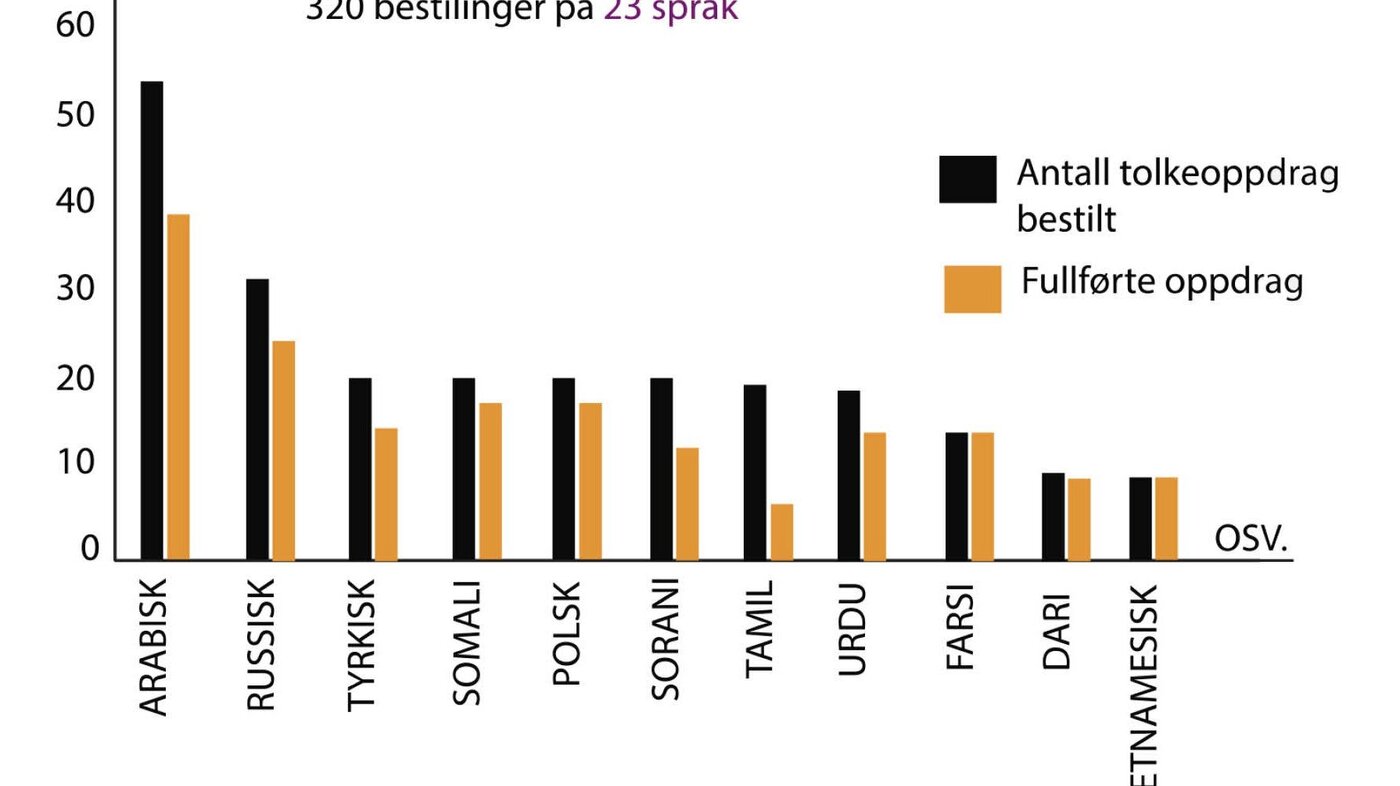
Deretter kartla vi hvor mange pasienter som bare hadde utenlandske navn. Denne kartleggingen ga ingen svar på tolkebehovet til gruppen, men en antydning om hvor mange som kunne ha et behov (figur 2).
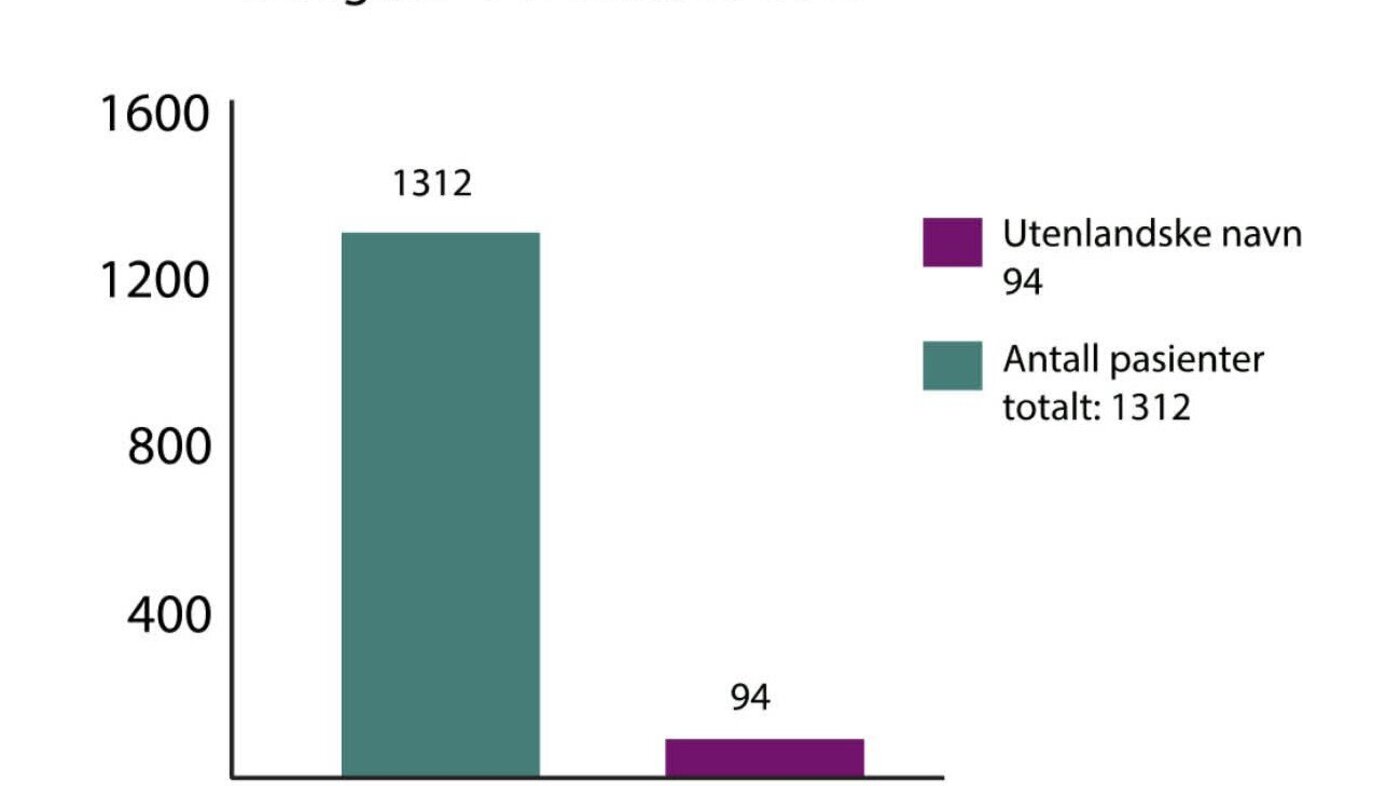
Som nevnt over var det et problem at pasienter ikke kom til lenge planlagte innleggelser. Det er et kjent fenomen at mange ikke møter ved innkalling til sykehus og polikliniske timer (31). En hypotese ved inntakskontoret var at noen pasienter ikke kom fordi de ikke forsto innkallingen. Det var vanskelig å oversette innkallingsbrevet til mange språk. En slik praksis garanterte heller ikke å treffe pasientens språk så lenge dette var ukjent. Sykepleierne ved inntakskontoret erfarte at tolkebehov ikke alltid var dokumentert i henvisningen til pasienten. De brukte mye tid på å nå pasienter på telefon før innleggelse. Dersom de ikke forsto hva pasientene svarte, stoppet kommunikasjonen opp. Vi utformet derfor et nytt vedlegg, der vi oversatte en kort informasjonstekst til tolv språk: «Viktig beskjed – Du kan få tolk på sykehuset, ring tlf. 67 50 14 15.» (figur 3). Dette vedlegget ble lagt ved innkallingsbrevet til de pasientene som bare hadde utenlandske navn. Likevel var det ingen som ringte og ba om tolk.

Pasientene har flere konsultasjoner før de henvises til spesialisthelsetjenesten. Hvis det svikter på et tidlig trinn, må hvert nye kontaktpunkt gjenoppta utredningen av tolkebehov. Vi utarbeidet derfor en «tolkeresept» (figur 4) etter modell fra Lovisenberg Diakonale Sykehus. Denne resepten kan pasienter selv bruke i kontakt med helsevesenet. Den kan tas i bruk i starten av pasientløpet og følge pasienten helt til spesialisthelsetjenesten. Både førstelinjetjenesten, folkeuniversitet og mottak kan ta tilsvarende i bruk.

Funn om dokumentasjonen
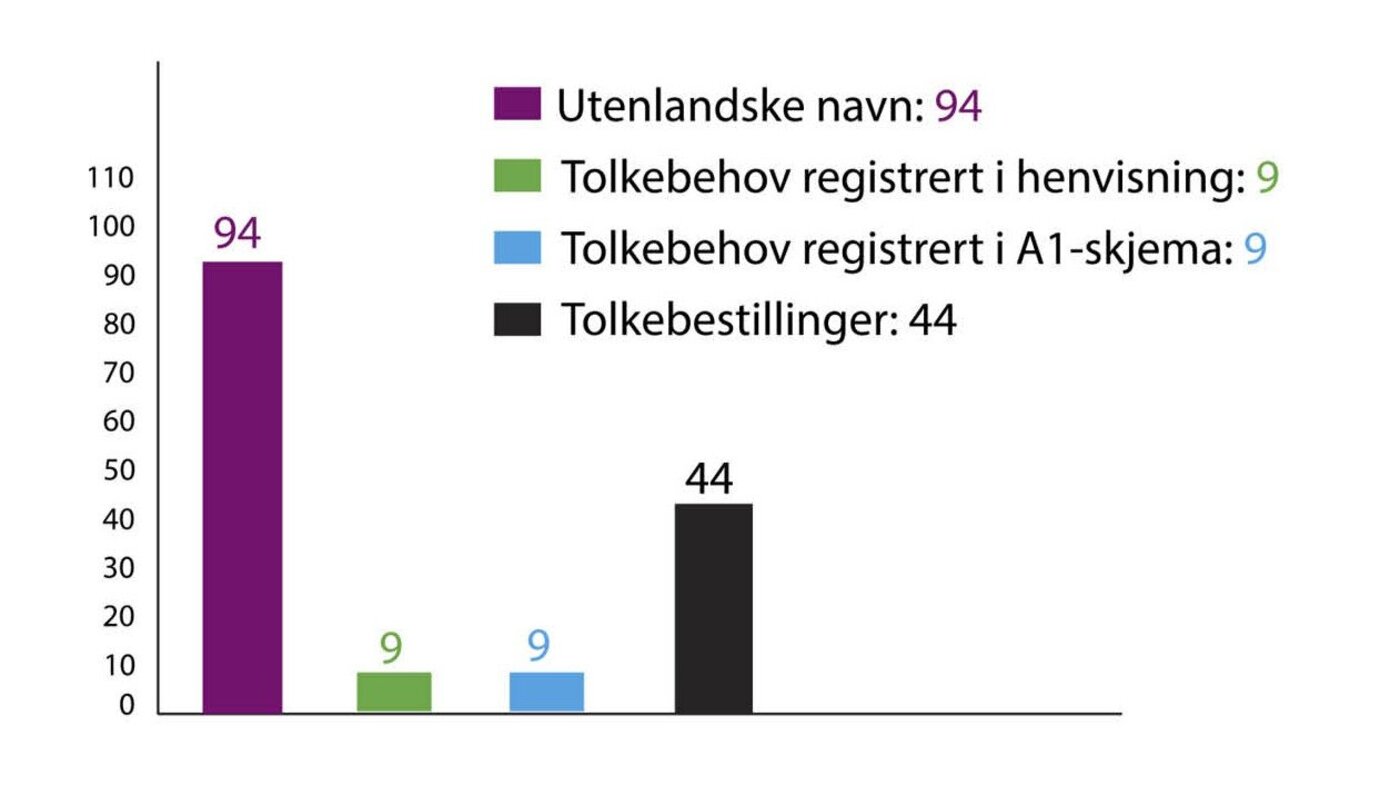
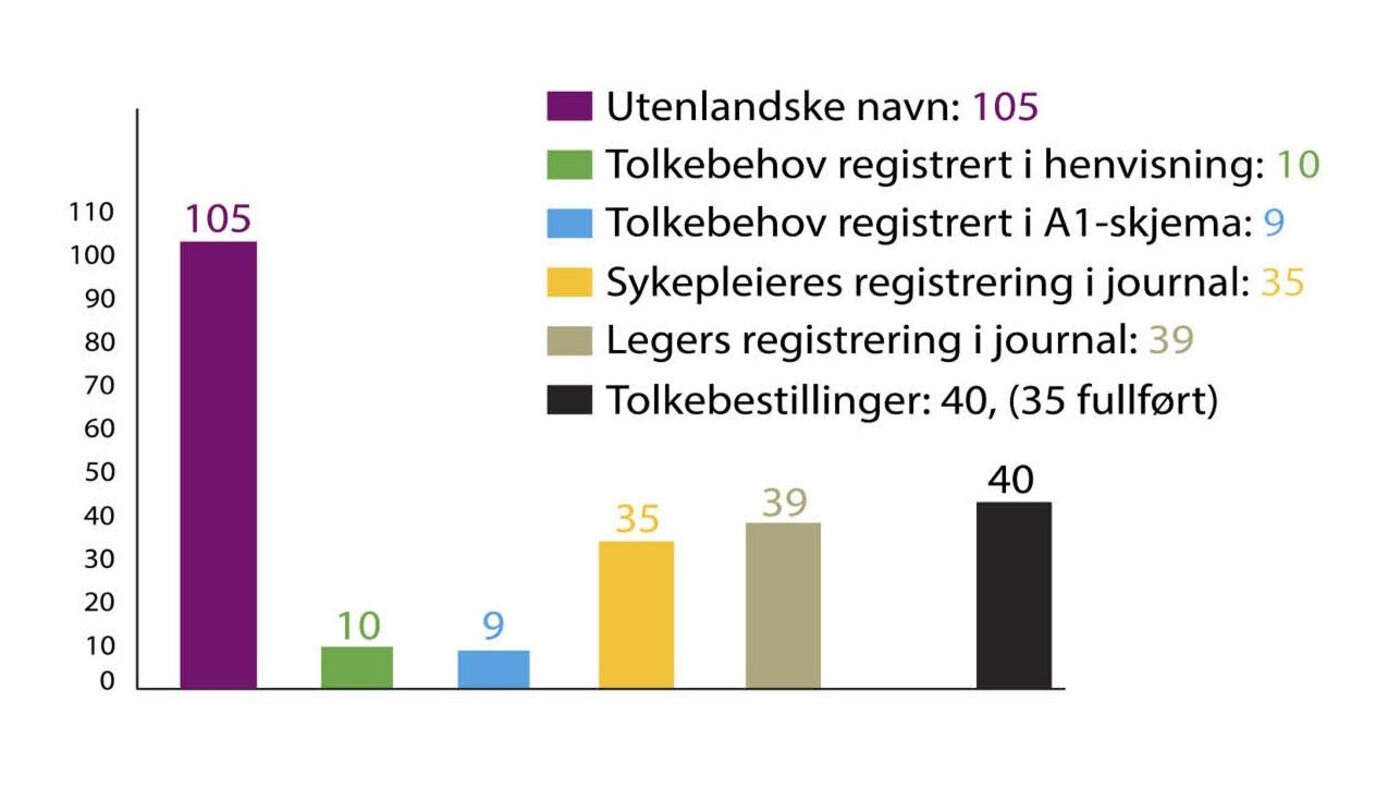
Da vi gikk gjennom henvisninger i to perioder – før og etter at vedlegget ble sendt ut – så vi få endringer i dokumentasjon av tolkebehov. Det var bestilt 44 tolkesamtaler den første perioden. Behov for tolk var dokumentert i ni henvisninger – altså et misforhold mellom bestilling og behov (figur 5). I den andre perioden, etter at vedlegget ble sendt ut, var antallet tolkebestillinger 40. Likevel var det bare ti av henvisningene som beskrev et behov for tolk. Vi gikk derfor gjennom dokumentene til pasientene i den andre perioden for å se om det var dokumentert et tolkebehov andre steder. Det viste seg at dokumentasjon om språkforståelse og tolkebehov svært ofte var utelatt (figur 6). Det var mer enn tolv steder i journalen og andre skriftlige kommunikasjonspunkter fra fastlege til spesialisthelsetjenesten der dette behovet kunne ha vært dokumentert. Da ville det også ha vært tilgjengelig for neste ledd i behandlingen.
Mulige årsaker
Når pasienter som ikke snakker norsk, uteble fra innleggelse, kunne det ha flere årsaker: Pasientene forsto ikke innkallingsbrevet på norsk eller de hadde manglende kjennskap til hvordan det norske helsevesenet er organisert med tanke på ventelister, henvisninger med mer. Det kunne også være at den kulturelle koden ved å utebli fra innkalling til spesialisthelsetjenesten var ukjent. En annen årsak var at brev fra det offentlige ikke er vanlig kommunikasjonsmiddel for denne pasientgruppen, eller de forsto ikke hensikten med brevet. Det kan også være at de har en annen innstilling til epilepsibehandling.
Kulturkompetanse er nødvendig for dialog.
Det vil være svært ressurskrevende å oversette alle innkallinger til pasientens eget språk. Når språket ikke er oppgitt i henvisningen, er det heller ingen garanti at man treffer riktig språk. I spørreundersøkelsen vi utførte, svarte mange sykepleiere med å foreslå å oversette til engelsk. I og med at mange migranter ikke forstår engelsk, har dette ingen hensikt. Vedlegget vi sendte, ble derfor en prøve på om vi kunne treffe pasientens språk tilfeldig og om flere tok kontakt for å få tolk. Grunnen til at ingen ringte kan være språkproblemer og viser at andre tiltak må gjøres.
Det at en pasient har et utenlandsk navn, behøver ikke bety at vedkommende trenger tolk. Vi foretok samtaler med pasienter i tiden etter at vedlegget var sendt. Disse samtalene viste at mange likevel syntes det var bra å få den knappe informasjonen på sitt eget språk. De følte seg dermed mer ivaretatt. Innkalling via SMS er nå tatt i bruk i tillegg til brev.
Tolkesentralen
Vår undersøkelse gir ikke svar på hvorfor tolkebehov ikke ble dokumentert. I dag er det lettere å dokumentere behovet i et nytt journalsystem, DIPS. Likevel gjenstår det utbedringer: Språkvalgene er fastlagt i en nedtrekksmeny som ikke omfatter alle språk. Det skal spesifikk kunnskap til for å vite om ulike språk i forskjellige land, og mange kan flere språk enn sitt morsmål.
SSE har samarbeidet med den nyopprettete Tolkesentralen ved OUS og har nå innredet to nye rom med utstyr til videotolkning. Utstyret er knyttet opp mot Tolkesentralen. Ved å bruke Tolkesentralen har det blitt enklere å skaffe tolk med rett språk, og antall bestillinger har økt. Fra 1. januar, 2015 til 19. mai, 2016 mottok SSE totalt 276 bestillinger av tolk, gjennomsnittlig 16 hver måned. Til sammenlikning var det i en periode over tre år forut for dette et gjennomsnitt på ni per måned. Tallene er ikke justert for feriestenging. Planlagte tolkesamtaler inkluderer nå alle i det tverrfaglige behandlingstilbudet.
Sykepleiere kurses
Rapporten «Når er ʻlitt norskʼ for lite?» tar opp helsepersonells kunnskap om bruk av tolk (32). I dag er det helsepersonellets ansvar å sørge for tolkebruk. Det krever vurdering av pasienters språkforståelse, men helsepersonell har ofte utilstrekkelig kunnskap (33). Vi anbefaler at dette arbeidet videreføres. Vi har så langt lagt vekt på å øke sykepleiernes kunnskaper om bruk av tolk gjennom forelesninger og informasjon på intranettet.
Flere sykepleiere ved SSE har gått på kurs om samtale ved hjelp av tolk. Praktisk opplæring må tas på alvor. Like viktig er det med forståelse for at det er nødvendig å skape god nok kommunikasjon på tvers av språk. Både daglige rutiner og prosedyrer blir påvirket når det ikke er tilrettelagt for minoritetspasienter som ikke behersker norsk språk. Kulturkompetanse på organisasjonsnivå kan gi god tilrettelegging, som har betydning for sykepleiernes arbeidsdag (34).
Konsekvenser for praksis
Erfaringene med manglende dokumentasjon av tolkebehov må formidles til fastleger for å sikre at opplysninger om behov for tolk starter der og følger pasienten videre. Dette er svært viktig for å hindre at ansvarlige på flere trinn i pasientløpet må gjenta samme arbeid med å identifisere tolkebehov og språk. Dagens dokumentasjonssystem ved SSE, DIPS, er bedre tilrettelagt for dokumentasjon av tolkebehov. DIPS benyttes i Helse Sør-Øst, og derfor når dokumentert informasjon ut til mange.
Bestilling av tolk har blitt enklere med Tolkesentralen. De har satset på kvalitetssikring av tolker med kvalifikasjoner innenfor helse. Som beskrevet over, har bruken av tolk økt ved SSE. Sykepleiere har fått tilgang til lenker til språkgrupper og språkverktøy, og de har fått kunnskap om det å samtale med tolk. Undervisning om tolkebruk er gjennomført på postene med oppmerksomhet på hvor viktig det er med tolkebruk, og at pasienter med minoritetsbakgrunn får informasjon som de kan forstå.
Sykepleiere må dokumentere språktilhørighet og opplevd språkforståelse i elektronisk journal. De kan også dokumentere videre tolkebehov. Ved første tolkesamtale kan pasienter instrueres om at de selv kan be om tolk med riktig språkbakgrunn ved videre behandling. Flerspråklige helsearbeidere kan bidra i sin daglige kommunikasjon. De kan bidra til bedre kulturell forståelse, men de kan ikke erstatte en tolk. Bedre multimedieløsninger i elektroniske verktøyer for å oversette enkle ord, bilder og illustrasjoner kan lette språklige utfordringer i hverdagen. Slike multimedieløsninger er i stadig utvikling. For å bruke dem er det nødvendig med kunnskap om mediets begrensninger, da språkforskjeller i seg selv hindrer oppklaring av misforståelser.
Konklusjon
I samtaler med pasienter har vi lært at skriftlig innkalling ikke er en naturlig kommunikasjonsform for alle. Nytenkning, kreativitet og god vilje må tilføres innkallingssystemene (34). Organisasjonsmessige endringer, som bruk av endringsagenter og rollemodeller, er nødvendig for å etterkomme behovene for økt mangfold i helsetilbudet (35).
Dypt forankret i sykepleieres faglighet ligger en forståelse for hvor viktig det er å kunne kommunisere med pasienten. Når opplysninger om språktilhørighet og forståelse ikke dokumenteres, oppstår språklige kommunikasjonsproblemer på hvert kontaktpunkt i pasientforløpet. Spesialisthelsetjenesten skal behandle kompliserte sykdommer, og det krever bred innsikt.
Når sykepleiere i dag skal ivareta behovet til pasienter som ikke snakker norsk, har de en sikkerhet ved at de har tilgang til å bruke tolk med medisinskfaglig forståelse. Pasienter som ikke forstår norsk, kan miste viktig behandling dersom helsepersonell ikke har bevissthet om og dokumenterer nødvendige språkkunnskaper og tolkebehov og viderefører disse som viktige opplysninger gjennom pasientløpet. Pasienter gis i dag mulighet til å ta større ansvar for sin behandling, men ikke alle grupper klarer det. Noen trenger særbehandling.
Referanser
1. Sandbæk ML, Hjelde I, Rogstad J. Det står mye på spill. Fafo-rapport 2012;44.
2. Statistisk sentralbyrå. Wilhelmsen M, Holth B, Kleven Ø, Risberg T. Minoritetsspråk i Norge. Notater 8/2013. Tilgjengelig fra: http://www.ssb.no/utdanning/artikler-og-publikasjoner/_attachment/100940?_ts=13d3a8c3cf0. (Nedlastet 31.05.2016).
3. Lovdata. Lov om pasient- og brukerrettigheter. 2. juli 1999; nr.3. Tilgjengelig fra: https://lovdata.no/dokument/NL/lov/1999-07-02-63. (Nedlastet 12.11.2015).
4. Norsk Sykepleierforbund. Yrkesetiske retningslinjer for sykepleiere. 2011. Tilgjengelig fra: https://www.nsf.no/Content/785285/NSF-263428-v1-YER-hefte_pdf.pdf. (Nedlastet 15.11.2016).
5. Olsen CR. Likeverdige helsetjenester til en flerkulturell befolkning: En kvalitativ studie av pasienter med innvandrerbakgrunn og det norske helsevesenet. Oslo: Universitetet i Oslo. 2011. Tilgjengelig fra: https://www.duo.uio.no/handle/10852/15392. (Nedlastet 15.11.2016).
6. Smith WR, Betancourt JR. Recommendations for teaching about racial and ethnic disparities in health and health care. Ann Intern Med 2007;147:654–65.
7. Oslo universitetssykehus. Intranettside. (Nedlastet 03.04.2015).
8. Betancour JR, Green AR, Carillo JE. Cross-cultural care and communication. UpToDate. Oktober 2016.
9. Sandhu S, Bjerre NV, Dauvrin M, Dias S, Gaddini A, Greacen T. Experiences with treating immigrants: a qualitative study in mental health services across 16 European countries. Soc Psychiatry. Psychiatr Epidemiol 2013;48:105–16.
10. Dellenborg L, Skott C, Jakobsson E. Transcultural encounters in a medical ward in Sweden: experiences of health care practitioners. J Transcult Nurs 2012;23:342–50.
11. Kirmayer LJ. Rethinking cultural competence. Transcultural Psychiatry 2012;49:149–64.
12. Alpers LM, Hanssen I. Sykepleieres kompetanse om etniske minoritetspasienter. Oslo: Lovisenberg Diakonale Sykehus og Lovisenberg diakonale høgskole. 30.06.2008.
13. Hallberg, IR. Sykepleieforsknings betydning for fremtidens sykepleieutøvelse. Foredrag ved Sykepleiekonferansen 9. juni 2015. Universitetet i Oslo og Norsk Sykepleierforbund. 2015.
14. Dæhli TW. Hva lærer fremtidige leger om migrasjon og helse?
– En kartlegging av medisinstudiet i Oslo. Oslo: Universitetet i Oslo, 2011.
15. Mancuso L. A customized, integrated approach to cultural competence education. J Nurses Staff Dev 2011;27:170–80.
16. Bartolini E, Bell GS, Sander JW. Multicultural challenges in epilepsy. Epilepsy Behav 2011;20:428–34.
17. Wilson E, Chen AH, Grumbach K, Wang F, Fernandez A. Effects of limited English proficiency and physician language on health care comprehension. J Gen Intern Med 2005;20:800–6.
18. Nakken KO. Epilepsi. Oslo: Cappelen Akademisk. 2010.
19. Nakhutina L, Gonzalez JS. Margolis SA, Spada A, Grant A. Adherence to antiepileptic drugs and beliefs about medication among predominantly ethnic minority patients with epilepsy. Epilepsy Behav 2011;22:584–6.
20. Begley C, Basu R, Lairson D, Reynolds T, Dubinsky S, Newmark M. Socioeconomic status, health care use, and outcomes: persistence of disparities over time. Epilepsia 2011;52:957–64.
21. Helse- og omsorgsdepartementet. Likeverdige helse- og omsorgstjenester – god helse for alle. Nasjonal strategi om innvandreres helse, 2013–2017.
22. Oslo universitetssykehus HF. SAK 65/ 2011 – Strategi for samhandling 2011–2015.
23. Ngo-Metzger Q, Massagli MP, Clarridge BP, Manoccia M, Davis RB, Iezzoni L. Linguistic and cultural barriers to care. J Gen Intern Med 2003;18:44–52.
24. Johnson A1, Sandford J, Tyndall J. Written and verbal information versus verbal information only for patients being discharged from acute hospital settings to home. Australia: Department of Public Health. 2003.
25. Ryan M, Sinha MS. Informed consent. UpToDate. Oktober 2016.
26. Brisset C, Leanza Y, Laforest K. Working with interpreters in health care: A systematic review and meta-ethnography of qualitative studies. Patient Education and Counseling 2013;91:131–40.
27. Alpers LM, Hanssen I. Sykepleieres kompetanse om etniske minoritetspasienter. Oslo: Lovisenberg Diakonale Sykehus og Lovisenberg diakonale høgskole 2008;44–50.
28. Ngo-Metzger Q, Sorkin DH, Phillips RS, Greenfield S, Massagli MP, Clarridge B.
Providing high-quality care for limited English proficient patients: the importance of language concordance and interpreter use. J Gen Intern Med 2007;22 Suppl 2:324–30.
29. Green AR, Ngo-Metzger Q, Legedza AT, Massagli MP, Phillips RS, Iezzoni LI.
Interpreter services, language concordance, and health care quality. Experiences of Asian Americans with limited English proficiency. J Gen Intern Med 2005;20:1050–6.
30. Le C. Tolkebruk i helsetjenesten. Ett skritt nærmere likeverdig helsetjeneste for minoritetsbefolkning. Oslo: Universitetet i Oslo. 2011.
31. Mehus LB. Har pasientene lav oppmøtemoral? Sykepleien 2003;91:32–6.
32. Le C. Når er «litt norsk» for lite? En kvalitativ undersøkelse av tolkebruk i helsetjenesten. Oslo: Nasjonal kompetanseenhet for minoritetshelse. NAKMI-rapport 2/2013.
33. Sagli G. Når trenger jeg å tilkalle tolk? Forskning om tolking i helsetjenesten. FLEX Scandinavian Journal of Intercultural Theory and Practice 2015;2 No1.
34. Adamson J, Warfa N. Bhui K. A case study of organisational Cultural Competence in mental healthcare. BMC Health Services Research 2011;11:218.
35. Norsk Designråd. Designet bort helsekøen. Norsk Designråds jubileumsmagasin. 2013.
36. Karmali K, Grobovsky L, Levy J, Keatings M. Enhancing cultural competence for improved access to quality care. Healthc Q 2011;14:3:52–7.


















0 Kommentarer